Как восстановить память после ковида
Как восстановить память после ковида
Восстановление памяти после перенесённого коронавируса
В нашу клинику всё чаще обращаются за помощью люди, которые испытывают проблемы с памятью после перенесённой коронавирусной инфекции. Действительно, статистика говорит о том, что у каждого третьего переболевшего развиваются когнитивные нарушения, связанные с запоминанием информации, в том числе – снижение памяти.
Как работает память
Комментарий главного врача клиники «Семейный доктор» Азарова Александра Александровича:
«Память – сложный физиологический процесс, в основе которого лежат биохимические реакции, постоянные и временные нервные связи, которые возникают между нейронами под влиянием внешних раздражителей. При этом надежность запоминания зависит от способности к концентрации внимания, частоты повторений, а также от индивидуальных особенностей человека».
Немедленное воспроизведение после восприятия
Понимание смысла фразы при чтении, списывании.
Длительное сохранение после многократного повторения.
Выполнение бытовых и профессиональных дел.
По характеру запоминания
Человек не прикладывает усилий к запоминанию.
По характеру активности
Запоминание образов музыки, ароматов, видов.
Картины природы, музыка, лица людей. Развита у художников, музыкантов.
Запоминание слов: прочитанных или услышанных.
Заучивание стихов, рассказов. Развита у актёров, поэтов, писателей.
Навыки самообслуживания, повседневные движения. Развита у танцоров, спортсменов.
Запоминание пережитых чувств.
Любовь, эмпатия, сочувствие.
Нарушение памяти вирусных инфекциях, в том числе при новой коронавирусной инфекции.
На нервные клетки и их окружение губительно действуют сами инфекционные агенты, их токсины, вызывая различные патологические изменения. Ухудшается запоминание, страдают образная, эмоциональная, смысловая составляющие памяти. Ухудшение памяти специфично для новой коронавирусной инфекции SARS-CoV-2. При этом общие симптомы инфекции могут быть выражены минимально или отсутствовать. В некоторых случаях память снижается не сразу, а примерно через полгода после заболевания, когда компенсаторные механизмы исчерпываются.
Причины нарушения памяти при Covid-19
Гипоксия головного мозга.
Переизбыток кортизола (гормона стресса) нарушает межнейронные связи, затрудняет образование новых.
Прямое токсическое действие на клетки мозга
Нарушение работы нейронов, ухудшение запоминания и долговременной памяти.
Антитела разрушают собственные клетки организма, вызывают гибель нейронов.
«У коронавируса выраженная нейротропность. Даже если человек перенёс вирус на ногах, в легкой форме, у него могут проявиться головные боли, проблемы со сном, умственной и физической работоспособностью».
Комментарий главного врача клиники «Семейный доктор» Азарова А. А.:
«Новая коронавирусная инфекция Covid-19 напрямую повреждает разные отделы центральной и периферической нервной системы, нарушает нормальную работу всех звеньев процесса памяти, что подтверждено нашими клиническими наблюдениями, а также данными российского и мирового медицинского сообщества».
Как снизить риск нарушения памяти при новой коронавирусной инфекции
После перенесённой коронавирусной инфекции нужно пройти полное обследование. Лечение отталкивается от обнаруженной патологии и значительно отличается даже для людей, одинаково переболевших в одно время.
«У каждого третьего пациента, перенесшего Covid-19, появляются неврологические симптомы: головокружение, головная боль, когнитивные расстройства. Поэтому в первую очередь необходимо медикаментозное реабилитационное лечение, направленное на восстановление нормальной работы головного мозга: сосудистую и ноотропную терапию.
Параллельно с ноотропной терапией рекомендуются:
Старайтесь чаще созваниваться с родственниками, друзьями, участвовать в развлекательных мероприятиях. Начните изучать иностранный язык, читайте книги, учите стихи, составляйте заранее маршруты прогулок, держите их в голове».
Не стоит забывать о полноценном питании, употреблении достаточного количества жидкости – до 2–3 литров в сутки. Необходимо гармонизировать режим труда и отдыха, избегать физического, психического перенапряжения.
Есть ли страховки от нарушений памяти, как снизить риск?
Необходимо обратиться к врачу-терапевту сразу, как только почувствовали недомогание. Если вы этого не сделали, то запишитесь на приём после выздоровления, даже если хорошо себя чувствуете. Но особенно важно получить консультацию доктора при наличии следующих симптомов после перенесенного коронавируса: депрессия, апатия, потливость, слабость, быстрая утомляемость, одышка, тахикардия, учащённое мочеиспускание или задержка мочи, тяжесть в правом боку.
Комментарий главного врача клиники «Семейный доктор» Азарова А. А.:
«На данный момент большинство патологических проявлений новой коронавирусной инфекции, не говоря об отдаленных последствиях, находятся в стадии изучения. Если нарушения памяти после перенесенной новой коронавирусной инфекции Covid-19 ухудшают качество жизни, мы рекомендуем обратиться для очной консультации к профильным специалистам: врачу-неврологу, врачу-психиатру для оценки состояния памяти, подбора при необходимости адекватной терапии, а также динамического наблюдения».
Случаи из практики
Пациентка Н, 35 лет. После перенесённого Covid-19 значительно ухудшилась память, ухудшился сон, появилась тревожность раздражительность. Подобрана медикаментозная терапия, даны рекомендации по соблюдению режима труда и отдыха. Через 1 месяц состояние пациентки значительно улучшилось.
Пациент К, 47 лет. После перенесённого в лёгкой форме Covid-19 обратил внимание на резкое ухудшение памяти, появилась апатия, раздражительность. Пациенту даны рекомендации по режиму сна, назначена медикаментозная терапия. Спустя две недели отмечает улучшение состояния, продолжает приём препаратов.
Как восстановить память и внимание после COVID-19
Восстановление памяти и внимания после COVID-19
Нарушение памяти, мышления, снижение концентрации внимания — такие последствия наблюдаются у некоторых пациентов, переболевших COVID-19. Люди, перенесшие болезнь тяжело (особенно если они были подключены к аппаратам ИВЛ) зачастую рассеяны, плохо запоминают новую информацию, не могут сосредоточиться.
В большинстве случаев проблема исчезает сама через несколько недель или пару месяцев. Однако у некоторых она остается и становится причиной недопонимания в семье, невозможности продолжать работать или заниматься привычными делами дома.
Чрезвычайно важно понимать, что проблема существует и она требует устранения. Близкие переболевшего COVID-19 должны быть более внимательными к нему и в случае наличия симптомов помочь в восстановлении памяти и внимания.
Эффективные методы восстановления
Специалисты предлагают несколько эффективных стратегий, которые могут помочь восстановить мышление, память, концентрацию внимания.
Физические упражнения. Они помогут восстановить функции головного мозга. После длительной болезни мускулатура ослабевает, и вам в любом случае понадобится специальная гимнастика для восстановления сил и укрепления тела.
Делайте рекомендованные упражнения ежедневно или 5 раз в неделю. В случае сильной одышки, слабости, усталости можно временно отказаться от силовых и оздоровительных упражнений. Однако необходима ежедневная легкая физическая нагрузка, которую со временем можно понемногу увеличивать. Выполняйте только те упражнения, которые вам по силам, но старайтесь с каждым днем добавлять в комплекс более сложные элементы.
Зарядка для мозга. Заведите себе новое хобби, требующее внимания, эрудиции и тренировки памяти. Это может быть решение кроссвордов, головоломок, игры на запоминание, сложение, чтение книг и т. д. Такая деятельность поможет восстановить когнитивные функции мозга. Задания усложняйте по мере возможности. Обязательно чередуйте умственный труд с физическим, не забывая про гимнастику для тела.
Напоминания. Пользуйтесь любыми удобными средствами для напоминания о важных делах. Составляйте списки, пишите себе записки, устанавливайте на телефоне звуковые сигналы на определенные часы и даты. Попросите близких помочь вам с напоминаниями.
Разделение на части. Все запланированные вами дела делите на отдельные действия, этапы. Так они не будут казаться слишком сложными и невыполнимыми, и вы с большим энтузиазмом возьметесь за их выполнение.
Помощь врача для восстановления после COVID-19
Большинство переболевших COVID-19 людей самостоятельно справляются с восстановлением когнитивных функций, памяти, концентрации внимания. Но если предложенные рекомендации вам не помогли и процесс затянулся надолго, мы всегда готовы оказать вам профессиональную помощь.
Запишитесь на прием к реабилитологу многопрофильного медицинского центра КИТ прямо сейчас, не откладывая. Мы работаем по индивидуальным программам, в которых учитывается анамнез пациента, его возраст и другие отличительные особенности. Лично для вас будет подобран комплекс мер, который поможет быстрее восстановиться именно в вашей ситуации.
Как восстановить память и избежать бессонницы после COVID-19
У пациентов, перенесших COVID-19, наблюдается ковид-ассоциированный инсульт, аутоиммунные и воспалительные заболевания нервной системы, а также нарушения сна и проблемы с памятью. Об этом сообщили эксперты в рамках круглого стола на тему «Последствия ковида и стресс: как сохранить работоспособность мозга?», который проходил в пресс-центре МИЦ «Известия» 22 июля. Специалисты рассказали, как справиться с нарушением памяти и вернуть прежнюю умственную активность после ковида. Подробности – в материале РЕН ТВ.
Осложнения после COVID-19
Главный внештатный специалист невролог Минздрава России Николай Шамалов, говоря о неврологических заболеваниях, которые можно рассматривать в качестве осложнений новой коронавирусной инфекции, выделил несколько групп патологий.
«Наиболее частое – острое нарушение мозгового кровообращения, что иногда называют ковид-ассоциированным инсультом. Это когда на фоне тяжелого течения ковида с тяжелой воспалительной реакцией, дыхательной недостаточностью, повреждением сосудов возникают различные виды инсультов, транзиторных ишемических атак, других ситуаций, которые приводят к дисфункции головного мозга и, к сожалению, к тяжелым поражениям с летальным исходом», – пояснил эксперт.
К следующей группе осложнений, ассоциированных с развитием COVID-19, Шамалов отнес воспалительные заболевания. Они могут быть в самых разных вариантах: энцефалиты с воспалением вещества головного мозга, менингоэнцефалиты с вовлечением мозговых оболочек, миелиты – поражение спинного мозга на разных уровнях.
«Могут быть поражения отдельных нервных столбов, могут быть поражения системы с выраженным аутоиммунным ответом в виде синдрома Гийена – Барре. Спектр достаточно широкий», – сказал Шамалов.
Специалист пояснил, что в среднем риск развития того же инсульта на фоне COVID-19 составляет 1,5–2 процента. 1–3 процента приходится на риск аутоиммунных заболеваний и воспалительных заболеваний нервной системы. При этом частота возникновения постковидного синдрома происходит в 60–70 процентах случаев, однако единой статистики не существует.
Как ослабить постковидный синдром?
Заведующая отделением неврологии Института мозга человека имени Н. П. Бехтеревой РАН Ирина Милюхина рассказала, что период возникновения осложнений после ковида может отличаться вплоть до нескольких месяцев.
«Лонг-ковид зависит от длительности. Процентов 30–60 относится к людям, которые переболели недавно, они чувствуют постковидный синдром примерно три-четыре месяца. До девяти месяцев каждый четвертый пациент наблюдает симптомы. Каждый десятый переболевший наблюдает симптомы при периоде больше 10–12 месяцев после болезни», – отметила эксперт.
После перенесенного COVID-19 могут возникнуть проблемы с памятью и сном, зрением и слухом. Ухудшение последних также снижает когнитивные способности мозга, поэтому при соответствующих симптомах необходимо обратиться к врачу.
«В быту существует поверье, что разгадывать кроссворды полезно для памяти. Это ошибочно. Практически единственный параметр памяти, который улучшается с возрастом, – это словарный запас. Поэтому пожилой человек будет разгадывать кроссворды лучше, чем молодой», – пояснила Милюхина.
Она также дала несколько советов, которые помогут побороть или ослабить постковидный синдром, а также улучшить память:
Бессонница как осложнение после COVID-19
Руководитель Центра медицины сна Медицинского научно-образовательного центра МГУ имени М. В. Ломоносова Александр Калинкин рассказал, что при COVID-19 происходит резкое увеличение уровня ферритина – это депо-белок железа, в то же время это белок острой фазы воспаления.
«Поэтому, когда происходит вирусная инфекция, к очагу воспаления происходит резкое увеличение концентрации ферритина. Мы это видели и у наших пациентов. Практически у всех пациентов наблюдалось. Это происходит при вирусной инфекции – ответ иммунной системы», – пояснил эксперт.
По его словам, это означает, что железо передислоцируется из различных тканей прежде всего для иммунного ответа. Эта передислокация, включающая резорбцию железа из печени, почек и головного мозга, может приводить к нарушению памяти и сна.
«По международным данным считается, что инсомния усугубляется у пациентов, перенесших коронавирусную инфекцию. Процент достаточно существенный – порядка 30–35 процентов. Мы за ковидную эпоху посмотрели не одну сотню пациентов с нарушениями сна. Опросив несколько сотен пациентов, перенесших коронавирусную инфекцию, мы не видели у большого количества пациентов усугубления сна», – рассказал Калинкин.
Он добавил, что в основном у людей с хроническим нарушением сна такие проблемы существовали и до ковида. По данным эксперта, четкая связь коронавирусной инфекции с началом нарушений сна наблюдается только у 3–5 процентов пациентов.
«Один из синдромов, который активно себя проявляет, – синдром беспокойных ног, который имеет отношение к дофаминергической системе, которая очень тесно связана с метаболизмом железа. Возможно, у некоторых пациентов это триггер для развития такого состояния», – отметил Калинкин.
Продукты для мозга
Научный руководитель Института высшей нервной деятельности и нейрофизиологии РАН Павел Балабан отметил, что для полноценной работы мозга, на чем мог сказаться коронавирус, необходимо правильное и сбалансированное питание, которое также будет способствовать восстановлению организма после болезни. Оно должно включать обязательно овощи и животные белки.
По мнению специалиста, при вегетарианстве и различных неграмотных диетах вероятность ухудшения памяти вырастает в несколько раз. Ирина Милюхина рекомендовала для улучшения когнитивных функций, в том числе памяти, употреблять в пищу чернику, индейку, рыбу, шпинат, орехи (3–5 штук в день) и оливковое масло.
Эксперт уточнила, что стоит избегать жирных сортов мяса, так как они повышают риск возникновения болезни Альцгеймера, ограничить употребление сладкого, а людям старше 50–60 лет стоит отказаться от алкоголя либо максимально минимизировать его порции.
Врач-гериатр, геронтолог председатель секции геронтологии МОИП при МГУ имени М. В. Ломоносова Валерий Новоселов отметил, что у россиян наблюдаются проблемы с питанием в сторону углеводной пищи, потому что в нас с детства заложены «посиделки с плюшками» – чай со сладостями, и от этого надо уходить.
Ухудшение памяти
Британские ученые изучили влияние перенесенного коронавируса на оперативную память пациентов, необходимую для решения повседневных задач, таких как общение, чтение, рассуждение. Согласно статистическому анализу результатов, COVID-19 негативно сказывается на памяти большинства переболевших инфекцией старше 25 лет.
Также оказалось, что память начинает со временем улучшаться и возвращается на прежний уровень через 12 месяцев после болезни. Кроме того, на память серьезно влияет тяжесть течения коронавируса, то есть люди, которые переболели ковидом в легкой форме, запоминали информацию лучше, чем те, кто был госпитализирован. А вот память молодых людей от 18 до 24 лет никак не пострадала.
Поражение центральной нервной системы
Врач-невролог, мануальный терапевт клинического госпиталя на Яузе ГК «Медскан» Владислав Оганов рассказал «Известиям», что коронавирус – это в первую очередь респираторное заболевание, и 2/3 пациентов, которых пришлось госпитализировать из-за COVID-19, имеют признаки поражения центральной нервной системы (ЦНС).
По информации медика, возбудитель SARS-CoV-2 может оказаться в ЦНС при помощи слизистой оболочки носа и обонятельных волокон или инфицировать нейроны, распространяясь через кровь. А белое вещество головного мозга не защищено при сниженном кровоснабжении во время течения коронавируса, что негативно отражается на когнитивной функции.
Научный сотрудник Института иммунологии и физиологии Уральского отделения РАН Михаил Болков уточнил, что коронавирус поражает сосуды, из-за чего нарушается функционирование нейронов или даже происходит их гибель.
Повышенная тревожность
Врач-психиатр старший научный сотрудник психоневрологического диспансера Москвы кандидат медицинских наук Вадим Хайкин заявил, что перенесшие ковид молодые люди, которые имеют более гибкую и уязвимую психику, часто жалуются на повышенную тревожность.
«Нарушения сна характерны для разных групп людей. Бессонница может быть и следствием повышенной тревожности, и астенических проявлений. Человек больше устает, утомляется, дремлет днем и не спит ночью», – отметил врач.
По его словам, если возникает хотя бы один тревожный симптом после перенесенной инфекции, необходимо своевременно обратиться за помощью к врачу – психиатру или неврологу.
Как восстановить память и концентрацию внимания после COVID-19
«Туман» в голове, трудно вспомнить имена и названия, сложно сконцентрироваться даже на простейшей задаче — с этими симптомами столкнулись десятки миллионов людей после перенесенного COVID-19. Разбираемся, почему такие последствия могут затронуть даже молодых и здоровых и как с этим справляться.
Как коронавирус воздействует на мозг?
Механизм воздействия коронавируса на мозг и нервную систему человека до сих пор остается предметом тщательного изучения во всем мире. Еще в 2020 году ученый-вирусолог Российской академии наук Феликс Ершов заявил о том, что SARS-Cov-2 может приводить к отмиранию целых участков мозга, как вирусы гриппа и герпеса. Нейрофизиологи из Великобритании считают, что вирус использует обонятельные рецепторы в слизистой оболочке носа в качестве «ворот», через которые он попадает в мозг и распространяется в нервной системе.
Шведские неврологи выяснили, что SARS-Cov-2 воздействует на мозг и нервную систему совсем не так, как другие вирусы. Исследователи изучили образцы спинномозговой жидкости пациентов с COVID-19, у которых наблюдалось нарушение когнитивных функций, и выявили заметное повышение воспалительных маркеров, которые свидетельствуют об активации иммунных клеток головного мозга. Но при этом ученые не обнаружили маркеров, характерных для вирусного поражения центральной нервной системы.
Кто в группе риска по неврологическим осложнениям после COVID-19?
По оценкам специалистов до 82% госпитализированных пациентов имели минимум один неврологический симптом. Однако эти последствия могут затронуть и людей, которые перенесли коронавирус без осложнений — так, около трети пациентов в США после легкого течения заболевания сообщили о снижении качества жизни, утомляемости, ухудшении памяти, трудности с концентрацией внимания.
Кто потенциально входит в группу риска по неврологическим осложнениям после коронавируса и можно ли их предотвратить, до сих пор неизвестно. По словам врача-пульмонолога, к.м.н. Елены Поликановой, шансы столкнуться с различными последствиями коронавируса есть у всех пациентов — и у тех, кто легко перенес болезнь, и у тех, кто лежал в реанимации.
«Сейчас это лотерея. Все два года пандемии я пытаюсь определить какие-то закономерности, чтобы понять, почему один пациент болеет с одними симптомами, а второй при прочих равных совершенно по-другому, но так и не смогла их найти. Вероятно, речь о каких-то генетических «крючках» или других факторах, которые пока не так просто исследовать и обобщить».
Как восстановить память и мышление после ковида
Те, кто перенес коронавирус, нередко замечают: во время и после болезни возникают проблемы с памятью, а мышление кажется «заторможенным». Это следствие действия вируса на центральную нервную систему. Как с этим справиться?
Потеря обоняния и нарушения в работе мозга
COVID-19 — уникальная инфекция. Она вызывается вирусом, в пораженных легких дает абсолютно ревматологическую картину и вдобавок является нейроинфекцией. С таким уникальным «набором» человечество столкнулось впервые.
Один из часто встречающихся признаков COVID-19 — потеря обоняния. Таков результат воздействия вируса на первый черепно-мозговой нерв — обонятельный. И специалистам это говорит о том, что также его действию подвергаются и остальные части мозга.
«Подводит память» и «плохо соображаю»
Все больше статей выходит о том, что у переболевших COVID-19 наблюдаются когнитивные нарушения — ухудшение памяти и снижение умственной активности. Люди говорят о себе, что «тормозят» и забывают простые вещи из повседневной жизни.
Например, пациентка 45 лет рассказывала, что стояла дома с чашкой в руке и не понимала, когда она ее взяла и куда ее нужно поставить
Другая женщина в возрасте 69 лет поделилась: «Меня выписали из ковидного госпиталя и привезли к дому. Я стояла у своего родного подъезда и не могла сообразить, как войти внутрь!» Женщина 42 лет описала свое состояние после выписки: «Две недели после госпиталя у меня было очень странное заторможенное состояние. Приходилось постоянно себя контролировать — как будто я выпила спиртное и надо казаться трезвой».
Особенно часто эти нарушения встречаются у пожилых, но и трудоспособные люди более юного возраста, бывает, вынуждены даже увольняться с работы, потому что считают себя не настолько интеллектуально активными, как до болезни.
Как восстанавливаться
На восстановление уходит по реалистичным оценкам от шести до девяти месяцев. Что помогает в реабилитации?
1. Зарядка и прогулка
Еще одно наблюдение, которое зафиксировано моими коллегами по всему миру: после коронавируса наблюдается заметное снижение подвижности тканей. Эта история наложилась на период всемирного карантина, когда люди стали меньше выходить и проявлять физическую активность. Снижение подвижности самих тканей отрицательно сказывается на состоянии всего организма и само по себе приводит к сокращению срока жизни.
Что делать? Если уже можно выходить и мы чувствуем себя уверенно — сначала отправляться на небольшую прогулку во двор
Потом по двору, потом вокруг дома, два раза вокруг дома — и так далее. Если не чувствуем себя уверенно, то хотя бы дома, лежа в постели, разминаем суставы: сгибаем колени, вращаем наружу и внутрь стопы, запястья, локтевые суставы, плечевые, тазобедренные.
При этом делаем упор на растяжку. Потянулись вправо, влево, вперед, назад. Покрутили головой — только не быстро, а медленно, постепенно увеличивая амплитуду. Без насилия над собой, но регулярно повторяя весь цикл.
2. Питание и витамины
Важно очень хорошо питаться — не много, а разнообразно. Лучше всего сдать анализы на предмет недостающих в организме витаминов и микроэлементов и принимать соответствующие монопрепараты. В любом случае — стоит пропить витамин С, витамин D, цинк, селен, магний.
Есть БАДы, способствующие восстановлению когнитивных способностей, — c L-серином (это аминокислота), куркумой, черникой и другими натуральными ингредиентами. Перед приемом витаминов и добавок необходимо проконсультироваться с лечащим врачом, особенно если у вас есть хронические заболевания.
3. Остеопатия
Что такое нейроинфекция? Это инфекция, которая воздействует на нервную ткань, то есть и на мозг. А все, что воздействует на мозг, на него влияет, и это имеет долгосрочные последствия.
COVID-19 снижает интеллект. Но возможно ли восстановить работу мозга после болезни?
На днях журнал The Lancet опубликовал большое исследование об интеллекте переболевших коронавирусной инфекцией COVID-19. Выводы пессимистичны: даже после полного выздоровления когнитивные способности остаются сниженными. И чем тяжелее человек перенес заболевание, тем больше пострадал его интеллект. Это лечится или после болезни мы тупеем безвозвратно и навсегда?
Авторы исследования, британские ученые, пожимают плечами: «Мы не знаем, каков механизм наблюдаемого снижения когнитивных функций после COVID-19. Мы также не знаем, как долго может длиться воздействие на умственные способности». Поэтому предлагаем выслушать мнение российского специалиста, кандидата медицинских наук. В рамках работы над новым проектом канал «Наука» взял интервью у директора Центра реабилитации Сеченовского университета Константина Тернового.
Как коронавирус поражает организм
Чем тяжелее протекала острая фаза, тем, скорее всего, выраженнее по своей яркости и продолжительности будут постковидные осложнения. Китайские коллеги, проводившие исследование на очень большом материале, выявили статистику: даже если ты не попал в больницу, было достаточно легкое течение и амбулаторное лечение, то где-то 30% этих людей все равно нуждаются в реабилитации. Что говорить о людях, у которых поражение легких от 70% и выше? О тех, кто провел 45 дней в реанимации?
В основе поражения, которое получает организм после контакта с вирусом, лежит образование тромбов. Когда тромбы попадают в легочную ткань, это не совсем пневмония, а скорее пневмонит, то есть это маленькие тромбозы в тканях легких. Тромбы могут образовываться и в области головного мозга, тогда болезнь протекает по картине инсульта. Также может быть поражение кожи, и ясно, что оно будет проявляться по-другому, не кашлем.
Подобные последствия возникают в результате воздействия вируса на систему крови — гомеостаз. У нас всегда есть баланс между системой, которая сворачивает кровь и которая ее разжижает. Когда баланс нарушается, тромбообразование идет более активно. Поэтому основное лечение коронавирусной инфекции — это кроворазжижающие препараты, они назначаются всем. А вот назначение противовирусных или антибиотиков зависит от времени выявления, времени поступления в больницу и других факторов.
Какие последствия возникают
Постковидному синдрому подвержены все, вопрос лишь в том, что для вас более жизненно важно. Если у вас поражение на коже, вы с этим можете жить и даже не обращаться к врачу. Когда у вас проблемы с дыханием, вы поспешите в больницу — это жизненно важно. Если вы начали плохо соображать, вы на это отреагируете гораздо быстрее, чем если у вас сыпь на коже. Естественно, что дыхательная и нервная система стоят у нас на первом месте.
25% людей, по нашей выборке и по данным других коллег, страдают нарушениями функций высшей центральной нервной системы. Вирус проникает через сосуды в клетки, защищающие эти сосуды, и в дальнейшем переходит на клетки нервной системы, вызывая изменения. Примерно у четверти заболевших отмечается нарушение центральной нервной системы по типу энцефалопатии, то есть нарушения высшей функции головного мозга. Проявляться это может по-разному: как нарушение краткосрочной памяти, нарушение настроения, нарушение синтеза, когда человек не может вспомнить название предмета. Например, он может описать устройство, которое издает свет, находится в стеклянной колбе, а сказать слово «лампочка» не может. Или он описывает человека из записной книжки, которому надо позвонить, словами «высокий, с бородой, загорелый», а как зовут — не помнит.
30% жалуются на выраженную слабость, около 40% — на выпадение волос, около 30% — на боли в суставах и мышцах. Где-то 15% жалуются на потерю сна и нарушение ритма день — ночь. Зачастую это связано с длительным нахождением в больнице и реанимации. Нарушение настроения мы наблюдаем в большом количестве, и неудивительно. У меня есть пациенты, которые 45 дней провели в реанимации на животе. Можете представить, о чем они думали? Когда задыхаешься просто от того, что начинаешь разговаривать, а дома у тебя дети остались, а соседа только что, простите, упаковали и унесли, — о чем ты будешь думать? Полагаю, многим после перенесенного коронавируса нужна психотерапия.
Как восстановиться после COVID-19
Практически все постковидные последствия восстановимы, если этим заниматься, — даже значительные поражения легких: бывает, доходит до 75%, а на выписке уже 25%. В организме есть такой прекрасный процесс, как саногенез — человек сам себя восстанавливает. Организм останавливает поражения, которые обратимы. Но мы можем ему помочь дыхательной гимнастикой, препаратами, которые блокируют образование рубцов в легких, физической нагрузкой, занятиями в бассейне. Бассейн — одно из самых лучших мест для восстановления легких и мышц, плюс, когда видишь синюю воду и (желательно) голубое небо, идет нормализация нервной системы.
Практически всё мы можем восстановить, если не брать тяжелые осложнения, например инсульт, вызванный COVID-19. Потому что инсульт сам по себе тяжело восстанавливается. Тут все зависит от того, как быстро была оказана помощь на скоропомощном этапе. Это одно из опаснейших проявлений коронавирусной инфекции — инсульт, тромб в голове, а не в легком. Причем в голове он быстрее заметен. Так же как при обычном инсульте, у нас есть надежда на нейропластичность. Ткани мозга способны к регенерации, восстанавливаются связи, прописываются новые. Самые умные люди используют мозг максимум на 30%, а многие — только на 10%. А остальные ткани остаются незадействованными.
После инсульта у нас есть ровно один год, чтобы за счет реабилитации перенести утраченные функции в новые участки мозга, активировать их и закрепить. Через год это окно закрывается — все, что достигнуто в реабилитации после инсульта за первый год, останется, а больше ничего сделать особо не получится.
Восстановление новых путей идет путем игр. Мы рисуем картинки, пишем прописи, складываем паззлы. Это все направлено на восстановление привычных паттернов. Как только мозг строит новую связь, скорость передачи импульса достигает примерно 320 км/ч, очень быстро. Помогают и различные упражнения на память, которые дают психотерапевты. Если нарушен сон, надо принимать антидепрессант. Сейчас антидепрессанты есть на любой случай, все подбирается индивидуально.
В Европе и в Америке количество людей, принимающих антидепрессанты, на несколько порядков выше, чем у нас. А в нашей стране после карательной психиатрии в прошлом отношение к психиатру заведомо плохое. «Я не пойду к психиатру, потому что меня будет считать сумасшедшим, врач меня отравит таблетками», — думают многие. Вероятно, те же, кто говорит: «Я не буду прививаться». Вот на днях не пустили в отдаленное село вертолет, прилетевший за пациентом, который болен COVID-19. Местные жители вертолет прогнали, потому что он «принесет заразу».
Поэтому так важно говорить про психиатров, что это не страшные ребята, они тоже врачи, просто дают тебе таблетку, которая улучшает твой фон. Ведь депрессия — это что? У вас серые очки, и, на что бы вы ни смотрели, вы все видите в сером цвете. Задача антидепрессантов — снять с вас очки, чтобы вы посмотрели, что это все-таки нормально и у вас просто из-за этих очков такое восприятие.
Вирус стирает память? Как избежать когнитивных расстройств после перенесенной коронавирусной инфекции
Ученые из разных стран бьют тревогу: поражение легких, почек, печени или хроническая сердечная недостаточность — далеко не единственные осложнения, вызванные коронавирусом. Довольно часто у пациентов даже спустя несколько месяцев после выздоровления проявляются когнитивные нарушения: снижение памяти, умственной работоспособности и других интеллектуальных функций. Можно ли повлиять на течение заболевания или вовсе избавиться от осложнений — в материале «Ленты.ру».
Английские и американские нейропсихологи из нескольких ведущих научных институтов, в том числе из университетов Кембриджа, Саутгемптона, Чикаго и других исследовательских центров, еще в конце прошлого года опубликовали исследование, в котором рассказали о негативном влиянии коронавируса на когнитивные способности. Как пишет Medical News, перенесенная болезнь, в частности, повлияла на умение пациентов сопоставлять слова и изображения с их значениями, а также отрицательно сказалась на возможности фокусироваться на конкретном объекте в течение определенного времени. Выводы ученых основаны на результатах опроса более 84 тысяч человек, перенесших COVID-19 в разных формах. «Когнитивный дефицит сопоставим с тем, как если бы перенесшие коронавирус постарели на десять лет», — говорит руководитель исследования Адам Хэмпшир. Исследователи отметили, что у тех, кто переболел COVID-19 в тяжелой форме и, возможно, был подключен к аппарату искусственной вентиляции легких, выявлены более серьезные нарушения, нежели у перенесших болезнь легко. Острую спутанность сознания (делирий) отмечали у переболевших коронавирусной инфекцией и исследователи из Страсбургского университета. Этот симптом наблюдался примерно у 65 процентов людей, тяжело болевших коронавирусом.
Можно ли этому противостоять? Российские медики считают, что можно.
Постковидные когнитивные нарушения
Негативным последствиям подвержены прежде всего пациенты старшего возраста. Пожилые люди страдают расстройствами памяти и внимания чаще и в более тяжелой форме, поскольку у них имеются возрастные изменения содержания нейромедиаторов, отвечающих за когнитивные функции мозга. С возрастом снижается темп мышления, концентрация внимания, среди пожилых пациентов значительно выше процент тех, кто страдает различными когнитивными нарушениями. Но эти заболевания не обязательно находятся в тяжелой стадии — если только COVID-19 не ускоряет их прогрессирование.
Фото: Кирилл Брага / РИА Новости
«Сам факт, что на фоне коронавируса ухудшаются когнитивные функции, больших сомнений не вызывает. Крупных научных исследований со строгой методологией пока не так много, но повседневная клиническая практика дает, к сожалению, большое число примеров, — говорит профессор кафедры нервных болезней и нейрохирургии Сеченовского университета Владимир Захаров. — В моей практике было по меньшей мере два случая, когда когнитивное расстройство начиналось после перенесенного COVID-19. Причем это были молодые люди — одной женщине было всего 47 лет».
«Проблема [когнитивных нарушений] масштабная, — подтверждает доцент кафедры нервных болезней и нейрохирургии Сеченовского университета Наталья Вахнина. — Переболевших пациентов по разным причинам очень часто волнуют такие расстройства. Это действительно последствия коронавирусной инфекции, если она протекала симптомно. Средняя или тяжелая форма заболевания практически всегда сопровождается какими-либо когнитивными нарушениями».
Фото: Константин Михальчевский / РИА Новости
К тому же COVID-19 ускоряет и, возможно, вызывает возникновение сосудистых и дегенеративных поражений головного мозга. Риск инсульта при коронавирусной инфекции повышается в десять раз по сравнению со среднестатистическим показателем. А инсульт и нейродегенеративные заболевания головного мозга — например, болезнь Альцгеймера — приводят, в свою очередь, к нарушениям внимания и памяти.
Чем лечить
«Подход в лечении когнитивных расстройств, связанных или не связанных с COVID-19, однотипный, — говорит Владимир Захаров, — потому что сегодня мы лечим в основном последствия, но не всегда воздействуем на причины. Поэтому методика определяется главным образом тяжестью когнитивных нарушений». В тяжелой стадии когнитивных расстройств назначают препараты, угнетающие расщепление ацетилхолина в головном мозге. «Это вещество важно для запоминания и концентрации внимания, — объясняет Владимир Захаров. — На стадии нетяжелых нарушений применяются предшественники ацетилхолина — холин и лецитин». Одно из этих веществ — холина альфосцерат — способствует усилению синтеза ацетилхолина клетками мозга, что улучшает передачу импульсов в головном мозге и тем самым восстанавливает память и другие когнитивные функции. В процессе биохимических превращений холина альфосцерата в мозге образуется глицерофосфат, которое стабилизирует нервные клетки, повышает их устойчивость ко всем повреждающим факторам: воспалениям, токсическому действию вируса и др..
Именно холина альфосцерат является действующим веществом итальянского препарата «Глиатилин», который принимается внутрь и выпускается в трех видах — ампулы для инъекций, раствор для приема внутрь и капсулы. «Проведено большое число исследований этого препарата, которые показывают улучшение когнитивных функций, — говорит Наталья Вахнина. — Показания для его применения очень широкие (имеются противопоказания, следует применять строго по назначению врача — прим. «Ленты.ру»). Это и пациенты после инсульта, и с хроническими сосудистыми заболеваниями, артериальной гипертензией, а также пациенты с когнитивными нарушениями при болезни Альцгеймера, причем не только с легкими расстройствами, но даже в стадии деменции, в сочетании с другими противодементными препаратами». По словам доктора Вахниной, пациентам, перенесшим коронавирус, назначение «Глиатилина» также оправданно, поскольку он повышает устойчивость нейронов к различным повреждающим факторам — а значит, улучшаются возможности для усиления когнитивных функций.
Фото: Константин Михальчевский / РИА Новости
Реабилитация
«Глиатилин» помогает преодолеть последствия травмы и при повреждении мозга в результате инсульта, COVID или по какой-то другой причине. «После инсульта «Глиатилин» очень активно используется. И после COVID, я думаю, такой же эффект должен быть, поскольку процессы нейропластичности — универсальные, отмечаются при любых повреждениях мозга, — объясняет Владимир Захаров. — Я использую этот препарат, и по данным исследований, и по моему личному опыту это лекарство показало свою эффективность».
Само лекарство отлично переносится, в том числе и пожилыми пациентами. Одной из пациенток Натальи Вахниной была 81-летняя пенсионерка, которую врач консультировала на дому. Она перенесла коронавирусную инфекцию, что в таком возрасте потенциально могло вызвать очень серьезное состояние. Поскольку у пациентки и до COVID-19 были нарушения памяти и внимания, которые не достигали выраженной степени, ей поставили начальную стадию болезни Альцгеймера, и она получала противодементные препараты. Но после перенесенной ковидной пневмонии со значительным поражением легких у нее развились такие симптомы, как спутанность сознания, повышенная сонливость (пациентка спала 23 часа в сутки), выраженная астения. Пациентка могла заснуть даже во время приема пищи. Это состояние можно было определить как делирий — спутанность сознания на фоне перенесенной ковидной инфекции. На протяжении десяти дней больная принимала «Глиатилин» внутривенно в капельной форме, затем еще в течение трех месяцев — в виде раствора. Уже через неделю после начала капельного введения «Глиатилина» ее состояние значительно улучшилось. Через месяц ушла сонливость, а память вернулось к доковидному уровню спустя полгода.
«Препарат хорошо переносится и эффективен при лечении когнитивных расстройств и у пожилых, и у молодых пациентов, — говорит Наталья Вахнина. — По причине безопасности и эффективности «Глиатилин» является одним из самых используемых препаратов при лечении когнитивных расстройств разной тяжести».
Восстановление после COVID-19
Как показывают исследования, а также свидетельства многих людей, перенесших ковид (COVID-19) – полное восстановление здоровья может занимать еще какое-то время. Количество заболевших во всем мире недавно перевалило за 50 миллионов, а значит проблема актуальна. В связи с этим специалисты ВОЗ составили методические рекомендации для самостоятельной реабилитации пациентов, перенесших это заболевание. Специально для вас мы составили краткую выжимку из их рекомендаций.
Слабость и одышка
Самая частая и основная проблема после инфекции – сохраняющаяся одышка, сильная слабость и утомляемость.
Многие еще долгое время не могут вернуться к прежнему темпу жизни. ВОЗ рекомендует следующее:
Тревожность и последствия стресса
Болезнь сама по себе оказывает на организм стрессорное действие. В случае коронавируса к этому добавляется пребывание в больнице или дома в изоляции. Также вы можете испытывать чувство тревоги из-за последствий болезни, выраженной физической слабости и невозможности сразу вернутся к прежнему ритму жизни. ВОЗ рекомендует бороться с тревожностью и стрессом из-за их выраженного влияния на процесс выздоровления и восстановления.
Для помощи организму в борьбе со стрессом попробуйте Глицин. Глицин – это важная аминокислота, участвующая в процессах передачи нервных импульсов. Он действует как естественное успокоительное средство, помогает справиться с последствиями стресса и улучшить качество сна.
Для правильного усвоения аминокислоты таблетку Глицина держат под языком до полного рассасывания, и так 2-3 раза в день. Рекомендуемый курс – от двух недель до месяца.
Память и внимание
В последнее время много пишут о таком явлении, как «туман в голове» после коронавируса. Действительно, многие отметили, что после болезни им стало тяжело сосредотачиваться, появились проблемы с памятью. Ситуация та же, что и с физическим состоянием тела –тозгу тоже требуется восстановление.
Специалисты ВОЗ рекомендуют включаться в работу постепенно, не переоценивая свои силы.
Тренируйте голову – вам в помощь загадки, головоломки, кроссворды. Начните с простого и постепенно усложняйте.
Читайте, учите стихи, узнавайте что-то новое – это полезно всегда и всем, но для полного восстановления после ковида особенно.
Для восстановления концентрации и улучшения памяти можно принимать Глицин вместе с Биотредином, с интервалом 10-15 минут между препаратами.
Проблемы с голосом и глотанием
При сильной кислородной недостаточности врачи используют искусственную вентиляцию легких. Сама процедура вентиляции и трубки, которые при этом вводятся в горло, могут повреждать связки и мышцы горла.
Если вам сложно говорить, при охриплости – старайтесь не перетруждать связки, чаще делать паузы и отдыхать. Но не переставайте разговаривать совсем – голосу нужна практика.
Если вам тяжело глотать пищу, существует опасность подавиться. Ешьте осторожнее, тщательно пережевывая. Лучше всего есть небольшими порциями, но чаще, чтобы мышцы успевали отдохнуть.
Если, несмотря на соблюдение этих рекомендаций, вы не чувствуете улучшения, а в особенности если самочувствие ухудшается – обратитесь к врачу! Желаем вам скорейшего восстановления.
Туман в голове, ухудшение памяти, рассеянность: снижается ли интеллект после ковида?
Осенью 2020 года появилась информация, что коронавирусная инфекция приводит к когнитивным нарушениям. Обратимы ли такие последствия, какие симптомы осложнений и к кому обратиться за помощью, читайте в нашей статье.
Касается каждого третьего
Национальная служба здравоохранения Великобритании в июне 2020 года сообщила, что появились первые случаи обращения пациентов, перенесших COVID-19, с постковидными проблемами. Люди массово жаловались на туман в голове, снижение памяти и ухудшение концентрации внимания. У многих появилась бессонница, нервозность и депрессия. К одному из симптомов этого процесса относится потеря обоняния. Оно вызвано нарушением работы периферической нервной системы. Каждый третий пациент впервые обнаружил у себя подобные расстройства.
Проведенные тестирования показали, что у людей, переболевших COVID-19, уровень интеллекта снизился по сравнению с теми, кто смог избежать заражения. При проведении тестирований на интеллектуальные способности и концентрацию внимания, наибольший разрыв в результатах пришелся на задачи, требующие повышенной концентрации внимания и логических рассуждений. Чем тяжелее протекал COVID-19, тем сильнее он повлиял на когнитивные функции человека.
Виноват ли коронавирус?
Если до заражения COVID-19 человек не испытывал проблем с памятью, сном, вниманием, речевыми способностями, то возникшие проблемы можно смело отнести к последствиям коронавирусной инфекции. По предварительным подсчетам, вирус в разной степени поразил центральную нервную систему 60% переболевших.
Как вирус проникает в мозг
Попадая в ЦНС, ковид нарушает обмен веществ, провоцируя негативные изменения в лобных долях мозга. Усугубляющим фактором становится плохое насыщение организма кислородом, особенно у людей, находящихся под ИВЛ.
В нервную систему вирус проникает:
через гематоэнцефалический барьер (из любых органов);
через клетки крови;
трансневрально через периферические нервы.
Соответственно, неврологические нарушения могут проявляться в любых частях тела.
Степень поражения мозга при заболевании разными штаммами коронавируса
Штамм не влияет на тяжесть расстройства когнитивных способностей. Степень поражения ЦНС зависит от тяжести перенесенного заболевания.
Как восстановить мозг после коронавируса: осложнения и лечение
Большинство переболевших COVID-19 даже не подозревают, что самое опасное осложнение вирус оказывает не на легкие, а на клетки мозга. Более 34% переболевших страдают от нарушений работы нейронов, а 12% могут уже никогда не вернуться к привычной жизни. В тяжелых случаях и при отсутствии лечения, неизбежны фатальные последствия вплоть до инфаркта мозга.
Самое пугающее, что приводит к этому не преклонный возраст, а степень поражения клеток и отсутствие своевременной реабилитации. Среди 100 человек умерших от осложнений, вызванных нарушением в работе нервной системе и нейронной сети 46 были в возрасте от 24 до 45 лет. Узнаем подробнее, можно ли восстановить мозг после ковида, и какие методы являются наиболее действенными.
Программы реабилитации после коронавирусной инфекции
Включает 30 исследований
Включает 29 исследований
Включает 3 исследования
Консультации: ведущего врача превентивной медицины
Включает 32 исследования
Консультации: Смольянинова Е.И.
Как коронавирус влияет на работу мозга
Клетки вируса, проникая в организм человека, в первую очередь поражают нейроны мозга. Зачастую сначала страдают области, ответственные за восприятие, поэтому больной теряет обоняние и чувствительность вкусовых рецепторов. При дальнейшем продвижении агрессора по стволу мозга и его коре, нарушаются нейронные связи, что вызывает сильные головные боли, дезориентацию, спутанность сознания, ломоту во всем теле, в критичных случаях даже повреждение височных долей.
Коронавирусная инфекция оказывает нейротоксическое действие на организм, из-за чего появляются длительные мышечные боли в ногах, а проблемы с передвижением сопровождают человека на протяжении 2–5 месяцев после болезни. Нарушая работу обонятельных и вкусовых рецепторов, клетки вируса ухудшают образование серотонина и снижают уровень дофамина. Это приводит к депрессии и потере интереса к жизни у больного.
Одной из параллельных причин снижения мозговой деятельности врачи также считают кислородное голодание нейронов, вызванное угнетением функции легких. Особенно сильно страдают от осложнений пациенты, которые подключались к аппаратам ИВЛ.
Не только заражение клеток мозга и их частичное отмирание опасно для жизни пациента. Бурная реакция иммунной системы на нарушителя способна запустить потенциально вредный процесс. Это «цитокиновый шторм» – высвобождение большого количества защитных клеток и цитокинов, направленное на уничтожения очага воспаления посредством разрушения его тканей. Опасность заключается в том, что попутно охватываются и здоровые области организма, а цепная реакция способна привести к летальному исходу.
Также при поражении мозга страдают его сосуды. Болезнь провоцирует кислородное голодание клеток и замедление тока крови. Образовавшиеся сгустки ухудшают проходимость сосудов, ведут к их закупорке, и, как следствие, к инсульту.
Среди редких критичных реакций также отмечены:
Именно поэтому важно не игнорировать процесс восстановление мозга после коронавируса, особенно если наблюдаются нарушения в работе центральной нервной системы.
Виды осложнений
Опасность для здоровья переболевшего кроется в том, что осложнения способны проявляться через продолжительный период после болезни – от месяца до трех. Человек может не связывать ухудшение самочувствия с последствиями воздействия вируса и слишком поздно обратиться за помощью. Ошибки в диагностике и отказ от врачебного вмешательства могут привести к развитию таких опасных осложнений, как:
Чтобы избежать осложнений, необходимо оперативно реагировать на любые изменения в самочувствии в постковидный период и не медлить с обращением в клинику. Врачи выделили основные виды симптомов, говорящие о поражении ЦНС и мозга:
Записаться на тестирование
COVID-19 в Клинике La Salute
Наличие хотя бы двух из этих признаков требует срочного медицинского вмешательства.
Обратите внимание, что в зоне повышенного риска находятся люди в возрасте за 50, пациенты с хроническими заболеваниями и женщины от 25 до 40 лет.
Россиянам дали советы по возвращению памяти после коронавируса
Из-за снижения уровня кислорода при коронавирусе, а также из-за проникновения его в мозг, переболевшие инфекцией часто жалуются на проблемы с памятью. Врач-терапевт Елена Черненко дала россиянам советы, как быстрее восстановить когнитивные функции. Ее слова приводит «Пятый канал».
Чаще всего с подобными проблемами сталкиваются те, у кого при COVID-19 наблюдалось большое поражение легких, а сатурация крови падала ниже 95 процентов. Вторая причина, по которой может ухудшаться память — это проникновение коронавируса в головной мозг. Черненко отметила, что с этим связаны различные процессы, которые пока специалистами не изучены.
«Как правило, в молодом возрасте это не опасно, и здоровье достаточно быстро восстанавливается. Однако, чем старше возраст, тем медленнее будет идти восстановление когнитивных функций», — пояснила терапевт.
Чтобы тренировать память, врач дала несколько советов. Один из них — разгадывание кроссвордов. Метод хорошо подойдет тем, кто никогда не решал их. Что касается любителей головоломок, им терапевт рекомендовала перейти на новый вид кроссвордов. Другой совет — переложить привычные вещи с одного места на другое: мозгу придется запоминать, где они находится, и таким образом тренироваться. Наконец, Черненко посоветовала изучать языки. В частности, хорошей тренировкой станет запоминание новых иностранных слов.
«Следите за своим сном, за артериальным давлением и за уровнем холестерина — это также поможет сохранить вашу память и необходимые функции», — заключила она.
Ранее дерматологи заявили, что почти у каждого пятого пациента, заразившегося COVID-19, наблюдаются кожные признаки болезни. В частности, у заболевших зафиксировали новый симптом — «ковидные пальцы», при котором кончики пальцев рук и ног краснеют, как при обморожении.
Роспотребнадзор дал рекомендации по восстановлению памяти после COVID-19
Витамины, кроссворды, стихи и решение математических задач могут существенно ускорить восстановление памяти и когнитивных функций после COVID-19. Об этом в беседе с «РИА Новости» заявили врачи Роспотребнадзора.
Так, младший научный сотрудник клинического отдела ФБУН МНИИЭМ им. Г.Н.Габричевского Роспотребнадзора врач-терапевт Дарья Хавкина рассказала, что полное восстановление памяти после перенесенного коронавируса возможно, однако может происходить в течение разных периодов времени. «Чаще восстановительный период занимает 1,5–2 месяца после выздоровления. Однако у некоторых пациентов снижение памяти сохраняется до полугода и дольше», — сказала она.
По словам Хавкиной, универсальной схемы для восстановления памяти у того или иного пациента нет, поэтому лечение должен рекомендовать терапевт или невропатолог. Она добавила, что, вероятно, пациентам с такими проблемами назначат витаминные комплексы, в частности на нервную систему наиболее выраженное влияние оказывают витамины группы В.
Жалобы на проблемы с памятью после перенесенного коронавируса также отметила заместитель директора по клинической работе ФБУН МНИИЭМ им. Г.Н.Габричевского Роспотребнадзора доктор медицинских наук Татьяна Руженцова. Степень проявления нарушений зависит от состояния памяти до инфекции и от тяжести течения болезни. Причем сложности с запоминанием могут быть даже у тех, кто переболел легкой формой вируса, предупредила эксперт.
«Врачи чаще говорят о так называемых когнитивных нарушениях, к которым относят не только нарушения памяти, но и снижение способности анализировать информацию, делать выводы, формулировать фразы и осуществлять различные обдуманные действия», — уточнила Руженцова.
Эксперт также напомнила, что степень тяжести заболевания и его последствий для здоровья значительно снижается после вакцинации.
В ноябре прошлого года опрошенные РБК неврологи сообщали, что число жалоб на проблемы с памятью, ориентированием во времени и пространстве после перенесенного COVID-19 растет. Тогда они связали это с воздействием инфекции на внутренние органы и психосоматикой. «Я сам переболел в легкой форме, как и некоторые мои знакомые, из неврологических последствий — сильные нейромиалгии, боли задней наружной поверхности ног начиная от ягодиц и до голени, которые ничем не снимаются. Причем это частый симптом: у моих переболевших коллег он есть, у пациентов. Что касается проблем с ориентированием во времени и пространстве, а также вообще с нарушением когнитивных функций, это встречается часто, к сожалению», — заявил РБК заведующий отделением неврологии ЦКБ № 1 РЖД Евгений Середкин.
Причин для возникновения таких последствий может быть несколько, рассказали врачи. «Во-первых, это связано с психосоматическими составляющими, со стрессом и страхом. Это вызывает давление, увеличивает риск проблем с сосудами, может привести к декомпенсации хронических ишемий либо к острой ишемии. Второй момент — само нейротоксическое действие коронавирусной инфекции», — рассказал РБК невролог, главный врач реабилитационного центра «Доверие» Александр Комаров.
Главврач также подчеркнул, что к патологиям нервной системы может приводить и само нарушение функций легких, развивающееся при коронавирусной инфекции. Ослабленные легкие больного не в состоянии полноценно выполнять свою функцию и питать кору головного мозга кислородом, объяснил он.
В августе этого года директор Центра им. Н.Ф.Гамалеи Александр Гинцбург сообщал, что коронавирус в 70% случаев не проходит бесследно. По его словам, у многих переболевших наблюдаются большие, длительные осложнения, которые иногда приводят к инвалидности или к необходимости длительного восстановительного периода.
Столько лет тревог: ученые узнали, как быстро возвращается память после COVID-19
Коронавирусная инфекция ухудшает оперативную память большинства пациентов старше 25 лет, однако спустя год после острой фазы COVID-19 эта функция полностью восстанавливается, показало исследование британских ученых. При этом чем тяжелее человек переносит болезнь, тем сильнее страдает его память. По мнению российских экспертов, результаты этой научной работы полностью соответствуют имеющимся данным о влиянии SARS-CoV-2 на центральную нервную систему, а возвращение памяти объясняется постепенным восстановлением кровоснабжения мозга. Но для разработки эффективных методов борьбы с ослаблением функций мозга из-за COVID-19 знаний у ученых пока недостаточно.
Вспомнить не всё
Британские ученые исследовали влияние перенесенного COVID-19 на оперативную память человека, которая необходима для решения повседневных задач — чтения, общения, рассуждений и т.д. «Для этого мы разработали и применили анонимный онлайн-опрос и викторину, проверяющую способность к запоминанию, с элементами игры», — указано в статье с результатами исследования. Задания выполнили более 5 тыс. участников, разделенных на две группы — переболевших ковидом и тех, кто не испытал на себе действие болезни. Статистический анализ результатов показал, что коронавирусная инфекция негативно влияет на память большинства людей старше 25 лет. Однако со временем эта когнитивная функция возвращается и полностью восстанавливается спустя 12 месяцев после болезни.
Участникам тестирования предлагалось пройти 16 заданий на запоминание. За успешное выполнение каждого начислялся один балл. По результатам испытания баллы суммировались. Чем выше было их число, тем, соответственно, лучше память. Запоминать приходилось цветные изображения фруктов, животных, предметов и чисел от 0 до 10. Кроме правильности ответов, программа контролировала и скорость, с которой выполнялись задания.
Средний результат переболевших коронавирусной инфекцией оказался заметно ниже по сравнению с теми, кто не был инфицирован. На количество баллов также сильно влияла и тяжесть болезни: память пациентов, которым понадобилась госпитализация, работала хуже, чем у переболевших легко. В ходе исследования также выяснилось, что способность к запоминанию с возрастом падает вне зависимости от коронавирусной инфекции. Однако если сравнить результаты перенесших и не перенесших болезнь сверстников, то показатели первых будут заметно ниже. А вот память молодых людей от 18 до 24 лет от COVID-19 не страдает совсем.
Плохое снабжение
COVID-19 — это в первую очередь респираторное заболевание, но до 2/3 госпитализированных пациентов имеют признаки поражения центральной нервной системы (ЦНС), пояснил механизм влияния коронавируса на память врач-невролог, мануальный терапевт Клинического госпиталя на Яузе ГК «Медскан» Владислав Оганов. По его словам, есть данные, что возбудитель SARS-CoV-2 способен проникать в ЦНС через слизистую оболочку носа и обонятельные волокна или инфицировать нейроны путем распространения через кровь. А белое вещество головного мозга особенно уязвимо для сниженного кровоснабжения при COVID-19, что имеет ведущее значение для когнитивной функции.
— Действительно, клиническая практика и данные исследований показывают, что процесс восстановления нарушений памяти, внимания или концентрации может быть длительным. Однако о необратимых изменениях в головном мозге речь идет только в случаях развития у пациента на фоне тяжелого течения COVID-19 острого нарушения мозгового кровообращения (инсульта) или воспаления мозговых тканей, — сказал Владислав Оганов.
COVID-19 поражает сосуды, и это может нарушать функционирование нейронов или даже вызывать их гибель, рассказал научный сотрудник Института иммунологии и физиологии Уральского отделения РАН Михаил Болков. Улучшение оперативной памяти спустя 12 месяцев после болезни может объясняться восстановлением нормального кровоснабжения мозга. Кроме того, возвращение со временем когнитивных функций происходит и потому, что нейроны способны перестраиваться, восстанавливая связи, в обход пораженных областей, пояснил специалист.
— При анализе влияния коронавирусной инфекции на ЦНС остается неясным, являются ли нарушения памяти и других когнитивных функций специфическими для COVID-19 или это более общая реакция на недостаточность дыхания, вызванную болезнью, — сказала Михаил Болков.
Многие переболевшие коронавирусной инфекцией столкнулись с когнитивными проблемами, поэтому тестирование учеными оперативной памяти выглядит логичным, считает заведующий лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Станислав Отставнов.
По мнению специалиста, в этой сфере есть большое поле для исследований, которые проводятся в разных странах мира, в том числе и в России. Однако до конца причины изменений в работе мозга всё еще не ясны. И пока не будут найдены ответы на все вопросы, разработать эффективные меры борьбы с ослаблением оперативной памяти и других функций мозга из-за COVID-19 не удастся.
Реабилитация после ковида: как вернуть память, запахи, вкусы и когда снова можно на фитнес
Тем, кто перенес коронавирус совсем недавно, лучше забыть об отпуске в жарких странах на пару ближайших месяцев, зато можно отправиться на восстановление в санаторий или начать возвращение к прежней жизни прямо дома. Минздрав уже подготовил программу самостоятельной реабилитации.
Эксперт стала гостем очередного эфира ковидного Оперштаба республики и ответила на волнующие жителей республики вопросы о том, как правильно реабилитироваться после инфекции.
Есть ли список обязательных мероприятий по реабилитации?
Тем, кто перенес инфекцию средней степени тяжести и имеет жалобы на нарушение сна, аппетита или нарушение памяти, рекомендуется амбулаторный этап реабилитации на базе государственных учреждений, поликлиник №21, №7, №3 Иннополиса, госпиталей Казани. Такие пациенты нуждаются в одном-двух курсах медицинской реабилитации, где в команду включается клинический психолог.
Как вернуть память, которая ухудшилась после ковида?
— Особенно важен этот вопрос для молодых людей, которые профессионально занимались интеллектуальной деятельностью. Таким пациентам мы рекомендуем начинать тренинги и опираться на те базовые функции памяти, которые были до болезни.
Если это был артист, у него уже есть заученные роли, тексты. Мы говорим: вспоминайте эти роли и будете постепенно возвращаться к тому уровню памяти, который был до болезни. Если это был человек, который занимался математикой, мы говорим: пользуйтесь в начале подсказкой. В любом случае занятия должны быть начаты.
Если пациент самостоятельно не справляется, если возникает беспокойство и расстройство от того, что кажется, что «я же нормальный, но не могу вспомнить», мы рекомендуем хотя бы 1-2 занятия с клиническим психологом, чтобы успокоиться, чтобы специалист объяснил, что идет восстановление, которое может занять от нескольких недель до двух-трех месяцев.
Это вопрос времени, но не в коем случае не нужно паниковать, нужно продолжать заниматься основным видом деятельности. Ничего страшного, если сначала будет лежать подсказка, текст. Не нужно волноваться. Только полноценный сон, питание, прием витаминов и тренинги позволят нам вернуть былую память.
Какие нужно пропить витамины?
— Мы подходим к выбору витаминов индивидуально, потому что если пациент находился на длительной медикаментозной терапии, он устает от большого приема препаратов. Мы всем говорим про сбалансированное правильное питание. Это квашеная капуста, обогащенная витамином С, это свекла, богатая антиоксидантами, морковь, богатая на витамины А, те же самые пучки зелени – это все нужно.
Когда мы говорим о последствиях болезни в виде выпадения волос, сухости кожи, нужно проконсультироваться с врачом, чтобы прием витаминов был адекватным, в той дозировке, которая ему показана.
Очень многие источники рекомендуют витамин D, которым обогащены морские продукты. Бесспорно, они полезны, но в некоторых случаях врачи рекомендуют отдельный прием витамина D, потому есть видимые симптомы недостаточности этого витамина. Поэтому чтобы индивидуализировать комплекс или конкретный витамин с приемом тех или иных препаратов, мы советуем обратиться к врачу.
Как восстановить обоняние?
— При ковиде происходит специфическое поражение нервной системы, которое обуславливается потерей обоняния и вкуса, которые иногда не восстанавливаются даже спустя 4-6 недель и более. Если запахи и вкусы не возвращаются и спустя 6-8 недель мы рекомендуем обратиться к медицинским работникам.
У нас уже есть опыт лечения методами рефлексотерапии и есть некоторые методики применения физиотерапии для восстановления обоняния и вкуса. Нам удается помочь таким пациентам.
Конечно, нужны и индивидуальные занятия. Пациенты должны тренировать обоняние и вкус путем систематических занятий, например, понюхать что-то с открытыми глазами, с закрытыми глазами. Если отсутствие запаха и вкуса вызывает эмоциональное напряжение, то нужны дыхательные и релаксирующие упражнения, например, прогулки, ходьба. Если из перечисленных методов ничего не помогает, медики подключают к лечению рефлексотерапевтов.
К каким специалистам обращаться для реабилитации?
— В каждом из наших отделений республики в команде есть медицинский или клинический психолог, физический терапевт, физиотерапевт, специалист ЛФК и другие. В зависимости от того, какие проявления заболевания ведущие, в составе команды могут быть специалисты разного профиля.
Какой должна быть дыхательная гимнастика в домашних условиях?
— В интернете действительно очень много методик дыхательной гимнастики, много рекомендаций. Мы еще полгода назад сделали вкладку на сайте Минздрава «Реабилитация». В этой вкладке есть помощь специалистам и населению. Для специалистов приведен перечень лечебных учреждений, которые принимают на реабилитацию, а для населения мы записали комплекс упражнений и их последовательность с фотографиями. Мы в эту вкладку вложили рекомендации «Самореабилитация в амбулаторных условиях». Если у пациента нет тех осложнений, о которых сейчас говорили, то мы рекомендуем по щадящей нагрузке проводить этот комплекс самостоятельно с постепенным увеличением повторов от 5-6 до 10-12 раз. Комплекс апробирован на базе медицинских учреждений.
Когда начинать восстановление?
— Если у пациента было поражение легких не менее 10-15%, через 14 дней после выписки из стационара либо прохождения лечения на дому мы рекомендуем обратиться в поликлинику по месту жительства за направлением на амбулаторную реабилитацию. Если пациент был на стационарном лечении, то лечащий врач созванивается с завотделением стационара и направляет переводом. В большей части мы говорим об амбулаторном этапе.
Как скоро можно вернуться к занятию спортом?
— Это зависит от того, в какой степени тяжести была инфекция, но в среднем мы рекомендуем посещение тренажерного зала хотя бы в низкой интенсивности по физической нагрузке не ранее чем через 2-3 недели после завершения лечения. Пациент должен вернуться к привычному образу жизни в домашних условиях. Если привычный ритм жизни не вызывает одышки, значит, пациенты готовы вернуться в тренажерный зал.
Когда после болезни можно сделать прививку?
— Длительность восстановления пациентов, перенесших ковид средней степени тяжести, составляет от 6-8 до 12 недель. Мы рекомендуем задуматься о прививке не позднее чем через шесть месяцев от начала заболевания.
Какой санаторий выбрать?
— В зависимости от того, какие последствия у пациента от перенесенной инфекции, мы рекомендуем профиль того или иного санаторно-курортного учреждения. Всего у нас более 20 санаториев. Если осложнения связаны с органами дыхания, мы рекомендуем санатории, которые располагаются в лесной зоне. Это и «Сосновый бор», и «Васильевский», и «Ливадия», и «Иволга», и «Радуга».
Если пациента беспокоят суставы, мы рекомендуем санаторий с грязевым профилем. Например, «Бакирово», «Ижминводы». Большинство наших санаторных учреждений имеют бальнеологический профиль, то есть лечение минеральными водами, что очень важно для перенесших коронавирус, особенно если есть заболевания желудочно-кишечного тракта.
Можно ли посещать бассейн после болезни?
— Рекомендации носят индивидуальной характер. Мы всегда предупреждаем, что как только вы перенесли заболевание, не надо через 2-3 недели бежать в бассейн и реализовывать свой абонемент. Ни в коем случае. Любое переохлаждение, разность температур может вызвать срыв этих адаптационных резервов, которые только-только восстанавливаются, а на восстановление может уйти полтора-два месяца.
Если прошло более 3-4 месяцев и пациент целиком вернулся к профессиональной деятельности и хочет пройти оздоровление, мы не возражаем против посещения бассейна. Но надо обязательно соотносить некий риск посещения, например, сауны и бассейна в один абонемент. Мы не говорим, что вернется вирус. Но такое переохлаждение чревато ОРВИ, потому что иммунная система была подвержена внешнему воздействию и нужно время для восстановления. При легком течении пожалуйста, спустя 2-3 месяца.
Можно ли ходить в баню и сауну?
— Мы советуем воздержаться от горячих бань и саун, чтобы высокая температура не сказалась на сердечно-сосудистой системе. В период заболевания ходить в бани категорически нельзя. Если жителям сельской местности очень хочется, мы рекомендуем не париться, а просто прийти и умыться. Если все будет хорошо, то температурное воздействие в следующее посещение усиливается.
Как восстановить водный баланс?
— По всем рекомендациям, объем выпиваемой воды должен составлять 1,5-2 литра в день, не меньше. Причем рекомендуются не купленные соки, нектары, а именно чистая питьевая вода или морсы из свежезамороженных ягод.
Врач объяснила, как лечить нарушения памяти после COVID-19
Фото: Москва 24/Антон Великжанин
Врач-терапевт Надежда Чернышова рассказала Москве 24, что из-за возникших проблем с памятью после перенесенного COVID-19 следует обратиться к врачу. Особенно это касается людей старше 50 лет.
Ранее врач-невролог «СМ-Клиники» Надежда Бояринова заявила, что коронавирус может повреждать структуры головного мозга и вызывать проблемы со сном и тревожные расстройства, сообщает газета «Известия». По словам эксперта, попадая в нервную систему через обонятельные рецепторы, вирус может напрямую повреждать структуры головного мозга: лимбическую систему, гипоталамус, мозжечок, дыхательный центр и другие.
По данным Всемирной организации здравоохранения (ВОЗ), постковидный синдром проявляется в очень разнообразных формах, которые наблюдаются при затяжном течении болезни. Среди них: спутанность сознания, нарушение когнитивных функций, общее утомление.
Бояринова добавила, что COVID-19 является длительно воздействующим источником стресса. Он приводит к снижению настроения, повышенной тревожности, что снижает память и другие познавательные функции.
«Как правило когнитивные проблемы, проблемы с обучением, восприятием, памятью – это прямое следствие поражения мозга. Оно проходит через несколько месяцев так же, как и налаживается обоняние, потому что и то и другое – поражение нервов», – объяснила Чернышова.
Однако иногда ожидание улучшений может, наоборот, сделать только хуже. Особенно это касается пожилых людей, которые перенесли коронавирус.
«У них потеря памяти после может быть началом другого процесса, например болезни Альцгеймера или другой проблемы, связанной со старческой потерей памяти. Иногда можно списывать это на нарушения после COVID-19. На самом деле так совпало, коронавирус просто ускорил начало этого заболевания», – объяснила она.
Она добавила, что развитие той же болезни Альцгеймера сейчас можно затормозить при помощи специальных препаратов. «Чем быстрее начнется лечение, тем большую часть памяти удастся сохранить», – сказала эксперт.
Чернышова предостерегла от самостоятельных назначений препаратов, а также от походов на МРТ. «Его не надо делать самостоятельно, потому что бывает несколько разных режимов. Выбрать правильный, если это будет нужно сделать, поможет врач», – подчеркнула терапевт.
Если же с проблемами в памяти столкнулись молодые люди, то первое время необязательно обращаться к специалистам – все может наладиться само.
Ранее заместитель директора по клинической работе ФБУН МНИИЭМ имени Габричевского Роспотребнадзора, доктор медицинских наук Татьяна Руженцова рассказала, что проблемы с памятью часто встречаются у пациентов во время и после перенесенного коронавируса. По ее словам, чаще всего речь идет о когнитивных нарушениях: снижение способности анализировать информацию, делать выводы, формулировать фразы и совершать различные обдуманные действия.
По ее словам, уровень нарушений определяется изменениями у человека до заболевания и тяжестью перенесенного COVID-19. При этом вакцинация существенно снижает вероятность подобных проявлений, подытожила Руженцова.
Постковидный синдром глазами невролога
В.В. Захаров
Первый Московский государственный медицинский университет им. И.М. Сеченова
Ключевые слова: COVID-19, SARS-CoV-2, коронавирус, астения, когнитивные нарушения, инсульт, эндотелиит, нейропротекция
Для цитирования: Захаров, В. В. Постковидный синдром глазами невролога / В. В. Захаров // Поведенческая неврология. – 2021. – № 2. – С. 14-22. – DOI 10.46393/2712-9675_2021_2_14_22. – EDN FAJIBO.
Аннотация
Не менее чем у трети пациентов с COVID-19 в острой и/или резидуальной фазе наблюдаются неврологические расстройства. Чаще всего фиксируются астенические, когнитивные нарушения, спутанность сознания, инсульты, периферические невропатии, аносмия, дисгевзия, болевые синдромы. Наиболее вероятными механизмами поражения нервной системы при COVID-19 являются патологические иммунные реакции, цереброваскулярные заболевания в связи с коронавирусным эндотелиитом и гипоксическая травма мозга; обсуждается также прямое нейротропное воздействие вируса. Имеется положительный опыт использования нейропротективных препаратов в лечении астенических и когнитивных последствий новой коронавирусной инфекции.
Post-COVID syndrome from the point of view of a neurologist
V.V. Zakharov
I.M. Sechenov First Moscow State Medical University
Key words: COVID-19, SARS-CoV-2, coronavirus, asthenia, cognitive impairment, stroke, endotheliitis, neuroprotection
Annotation
At least one third of COVID-19 patients develop neurologic disorders in acute and/or residual phase of the disease. The most often neurologic disturbances are: asthenia, cognitive impairment, confusion, strokes, peripheral neuropathy, anosmia, dysguesia and pain. Probable mechanisms of nervous system involvement in COVID-19 are pathologic immune reactions, cerebral vascular disease because of coronavirus endotheliitis and hypoxic brain trauma; direct neurotropic viral invasion is discussed also. The article presents positive experience of treatment of asthenia and cognitive complications of new coronavirus infection with neuroprotective medications.
С самого начала пандемии COVID-19 стали появляться сообщения о частой ассоциации новой коронавирусной инфекции с неврологическими расстройствами. Китайские врачи первыми показали значительную распространенность выраженной и упорной головной боли, не соответствующей тяжести общей интоксикации, частые эпизоды делириозной спутанности сознания, также не соответствующие тяжести общей интоксикации, снижение обоняния и вкуса [1].
Дальнейшие наблюдения подтвердили нейротропизм нового заболевания. В настоящее время ни у кого не вызывает серьезных сомнений, что COVID-19 очень часто сопровождается неврологическими осложнениями, причем как в остром периоде, так и спустя недели и месяцы после заражения. По некоторым данным, частота заинтересованности нервной системы может достигать половины и даже двух третей от всех случаев инфицирования SARS-(CoV-2 [2, 3]. Чаще всего описываются нарушения обоняния и вкуса (35,6%), миалгии (18,5%), головная боль (10,7%), инсульты (8,1%), головокружение (7,9%), нарушения сознания (7,8%), эпилептические припадки (1,5%), энцефалиты, невралгии, атаксия, синдром Гийена-Барре, синдром Миллера-Фишера, внутримозговые кровоизлияния, краниальные невропатии и мышечная дистония [4]. Пока остается открытым и требует дальнейшего изучения вопрос об обратимости или длительности неврологических осложнений.
Клиницисту важно иметь представление о наиболее частых неврологических расстройствах, ассоциированных с вирусом SARS-CoV-2, и механизмах их развития. Это важно для оптимизации ранней диагностики неврологических осложнений и выработки патогенетически обоснованных подходов к терапии.
Механизмы поражения нервной системы при COVID-19
Обсуждается несколько механизмов, по которым новая коронавирусная инфекция может приводить к поражениям центральной и периферической нервной системы (рис. 1).
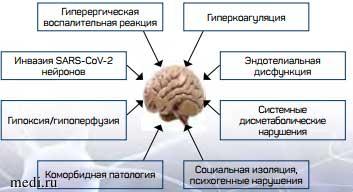
Прямое инфицирование нейронов и глиоцитов
Как известно, «ключом», открывающим вирусу SARS-CoV-2 вход в клетку, является рецептор к ангиотензинпревращающему ферменту. Данный тип рецепторов широко представлен в центральной нервной системе и присутствует как на мембране, так и в цитоплазме нейронов и глиоцитов, в коре и подкорковых серых узлах [5]. Поэтому теоретически можно ожидать развития у части пациентов с COVID-19 вирусного энцефалита. Обсуждаются два возможных пути проникновения SARS-CoV-2 в головной мозг: из кровеносного русла через гематоэнцефалический барьер вместе с иммунокомпетентными клетками и через слизистую носа и обонятельные нервные волокна [5]. Однако на практике число случаев доказанного вирусного энцефалита коронавирусной этиологии совсем невелико [6].
Иммуноопосредованное поражение
В ряде гистологических работ было показано, что у пациентов в острой фазе COVID-19 могут наблюдаться повышение проницаемости гематоэнцефалического барьера и выход иммунокомпетентных клеток из кровеносного русла в паренхиму головного мозга, а также активация местной воспалительной микроглиальной реакции в белом веществе [7]. Наиболее тяжелым вариантом иммуноопосредованного поражения головного мозга у пациентов с COVID-19 является острая некротическая энцефалопатия, которая изредка развивается у пациентов с COVID-19 c синдромом так называемого цитокинового шторма [6]. Вероятно, менее тяжелые гиперергические дизиммунные реакции развиваются значительно чаще.
Цереброваскулярные заболевания
Возможно, наиболее важным механизмом поражения как головного мозга, так и периферической нервной системы и других органов и систем у пациентов с COVID-19 является поражение вирусом эндотелиоцитов сосудов. Многочисленные свидетельства прямого воздействия вируса на эндотелий сосудов различных органов и тканей имеются в современной литературе 10. Доказано, что инфицирование вирусом SARS-СоV-2 сопровождается выраженными изменениями реологических свойств крови со сдвигом баланса между свертывающей и противосвертывающей системой крови в сторону гиперкоагуляции, в частности, со значительным повышением уровня D-димера 11. В этих случаях неврологические расстройства в острой фазе и постковидном периоде имеют понятную сосудистую этиологию. Известно, что риск инсульта, как ишемического, так и геморрагического, у пациентов с новой коронавирусной инфекцией многократно повышен [12, 14]. Развитием церебрального эндотелиита в остром и подостром периоде коронавирусной инфекции можно также объяснить такие симптомы, как головная боль, делирий и эпилептические припадки.
Социальная изоляция
Определенную угрозу для психоневрологического здоровья пациентов, особенно пожилого и старческого возраста, несут ограничительные меры, принятые в большинстве стран мира в связи с пандемией коронавирусной инфекции. Речь идет о запрете общественных собраний и публичных мероприятий, ограничении перемещения людей, в ряде случаев запрете на посещение родственниками пожилых лиц, проживающих в пансионатах, и даже на выход на улицу. Вынужденное ограничение умственной и физической активности, бездействие и социальная изоляция оказывают неблагоприятное влияние на когнитивную функцию и эмоциональную сферу человека, особенно в пожилом возрасте. В ряде исследований показано, что социальная изоляция и чувство одиночества негативно коррелируют с показателями памяти и когнитивных функций [20] и даже со степенью церебрального амилоидоза [21]. Особенно неблагоприятно влияние церебральной изоляции у лиц с начальными проявлениями дементирующих заболеваний. Так, наблюдения во время пандемии коронавирусной инфекции показали, что у пациентов с легкими когнитивными нарушениями и начальной деменцией введение ограничительных мер сопровождалось нарастанием выраженности когнитивного дефицита, увеличением частоты эпизодов делириозной спутанности сознания, ростом распространенности тревожно-депрессивных реакций, а также ухудшением походки с повышением риска падений 24.
Тревожно-депрессивные расстройства
Закономерным результатом нового серьезного вызова человечеству и последствием катастрофизации вопросов пандемии в средствах массовой информации стал значительный рост распространенности расстройств тревожно-депрессивного спектра. Согласно популяционным эпидемиологическим исследованиям, в настоящее время клинически значимая тревожно-депрессивная симптоматика выявляется у 25-30% населения в разных странах мира 24. Расстройства тревожно-депрессивного спектра сами по себе снижают качество жизни пациентов и их родственников и могут приводить к декомпенсации преморбидного неврологического заболевания. Кроме того, как известно, длительная и выраженная тревога или депрессия за счет активации гипоталамо-гипофизарной надпочечниковой системы способствует увеличению темпа дегенеративно-атрофического процесса головного мозга. В ряде исследований было показано, что после депрессивного эпизода отмечается уменьшение объема важных для познавательной деятельности зон головного мозга, в том числе гиппокампа и префронтальной коры [27, 28]. При этом наблюдаются достоверные корреляции между длительностью депрессии и объемом гиппокампа [29].
Распространенность различных видов неврологических нарушений в постковидном периоде
Наиболее масштабным и репрезентативным исследованием эпидемиологии неврологических расстройств после перенесенной новой коронавирусной инфекции стала работа M. Taquet и соавт. [30]. В указанной работе была использована международная медицинская база данных TriNetX. Из общей популяции более 81 млн человек были выбраны данные 236 379 пациентов в возрасте 10 лет и старше, переболевших COVID-19 любой степени выраженности. Авторы проанализировали частоту встречаемости различных неврологических диагнозов, которые впервые в жизни выставлялись пациентам в течение 6 месяцев после заражения COVID-19 (табл. 1). В результате самыми распространенными неврологическими диагнозами оказались периферические невропатии, острые нарушения мозгового кровообращения и деменция [30].
Таблица 1.
Новые неврологические диагнозы, установленные в первые 6 месяцев после заражения COVID-19
| Диагноз | Распространенность |
| Периферическая невропатия | 2,85% (2,69-3,0) |
| Ишемический инсульт | 2,1% (1,97-2,23) |
| Деменция | 0,67% (0,59-0,75) |
| Внутримозговое кровоизлияние | 0,56% (0,50-0,63) |
| Нервно-мышечные заболевания | 0,45% (0,40-0,52) |
| Паркинсонизм | 0,11% (0,08-0,14) |
| Энцефалит | 0,10% (0,08-0,13) |
Представляет большой практический интерес исследование из клиники Мэйо (США), также посвященное анализу различных видов неврологических и иных нарушений после перенесенной новой коронавирусной инфекции. Были проанализированы данные 100 последовательных пациентов, обратившихся в клинику по любой причине в первые несколько месяцев после COVID-19 и не страдавшие до COVID-19 каким-либо хроническим заболеванием. Большинство пациентов, включенных в исследование, были моложе 65 лет, средний возраст составил 45,0 ± 4,2 года. Пациенты обращались в клинику в различные сроки после перенесенного инфекционного заболевания, в среднем через 93,4 ± 65,2 дня после заражения. Как свидетельствует цитируемая работа, самыми частыми неврологическими причинами для обращения к врачу в постковидном периоде являются астения, когнитивные нарушения, расстройства сна и легкая психопатологическая симптоматика (табл. 2). При этом большинство пациентов имели одновременно несколько неврологических жалоб или симптомов. Постковидные неврологические нарушения у обследованных больных вызывали существенные затруднения в повседневной жизни. Лишь треть из проанализированных пациентов смогли вернуться к труду в том же объеме, что и до болезни [31].
Таблица 2.
Неврологические расстройства в постковидном периоде. Анализ 100 последовательных пациентов, обратившихся в клинику Мэйо (США), после «выздоровления» от COVID-19
| Неврологический симптом | Частота, % |
| Утомляемость, астения | 80 |
| Когнитивные нарушения | 45 |
| Нарушения сна | 30 |
| Пограничные психические расстройства | 26 |
| Головная боль | 20 |
| Головокружение | 19 |
| Парестезии | 17 |
| Нарушение обоняния/вкуса | 9 |
| Лабильность АД/ЧСС | 7 |
| Выпадение волос | 6 |
Периферические невропатии
В остром периоде и сразу после выздоровления от коронавирусной инфекции повышен риск развития периферических невропатий. Описываются различные виды поражений периферической нервной системы, в том числе мононевропатия лицевого, других краниальных нервов, поражение периферических нервов конечностей, а также дизиммунные и иные полиневропатии, синдром Гийена-Барре и редкая дизиммунная невропатия Миллера-Фишера (сочетание офтальмоплегии, атаксии и арефлексии) 32. Обсуждается роль заинтересованности обонятельного нерва в развитии таких характерных для острой фазы COVID-19 и постковидного периода симптомов, как снижение обоняния и вкуса, которые развиваются не менее чем у трети заболевших [32, 33]. Достаточно частым и тяжелым следствием периферической невропатии после COVID-19 являются невропатические боли [35].
По некоторым данным, риск развития острой воспалительной демиелинизирующей полирадикулоневропатии Гийена-Барре увеличивается в связи с коронавирусной инфекцией приблизительно в 10 раз по сравнению со среднестатистическим популяционным риском [36]. Наиболее часто симметричные восходящие вялые параличи вместе с характерными сенсорными расстройствами развиваются в первые две-три недели после заражения коронавирусной инфекцией. Предполагается, что причиной синдрома Гийена-Барре, ассоциированного с вирусом SARS-CoV-2, являются «перекрестная» атака миелина периферических нервов иммуноглобулинами, образующимися в иммунокомпетентных клетках в ответ на проникновение в организм коронавируса [36]. Данный механизм аналогичен механизму возникновения синдрома Гийена-Барре при других бактериальных и вирусных заболеваниях (инфекционном мононуклеозе, цитомегаловирусе и др.). Однако нельзя исключить и роль ишемического повреждения периферических нервов в связи с предполагаемым развитием коронавирусного эндотелиита. Для подобного патогенетического механизма поражения периферической нервной системы более характерно развитие множественной мононевропатии как последствия множественных инфарктов периферических нервов.
Наиболее частой лабораторной находкой у пациентов с инсультом на фоне COVID-19 является повышение D-димера и фибриногена, нередко значительное, что свидетельствует о роли дисбаланса свертывающей и противосвертывающей системы крови в патогенезе связанных с коронавирусной инфекцией острых нарушений мозгового кровообращения 14. Имеются также сообщения о повышенной частоте встречаемости антител к волчаночному антикоагулянту и кардиолипину, то есть о развитии вторичного антифосфолипидного синдрома [12]. Обычно инсульт на фоне COVID-19 развивается у пациентов пожилого возраста с артериальной гипертензией, другими заболеваниями сердечно-сосудистой системы, сахарным диабетом и др. Однако в литературе нередко встречается также описание случаев острого нарушения мозгового кровообращения у лиц молодого и среднего возраста без каких-либо дополнительных факторов сосудистого риска. При этом ишемический инсульт может развиваться на фоне нетяжелого течения коронавирусной инфекции [39].
Когнитивные нарушения
По данным М. Taquet и соавт., относительный риск развития деменции в первые 6 месяцев после коронавирусной инфекции в 1,7 раза выше, чем после обычной ОРВИ [30]. Однако деменция, как известно, лишь часть спектра когнитивных расстройств, который включает субъективные, легкие и умеренные нарушения. В настоящее время имеются многочисленные свидетельства, что легкие и умеренные когнитивные нарушения, возможно, являются самым частым неврологическим последствием новой коронавирусной инфекции. Британские нейропсихологи провели онлайн-тестирование более 84 тыс. пациентов старше 16 лет, у которых до коронавирусной инфекции не отмечалось каких бы то ни было когнитивных трудностей. Результаты когнитивных тестов достоверно отличались от возрастных нормативов как по интегративным показателям, так и особенно в сферах памяти и внимания; при этом степень отклонения от нормы зависела от тяжести перенесенной коронавирусной инфекции [40].
Новая коронавирусная инфекция вызывает ухудшение в различных когнитивных сферах. По данным A. Jaywant и соавт., наиболее часто страдают гибкость мышления, темп познавательной деятельности и непосредственное воспроизведение слов, в то время как трудности отсроченного воспроизведения и узнавания слов относительно редки [42]. М. Mazza и соавт. на основании исследования 226 пациентов после коронавирусной пневмонии сообщают, что самым частым когнитивным симптомом в постковидном периоде является недостаточность управляющей функции [43].
На конкретные патогенетические механизмы когнитивных нарушений косвенно указывают корреляции когнитивных нарушений с теми или иными лабораторными изменениями. По данным M. Mazza и соавт., выраженность нарушений внимания, управляющей функции и памяти в постковидном периоде достоверно коррелирует с уровнем воспалительных маркеров в начале болезни [43]. K.W. Miskowiak и соавт. сообщают о достоверной корреляции между показателями отсроченной памяти, темпом познавательной деятельности и уровнем D-димера в острой фазе [44]. Таким образом, наиболее актуальными являются два патогенетических механизма, которые обсуждались выше: дизиммунные расстройства и цереброваскулярные заболевания.
Наблюдается ассоциация между когнитивными нарушениями и другими неврологическими осложнениями GOVID-19. Так, M. Almeria и соавт. [45] сообщают о достоверной связи между более выраженными нарушениями оперативной памяти и наличием головной боли, дисгевзии и аносмии. Головная боль также была достоверно связана со степенью недостаточности управляющей функции. На основании сказанного можно обоснованно предполагать общность механизмов развития когнитивных и других неврологических последствий COVID-19 [45].
Приводим собственное наблюдение пациентки молодого возраста с когнитивными и астеническими расстройствами после коронавирусной инфекции.
Пациентка, 38 лет, по профессии юрист, на момент консультации получает второе высшее образование, учится на психолога. Всегда пользовалась хорошим здоровьем. За 9 месяцев до консультации переболела новой коронавирусной инфекцией в легкой форме: в течение двух недель отмечались небольшой субфебрилитет, общая слабость и выраженная сонливость. После этого и вплоть до даты консультации сохраняются общая слабость, сонливость, утомляемость при умственной и физической работе, трудности концентрации внимания и повышенная забывчивость. Указанные симптомы мешают повседневной деятельности, привели к снижению успеваемости в вузе, вызывают выраженный эмоциональный дискомфорт.
МРТ головы не выявляет патологических изменений в мозге.
Таким образом, у молодой женщины без анамнеза цереброваскулярных и нейродегенеративных заболеваний после коронавирусной инфекции развиваются когнитивные нарушения, которые вызывают существенный дискомфорт в повседневной жизни и сохраняются на протяжении значительного времени.
Нейропротективный препарат Цитофлавин можно рекомендовать для широкого клинического использования при астенических и когнитивных нарушениях, а также последствиях цереброваскулярных событий на фоне COVID-19
Лечение неврологических нарушений в постковидном периоде
Поскольку вся ситуация вокруг COVID-19 является новой, устоявшихся международных рекомендаций по лечению тех или иных постковидных неврологических расстройств пока нет. Лечение строится исходя из представлений о патогенетических основах неврологических осложнений и имеющегося клинического опыта.
Цитофлавин используется в российской неврологической практике более 20 лет. Клинические исследования, в том числе с использованием двойного слепого метода, и опыт повседневного практического применения свидетельствуют об эффективности данного препарата в восстановительном периоде ишемического инсульта, при хронической ишемии головного мозга, последствиях черепно-мозговой травмы, нейроинфекции, астенических расстройствах различной этиологии. Терапия Цитофлавином способствует улучшению самочувствия, положительной динамике нейропсихологических тестов, нормализации биоэлектрической активности головного мозга по данным электроэнцефалографии и повышению качества жизни пациентов с церебральной дисфункцией различной природы. Полученный эффект носит стойкий характер и сохраняется, как свидетельствует ряд работ, и после прекращения лечения данным препаратом 50.
А.Е. Терешин и соавт. использовали Цитофлавин для нейрометаболической поддержки реабилитационных мероприятий у 21 пациента с астеническими расстройствами после коронавирусной пневмонии [52]. Поражение легких у пациентов в острой фазе COVID-19 составило 25-80%. Цитофлавин вводили внутривенно по 10 мл препарата на 100 мл физиологического раствора, 10 инфузий на курс. Пациенты контрольной группы (п = 24) были сопоставимы по возрасту, полу и объему поражения легких. Они получали только реабилитацию без метаболической поддержки. К выписке пациенты, получившие такой курс лечения, достоверно отличались от контрольной группы по шкалам реабилитационной маршрутизации, шкале астенического состояния, шкале депрессии Гамильтона и тесту с шестиминутной ходьбой [52].
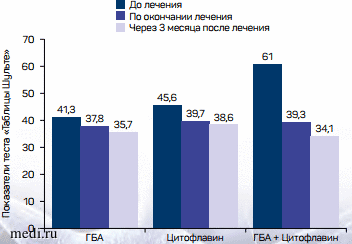
Важными преимуществами Цитофлавина являются безопасность его применения и хорошая переносимость, что было отмечено во всех проведенных к настоящему времени исследованиях, а также в условиях повседневной клинической практики. Оптимальным является назначение препарата по ступенчатой схеме: 10 дней внутривенно капельно по 10 мл на 100-200 мл физиологического раствора, далее перорально по 2 таблетки 2 раза в день в течение 25 дней.
Заключение
Патогенетически обоснованная терапия является безальтернативной при появлении новых вызовов перед клинической медициной, таких как новая коронавирусная инфекция. Мы не можем в ожидании результатов рандомизированных исследований воздерживаться от лечения пациентов, которые нуждаются в помощи уже сегодня. Важными особенностями нейропротективных препаратов являются безопасность применения и нацеленность на универсальные патогенетические механизмы повреждения нервной ткани. Поэтому нейропротективную терапию можно рекомендовать для широкого клинического использования при астенических и когнитивных нарушениях, а также при последствиях цереброваскулярных событий на фоне COVID-19. Безусловно, одновременно требуется проводить рандомизированные клинические исследования для формирования доказательной базы, удовлетворяющей строгим современным требованиям.