Как вылечить эпилепсию навсегда
Как вылечить эпилепсию навсегда
Как лечить эпилепсию
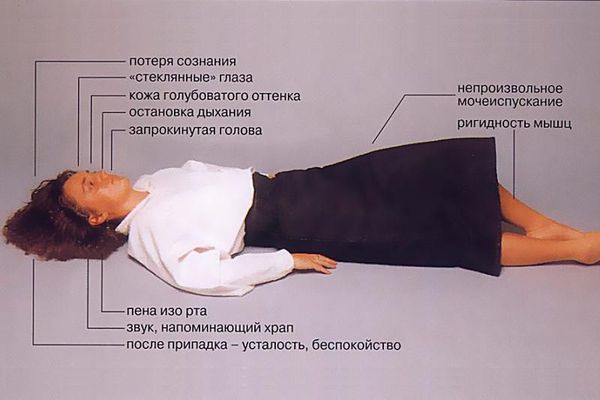
Эпилепсия — это заболевание центральной нервной системы у детей и взрослых. Классическое течение эпилепсии характеризуется периодическими судорожными приступами — эпилептическими припадками. Больной теряет сознание, падает, напрягается, а затем наступают судорожные сокращения мышц тела. После приступа наблюдается головная боль, заторможенность или глубокий сон. Припадок несет риск получения травмы и асфиксии — прекращения дыхания. К эпилепсии относятся и атипичные приступы без потери сознания, некоторые варианты вегетативных панических приступов и хождений во сне. Заболевание возникает из-за патологической электрической активности, возникающей в головном мозге. Электрические импульсы распространяются на весь мозг или его отдельную область, вызывая генерализованные или частные припадки. Причиной эпилепсии может быть как наследственная предрасположенность, так и повреждения нервной системы из-за родовой травмы, гипоксии, интоксикации, аневризмы или опухоли мозга.
Методы лечения
Медикаментозное лечение
Эпилепсия в большинстве случаев хорошо поддается терапии противосудорожными препаратами. Схема лечения, варианты препаратов и дозировка подбираются строго индивидуально и меняются с течением заболевания. Этот процесс должен быть под постоянным контролем врача. Правильно подобранное медикаментозное лечение может вызвать стойкую ремиссию.
Немедикаментозное лечение
Рекомендуется соблюдение диеты, умеренная физическая активность. Эффективным лечебным методом при некоторых видах эпилепсии является воздействие на блуждающий нерв. Зачастую больным с эпилепсией требуется лечение и поддержка у психотерапевта.
Хирургическое лечение
Оперативное лечение проводят при органических причинах эпилепсии, таких как операбельная опухоль ЦНС, аневризма или гематома. Также операция показана при неэффективности консервативного лечения. Условием операции служит доступность области мозга с патологической активностью для нейрохирурга. Во многих случаях операция может дать пациентам полное излечение.
Нестрашная эпилепсия. Что нужно знать?
Эпилепсия является одним из самых распространенных заболеваний нервной системы. Поэтому, столкнувшись с недугом, больные задаются вопросом — можно ли вылечиться от эпилепсии навсегда? К сожалению, данное заболевание неизлечимо. Но до 65% больных могут жить практически без приступов и других клинических симптомов, при условии, что они проходят соответствующее медицинское обследование и получают надлежащее лечение. Часто не сама болезнь является причиной смерти, а неправильная или несвоевременная помощь.
Эпилепсия — не приговор. Благодаря стремительному развитию медицины, у страдающих эпилепсией больных есть шанс вести нормальную, полноценную жизнь.
Эпилепсия — это исключительно неврологическое заболевание. Вне приступов человек с эпилепсией ничем не отличается от других. Однако, стоит признать неприятный факт — относятся к таким людям в обществе с опаской. Дело в том, что термин «эпилепсия» оброс мифами и стереотипами, которые могут не соответствовать реальности.
К проблеме эпилепсии необходимо привлекать внимание не только больных, но и здоровых людей.
С 2008 года 26 марта во всем мире отмечают так называемый фиолетовый день — День борьбы с эпилепсией. Это шанс для каждого узнать о болезни, ее причинах и лечении.
Что это такое?
Многие слышали об эпилепсии и ошибочно относят ее к психическим заболеваниям. Но это не так. Эпилепсия поражает нервную систему и характеризуется наличием очагов. Данное неврологическое заболевание сопровождается припадками. Больной не может предугадать наступление приступа. Эпилепсия действительно опасна своей непредсказуемостью. Диагностика и лечение болезни включает себя ряд исследований и методов, которые способствуют точной постановке диагноза. Не стоит паниковать, если у вас был единичный приступ. Это еще не говорит о наличии диагноза. Когда припадки повторяются и протекают в тяжелой форме, тогда есть основания начать лечение от эпилепсии.
Часто болезнь развивается в детстве, но она не включена в список сугубо детских заболеваний. Известны случаи, когда больные узнавали свой диагноз в зрелом возрасте. Эпилепсия передается по наследству в 10% случаев. У взрослых заболевание развивается на фоне других болезней. Например, при опухолях мозга. Алкогольная интоксикация является распространенной причиной возникновения данного недуга. Алкогольную эпилепсию включают в группу патологических состояний, характеризующихся развитием судорожных или бессудорожных приступов, связанных с употреблением алкоголя.
Наиболее распространенными формами эпилепсии являются:
Каждая из форм эпилепсии имеет свои отличия в проявлениях. Но можно ли вылечить эпилепсию, если вовремя обратиться к специалисту? Это возможно, если вовремя прийти к врачу, не игнорировать симптомы, а также придерживаться всех рекомендаций. Если вам однажды поставили диагноз эпилепсия, будьте готовы к тому, что теперь придется постоянно проверяться. Лечение назначается исходя из индивидуальных особенностей пациента: возраста и общего состояния здоровья. Например, эпилепсию можно успешно вылечить у грудничков и маленьких детей. Для этого применяется специальная терапия, которая направлена на то, чтобы исключить возникновение приступов и восстановить нарушенные функции головного мозга.
Лечение эпилепсии у детей старшего возраста в основном включает прием препаратов для контроля приступов и снижения риска рецидивов.
Мнение эксперта
Автор: Владимир Владимирович Захаров
Врач-невролог, доктор медицинских наук, профессор, руководитель центра диагностики и лечения нарушений памяти
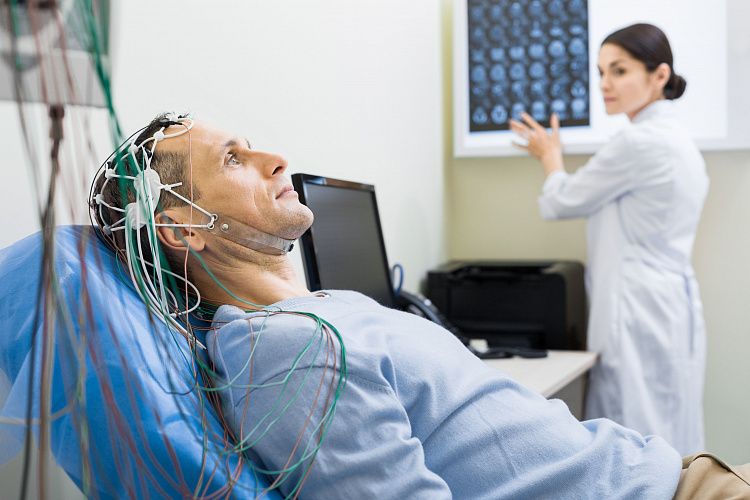
Эпилепсия на протяжении многих лет остается тяжелым и опасным неврологическим заболеванием. Сложность диагностики заключается в разнообразии клинических форм эпилептических припадков. В Юсуповской больнице обследование пациентов проводят квалифицированные неврологи и эпилептологи, имеющие многолетний опыт работы. Диагностика осуществляется с помощью современного медицинского оборудования. Врачи используют ЭЭГ, КТ и МРТ. Анализ крови оценивается в условиях современной лаборатории.
При соблюдении врачебных рекомендаций по лечению и профилактике эпилепсии более 60-70% пациентов добиваются длительной ремиссии. Проводимая терапия должна отвечать стандартам качества и безопасности. В Юсуповской больнице каждому пациенту подбирается индивидуальный план лечения. Назначаемые медикаменты входят в перечень последних европейских рекомендаций по терапии эпилепсии. Для того чтобы снизить риск развития рецидива судорожного припадка, неврологи и эпилептологи нашей больницы предоставляют пациентам персональные профилактические рекомендации. Подобный подход к лечению выгодно отличает Юсуповскую больницу от других медицинских учреждений столицы.
Причины
Первые приступы эпилепсии возникают до 18 лет. Очень редко болезнь появляется у взрослых людей. Припадки отличаются нестабильностью и имеют разнообразную степень выраженности. В один момент больной может не замечать начало судороги, а в другой — испытать более тяжелую форму приступа.
Причины возникновения эпилепсии зависят от возраста. У детей и взрослых они отличаются. Течение болезни у пациентов разных возрастов также имеет свои особенности. Иногда эпилепсия встречается как вторичное заболевание при:
Именно причины возникновения эпилептического припадка являются направлениями в выборе терапии. Если заболевание провоцирует злокачественная опухоль в головном мозге, то она подлежит удалению. Если повышенная возбудимость очага в головном мозге связана с кровоизлиянием, то удаляют скопление крови и нормализуют состояние сосудов.
Разные причины и факторы развития эпилепсии и появления очага у детей и взрослых, классифицируют по следующим группам:
Эпилепсия у детей встречается в 3 раза чаще, чем у взрослых. Особенно трудно поставить верный диагноз новорожденным, потому что судороги бывает трудно отличать от обычной двигательной активности младенца. К тому же признаки эпилепсии очень разнообразны. У некоторых больных таких припадков вообще не бывает.
Можно ли вылечить навсегда?
По статистике Всемирной организации здравоохранения, сегодня в мире живет примерно 50 миллионов людей, страдающих разными формами эпилепсии. Примерно 40% из этих случаев не поддается лечению, и примерно половина эпилептиков не может принимать лекарства, не испытывая при этом побочные эффекты. Назначают лечение для того, чтобы заболевание имело минимальное влияние на качество жизни пациента. Став заложником этой болезни и впервые приходя на прием к специалисту, пациенты задают вопрос — можно ли вылечиться от эпилепсии навсегда? К сожалению, нет. Но можно научиться жить с ней и поддерживать свое здоровье. Тем более, что с каждым годом в медицине появляются новые способы и лекарственные препараты. В зависимости от формы и течения болезни, врачи назначают наиболее эффективный курс лечения.
Показания к консервативной терапии
Эпилепсия оказывает влияние на все стороны жизни больного, и понимание этих проблем важно с медицинской и социальной точки зрения. Важнейшей целью лечения эпилепсии является прекращение приступов с минимальными побочными эффектами противоэпилептической терапии. В последние годы наметились позитивные сдвиги в решении проблемы эпилепсии. Появились более совершенные методы визуализации, позволившие диагностировать органическую природу заболевания. Основной задачей консервативного лечения больных является профилактика рецидивов приступов. Поэтому показанием к консервативной терапии могут стать ярко выраженные симптомы эпилепсии. Перед началом лечения, необходимо подтвердить диагноз. А для этого больному необходимо провести всестороннее обследование. Диагностика включает в себя следующие исследования:
Обязательна нейровизуализация с использованием компьютерной рентгеновской или магнитно-резонансной томографии головного мозга. Лечение может не дать результата, если пациент долгое время игнорировал симптомы эпилепсии или не придерживался рекомендаций врача. Если же все консервативные методы оказываются неэффективными, а форма заболевания отвечает определенным показаниям, применяется хирургическое лечение.
Хирургическое лечение
Перед тем как перейти к радикальным методам лечения эпилепсии, пациент должен пройти курс приема медикаментов и, возможно, химиотерапии. Только после того, как полученные результаты не будут указывать на положительную динамику, можно обратиться к хирургии. Главным показанием к хирургическому лечению считается устойчивость припадков к препаратам и медикаментозной терапии. Нейрохирургия — это оптимальный вариант для пациентов с лекарственно устойчивой эпилепсией. Хирургическая операция заключается в устранении очага эпилепсии. Она является эффективным и безопасным методом лечения. После операции наблюдается отсутствие приступов, что является фактором улучшения качества жизни и психосоциальной адаптации больных. Хирургические операции проводятся в исключительных, особо тяжелых случаях для того, чтобы удалить образование, вызывающее механическое раздражение мозга, а также выполнить кортексэктомию и частичную каллозотомию.
Излечима ли эпилепсия у взрослых?
В последнее время отношение к эпилепсии изменилось. Это заболевание научились лечить. Процесс довольно сложный и затратный, но современная медицина добилась невероятных успехов. Множество больных получают своевременную, квалифицированную помощь специалистов. В результате правильного лечения и приема лекарственных средств, больны могут полностью контролировать припадки, а через пять лет можно отказаться от приема лекарств. Главное знать, где можно вылечить эпилепсию, не затягивать с поход к врачу и следовать всем рекомендациям. Но больным, которым удалось справиться с болезнью, следует придерживаться определённого образа жизни. Особенно это касается взрослых людей, причиной появление эпилепсии у которых стали вредные привычки и халатность по отношению к своему здоровью. Важно соблюдать основные правила режима: спать по 7–8 часов и полностью отказывается от алкоголя.
Лечится ли эпилепсия у детей?
Эпилепсия – неврологическая патология хронического характера. При ней организм предрасположен к судорожным приступам различной силы. Типичное проявление заболевания – периодические ситуации, во время которых мышечные судороги перерастают в припадок с потерей сознания.
Ярко выраженные приступы считаются крайне тяжелым вариантом эпилепсии. К счастью, встречается он относительно не часто. У новорожденных и маленьких детей, судорожные признаки выражены слабо. Их легко спутать с обычной активностью или даже не заметить.
Лечится ли эпилепсия у детей в раннем возрасте, подростков или нет, зависит от множества факторов. В первую очередь – от причины и агрессивности болезни, особенностей организма, назначенной и принимаемой терапии. Врачи утверждают, что детская эпилепсия излечима в большинстве случаев, но необходимо пройти курс комплексной терапии.
Особенности терапии в зависимости от формы эпилепсии
Под общим названием судорожных припадков, известно около 60 диагнозов разной тяжести. Развивается, каждый из них, вследствие различных причин.
Поэтому, при определении опасности наличия у маленького пациента приступов, в первую очередь проводится комплексная диагностика. С помощью инструментальных обследований врачи уточняют все аспекты течения и динамики заболевания.
Разновидности детской эпилепсии
У детей выделяют следующие типы приступов:
Симптоматика детской эпилепсии часто проявляется слабо, родители и близкие не замечают наличие болезни длительный период. Схожесть проявлений с другими болезнями усложняет диагностику и назначение правильного лечения. Средний возраст выявления больных 5-18 лет.
С уверенностью определить, можно ли вылечить эпилепсию полностью у подростка, маленьких детей или нет, как это сделать, реально только при некоторых ее вариантах. Тех, причины развития которых детально установлены. Чаще приходится надеяться на позитивную динамику, с ослаблением судорог, урежением припадков.
Диагностика
При подозрении на небольшие, незначительные приступы, проявляющиеся в виде кратковременного замирания или ночного лунатизма, необходимо обратиться к детскому врач, неврологу и провести тщательное исследование, так как подобные симптомы характерны для целого ряда заболеваний.
Доказать, что у пациента эпилепсия, может только один способ – ЭЭГ (электроэнцефалография). На результатах исследования будут видны специфические отклонения в работе нейронов, приводящие к приступам.
Когда подтверждается диагноз судорожного заболевания, невролог назначает дополнительные исследования. Это нужно, чтоб выяснить расположение и количество очагов, систематичность их пробуждения:
После изучения результатов исследования, уточняется тип патологии, назначается комплексное лечение.
Лечение
После тщательно проведенного обследования, постановки диагноза, выяснения всех сопутствующих факторов, детский врач не сможет точно ответить на вопрос: «излечима ли эпилепсия у ребенка или нет?». Так как устранить очаг, ее вызывающий, в мозгу невозможно. Но шансы на прекращение судорог, с учетом статистики, неплохие.
Неврологом назначается комплексное лечение, включающее в себя:
Препараты и дозировка подбираются конкретно каждому пациенту. Так как из-за особенностей организма, предугадать выраженность действия тех или иных таблеток заранее невозможно.
В каждом конкретном случае, парадигма лечения избирается с учетом особенностей течения болезни и характеристик пациента.
Профилактика
Особую роль в избавлении от болезни играет профилактика судорожных припадков. Однако, даже если приступы исчезли из жизни человека года тому назад, очаги, их вызывающие, не пропадают. Поэтому поставленный в детстве диагноз, преодоленный кропотливым лечением или в силу возраста, может вернуться. Во взрослом возрасте, с куда более серьезными симптомами.
Чтоб снизить вероятность подобного, необходимо на протяжении всей жизни помнить о склонности организма к судорогам. И проводить профилактические мероприятия:
Лечится ли эпилепсия
Разобраться, что за болезнь эпилепсия, можно ли от нее вылечиться навсегда и как это сделать, способен узкий специалист – невролог. Эпилептический синдром возникает из-за неправильно работающих нейронов. Которые периодически генерируют аномальные электроимпульсы, приводящие к судорогам. При этом патология бывает генетически обусловленной, или приобретенной вследствие влияния на организм внешних факторов. Как, к примеру, – посттравматическая эпилепсия.
Существует немало вариантов заболевания. Как определить, вылечивается ли эпилепсия у взрослого или ребенка полностью, в конкретном случае, расскажет лечащий врач.
Отдельным пациентам для этого достаточно соблюдать диету, дожить до определённого возраста (перерасти приступы) или регулярно принимать лекарства. Других больных, избавить от припадков невозможно.
Выздоровление от эпилепсии
Прогностически важен возраст первого проявления болезни. Понять, можно ли вылечить приобретенную эпилепсию у взрослого человека и ребенка полностью навсегда и вообще, лечится ли эта форма, возможно только после установления типа болезни и причин, ее спровоцировавших.
Вылечивается полностью эпилепсия или нет, зависит от сопутствующих факторов:
Методы лечения
Отвечая на вопрос: «Излечима ли вообще болезнь эпилепсии у взрослых и ребенка или нет», врач сразу не ответит.
Успех зависит от множества факторов, не последний из которых – своевременность обращения пациента за помощью. Также учитываются методики, которые возможно и допустимо применять в терапевтическом процессе.
Способы есть, как и чем можно лечить эпилепсию у человека. Медики стараются их комбинировать:
Изначально, больной попадает к невропатологу – в поликлинике, частной практики и т.д. А тот уже составляет диагностический алгоритм, приглашает профильных врачей, нужных для полной диагностики, определяет направление терапии.
Лечится ли эпилепсия у взрослых и детей полностью, определяется формой болезни и полнотой диагностики, терапии. Есть варианты патологии, устранить которые медики не в силах. Уверенней можно говорить о купировании приступов, которые прекращаются на всю жизнь.
Консервативная терапия
Консервативная медикаментозная терапия – основной способ лечения эпилептического синдрома.
Чтобы назначить необходимый препарат, сначала проходится обследование, которое должно подтвердить диагноз, уточнить конкретную форму заболевания. Позже подбираются таблетки, начинается монотерапия (прием одного лекарства).
Влияют на назначение:
Лечение всегда назначается конкретно под пациента, из-за особенностей организма, вылечиться по рецепту соседа не получится.
Список противосудорожных лекарств (антиконвульсантов), насчитывает более 15 наименований, имеющих три разных механизма действия. Как правило, применяются препараты из двух групп:
В случае отрицательного результата монотерапии, препарат постепенно меняют на другой, с иным механизмом действия. Политерапия (полипрогнозия) применяется как исключение.
Лечение детей
Терапия в детском возрасте вызывает сложности, так как организм и мозг ребенка еще не сформирован. Слепо использовать лекарства, подходящие взрослым, не рекомендуется, так как они способны повлиять на созревание тела, разума малыша.
Препараты используют с теми же действующими веществами, что и у взрослых. Однако врачи предпочитают сохранить монотерапию и малые первичные дозы. Грудничкам и совсем малышам дают те же препараты, что и подросткам, но в сиропах.
И доза в 2-3 раза меньше, подбирается по массе тела, на килограмм.
Есть маленькие пациенты, которым медикаментозное лечение не проводится вовсе. Это касается тех типов эпилептического синдрома, которые со временем проходят сами. Дети их просто перерастают, если ведут подходящий образ жизни.
Такой подход не касается приобретенной болезни, развившейся вследствие грубого поражения головного мозга.
Хирургический метод
Используется нечасто, только по показаниям. Потому что оперативное вмешательство на головном мозгу может повлечь последствия худшие, чем эпилептические приступы.
Как правило, операция требуется, если на возникновение симптоматики заболевания влияют новообразования на мозговой коре.
Врачи удаляют кисту или опухоль, а вместе с ней пропадают приступы. Также иногда помогает операция на сосудах головного мозга, если эпилептический синдром вызван проблемами со снабжением мозговых тканей кислородом.
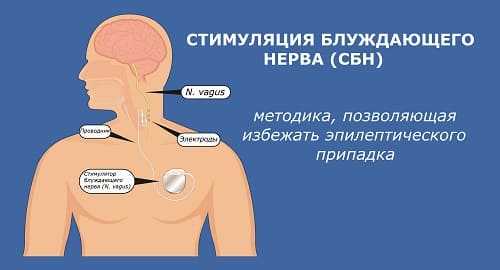
Есть пациенты, которым проводится операция по вживлению специального прибора для стимуляции блуждающего нерва. Это устройство позволяет воздействовать на определённые участки коры рядом с эпилептическими очагами, не допускать возникновения нового приступа.
Управляет прибором сам человек, включая его, когда ощущает наступление такой необходимости. В автоматическом режиме, имплант срабатывает самостоятельно. Однако метод имеет два минуса:
Также неизвестно как поведет себя прибор, если будет поврежден при травме головы.
Профилактика
На устранение приступов, сохранение адекватного состояния, также влияет постоянная профилактика. Ее мероприятия поддерживают больного, в периоды отсутствия терапии.
Определить, излечима ли приобретенная симптоматическая эпилепсия или нет, как от нее возможно быстрее избавиться, можно ли все-таки вылечить полностью, подскажут врачи, составляющие график профилактических мероприятий, распорядок жизни пациентов.
Полноценная неврологическая диагностика помогает найти причину приступов. И, если припадки – симптомы патологического процесса в мозгу, то и устранить его (при возможности). После чего приступы судорог исчезнут.
Для поддержания здоровья пациентам с невозможностью радикального лечения, остается постоянно принимать препараты.
Есть доктора, кто знает, как лечить приступ, побороть и быстро вылечить эпилепсию навсегда, найти средство против повторных припадков. Однако воспользоваться этими знаниями сможет тот пациент, кто готов следовать советам врача.
Список использованной литературы
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Что такое эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Казенных Татьяны Валентиновны, эпилептолога со стажем в 28 лет.
Определение болезни. Причины заболевания
Эпилепсия известна человечеству давно — первые свидетельства о ней относятся к 4000 до н.э. Заболевание является серьёзной социальной проблемой, так как недостаток информирования об эпилепсии способствует непониманию, страху перед симптомами у окружающих и дискриминации больных.
Заболевание проявляется в виде кратковременных непроизвольных судорог в какой-либо части тела, либо же судороги затрагивают всё тело целиком. Иногда приступы сопровождаются потерей сознания и утратой контроля над функциями кишечника или мочевого пузыря. Припадки могут иметь форму как незначительных провалов в памяти и мышечных спазмов, так и тяжелых, продолжительных конвульсий.
Люди с эпилепсией чаще получают ушибы и переломы, связанные с припадками. У них также чаще встречаются тревожные расстройства и депрессия. Кроме того у пациентов с эпилепсией повышен риск преждевременной смерти в результате падений, утопления и ожогов.
Причины возникновения эпилепсии
Существует множество факторов, приводящих к возникновению спонтанной биоэлектрической активности (нейрональных разрядов), которые приводят к повторным эпилептическим припадкам. К причинам эпилепсии относят структурные, генетические, инфекционные, метаболические, иммунные и неизвестные этиологические факторы, к примеру:
Спровоцировать приступ эпилепсии при некоторых её видах может дефицит сна, приём алкоголя, гипервентиляция, сенсорные (чувственные стимулы): мигающий свет, изменения температуры, громкие звуки.
В зависимости от того, что именно вызывает эпилептические приступы, выделяют несколько видов патологии:
Клинические проявления идиопатической эпилепсии начинаются в детском возрасте. Чаще всего структурные изменения мозга отсутствуют, но имеется высокая активность нейронов. Нет и выраженного когнитивного дефекта. Прогноз при этой форме эпилепсии чаще благоприятен, пациенты хорошо себя чувствуют на антиэпилептических препаратах, которые значительно уменьшают количество приступов и позволяют добиться длительной ремиссии.
При симптоматической эпилепсии всегда есть органическая причина — кисты, опухоли головного мозга, пороки развития, неврологические инфекции, инсульты, а также изменения мозга в результате наркотической или алкогольной зависимости.
Также возможно проявление симптоматической эпилепсии в рамках наследственных заболеваний — их известно около 160. Чаще такие заболевания предполагают умственную отсталость с аутосомно-рецессивным типом наследования, когда носителями генов являются оба родителя.
При криптогенной эпилепсии выделить причину возникновения не удается даже при очень тщательном обследовании. Криптогенная эпилепсия — это одна из самых сложных хронических патологий ЦНС, развитие которой обусловлено неустановленными или неопределенными причинами. Заболевание проявляется регулярно повторяющимися специфическими припадками. Длительное течение обуславливает присоединение психических расстройств, снижаются когнитивные способности, присоединяется психотическая симптоматика.
Следует понимать, что появление однократного судорожного приступа хоть и является настораживающим симптомом, не всегда говорит о наличии эпилепсии. Врач вправе рассматривать этот диагноз, если у пациента случалось два и более приступа.
Симптомы эпилепсии
По продолжительности и возможной причине возникновения выделяют:
Эпилептический приступ может протекать единично или серией приступов, между которыми человек не приходит в себя и не восстанавливается полностью. Приступ может сопровождаться судорогами или протекать без них.
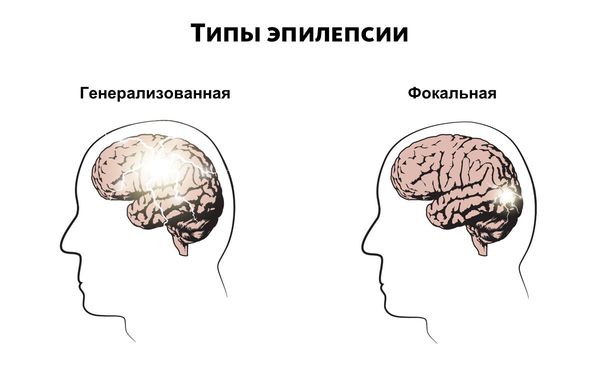
По клиническим проявлениям выделяют генерализованные и парциальные припадки.
Парциальные припадки также называют фокальными или локальными приступами. Приступы могут протекать по-разному в зависимости от того, какой участок мозга затрагивает нарушение и как далеко оно распространяется. К симптомам относятся потеря ориентации, нарушения движения, ощущений (включая зрение, слух и вкус), настроения или других когнитивных функций.
К неклассифицируемым эпилептическим припадкам относят приступы со клиническими проявлениями, не относящимися к вышеперечисленным категориям, например, приступы с ритмичным движением глаз, жевательными движениями челюстями и плавательными движениями конечностями.
Патогенез эпилепсии
В настоящее время существует гипотеза возникновения эпилепсии, включающая комплекс нейрохимических, нейроморфологических и нейрофизиологических нарушений, приводящих к развитию заболевания.
Очаг эпилептической активности представляет собой нейронную сеть, имеющую в своём составе эпилептические нейроны. Эти нейроны характеризуются нестабильностью мембран, что способствует их спонтанному или провоцируемому электрическому возбуждению, что в результате вызывает симптоматику эпиприпадка.
Классификация и стадии развития эпилепсии
Классификация эпилепсий предусматривает несколько уровней:
Различают несколько проявлений эпилепсии: идиопатическую эпилепсию, при которой различного типа припадки — основное и главное проявление заболевания, и эпилептический синдром, когда припадки являются одним из симптомов другого заболевания.
Также эпилепсия как болезнь или синдром может проявляться:
Эпилепсия и эпилептические синдромы подразделяется на следующие виды Комиссией по классификации и терминологии Международной противоэпилептической лиги (1989 год): [21]
Связанные с локализацией эпилепсии и синдромы
Генерализованные эпилепсии и синдромы
Эпилепсии и синдромы, не определенные относительно того, являются ли они фокальными или генерализованными
Специальные синдромы
Классификация эпилепсии постоянно развиваются: прогресс генетики приводит к открытию новых причин заболевания.
Осложнения эпилепсии
При эпилепсии возможны следующие осложнения:
Аспирационная пневмония — одно из самых опасных осложнений. Во время приступа у больного эпилепсией может быть рвота, он может заглотнуть рвотные массы и пищу. При аспирационной пневмонии в начальном периоде больного беспокоит сухой непродуктивный кашель, общая слабость и незначительное повышение температуры тела. При развитии осложнения температура повышается до значительных цифр, присоединяется боль в груди и озноб, а кашель сопровождается пенистой мокротой с кровью. Через 2 недели в легком образуется абсцесс и диагностируется эмпиема (значительное скопление гноя) плевры.
Диагностика эпилепсии
Диагностические возможности в настоящее время весьма широки, они позволяют точно установить, страдает пациент эпилепсией или приступ является следствием другого расстройства. Для этого проводятся прежде всего инструментальные обследования, которые имеют решающее значение в диагностике и определении типа припадка.
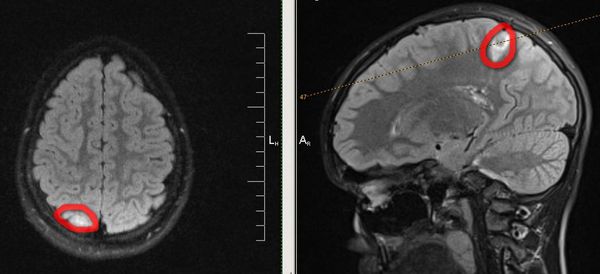
КТ и МРТ головного мозга. Основополагающими методами диагностики эпилепсии являются методы визуальной диагностики — компьютерная и магнитно-резонансная томография, а также ПЭТ — позитронно-эмиссионная томография. Они позволяют выявить имеющийся у больного органический субстрат (опухоли, кисты, сосудистые мальформации или аневризмы), оценить его функцию и структуру, а иногда выявить очаги аномальной электрической активности, которые встречаются при эпилепсии.
В некоторых случаях врачи могут применять экспериментальные методы диагностики, например, МЭГ (магнитоэнцефалографию). Метод представляет собой вид энцефалографии, который позволяет оценивать структуру и функции головного мозга. При МЭГ регистрируются магнитные сигналы нейронов, что позволяет наблюдать за активностью мозга с разных точек во времени. Этот метод не требует применения электродов, а также позволяет оценивать сигналы из глубоких структур мозга, где ЭЭГ малоэффективна. Также применяется такой метод, как резонансная спектроскопия, которая позволяет выявлять нарушения биохимических процессов в ткани мозга. Данное обследование проводится 1 раз в 3-4 года, иногда чаще при необходимости наблюдения за динамикой развития образования.
Очень важен анамнез заболевания, позволяющий на основе расспроса пациента узнать подробности начала и развития заболевания, его длительность, характер течения, наличие наследственной предрасположенности к эпилепсии. Чрезвычайно важно описание самих пароксизмов, их частота, описание, наличие факторов, способствующих возникновению приступов. Такой расспрос позволяет врачу определить тип приступов, а также предположить, какая область головного мозга может быть поражена.
Анализы крови необходимо проводить не реже 1 раза в 3 месяца с целью оценки действия на организм пациента с эпилепсией противоэпилептических средств. Кроме того, больные, принимающие соли вальпроевой кислоты, обязательно отслеживают значение тромбоцитов, так как тромбоцитопения (снижение их количество) — одно из возможных побочных явлений, наблюдающихся при приёме вальпроатов. Анализы крови помогают оценить врачу действие других этиологических факторов (инфекция, отравление свинцом, анемия, сахарный диабет), а также помогают при оценке вклада генетических факторов.
Лечение эпилепсии
Лечения эпилепсии — сложный длительный и динамичный процесс, основная цель которого состоит в предотвращении развития приступов. Он должен соответствовать следующим принципам: индивидуальность, длительность, регулярность, непрерывность, динамичность и комплексность.
Лекарственная терапия
Хирургическое лечение
Лечение может включать инструментальное устранение причин эпилептических синдромов: опухолей и кровоизлияний.
Операции применяются также в тех случаях, когда припадки не поддаются лекарственному лечению или угрожают жизни пациента. Удаление эпилептогенного очага предполагает устранение участка мозга, виновного в возникновении эпиприпадков, или его изоляции от остальных участков мозга. При парциальных припадках в тех случаях, когда медикаменты не дают эффекта, имплантируют электростимулятор, раздражающий блуждающий нерв и подавляющий развитие припадков.
Первая помощь при приступе эпилепсии
Действия, которые ни в коем случае нельзя совершать во время приступа эпилепсии (несмотря на распространённые стереотипы):
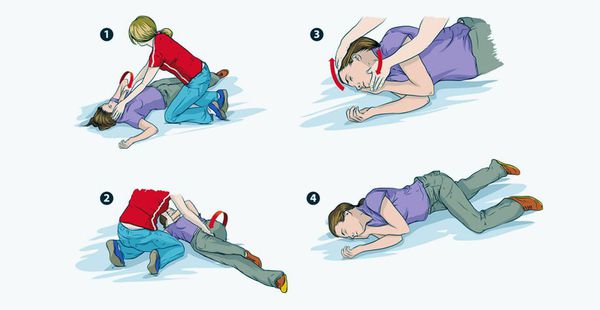
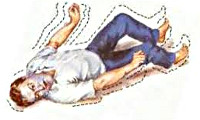
Во время приступа стоит положить под голову что-то мягкое, например, свёрнутую куртку. Снять очки, расслабить галстук, после окончания приступа перевернуть человека на бок (чтобы избежать западения корня языка). Важно засечь время, когда начался приступ, так как информация об этом может стать важной для лечащего врача.
Приступ эпилепсии является поводом для вызова скорой. Оставайтесь с человеком до момента, как он придёт в сознание, после предложите свою помощь — он будет чувствовать себя растерянно.
Прогноз. Профилактика
У каждого пациента заболевание протекает по-разному, чаще всего прогноз зависит от того, насколько рано оно началось, как часто бывают приступы и насколько выражены коморбидные психические расстройства. Эпилептологи говорят о стойкой терапевтической ремиссии в том случае, если на протяжении 3-4 лет у пациента нет любого вида приступов. В большинстве случаев пациент возвращается к своей привычной жизни, продолжает работать, создает семью. Но нужно помнить, что людям с эпилепсией нельзя работать по ночам и нежелательно часто менять часовой пояс и климат. У больных эпилепсией есть ограничения при трудоустройстве — им категорически нельзя работать в шумном душном помещении, на высоте, с движущимися механизмами.
Пациентам с эпилепсией важно соблюдать диету: ограничивать потребление жидкости, приправ, поваренной соли, крепкого кофе и чая. Важно соблюдать режим дня, вовремя ложиться спать, гулять на свежем воздухе, также показаны легкие физические зарядки.
Техника безопасности для пациентов с эпилепсией
Следует переоборудовать дом, где живёт человек с эпилепсией: закрыть острые углы, убрать твёрдые предметы, стеклянные поверхности, беречься кипятка. Пациенту с эпилепсией не стоит работать в одиночестве.
Для сна рекомендуется применять капу, антиудушающую подушку. Вместо ванной стоит принимать душ, так как одна из самых частых причин смерти пациентов с эпилепсией — утопление в ванной. Другие рекомендации для пациентов с эпилепсией:
Эпилепсия причины, симптомы, методы лечения и профилактики
Эпилепсия — заболевание нервной системы, отличается повторяющимися приступами с различной симптоматикой. Единично случившийся припадок не расценивается, как полноценное заболевание. Эпилепсия характеризуется постепенным увеличением частоты приступов. Требуется консультации невролога.
Разновидности
Признаки заболевания зависят от разновидности припадка. Кроме классического выделяют следующие виды болезни:
Каталептическая. Основная причина возникновения — эмоциональное перенапряжение. Приступ эпилепсии развивается при сильных эмоциях. Характеризуется сохранением сознания. Больной во время приступа постепенно садится на пол.
Нарколептическая. Характеризуется возникновением резкого желания лечь спать. Больной может погрузиться в сон в любом положении тела. Разбудить человека сразу не удастся. После припадка больной пребывает в хорошем самочувствии.
Истерическая. Причина возникновения — психическая травма ранее. Приступ развивается в присутствии людей. Больной постепенно садится на пол, пребывая в это время в сознании. Длится на протяжении 30 минут. Пациент стучит верхними и нижними конечностями, катается по земле.
Врождённая или идиопатическая. Развивается по причинам, которые невозможно точно установить. Предположительно, врождённая эпилепсия обусловлена генетической предрасположенностью. Может протекать в любой форме — лобной, височной или затылочной, с судорожными приступами или без них.
Приобретённая. Развивается после перенесенных черепно-мозговых травм, инфекционных заболеваний головного мозга, например, энцефалита или менингита. Проблему также провоцируют опухоли мозга, инсульты, рассеянный склероз, сильные интоксикации. Симптоматика также зависит от формы — лобной, височной, теменной, судорожной или бессудорожной.
Симптоматическая. Заболевание связано с черепно-мозговыми травмами, опухолями головы и шеи, инфекционными заболеваниями, тяжёлыми интоксикациями. Проявляется симптоматическая эпилепсия многократными приступами с судорогами и потерей сознания.
Джексоновская. Развивается при образовании в головном мозге органической патологии — абсцесса, аневризмы, опухоли, то есть свидетельствует об органическом поражении головного мозга. Провоцирует преимущественно локальные судороги в одной части тела, которые по мере прогрессирования болезни становятся генерализованными.
Лобная. Проявления приступов зависят от того, какая часть лобной доли вовлечена. Эпилептическая активность может провоцировать неконтролируемые действия, наплыв многочисленных мыслей и их резкую остановку, неожиданные эмоции.
Затылочная. Эта форма заболевания распространена меньше остальных. Провоцирует у пациентов нарушения со стороны зрения, например, мигающие образы перед глазами, потерю части зрения, бесконтрольные движения глаз, дрожание век.
Височная. Самый распространенный вид эпилепсии. Больному испытывает дежавю, ему кажется, что он переживал некоторые ощущения, события, чувствовал запахи и звуки. У него повторяются эмоции и чувства, например, гнев или восхищение.
Алкогольная. Развивается у людей с хроническим алкоголизмом и тех, кто никогда не пил, после разового злоупотребления. Провоцирует бесконтрольные движения, например, когда пациент начинает раздеваться или кружиться на месте. В тяжёлых случаях приводит к психозам.
Бессудорожная.> Специфическая разновидность эпилепсии, при которой у пациента не происходят судороги, но случаются приступы кратковременного отключения сознания. Пациент внезапно перестает двигаться, его взгляд фиксируется в одной точке, речь обрывается. Через несколько секунд сознание возвращается, воспоминания о приступе отсутствуют.
Лечение эпилепсии

Учитываются факторы, которые провоцируют приступы (алкоголь, недосыпание, и др.). Эффективность лечения возрастает, если параллельно медикаментозной терапии ограничить воздействие возможных провоцирующих факторов. Ранее традиционно необходимо было наличие как минимум 2-х неспровоцированных приступов, чтобы начать лечения. Сейчас считается, что лечение можно инициировать и после первого приступа, если дополнительные данные (неврологический статус, ЭЭГ, МРТ) указывают на высокую вероятность возникновения второго приступа.
Выбор противоэпилептического препарата зависит не только от формы заболевания и типа приступов, учитываются возраст пациента, пол (репродуктивный возраст у женщин), сопутствующие заболевания, время возникновения приступов, имеющиеся медицинские противопоказания к тому или иному препарату, возможные побочные действия, лекарственные взаимодействия.
Хорошей практикой считается упор на монотерапию – врач стремится достичь эффекта на одном препарате, поскольку политерапия (комбинация разных препаратов) увеличивает риск побочных действий. Для контроля побочных действий увеличение дозировки происходит постепенно, обычно на протяжении 2-4 недель, зависит от конкретного препарата. В случае, если первый препарат оказывает недостаточно эффективным, принимается решение о постепенной замене его на другой препарат, эффективный для данного вида приступов. Если монотерапия вторым препаратом также неэффективна, пробуют комбинацию двух препаратов (дуотерапия). С учетом довольно большого выбора АЭП, назначение более двух противоэпилептических препаратов считается целесообразным в очень небольшом числе случаев.
При недостаточной эффективности медикаментозной терапии, или возникновении побочных действий, часто используется определение уровня препарата в крови (фармакомониторинг) с последующей корректировкой дозировки. Необходимо строго следить за предписанным интервалом приема препарата.
Целью лекарственной терапии является полное прекращение (полный контроль) приступов при отсутствии неприемлемых побочных эффектов. Для этого обычно используют следующее правило: отсутствие приступов на протяжении периода, превышающего в 3 раза средний межприступный интервал до начала терапии, но не менее года. Даже при достижении полного прекращения приступов, необходимо продолжить противоэпилептическую терапию на протяжении длительного времени (обычно не менее 3-5 лет). Срок, на протяжении которого необходимо продолжать прием препаратов, зависит от формы эпилепсии у пациента, оценки вероятности возобновления приступов, решение принимается индивидуально, в каждом отдельном случае.
К сожалению, примерно в 30 процентов случаев медикаментозная терапия оказывается недостаточно эффективной. Тогда эпилепсия считается фармакорезистентной (рефрактерной) и следует рассмотреть возможность других, немедикаментозных методов лечения, в частности, хирургического лечения.
Эпилепсия у взрослых причины, симптомы, методы лечения и профилактики
Эпилепсия – хроническая неврологическая патология головного мозга, характеризующаяся возникновением эпилептических припадков в результате особой электрической активности мозга. Заболевание в некоторых случаях несет угрозу для жизни. При выявлении эпилепсии необходимо медикаментозное лечение и регулярное наблюдение за пациентом. Согласно статистике, 5% людей во всем мире хоть раз в жизни ощущали эпилептический припадок. Но единичный пароксизм не считается поводом для оглашения диагноза. При многократных судорогах требуется длительное лечение. Если четко соблюдать рекомендации врача-эпилептолога, то можно навсегда избавиться от приступов судорог. При несвоевременном обращении за медицинской помощью у больного нарушаются мыслительные и психические функции, наблюдается отклонения в работе двигательных и чувствительных.
Причины возникновения заболевания у взрослых
Эпилепсия развивается на фоне следующих причин:
Возможно появление эпилепсии вследствие эмоциональной нестабильности, злоупотребления курением, систематическом употреблении наркотиков, приема определенных медикаментов и интоксикации различного типа.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Основные симптомы
Заболевание сопровождается такими симптомами:
Иногда припадок переходит в глубокий сон. Перечисленные симптомы характерны для генерализованного приступа. При парциальном или фокальном приступе судорожные сокращения мышц отсутствуют.
Редко эпилепсия у взрослых отмечается в ночное время. Она сопровождается лунатизмом, резкими пробуждениями от кошмарных снов, тошнотой и рвотой, ночными мочеиспусканиями, мышечными судорогами. Приступы могут не вызывать судороги и потерю сознания. Они протекают с чрезмерной потливостью, спазмами в животе и метеоризмом, учащением сердечного ритма.
Спровоцировать припадки могут резкие звуки, световые вспышки, пересып или бессонницы, переохлаждение или перегревание, смена часовых поясов, изменение рациона питания.
Симптомы эпилепсии у взрослых мужчин практически ничем не отличаются от симптомов у женщин. Врачи выделяют несколько особенностей. Эпилепсия существенно влияет на общий гормональный фон мужчины. У 40% пациентов обнаружен низкий уровень тестостерона.
Кроме самой болезни, на гормональный фон влияют антиконвульсанты. Некоторые препараты снижают общую активность мужчины, ухудшают настроение, понижают либидо, изменяют плотность костей и усложняют течение эпилепсии. Исследования показали, что антиконвульсанты уменьшают количество припадков, но при этом воздействуют на области мозга, отвечающие за сексуальность. Наличие судорог может снизить уровень тестостерона в мужском организме. Причиной эректильной дисфункции может быть медиальная височная эпилепсия. Сами припадки могут возникнуть во время полового акта. Некоторые противоэпилептические препараты негативно воздействуют на функцию печени, что может повлиять на общий уровень тестостерона в организме.
Кроме того, мужчин с эпилепсией могут беспокоить проблемы с фертильностью. На качество и количество семенной жидкости воздействуют антиконвульсанты. Если при приеме медикаментов замечены изменения качества жизни больного, врач корректирует схему лечения, снижая дозировку препарата или заменяя его на другой.
Виды и формы эпилепсии
По области локализации очага заболевания различают 2 вида эпилепсии:
При смазанной клинической картине врачи диагностируют криптогенную эпилепсию.
Также врачи выделяют 3 типа припадков:
По этиологии заболевание классифицируют на 3 вида:
Отдельный вид эпилепсии диагностируют при кровоизлияниях и дегенеративных изменениях в головном мозге, возникновении опухолей на фоне интоксикации.
Первая помощь при эпилепсии у взрослых
При эпилептическом припадке необходимо выполнять действия по такому алгоритму:
Запрещено во время приступа пытаться силой разжимать зубы, давать ему воду, препараты, бить по лицу.
Диагностика
Для выявления эпилепсии врач проводит неврологический осмотр пациента, сбор анамнеза заболевания. Важно узнать, что чувствовал больной перед припадком и после него, что, по мнению пациента, могло вызвать судороги и как часто случаются приступы. Наиболее информативным методом диагностики при эпилепсии считается электроэнцефалография. Процедура не вызывает болевых ощущений и не наносит вреда здоровью.
Чтобы отличить симптомы эпилепсии от клинических признаков других состояний, проводят ультразвуковую допплерографию, ЭКГ-мониторинг. Для диагностики симптоматических видов эпилепсии используют компьютерную томографию и МРТ. С их помощью врач может обнаружить спайки, опухоли и структурные нарушения в мозге.
При подозрении на эпилепсию больной должен сдать общий анализ крови и мочи, биохимический анализ крови, коагулограмму.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
Лечение
Обязательно каждые 6 месяцев пациент должен проходить энцефалографию. На прием к лечащему врачу он обязательно приходит минимум 1 раз в 3 месяца.
Для снижения внутричерепного давления больному внутривенно вводят Магнезию. Также в курс терапии входят нестероидные средства, спазмолитики и обезболивающие препараты. Нормализовать работу нервной системы помогут психотропные препараты. Для улучшения кровоснабжения центральной нервной системы врач назначает психоактивные ноотропы. Их разрешается использовать в состоянии ремиссии, так как они оказывают возбуждающее действие.
Во время лечения эпилепсии больному категорически запрещено принимать алкоголь. Даже слабоалкогольные напитки могут вызвать приступ судорог. Также следует откорректировать питание. Необходимо уменьшить потребление бобовых, отказаться от слишком острых и пересоленных блюд, копченых изделий, слишком жирного мяса, газированных напитков.
Некоторые противоэпилептические препараты могут приводить к нехватке определенных витаминов и минералов в организме. При дефиците витамина B12 и фолиевой кислоты следует включить в рацион рыбу и морепродукты, морковь, говяжью и телячью печень, цитрусовые, морковь, тыкву и листовые зеленые овощи. При нехватке витамина B6 полезно употреблять молоко, орехи, куриные яйца, зелень и ростки пшеницы. Врачи рекомендуют сократить потребление сладостей, печенья и сдобных изделий.
При назначении вальпроатов пациенту следует соблюдать низкокалорийную диету, поскольку такие антиконвульсанты способствуют увеличению веса.
Поскольку большинство противоэпилептических средств обладают токсическим воздействием на печень, больному с эпилепсией следует необходимо придерживаться принципов диеты №5.
Если пациент находится в состоянии эпилептического статуса, ему вводят внутривенно препарат из сибазоновой группы. При сохранении эпилептического статуса потребуется повторное введение медикамента через 10-15 минут. В случае неэффективности инъекций врач использует ингаляционный раствор кислорода с азотом. Данная методика не подходит в случае затрудненного дыхания или комы.
Если прием антиконвульсантов не приносит положительного результата или у пациента была выявлена опухоль, требуется хирургическое лечение. В ходе операции хирург удаляет опухоль или проводит манипуляции без удаления элементов головного мозга. К современным методам хирургического вмешательства относится вживление нейростимулятора для подавления эпиактивности в мозге и гамма-нож.
Профилактика
Предотвратить возникновение эпилепсии у взрослых помогут следующие рекомендации:
Возможные осложнения
Самым серьезным осложнением заболевания считается врачи называют эпилептический статус. При таком состоянии судороги беспокоят человека более получаса, или приступы возникают один за другим, больной не может долгое время прийти в себя. При длительном течении патологии возрастает вероятность развития эпилептической энцефалопатии.
Источники
«Когнитивные нарушения после инсульта» Н. Г. Катаева, Н. А. Корнетов, В. А. Чистякова, А. М. Елисеева, Е. В. Караваева, 2010.
«Реабилитация после инсульта» А. С. Кадыков, Л. А. Черникова, Н. В. Шахпаронова, 2004.
«Факторы риска и профилактика инсульта» К. С. Мешкова, В. В. Гудкова, Л. В. Стаховская, 2013.
«Дифференциальная диагностика инсульта и симптоматической эпилепсии» Н. А. Шнайдер, Д. В. Дмитренко, 2008.
Можно ли вылечить эпилепсию?
Такой вопрос задаёт каждый пациент с эпилептическими приступами. Последние достижения в медицине привели к тому, что эпилепсия стала излечимым заболеванием.
Созданы новейшие противоэпилептические препараты, отработаны новые принципы лечения включая хирургический, разработана специальная кетогенная диета, используются современные методы диагностики, подготовлены квалифицированные специалисты — эпилептологи, накапливается опыт лечения с учётом форм эпилепсии.
Эти инновации в эпилептологии позволили помочь многим больным эпилепсией, дать им свободу от приступов, дать возможность учиться, заниматься спортом, работать и многое другое, а значит жить полноценной жизнью.
Рациональная терапия больных всеми формами эпилепсии позволила добиться значительного улучшения состояния пациентов в виде выздоровления, или длительной ремиссии (полное отсутствие приступов на фоне или при отмене терапии), или уменьшение частоты приступов более чем на 50%. Совместными усилиями науки, врачей, пациентов и их близких, а также при поддержке государства (пенсии по инвалидности тяжелым больным, бесплатные лекарства из льготных списков), при благоприятном отношении к таким больным в обществе (создание общественных организаций, реабилитационных центров, публикации в СМИ) на данном этапе привело к тому, что эпилепсию можно вылечить полностью у 60-70% больных.
У 20-30% больных эпилепсия плохо поддается лечению ПЭП, т.е. является фармакорезистентной.
Лечить эпилепсию — значит предотвратить приступы
Важно начать лечить болезнь с самого её начала, тогда вероятность излечения эпилепсии значительно возрастает.
Чаще всего прогноз на выздоровление зависит от формы заболевания. Как правило, при генетических формах эпилепсии вылечиться проще и быстрее, течение более гладкое, количество и дозы противосудорожных препаратов меньше, продолжительность лечения короче, больные не имеют других симптомов поражения нервной системы, не отстают в развитии от сверстников, не имеют выраженных изменений в поведении. Это относится не ко всем формам наследственно обусловленной эпилепсии, но для большинства.
Существуют формы, как эпилептические энцефалопатии, при которых откладывание или не правильно подобранное лечение приводит к быстрому регрессу или недоразвитию речи, умственной отсталости, изменению психики. Даже при последующей верно подобранной противосудорожной терапии не удается восстановить утраченные навыки, речь, улучшить поведение.
Некоторые из доброкачественных форм эпилепсии можно не лечить.
А другие, тяжелые формы эпилепсии, не реагируют на приём множества противоэпилептических препаратов, исход заболевания часто зависит от раннего начала и правильно выбранного противоэпилептического препарата.
Сколько времени принимать лекарство от эпилепсии
Время приёма противоэпилептических препаратов не пожизненное.
Процесс отмены препаратов от эпилепсии очень индивидуален и, как правило, занимает несколько месяцев. При отмене требуется динамическое наблюдение специалиста, проведение дополнительных методов обследования (включая ЭЭГ сна), точное соблюдение рекомендаций врача.
В случае рецидива, когда возобновляются приступы или возвращаются эпилептиформные разряды на электроэнцефалограмме, врач решает возобновить приём противоэпилептических препаратов.
Идёт новый подбор противосудорожных препаратов, подбирается доза, часто назначается сопутствующая терапия (витамины, седативные средства, гепатопротекторы и другие) строго по показаниям.
Рецидив припадков возникает чаще при:
Подводя итог, скажем, что если знать как лечить эпилепсию, то эта болезнь излечима на 60-70% в случае правильно проводимой терапии.
Эпилепсия
Эпилепсия — это состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.
МКБ-10
Общие сведения
Эпилепсия — состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.
Классификация
Согласно международной классификации эпилептических приступов выделяют парциальные (локальные, фокальные) формы и генерализированную эпилепсию. Приступы фокальной эпилепсии подразделяют на: простые (без нарушений сознания) — с моторными, соматосенсорными, вегетативными и психическими симптомами и сложные — сопровождаются нарушением сознания. Первично-генерализованные приступы происходят с вовлечением в патологический процесс обоих полушарий мозга. Типы генерализированных приступов: миоклонические, клонические, абсансы, атипичные абсансы, тонические, тонико-клонические, атонические.
Существуют неклассифицированные эпилептические приступы — не подходящие ни под один из вышеописанных видов приступов, а также некоторые неонатальные приступы (жевательные движения, ритмичные движения глаз). Выделяют также повторные эпилептические приступы (провоцируемые, циклические, случайные) и длительные приступы (эпилептический статус).
Симптомы эпилепсии
В клинической картине эпилепсии выделяют три периода: иктальный (период приступа), постиктальный (постприступный) и интериктальный (межприступный). В постиктальном периоде возможно полное отсутствие неврологической симптоматики (кроме симптомов заболевания, обусловливающего эпилепсию — черепно-мозговая травма, геморрагический или ишемический инсульт и др.).
Выделяют несколько основных видов ауры, предваряющей сложный парциальный приступ эпилепсии — вегетативную, моторную, психическую, речевую и сенсорную. К наиболее частым симптомам эпилепсии относятся: тошнота, слабость, головокружение, ощущение сдавления в области горла, чувство онемения языка и губ, боли в груди, сонливость, звон и/или шум в ушах, обонятельные пароксизмы, ощущение комка в горле и др. Кроме того, сложные парциальные приступы в большинстве случаев сопровождаются автоматизированными движениями, кажущимися неадекватными. В таких случаях контакт с пациентом затруднен либо невозможен.
Вторично-генерализированный приступ начинается, как правило, внезапно. После нескольких секунд, которые длится аура (у каждого пациента течение ауры уникально), пациент теряет сознание и падает. Падение сопровождается своеобразным криком, который обусловлен спазмом голосовой щели и судорожным сокращением мышц грудной клетки.
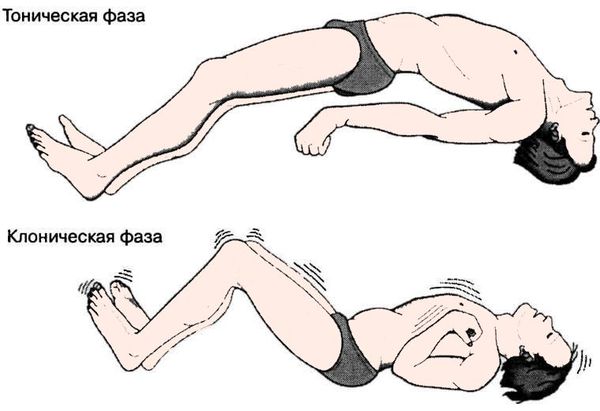
Далее наступает тоническая фаза приступа эпилепсии, названная так по типу судорог. Тонические судороги — туловище и конечности вытягиваются в состоянии сильнейшего напряжения, голова запрокидывается и/или поворачивается в сторону, контралатеральную очагу поражения, дыхание задерживается, набухают вены на шее, лицо становится бледным с медленно нарастающим цианозом, челюсти плотно сжаты. Продолжительность тонической фазы приступа — от 15 до 20 секунд.
Затем наступает клоническая фаза приступа эпилепсии, сопровождающаяся клоническими судорогами (шумное, хриплое дыхание, пена изо рта). Клоническая фаза продолжается от 2 до 3 минут. Частота судорог постепенно снижается, после чего наступает полное мышечное расслабление, когда пациент не реагирует на раздражители, зрачки расширены, реакция их на свет отсутствует, защитные и сухожильные рефлексы не вызываются.
Наиболее распространенные типы первично-генерализированных приступов, отличающихся вовлечением в патологический процесс обоих полушарий мозга — тонико-клонические приступы и абсансы. Последние чаще наблюдаются у детей и характеризуются внезапной кратковременной (до 10 секунд) остановкой деятельности ребенка (игры, разговор), ребенок замирает, не реагирует на оклик, а через несколько секунд продолжает прерванную деятельность. Пациенты не осознают и не помнят припадков. Частота абсансов может достигать нескольких десятков в сутки.
Диагностика
Диагностирование эпилепсии должно основываться на данных анамнеза, физикальном обследовании пациента, данных ЭЭГ и нейровизуализации (МРТ и КТ головного мозга). Необходимо определить наличие или отсутствие эпилептических приступов по данным анамнеза, клинического осмотра пациента, результатам лабораторных и инструментальных исследований, а также дифференцировать эпилептические и иные приступы; определить тип эпилептических приступов и форму эпилепсии; ознакомить пациента с рекомендациями по режиму, оценить необходимость медикаментозной терапии, ее характер и вероятность хирургического лечения. Несмотря на то, что диагностика эпилепсии основывается, прежде всего, на клинических данных, следует помнить, что при отсутствии клинических признаков эпилепсии данный диагноз не может быть поставлен даже при наличии выявленной на ЭЭГ эпилептиформной активности.
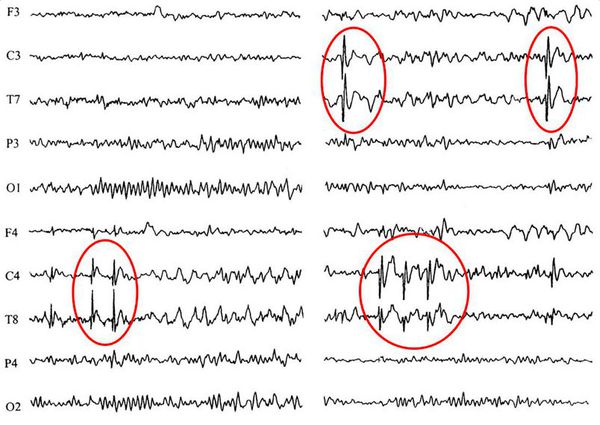
Диагностикой эпилепсии занимаются неврологи и эпилептологи. Основным методом обследования пациентов с диагнозом «эпилепсия» является ЭЭГ, которая не имеет противопоказаний. ЭЭГ проводят всем без исключения пациентам в целях выявления эпилептической активности. Чаще других наблюдаются такие варианты эпилептической активности, как острые волны, спайки (пики), комплексы «пик — медленная волна», «острая волна — медленная волна». Современные методы компьютерного анализа ЭЭГ позволяют определить локализацию источника патологической биоэлектрической активности. При проведении ЭЭГ во время приступа эпилептическая активность регистрируется в большинстве случаев, в интериктальном периоде ЭЭГ нормальная у 50% пациентов.
На ЭЭГ в сочетании с функциональными пробами (фотостимуляция, гипервентиляция) изменения выявляют в большинстве случаев. Необходимо подчеркнуть, что отсутствие эпилептической активности на ЭЭГ (с применением функциональных проб или без них) не исключает наличие эпилепсии. В таких случаях проводят повторное обследование либо видеомониторинг проведенной ЭЭГ.
В диагностике эпилепсии наибольшую ценность среди нейровизуализационных методов исследования представляет МРТ головного мозга, проведение которой показано всем пациентам с локальным началом эпилептического припадка. МРТ позволяет выявить заболевания, повлиявшие на провоцированный характер приступов (аневризма, опухоль) либо этиологические факторы эпилепсии (мезиальный темпоральный склероз). Пациентам с диагнозом «фармакорезистетная эпилепсия» в связи с последующим направлением на хирургическое лечение также проводят МРТ для определения локализации поражения ЦНС. В ряде случаев (пациенты преклонного возраста) необходимо проведение дополнительных исследований: биохимический анализ крови, осмотр глазного дна, ЭКГ.
Приступы эпилепсии необходимо дифференцировать с другими пароксизмальными состояниями неэпилептической природы (обмороки, психогенные приступы, вегетативные кризы).
Лечение эпилепсии
Консервативная терапия
Все методы лечения эпилепсии направлены на прекращение приступов, улучшение качества жизни и прекращение приема лекарственных средств (на стадии ремиссии). В 70% случаев адекватное и своевременное лечение приводит к прекращению приступов эпилепсии. Прежде чем назначать противоэпилептические препараты необходимо провести детальное клиническое обследование, проанализировать результаты МРТ и ЭЭГ. Пациент и его семья должны быть проинформированы не только о правилах приема препаратов, но и о возможных побочных эффектах. Показаниями к госпитализации являются: впервые в жизни развившийся эпилептический приступ, эпилептический статус и необходимость хирургического лечения эпилепсии.
Одним из принципов медикаментозного лечения эпилепсии является монотерапия. Препарат назначают в минимальной дозе с последующим ее увеличением до прекращения приступов. В случае недостаточности дозы необходимо проверить регулярность приема препарата и выяснить, достигнута ли максимально переносимая доза. Применение большинства противоэпилептических препаратов требует постоянного мониторинга их концентрации в крови. Лечение прегабалином, леветирацетамом, вальпроевой кислотой начинают с клинически эффективной дозы, при назначении ламотриджина, топирамата, карбамазепина необходимо проводить медленное титрование дозы.
Лечение впервые диагностированной эпилепсии начинают как с традиционных (карбамазепин и вальпроевая кислота), так и с новейших противоэпилептических препаратов (топирамат, окскарбазепин, леветирацетам), зарегистрированных для применения в режиме монотерапии. При выборе между традиционными и новейшими препаратами необходимо принять во внимание индивидуальные особенности пациента (возраст, пол, сопутствующая патология). Для лечения неидентифицированных приступов эпилепсии применяют вальпроевую кислоту.
При назначении того или иного противоэпилептического препарата следует стремиться к минимально возможной частоте его приема (до 2 раз/сутки). За счет стабильной концентрации в плазме препараты пролонгированного действия более эффективны. Доза препарата, назначенная пожилому пациенту, создает более высокую концентрацию в крови, чем аналогичная доза препарата, назначенная пациенту молодого возраста, поэтому необходимо начинать лечение с малых доз с последующим их титрованием. Отмену препарата проводят постепенно, учитывая форму эпилепсии, ее прогноз и возможность возобновления приступов.
Хирургическое лечение
Фармакорезистентные эпилепсии (продолжающиеся приступы, неэффективность адекватного противоэпилептического лечения) требуют дополнительного обследования пациента для решения вопроса о оперативном лечении. Предоперационное обследование должно включать в себя видео-ЭЭГ регистрацию приступов, получение достоверных данных о локализации, анатомических особенностях и характере распространения эпилептогенной зоны (МРТ).
На основе результатов вышеперечисленных исследований определяется характер оперативного вмешательства: хирургическое удаление эпилептогенной ткани мозга (кортикальная топэтомия, лобэктомия, гемисферэктомия, мультилобэктомия); селективная операция (амигдало-гиппокампэктомия при височной эпилепсии); каллозотомия и функциональное стереотаксическое вмешательство; вагус-стимуляция.
Существуют строгие показания к каждому из вышеперечисленных хирургических вмешательств. Их проведение возможно только в специализированных нейрохирургических клиниках, располагающих соответствующей техникой, и при участии высококвалифицированных специалистов (нейрохирурги, нейрорадиологи, нейропсихологии, нейрофизиологи и др.).
Прогноз и профилактика
Прогноз на трудоспособность при эпилепсии зависит от частоты приступов. На стадии ремиссии, когда приступы возникают все реже и в ночное время, трудоспособность пациента сохраняется (в условиях исключения работы в ночную смену и командировок). Дневные приступы эпилепсии, сопровождающиеся потерей сознания, ограничивают трудоспособность пациента.
Эпилепсия оказывает влияние на все стороны жизни пациента, поэтому является значимой медико-социальной проблемой. Одна из граней этой проблемы — скудость знаний об эпилепсии и связанная с этим стигматизация пациентов, суждения которых о частоте и выраженности психических нарушений, сопровождающих эпилепсию, зачастую необоснованны. Подавляющее большинство пациентов, получающих правильное лечение, ведут обычный образ жизни без приступов.
Профилактика эпилепсии предусматривает возможное предотвращение ЧМТ, интоксикаций и инфекционных заболеваний, предупреждение возможных браков между больными эпилепсией, адекватное снижение температуры у детей с целью предотвращения лихорадки, последствием которой может стать эпилепсия.
Эпилепсия у детей и подростков
Руководство для родителей
М.Ю. Никанорова, Е.Д. Белоусова, А.Ю. Ермаков
Составители:
руководитель отдела психоневрологии и эпилептологии Московского НИИ педиатрии и детской хирургии Министерства Здравоохранения Российской Федерации, руководитель Детского научно-практического противосудорожного центра Министерства Здравоохранения Российской Федерации, доктор медицинских наук, профессор Марина Юрьевна Никанорова.
ведущий научный сотрудник отдела психоневрологии и эпилептологии Московского НИИ педиатрии и детской хирургии Министерства Здравоохранения Российской Федерации, кандидат медицинских наук Елена Дмитриевна Белоусова.
старший научный сотрудник отдела психоневрологии и эпилептологии Московского НИИ педиатрии и детской хирургии Министерства Здравоохранения Российской Федерации, кандидат медицинских наук Александр Юрьевич Ермаков.
Уважаемые родители!
Данная брошюра адресована тем, у кого в семье ребенок страдает эпилепсией. Если у Вашего ребенка возникли эпилептические приступы, Вы, разумеется, проконсультировались с врачом. Однако, как показывает практика, после первой консультации у родителей остается немало вопросов, касающихся оказания неотложной помощи в случае появления приступа, лечения и перспектив дальнейшего развития ребенка. Мы надеемся, что в данной брошюре Вы найдете ответы на интересующие Вас вопросы.
ОГЛАВЛЕНИЕ
ЧТО ТАКОЕ ЭПИЛЕПСИЯ
Далеко не каждые судороги являются эпилепсией. Любой ребенок может хотя бы однократно перенести судороги в определенных ситуациях, например, при высокой температуре (фебрильные судороги), после вакцинации, при тяжелой черепно-мозговой травме. При наличии однократного эпизода судорог всегда надо установить конкретную причину, их вызвавшую и определить, возможен ли переход тех или иных судорог в эпилепсию. Следует также помнить о том, что многие серьезные заболевания нервной системы, такие, как энцефалит и менингит, могут начинаться с судорог на фоне температуры. Родителям важно определить симптомы у детей, поэтому всегда, когда Вы сталкиваетесь с судорогами у ребенка, Вам следует обратиться к врачу.
Важно отметить что симптомы эпилепсии у ребенка до года и подростка, совершенно разные, что существуют простые и сложные фебрильные судороги. Простые фебрильные судороги составляют 80-90 % всех фебрильных судорог. Характерными особенностями простых фебрильных судорог являются:
• короткая продолжительность (не более 15 мин);
• генерализованные тонико-клонические пароксизмы (потеря сознания, вытягивание и напряжение конечностей, их симметричное подергивание). Сложные фебрильные судороги характеризуются следующими признаками:
• повторяемость в течение 24 часов;
• продолжительность более 15 мин;
Дифференциация фебрильных судорог на простые и сложные имеет принципиально важное значение для прогноза течения заболевания. В большинстве случаев фебрильные судороги имеют благоприятный прогноз и самостоятельно исчезают после 5-6 лет. Лишь у 4-5 % детей с фебрильными судорогами наблюдается в дальнейшем переход в эпилепсию. Наиболее часто в эпилепсию трансформируются сложные фебрильные судороги. Поэтому дети, перенесшие хотя бы один эпизод сложных фебрильных судорог, составляют группу риска и нуждаются в тщательном и длительном (до 5- 7 лет) наблюдении как педиатром, так и неврологом.
Диагноз «эпилепсия» может быть установлен лишь в том случае, если у ребенка отмечалось 2 или более эпилептических приступов, возникших без четких провоцирующих факторов. Таким образом, основным отличием эпилепсии от судорог является:
• повторяемость эпилептических приступов;
• отсутствие провоцирующих факторов, вызвавших развитие приступов.
В настоящее время известно более 40 различных форм эпилепсии, отличающихся возрастом начала заболевания, клиническими проявлениями и прогнозом. Важно отметить, что существуют как доброкачественные формы эпилепсии, так и прогностически неблагоприятные. 70-80 % эпилепсии хорошо поддаются лечению, некоторые формы эпилепсии самостоятельно прекращаются без терапии в возрасте 13-15 лет. В большинстве случаев интеллект больных эпилепсией нормальный, психическое развитие не страдает.
Современные принципы противоэпилептической терапии взрослых
Эпилепсия — это хроническое заболевание головного мозга, требующее многолетнего, а в 30% процентах случаях пожизненного приема противоэпилептических препаратов.
Эпилепсия — это хроническое заболевание головного мозга, требующее многолетнего, а в 30% процентах случаях пожизненного приема противоэпилептических препаратов. Целью лечения эпилепсии является предотвращение развития приступов. Для этого применяют современные противоэпилептические препараты (ПЭП). При этом цель не может быть достигнута любой ценой. В настоящее время существует концепция, что лечение эпилепсии это больше чем просто контроль над приступами, хотя свобода от приступов очень важна. Таким образом, речь идет об изменении стратегии лечения: от количественной к качественной помощи больным эпилепсией. Проведение всесторонней реабилитации (медикаментозной и немедикаментозной) позволяет людям с эпилепсией вести полноценную, неограниченную, продуктивную жизнь при отсутствии приступов и побочных действий ПЭП.
Достижение полного прекращения эпилептических приступов у больных эпилепсией является не только клинически, но прогностически значимым. Полное отсутствие приступов у больного позволяет предотвратить различные медицинские и социальные последствия, такие как физические повреждения (травма и т.д.), психические нарушения (депрессия, тревога и т.д.), социальные последствия (отчуждение в обществе, дискриминация и др.), и в перспективе, при учете различных факторов после достижения медикаментозной ремиссии, добиться полного прекращения приема препаратов.
Современное назначение противоэпилептических препаратов основано на учете многих факторов, в первую очередь определении эпилептического синдрома, типа приступов, а также возраста, пола, сопутствующей патологии, социального статуса и «пожелания» самого больного. Для идентификации эпилептического синдрома, во время постановки диагноза, врачи должны основываться на ряде факторов: типе приступа, электроэнцефалограмме (ЭЭГ) (во время приступа и без него), этиологии, изменении на магнитно-резонансной томограмме (МРТ), ответе на лечение ПЭП, учитывать наследственность и анамнестические данные, историю настоящего заболевания.
В течение последних двух десятилетий основной стратегией лечения эпилепсии стало использование только одного ПЭП, т.е. монотерапия (Baulac M., 2003). Клинические данные показали, что монотерапия эпилепсии сопровождается лучшей переносимостью, меньшим числом нежелательных побочных явлений, более низкой токсичностью, а также меньшим риском тератогенности. Кроме того, монотерапия позволяет избежать использования сложных режимов дозирования, добиться более высокой комплайентности пациентов, а также снизить стоимость лечения, по сравнению с политерапией. Более того, в некоторых исследованиях было показано, что политерапия по сравнению с монотерапией не предоставляет никаких преимуществ в плане контроля над развитием эпилептических приступов и уменьшения числа побочных эффектов (Schmidt D., 1995, Baulac M., 2003, Kanner A., 2005). Одним из ранних примеров является исследование, проведенное в 1983 г. у пациентов специальных лечебных учреждений с интеллектуальными расстройствами, которых перевели с политерапии на режим монотерапии. Исследование показало, что эпилептические приступы не возникали у 78% пациентов, многие пациенты стали более внимательны (Bennett H., 1983).
Первичное назначение ПЭП больным эпилепсией в режиме монотерапии позволяет добиться медикаментозной ремиссии в 50% случаев. Включение альтернативной монотерапии, при неэффективности первичной, обеспечивает отсутствие приступов у 10% пациентов.
Использование монотерапии при эпилепсии обосновано: при первично диагностированном заболевании, при неэффективности проводимой политерапии, в ситуации до конца не использованных возможностей монотерапии и если при проведении политерапии эпилептические приступы отсутствуют.
Стартовое лечение эпилепсии всегда должно проводиться в форме монотерапии препаратами, зарегистрированными для использования в данном режиме. В России для лечения эпилепсии в режиме монотерапии зарегистрированы и могут быть использованы как «старые», так и «новые» противоэпилептические препараты. К «старым» зарегистрированным препаратам относят традиционно используемые — барбитураты, карбамазепины (Тегретол, Финлепсин), фенитоин, этосуксимид (Суксилеп), препараты вальпроевой кислоты и ее производных (Депакин, Конвулекс), к «новым» — ламотриджин (Ламиктал, Конвульсан), топирамат (Топамакс), окскарбазепин (Трилептал), леветирацетам (Кеппра). Для сравнения: в США одобренными для лечения эпилепсии противоэпилептическими препаратами Управлением по контролю за продуктами и препаратами (FDA) для начальной монотерапии большинства видов эпилептических приступов являются как препараты «старого» поколения (фенитоин, карбамазепин и вальпроат натрия), так и более новые препараты: топирамат и окскарбазепин. Ламотриджин одобрен для перехода к монотерапии. Также в рандомизированных исследованиях было показано использование ламотриджина (Ламиктал, Конвульсан) и леветирацетама (Кеппра) в качестве начальной терапии эпилепсии (Faught E., 2007).
Существуют данные о преимуществах новых ПЭП по сравнению с традиционными, что выражается в хорошей эффективности в сочетании с меньшей токсичностью, лучшей переносимостью и удобством применения, а также отсутствием необходимости проведения регулярного мониторинга концентрации препаратов в крови (Ochoa J. G., Riche W., 2002).
Проведенные различные исследования, основанные на доказательной медицине и базирующиеся на данных литературных обзоров, дают различные рекомендации о том, какие препараты должны назначаться пациентам в зависимости от формы эпилепсии (French J., 2004, NICE, 2006, Glauser T., 2006). Так, рекомендации Американской академии неврологии (ААН) и Американского общества эпилепсии (АОЭ) указывают на обоснованность использования как «старых», так и «новых» препаратов для монотерапии при впервые диагностированной эпилепсии. Главное, что выбор ПЭП должен зависеть от индивидуальных характеристик пациента. При эпилептических приступах, имеющих характер парциальных/смешанных судорог, из новых препаратов могут быть использованы: ламотриджин (Ламиктал, Конвульсан), топирамат (Топамакс), окскарбазепин (Трилептал), леветирацетам (Кеппра), при впервые диагностированных абсансных приступах может быть использован ламотриджин (Ламиктал, Конвульсан).
Для лечения взрослых пациентов с рефрактерной парциальной эпилепсией ААН и АОЭ рекомендуют применение окскарбазепина (Трилептал) и топирамата (Топамакс) в качестве монотерапии и габапентина (Нейронтин), ламотриджина (Ламиктал, Конвульсан), тиагабина, топирамата (Топамакс), окскарбазепина (Трилептала), леветирацетама (Кеппра) или зонисамида в качестве дополнительной терапии (French J., 2004). Топирамат (Топамакс) рекомендуется для лечения рефрактерных генерализованных тонико-клонических судорог у взрослых, а также, как и ламотриджин (Ламиктал, Конвульсан), для лечения приступов падения (дроп-атак) при синдроме Леннокса–Гасто (French J., 2004). В нашей стране такие препараты, как тиагабин, зонисамид, на сегодняшний день не зарегистрированы и официально применяться не могут, при этом зарегистрирован в качестве дополнительной терапии прегабалин (Лирика) у взрослых с парциальными приступами.
Рекомендации по применению новых ПЭП, опубликованные в Великобритании Национальным институтом (NICE), основаны на изучении результатов рандомизированных контролированных исследований (РКИ) и систематических обзоров, в которых новые ПЭП сравниваются между собой, с более «старыми» препаратами и с плацебо (NICE, 2006). В целом эти рекомендации более консервативны, чем рекомендации ААН. Рекомендации NICE указывают на обоснованность применения новых ПЭП в следующих случаях: использование более старого препарата не будет иметь преимуществ, применение более старого препарата противопоказано из-за возможных взаимодействий с другими агентами, имеется предшествовавший отрицательный опыт использования этих препаратов или указания на их плохую переносимость, лечение женщины детородного возраста (Beghi E., 2001, NICE, 2006).
Рекомендации Международной лиги борьбы с эпилепсией (ILAE) основываются на структурированном обзоре литературы, в котором качество доказательств клинического исследования использовалось для определения уровня рекомендаций. Эти рекомендации сконцентрированы на эффективности препаратов для лечения впервые выявленной или ранее не леченной эпилепсии (Glauser T., 2006). Для лечения взрослых пациентов с генерализованными тонико-клоническими судорогами ни один из ПЭП не характеризуется наивысшим уровнем доказательности, однако наиболее эффективными препаратами для проведения монотерапии в указанных ситуациях, согласно данным РКИ, являются карбамазепин (Тегретол, Финлепсин), ламотриджин (Ламиктал, Конвульсан), окскарбазепин (Трилептал), фенобарбитал, фенитоин, топирамат (Топамакс) и вальпроаты (Депакин, Конвулекс). Для лечения взрослых пациентов с впервые выявленными парциальными приступами считается установленным, что для начальной монотерапии эффективны карбамазепин (Тегретол, Финлепсин) и фенитоин, тогда как вальпроат считается вероятно эффективным, а габапентин (Нейронтин), ламотриджин (Ламиктал, Конвульсан), окскарбазепин (Трилептал), фенобарбитал, топирамат (Топамакс) представляются менее эффективными. Рекомендации по лечению пожилых пациентов с парциальными приступами включают карбамазепин, габапентин (Нейронтин) и ламотриджин (Ламиктал, Конвульсан) — все эти препараты характеризуются наивысшим уровнем доказательности эффективности (Glauser T., 2006).
Во взрослой популяции существует две категории больных, требующих особого внимания: это пожилые пациенты и женщины.
Эпилепсия и единичные эпилептические приступы широко распространены у пациентов пожилого возраста. Причиной приступов являются заболевания головного мозга сосудистого или другого генеза, приводящего к появлению очаговой симптоматики. Частота возникновения эпилепсии после 60 лет, по данным исследования, составляет 25% от всех вновь выявляемых случаев заболевания в этой возрастной группе. С учетом наличия различной соматической и/или иной патологии монотерапия у пожилых пациентов является предпочтительной для лечения эпилепсии (Hauser W., 1992, Pohlmann-Eden B., 2005). Лечение пожилых пациентов с эпилепсией представляет собой отдельную задачу (Faught E., 1999). Повреждения, обусловленные судорогами, у этих пациентов могут быть более тяжелыми, а продолжительность постприступного состояния — большей. Несмотря на то, что влияние судорог на работоспособность у лиц пожилого возраста меньше, все же лишение работы вследствие приступов тяжело переносится данной категорией пациентов. Фармакокинетические характеристики противоэпилептических препаратов также претерпевают изменения у пожилых пациентов. Это касается связывания с белками, распределения препарата и его выведения, что может привести к уменьшению клиренса препарата, а также повышению чувствительности рецепторов, все это увеличивает риск дозозависимых побочных эффектов (Bourdet S., 2001). Возможно, самым важным является то, что пожилые пациенты принимают большое число лекарственных препаратов, что значительно увеличивает риск возникновения фармакокинетических и фармакодинамических лекарственных взаимодействий. Так, карбамазепин (Тегретол, Финлепсин), фенитоин, вальпроаты (Депакин, Конвулекс), барбитураты взаимодействуют с часто принимаемыми в пожилом возрасте препаратами — варфарином, дигоксином, нейролептикими, антацидами и антибиотиками, в меньшей степени взаимодействуют топирамат (Топамакс) и окскарбазепин (Трилептал), и практически не оказывают влияния ламотриджин (Ламиктал, Конвульсан) и леветирацетам (Кеппра) (Pohlmann-Eden B., 2005).
Лечение пациентов пожилого возраста следует начинать с наименьшей возможной дозы препарата и увеличивать ее постепенно, при этом не имеет значения, какой препарат был выбран для проведения терапии (Pohlmann-Eden B., 2005). Для минимизирования рисков развития побочных и токсических действий препаратов рекомендуется начинать проведение терапии с половинной дозы, рекомендуемой для взрослых пациентов, увеличивать дозу до половины или двух третей от оптимальной дозы, а также замедлять время наращивания дозы препарата.
Важным является также не допустить ухудшения течения существующих проблем вследствие ограниченных возможностей выбора препаратов. Так, фенитоин не стоит назначать пациентам с нарушением координации, вальпроаты (Депакин, Конвулекс) могут усугубить течение эссенциального тремора, нарушение сердечной проводимости может возникнуть при применении карбамазепина (Тегретол, Финлепсин), седативные препараты не рекомендуется использовать у пациентов с сонливостью или деменцией (French J., 2004, Sheth R., 2004). Леветирацетам (Кеппра) при эффективности, отсутствии лекарственных взаимодействий и хорошей переносимости может вызывать поведенческие расстройства и сонливость. Ламотриджин (Ламиктал, Конвульсан) — эффективен, с некоторым межлекарственным взаимодействием, может вызвать аллергические реакции и бессонницу. Окскарбазепин (Трилептал) — эффективен, характеризуется меньшим лекарственным взаимодействием, чем карбамазепин, может спровоцировать гипонатриемию и головокружение. Топирамат (Топамакс) — эффективен и хорошо переносится, особенно в низких дозах, может утяжелить когнитивные нарушения, снизить вес (Pohlmann-Eden B., 2005). У пожилых пациентов дополнительным фактором риска является возможность индукции печеночных ферментов, что, в свою очередь, увеличивает риск лекарственных взаимодействий.
Другой группой, требующей особого внимания, являются пациенты женского пола. Особенность и функционирование женской репродуктивной системы оказывают влияние на течение эпилепсии и применение противоэпилептических препаратов. В течение различных периодов жизни женщин с эпилепсией происходят различные гормональные, физиологические и другие изменения, которые требуют особого внимания к лечению заболевания у данного контингента больных, особенно в детородном возрасте (O’Brien M., 2005, Tettenborn B., 2006, Thomas S., 2006).
Эпилептические приступы, а также препараты, применяемые для их купирования, влияют на зачатие, а после зачатия на здоровье матери и плода, на состояние женщин с эпилепсией в постменопаузе. В связи с этим проблемы, связанные с терапией женщин, являются важными и актуальными. В первую очередь, это контрацепция, наступление беременности, применение ПЭП во время беременности, тератогенность и многие другие вопросы, которые в целом определяют понятие женской эпилепсии.
Противоэпилептические препараты, впрочем, как и непосредственно заболевание — эпилепсия, могут влиять на вероятность зачатия и возникновение беременности, увеличивать риск синдрома поликистоза яичников (СПКЯ) и нарушения фармакокинетики пероральных контрацептивов (ПК). К признакам и симптомам СПКЯ относятся увеличение или структурные аномалии яичников, олигоменорея, аменорея, бесплодие вследствие хронической ановуляции, повышенный уровень андрогенов в плазме крови и центральное ожирение. Более того, женщины с эпилепсией подвержены большему риску развития множественных кист яичников, чем женщины общей популяции. Несмотря на то, что сведения о взаимосвязи применения ПЭП и развития СПКЯ противоречивы, некоторые исследования указывают, что определенные ПЭП могут повышать риск развития этого заболевания. В основном внимание исследователей было сосредоточено на вальпроатах (Депакин, Конвулекс), хотя достоверной причинной связи с этим препаратом выявлено не было. Несмотря на это, некоторые исследователи предлагают контролировать продолжительность менструального периода и уровень андрогенов в плазме крови у женщин с эпилепсией при проведении лечения вальпроатами (Isojarvi J., 2005).
При применении ПЭП у женщин с эпилепсией, получающих пероральные контрацептивы, возможно возникновение нежелательной или незапланированной беременности. Относительный риск неудачи контрацепции у женщин, принимающих одновременно ПК и ПЭП, индуцирующие фермент CYP450, по некоторым оценкам, в 25 раз выше, чем у женщин без эпилепсии, которые принимают только ПК. Основной механизм неудачи контрацепции связывается с повышением активности печеночных ферментов (CYP450), что приводит к ускоренному метаболизму эстрогенов до неактивных веществ, что сопровождается снижением концентрации эстрогенов в плазме крови, возникновением овуляции и наступлением беременности. ПЭП, индуцирующие печеночные ферменты, могут также приводить к увеличению уровня глобулина, связывающего половые гормоны (ГСПГ), что будет сопровождаться снижением уровня свободных биологически активных прогестерона и эстрогена и наступлением незапланированной беременности (Crawford P., 2002, Zupanc M., 2006).
Как правило, большинство ПК не влияют на эффективность ПЭП. В то же время ПК, как известно, значимо снижают уровень ламотриджина (Ламиктал, Конвульсан) в плазме крови и повышают риск эпилептических приступов при лечении этим препаратом (Sabers A., 2001). Поэтому в случае приема ПК необходима коррекция дозы ламотриджина. Для подтверждения создания терапевтической концентрации этого препарата важным представляется проведение лекарственного мониторинга.
Период беременности является очень важным в жизни женщины, и поэтому минимизировать факторы, которые могут вызвать ее прерывание, достаточно сложная задача, требующая грамотного и всеобъемлющего подхода. На развитие эмбриона и плода могут повлиять как неконтролируемые эпилептические приступы, так и ПЭП (Tettenborn B., 2006). Следовательно, целью лечения эпилепсии во время беременности должно являться обеспечение эффективного контроля над развитием эпилептических приступов и минимализация нежелательных эффектов ПЭП, которые, как известно, являются тератогенами. Повторные эпилептические приступы во время беременности связаны с рисками как для матери, так и для плода, и часто могут быть связаны с ненадлежащим приемом ПЭП. Польза от надлежащей терапии ПЭП, как правило, превышает риск, связанный с проведением такой терапии, поскольку неадекватная терапия эпилепсии во время беременности сопровождается развитием повторных эпилептических приступов. Применение монотерапии ПЭП, в отличие от политерапии, связано с более низким риском тератогенности.
Влияние наступления беременности на развитие эпилептических приступов у различных пациенток различно, однако у довольно большой части женщин (от 17% до 37%) частота развития судорог повышается (Pennell P., 2003, Study Group, 2006). Причинами этого явления могут являться гормональные изменения, снижение плазменных концентраций ПЭП вследствие фармакокинетических изменений, связанных с наступлением беременности, а также низкая комплайентность терапии (Sabers A., 2001, Tettenborn B., 2006). У беременных женщин с увеличившейся частотой эпилептических приступов часто регистрируются субтерапевтические концентрации ПЭП в плазме. Кроме того, у некоторых пациенток с тошнотой или рвотой беременных может наблюдаться нарушение всасывания принимаемых ПЭП (Tettenborn B., 2006). Фармакокинетические изменения, вызванные беременностью, обусловлены возрастанием объема распределения, более высокой почечной элиминацией препарата, измененной активностью печеночных ферментов, а также уменьшенным уровнем белка в плазме крови (Pennell P., 2003, O’Brien M., 2005). В связи с этим необходимо регулярно мониторировать уровнь ПЭП в плазме крови на каждом триместре беременности и непосредственно после. Наибольшее внимание следует уделить пациенткам, принимающим ламотриджин (Ламиктал, Конвульсан), клиренс которого существенно увеличивается в течение беременности, что может привести к возрастанию частоты развития эпилептических приступов (Tran T., 2002, de Haan G.-J., 2004). Напротив, непосредственно после родов уровень ламотриджина (Ламиктал, Конвульсан) в плазме снова возрастает. Это указывает на то, что уровень ламотриджина (Ламиктал, Конвульсан) в плазме следует контролировать перед зачатием, во время беременности и после родов, при этом для предотвращения развития эпилептических приступов и токсичности препарата необходима коррекция режима дозирования. Эти положения применимы также и ко всем другим ПЭП.
Данные за то, что судороги во время беременности являются фактором тератогенности, противоречивы; в то же время сомнения насчет того, что ПЭП увеличивают риск тератогенности, незначительны (Perucca E., 2005). Это влияние ПЭП четко установлено для традиционных препаратов; для более современных препаратов риск тератогенности такой же или несколько ниже, хотя данные для этих новых препаратов ограничены и недостаточны для того, чтобы сделать определенное заключение.
Следует помнить, что врач, лечащий беременную с эпилепсией, должен взвешивать пользу от применения ПЭП с риском для здоровья плода.
Независимо от возраста и пола у всех пациентов могут возникать побочные эффекты от принимаемых препаратов.
Все применяемые ПЭП могут приводить к нарушению функции ЦНС, в том числе к нарушению когнитивной способности (A., 2003). По данным различных авторов, более 60% пациентов указывают на наличие субъективных жалоб на побочные эффекты лекарственных препаратов. Чаще всего указываются расстройства со стороны ЦНС (усталость, головокружение) и когнитивные расстройства (например, проблемы с памятью, трудности в концентрации внимания) (Carpay J., 2005).
Эти побочные эффекты могут оставаться незаметными для врача, при этом пациенты, получающие ПЭП, обеспокоены их наличием, несмотря на полный контроль над эпилептическими приступами.
Кроме обычных дозозависимых побочных эффектов в отношении ЦНС, ПЭП могут иметь имеющие клиническое значение метаболические эффекты. Длительное использование ПЭП может привести к изменению метаболизма костной ткани, что приводит к уменьшению плотности кости и увеличению риска переломов. Прием вальпроатов (Депакин, Конвулекс), карбамазепинов (Тегретол, Финлепсин), габапентина (Нейронтин) и прегабалина (Лирика) может быть связан с увеличением массы тела, достаточным для увеличения долговременного риска для здоровья (Sheth R., 2004). Прием карбамазепинов (Тегретол, Финлепсин), фенобарбитала и фенитоина связан с повышением общего холестерина в сыворотке, а также уровня триглицеридов, липопротеинов высокой плотности и липопротеинов низкой плотности, хотя клиническая значимость этого явления пока неизвестна (Nikolaos T., 2004).
Побочные эффекты ПЭП возрастают при использовании политерапии. Монотерапия приводит к развитию контроля над эпилептическими приступами у большинства пациентов, но иногда оказывается неудачной вследствие недостаточной эффективности, наличия дозозависимых побочных эффектов или идиосинкразических побочных эффектов. У пациентов, при лечении которых монотерапия двумя или тремя различными препаратами была неэффективной, может быть необходим политерапевтический режим терапии (Deckers C., 2002). Для пациентов, у которых не удается достичь контроля над развитием эпилептических приступов с помощью политерапии, более эффективный контроль может быть достигнут путем увеличения дозы одного из препаратов, наиболее эффективного режима терапии с постепенной отменой других препаратов. Зачастую адекватная доза одного препарата более эффективна и лучше переносима, чем неадекватные дозы двух или трех препаратов.
Пациенты, у которых удается достичь контроля над развитием приступов с помощью комбинированной терапии, также являются кандидатами для перехода к монотерапии. Однако в этом случае необходим индивидуальный подход. Последний препарат, включенный в схему терапии (его назначение по времени было связано с установлением полного контроля), может являться препаратом выбора для проведения монотерапии. Это особенно актуально, если предшествовавшие препараты или настоящая комбинация препаратов сопровождались побочными эффектами. С другой стороны, если у пациента достигнута медикаментозная ремиссия и он хорошо переносит политерапевтический режим, то продолжение этого режима также является оправданным выбором лечения. Несмотря на то, что переход от политерапии к монотерапии является обычной клинической практикой, пациенты могут совершать такой переход с некоторым нежеланием из-за боязни возобновления приступов. Выбор терапии всегда должен совершаться с согласия пациента (Faught E., 2007).
При проведении лечения эпилепсии в режиме политерапии время от времени следует повторно оценивать возможность перехода к монотерапии. Как бы то ни было, вполне возможно, что единственная причина проводить именно монотерапию — отсутствие фармакокинетических и фармакодинамических лекарственных взаимодействий (Baulac M., 2003).
Современное лечение эпилепсии является сложной задачей, требующей от врача многих знаний и умений, чтобы подобрать терапию, соответствующую и максимально подходящую каждому конкретному пациенту, с более низкой стоимостью, более простыми режимами дозирования, менее токсичных и развитых лекарственных взаимодействий. Для большинства пациентов переносимость и максимальный контроль над приступами являются наилучшими критериями оценки препаратов.
По вопросам литературы обращайтесь в редакцию.
С. Г. Бурд, доктор медицинских наук, доцент, О. Л. Бадалян, доктор медицинских наук, доцент А. С. Чуканова, Г. Г. Авакян
Е. В. Крикова, РГМУ, Москва