Колоноилеоскопия что это
Колоноилеоскопия что это
Что такое перанальная илеоскопия?
Это осмотр терминального отдела подвздошной кишки (конечный отдел тонкой кишки, который впадает в толстую кишку) у пациентов при проведении колоноскопии. Предложил: Стрекаловский В.П., 1978; Парфенов А.И., 1978; Classen M., Demling L.,1973.
Тонкая кишка является наиболее труднодоступной частью пищеварительного тракта для визуализации. Осмотр ее терминального участка при тотальной колоноскопии повышает точность диагностики ее поражений, особенно при подозрении на болезнь Крона, неспецифический язвенный колит (НЯК), иерсинеоз. У всех пациентов, которым проводилась илеоскопия были жалобы на не определенного характера боли и дискомфорт в правой подвздошной области. При отсутствии явных изменений в куполе слепой кишки у них осуществлялась илеоскопия. При осмотре подвздошной кишки у всех пациентов необходимо брать биопсию для верификации диагноза. По данным биопсии из подвздошной кишки обнаруживается различная степень хронического воспаления. В дальнейшем эти пациенты наблюдаются и лечатся у проктолога и/или гастроэнтеролога.
Колоноскопия под наркозом
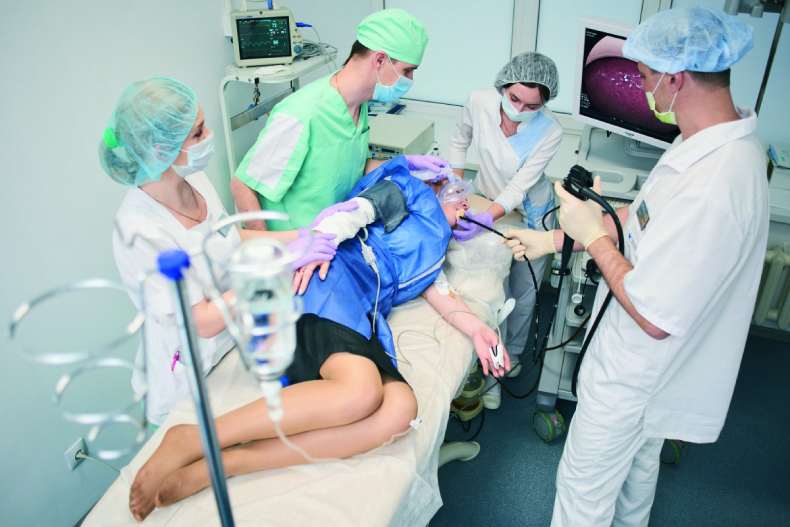
Колоноскопия под наркозом является самой противоречивой темой среди всех аспектов этой процедуры. Это сложный вопрос и для меня, как для врача, тем более не просто принять решение пациенту. За последние годы в институте проктологии мной было выполено около 3 тыс. колоноскопий под наркозом и настало время поделиться своими впечатлениями.
Главный мой вывод: я советую вам при возможном выборе склоняться в сторону проведения колоноскопии под седацией.
Всегда ли колоноскопия болезненна?
В опытных руках исследование длится менее 10 минут. Большинство пациентов сообщают лишь о минимальном дискомфорте во время процедуры.
Колоноскопия под наркозом
Основное преимущество наркоза в том, что он позволяет чувствовать себя комфортно и расслабленно накануне и во время исследования и не испытывать боли. При глубокой седации пациенты спят и потом даже не помнят никаких медицинских действий.
С другой это важная часть общего впечатления от процедуры. Негативный опыт колоноскопии без обезболивания тиражируется и быстро распространяется в интернете в результате растёт количество отказов от исследования и как следствие увеличивается доля запущенных случаев заболеваний. Так плохая репутация диагностической процедуры может приводить к потере близких людей!
При колоноскопии без наркоза вы не можете быть уверены, приехав на исследование, что вам проведут его абсолютно безболезненно. Может быть, так и будет, но в любом случае вы будете напуганы, как минимум испытаете паническое чувство. Такие «имиджевые издержки» неприемлемы, для исследования, которое часто является скринингом и рекомендуется без каких-либо симптомов.
Дискредитация метода и отказ многих пациентов проходить скрининговую колоноскопию, вот негативный результат колоноскопии без наркоза.
Какие недостатки у колоноскопии под наркозом?
Когда при колоноскопии лучше выбрать наркоз?
Предшествующие операции на органах малого таза или брюшной полости приводят к образованию спаек, что может затруднять проведение колоноскопии без седативных средств для некоторых пациенток.
Колоноскопия без обезболивания также, как правило, легче протекает у людей с небольшим избыточным весом по сравнению с очень худыми.
Наконец, седация показана, если у вас повышенная тревожность, негативный опыт предыдущей колоноскопии или у вас низкий болевой порог и вы плохо переносите любые медицинские процедуры.
Мировой опыт
Хотя в нашей стране общепризнанным является факт, что за рубежом колоноскопия всегда выполняется под наркозом, это не так.
В западных странах эндоскопические исследования делают под седацией, как правило, пациентам по ДМС, или при оплате наличными (в эту группу часто входят наши соотечественники). Наркоз при колоноскопии не оплачивается системой ОМС, за него надо платить отдельно.
В США это примерно 1.800$, в результате только треть пациентов из этой группы оплачивают обезболивание. Так из 1 млн колоноскопий в год, в США около 50 тыс. делаются без седации.
Как ни странно, в последние годы в США доля колоноскопий без наркоза немного растёт, выработалось даже движение «sedation-free» которое ратует за отказ от проведения седации. Более 80% пациентов прошедших колоноскопию без обезболивания отметили, что готовы пройти её также в следующий раз. Из положительных моментов ими отмечены такие факторы, как возможность вести машину в день процедуры и наблюдение за колоноскопией в реальном времени на экране монитора.
В Европе ситуация более пёстрая, но я бы определил, что наркоз предпочитают южные страны (Италия, Испания, Франция). Так Италия единственная страна, где проведение колоноскопии без обезболивания запрещено нормативно. В странах с северным климатом (Германия, Голландия, Швеция, Норвегия) колоноскопия проходит без наркоза в 50% случаев. В Великобритании колоноскопию почти всегда делают под наркозом.
Можно ли удалять полипы без обезболивания?
На что обратить внимание, при колоноскопии без наркоза?
Всегда помните, колоноскопия может вызывать лишь лёгкий дискомфорт. Не должно быть никаких: «Потерпите», или тем более «Терпите!». Если вы испытываете сильную боль, лучше сразу откажитесь от исследования. Ошибки в выполнении указывают на плохую профессиональную подготовку врача и может сочетаться с неправильным заключением, а ведь это главное в диагностической процедуре. Вы пришли не перетерпеть колоноскопию, а получить правильную оценку состояния кишечника!
Выбор врача, имеющего большой опыт и навыки проведения колоноскопии без седации, имеет тут первостепенное значение. Отсутствие обезболивания диктует свои особенности. В таком случае я всегда использую технику «поэтапного сборивания», правильное владение указанной методикой сводит все ощущения к минимуму.
Отнеситесь к выбору врача ответственно, наведите справки. Думаю колоноскопия не та процедура которую надо делать просто рядом с домом. Если вы живете в небольшом городе, разумнее будет выполнить исследование в областном центре, в клинике с большим опытом.
А если к этому вы ещё прибавите седацию, то я думаю, это будет самое правильное решение.
Помните, ничто так не радует глаз, как глубокий здоровый сон:)
Колоноскопия кишечника
Стоимость услуг
Консультация врача
| Наименование услуги | Цена |
|---|---|
| Прием врача-колопроктолога, высшей категории | 2 000 ₽ |
| Прием врача-колопроктолога, повторный | 1 700 ₽ |
Что такое колоноскопия?
Цель исследования – обнаружение любой патологии толстой кишки. Во время процедуры в кишку вводится очень гибкий, тонкий, абсолютно нетравматичный эндоскоп с вмонтированной видеокамерой на конце, позволяющей врачу оценить всю слизистую оболочку (внутреннюю поверхность) толстой кишки.
Тем не менее, ни одна из этих причин не является обоснованной. Более того, рак толстой кишки относится к наиболее предотвратимому виду онкологических заболеваний, и проведение колоноскопии может действительно спасти жизнь вам или вашим близким.
Только благодаря колоноскопии можно обнаружить и удалить полипы (полиповидные аденом) прямой или всей толстой кишки, которые всегда перерождаются в злокачественную опухоль. Также колоноскопия помогает определить рак на ранней стадии, что позволяет в 90% случаях полностью излечить болезнь.
Удивительно, не правда ли? Стоит воспользоваться шансом, предлагаемым нам природой и современными технологиями!
Когда необходимо пройти колоноскопию?
Также видеоколоноскопию необходимо проходить в случае, если у вас заподозрено одно из следующих заболеваний:
Показания к колоноскопии
Основными показаниями для проведения колоноскопии, которыми мы пользуемся в своей клинической практике, может послужить один или несколько симптомов:
Колоноскопия: подготовка к обследованию
Для того чтобы колоноскопия прошла успешно, ваш кишечник должен быть очищен самым тщательным образом. Только в этом случае врач сможет наилучшим образом оценить состояние толстой кишки. Поэтому от вас требуется ответственная подготовка, которую мы рекомендуем начинать всего за 2 дня до исследования.
Основная ошибка пациентов – прием специальных очистительных средств без соблюдения специфической, «бесшлаковой» диеты. Очень важно за 2-е суток до колоноскопии исключить из рациона следующие продукты: салаты, овощи, бобовые, фрукты, «красное» мясо, колбасу, рис, пасты-макароны. На время подготовки к исследованию также необходимо исключить пероральный (через рот) прием активированного угля и препаратов железа, назначаемые, например, при железодефицитной анемии.
Пациентам на время подготовки к колоноскопии следует строго исключить введение в прямую кишку свечей-суппозиториев. Также не следует смазывать заднепроходное отверстие маслом, кремом и иными веществами на жировой основе. Не разрешается принимать вазелиновое масло и ставить очистительные клизмы в дополнение к слабительным препаратам.
Во время подготовки к колоноскопии необходимо соблюдать диету с отсутствием клетчатки: бульоны, молоко и кисломолочные продукты, соки без мякоти, чай, кофе и вообще жидкость без ограничения (при отсутствии терапевтических противопоказаний), так же разрешается немного куриного мяса и «жидкие» молочные каши.
Только после этого стоит переходить к приему «специализированных» слабительных – «Мовипреп», «Пикопреп», «Фортранс». Важно отметить, что разделение их приема на 2 суток (сплит-система, описанная в инструкции к каждому препарату) по нашим наблюдениям существенно повышает качество подготовки кишки к осмотру.
Как проходит колоноскопия?
Что необходимо опасаться во время колоноскопии?
Колоноскопия стала достаточно популярной процедурой, которую сегодня проводят в различных клиниках. Несмотря на широкую распространенность, колоноскопия является инвазивной процедурой, которую должен делать только опытный и квалифицированный специалист на современном высокотехнологичном оборудовании.
Побочные последствия «некачественной» колоноскопии:
Будьте аккуратны в выборе клиники для проведения колоноскопии, опасайтесь «подделок». Выполнять исследование должен опытный и квалифицированный специалист.
Колоноскопия в Клинике колопроктологии и малоинвазивной хирургии (ККМХ)
Клиника колопроктологии и малоинвазивной хирургии является федеральным лечебным учреждением, которое специализируется на лечении заболеваний толстой кишки и анального канала. В нашей Клинике особое внимание уделяется диагностике заболеваний, так как от того, насколько тщательно проведено исследование, зависит правильность поставленного диагноза и дальнейшее успешное лечение пациента.
Специалисты
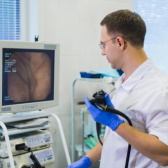
Процедуру колоноскопии в нашей Клинике проводит заведующий отделением диагностической и лечебной эндоскопии, к.м.н. Павлов Павел Владимирович – специалист, выполняющий данное исследование с 2003 года, а также выполняющий все известные эндоскопические внутрипросветные операции на кишке: полипэктомии, мукозэктомии, диссекции в подслизистом слое, бужирования, баллонные дилатации, стентирования и другие. Павел Владимирович имеет большой опыт в диагностике и лечении раннего рака не только толстой кишки, но и всего пищеварительного тракта.
Так же диагностикой и лечебными вмешательствами на кишке занимается к.м.н. Афанасьева Айгуль Фанзировна – врач, посвятившая себя эндоскопии с 2003 году, выполняющая большинство эндоскопических внутрипросветных вмешательств на пищеварительном тракте и заслуженно зарекомендовавшая себя блестящим специалистом.
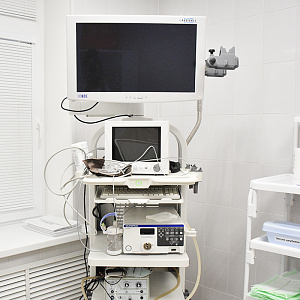
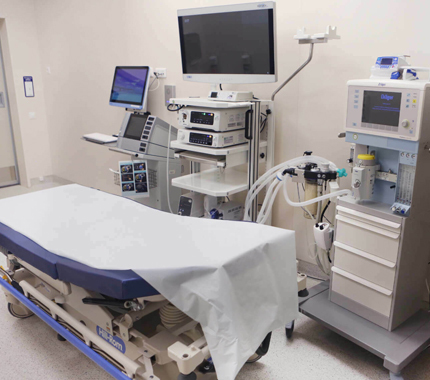
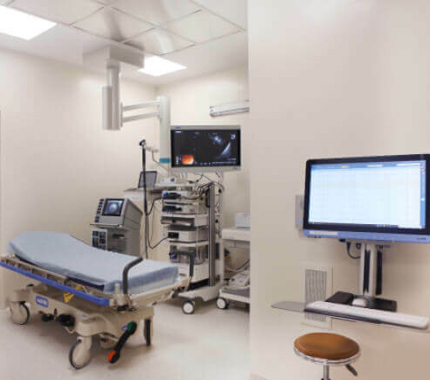
Оборудование
Отдельные требования в нашей Клинике предъявляются и к диагностическому оборудованию в кабинете колоноскопии – в нашем распоряжении самые современные эндоскопические процессоры: OLYMPUS EVIS EXERA II серия 180 и EVIS EXERA III серия 190, ультрасовременные процессоры PENTAX OPTIVISTA EPK-i7010 – в 2017 году вышедшие в продажу во всем мире.
Наркоз
Особый вид внутривенной седации, применяемой во время колоноскопии – наркоз с препаратом «пропофол», самый щадящий способ временного отключения сознания, после которого пациент просыпается бодрым и отдохнувшим по окончанию процедуры. Данный наркоз применяется в самых передовых клиниках мира.
В нашей Клинике ежегодно проводится около 2000 диагностических и лечебных колоноскопий. Объективным показателем качества диагностики является самый высокий показатель нахождения “полипов” при колоноскопии в России. Многократное повторное обращение пациентов к тем же специалистам для контрольных исследований так же говорят о высоком уровне доверия и качестве оказанных медицинских услуг!
Мифы о колоноскопии
За многолетний опыт работы наши специалисты сталкивались с различными причинами, из-за которых пациенты не хотели проходить обследование. Перечисляем наиболее частые из них. Повторимся, что все они надуманны и не имеют обоснований:
Миф № 1. У меня нет причин для появления колоректального рака.
Миф № 2. Если меня ничего не беспокоит, зачем делать колоноскопию.
Колоректальный рак на ранних стадиях развивается незаметно для человека, без каких-либо симптомов. И, конечно, никак себя не проявляют мелкие полипы-аденомы. Суть и главное назначение колоноскопии в том, чтобы обнаружить и удалить полипы толстой кишки до момента, когда они преобразовались в злокачественную опухоль и начали появляться первые мало ощутимые симптомы. Коварность рака толстой кишки заключается в том, что тревожные симптом появляются уже на поздних стадиях рака, когда излечиться от него становится крайне сложно.
Действительно, колоноскопия является не самым приятным исследованием. Для того, чтобы исключить неприятные и болезненные ощущения пациентам предлагается воспользоваться седацией-наркозом. Тогда, во время процедуры вы гарантированно не будете испытывать боли и дискомфорта.
На протяжении всего исследования врач будет разговаривать с вами, что позволит отвлечься от неприятных мыслей.
Подавляющее большинство пациентов, прошедших обследование, утверждают, что оно вовсе не представляет из себя ничего страшного и болезненного.
Помните, что вы не единственный, кому приходится делать колоноскопию. Тысячи людей по всей России ежедневно проходят это исследование. Врач нашей Клиники приложит максимальные усилия, чтобы обеспечить максимально комфортнее условия для каждого пациента. Мы рекомендуем пациентам не думать о деталях колоноскопии, а постараться осознать важность этого исследования для здоровья.
Кому и зачем нужно делать колоноскопию
Колоноскопия – медицинская процедура, предназначенная для исследования толстой кишки. В переводе с греческого этот термин и означает «осмотр» толстой кишки».
В процессе исследования толстую кишку осматривают и оценивают, в каком она состоянии, имеются ли патологии органа, новообразования, воспалительные процессы.
Когда и для чего назначается колоноскопия
Зачем нужна колоноскопия? Ее проводят:
Колоноскопию в целях диагностики выполняют, когда присутствуют такие признаки:
Выполняют колоноскопию ежегодно:
Колоноскопию желательно регулярно проводить здоровому человеку после 40–50 лет для обнаружения на ранних стадиях злокачественных новообразований на толстой кишке. Дело в том, что колоректальным раком чаще страдают пожилые люди.
Лечебные манипуляции
Колоноскопия может выполняться и как лечебная манипуляция. Одновременно с исследованием врач может удалить полипы или посторонние предметы, остановить кровотечение, взять образец ткани, чтобы исследовать его.
Что выявляется в процессе колоноскопии
Используя это исследование, можно обнаружить или исключить:
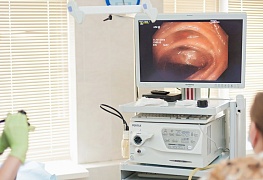
Как делают колоноскопию
Для этой процедуры используют колоноскоп – гибкий полый шланг с видеокамерой.
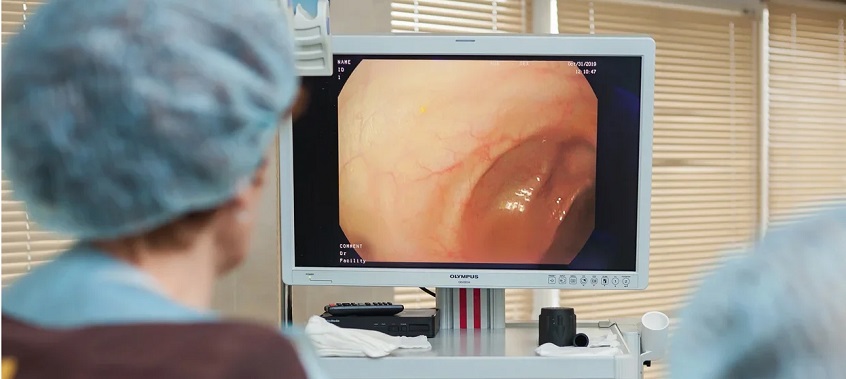
Шланг вводят в прямую кишку, продвигают дальше на все протяжение толстой кишки. Камера передает увеличенное изображение стенок кишки на монитор. Врач-эндоскопист благодаря этому во всех подробностях может рассмотреть состояние слизистой: воспаление, трещины, изъязвления, дивертикулы, полипы и опухоли.
Процедура может быть болезненной, и сейчас во многих клиниках ее делают под общим наркозом или медикаментозным сном (вариант наркоза). Длится все исследование от 15 до 45 минут.
Диета
Перед исследованием назначается диета. В течение 3 дней до процедуры запрещено употреблять жирную тяжелую пищу, продукты, вызывающие газообразование, молоко, мучные изделия, ягоды и фрукты.
Что едят перед колоноскопией? Можно есть отварные рыбу, индейку, легкие супы, кефир, йогурт без добавок, соки.
Последний раз можно поесть за 12 часов до процедуры. Дальше разрешается только пить воду.
Очищение кишечника
Это очень важный момент. Если кишечник не будет абсолютно чистым, то исследования не получится. Очистить кишечник можно клизмой или слабительным. Есть препараты, специально предназначенные для процедуры колоноскопии (фортранс, лавакол).
Процедуру колоноскопии в «Бионике» можно пройти под наркозом!
Колоноскопия и видеоколоноскопия
Видеоколоноскопия – эндоскопический метод обследования толстой кишки, который дает возможность диагностировать множество заболеваний, проверить кишечник на наличие новообразований и выявить их на самых ранних стадиях.
Колоноскопия позволяет также не только увидеть язвы и полипы на слизистой оболочке кишечника, но еще провести их биопсию (взятие образцов) и удалить новообразования.
Особенности колоноскопии
Колоноскопия с большой вероятностью помогает специалистам диагностировать заболевания, процедура не имеет аналогов.
Для выявления каких патологий используют колоноскопию?
Также видеоколоноскопию могут назначить из-за появления следующих симптомов.
Имеется несколько противопоказаний и ограничений для проведения видеоколоноскопии.
Этапы подготовки к колоноскопии
Первым и важнейшим этапом является соблюдение бесшлаковой диеты 3 дня до видеоколоноскопии.
Бесшлаковая диета – это исключение растительной пищи (овощи, фрукты, зелень), а также цельнозерновых продуктов (хлеб, крупы – каши), соков с мякотью.
За 3 дня до колоноскопии следует исключить употребление некоторых медикаментозных препаратов, но для этого необходимо предварительно проконсультироваться с лечащим врачом.
Особенности видеоколоноскопии
Видеоколоноскопия ничем не отличается от обычной колоноскопии, кроме названия. Она позволяет выводить многократно увеличенную картинку, передаваемую колоноскопом, на экран монитора. Во время процедуру используется колоноскоп с камерой на конце, которая выводит картинку HD+ качества на монитор.
В комплектацию устройства входят:
Во время процедуры видеоколоноскопии пациент чувствует минимальный дискомфорт из-за гибкости колоноскопа. А функция i-scan позволяет выявить рак толстой кишки на самой ранней стадии.
Показания, противопоказания и этапы подготовки к видеоколоноскопии такие же, как и для колоноскопии.
Отличия колоноскопии и видеоколоноскопии
Как было сказано выше, существенных отличий нет. Как бы ни называлась процедура, осмотр осуществляется согласно протоколу, то есть одинаково вне зависимости от названия.
Как справиться со страхом колоноскопии?
Из-за страха боли и дискомфорта пациенты часто затягивают с прохождением видеоколоноскопии, и вследствие несвоевременной диагностики лечение обнаруженных патологий может начаться слишком поздно.
Но в Медицинском центре Елены Малышевой процедур видеоколоноскопии проводится под седацией. Что это такое?
Седация – это медикаментозный сон, в который с помощью препаратов погружается пациент. Такая легкая форма анестезии избавит от дискомфорта и боли во время колоноскопии.
Медикаментозный сон длится не дольше 10 минут, но уже за это время специалисту удается провести всю необходимую диагностику в кишечнике.
Преимущества колоноскопии в клинике Елены Малышевой
Главным преимуществом видеоколоноскопии в нашей клинике является то, что она проходит под седацией. Это позволяет пациенту не чувствовать боль и дискомфорт.
Высокая квалификация специалистов, которые проводят колоноскопию, также сводит к минимуму взможные болевые ощущение. Эта процедура требует точности и внимательности от доктора, чтобы не повредить слизистую кишечника.
Гастроэнтеролог-эндоскопист Медицинского центра Елены Малышевой профессионально проведет колоноскопию, назначит дальнейшее лечение или направит к другим специалистам. Записывайтесь на процедуру!
Колоноскопия (ФКС)
Колоноскопия (фиброколоноскопия, ФКС) – современный инструментальный метод исследования слизистой оболочки кишечника, позволяющий с большой вероятностью выявить наличие целого ряда заболеваний. Это наиболее точный метод обследования, не имеющий аналогов по возможностям диагностики и лечения. Для проведения исследования используется специальный оптический прибор – колоноскоп. Его конструктивные части – это зонд, элементы подсветки, трубки подачи воздуха, окуляр для передачи видеоданных, щипцы для биопсии (взятия образцов) и удаления инородных тел, петли для полиэктомии (удаления полипов). Все современные приборы оборудованы видеокамерами для получения снимков и передачи изображения на экран монитора, установленного в манипуляционном кабинете или операционной.
В многопрофильном медицинском центре «СМ-Клиника» в Москве Вы можете платно сделать колоноскопию (фиброколоноскопию, ФКС) и получить подробную информацию о состоянии кишечника в кратчайшее время. Чтобы минимизировать дискомфорт от деликатной процедуры, мы предлагаем провести ее под седацией. Для этого анестезиолог вводит препарат, погружающий пациента в кратковременный сон, во время которого он не чувствует никаких манипуляций. Вы можете записаться колоноскопию по телефону или непосредственно через сайт нашего центра.
Цель колоноскопии
Колоноскопия в «СМ-Клиника» позволяет выявлять целый ряд заболеваний на ранних стадиях для исключения развития серьезных осложнений.
Исследование позволяет максимально точно и своевременно диагностировать практически все наиболее опасные патологии толстой кишки:
При проведении эндоскопического исследования специалисты «СМ-Клиника» могут провести забор образцов ткани на биопсию.
Колоноскопия дает уникальную возможность выполнять лечение целого ряда патологий без проведения полостных операций. Подробнее об этом в разделе «Эндоскопические методы лечения».
Показания к колоноскопии
Помимо уже диагностированных случаев рака кишечника и других серьезных патологий, показаниями для обязательного проведения колоноскопии являются:
Как проходит обследование
Результаты проведения процедуры:
Исследование проводится в коленно-локтевом положении или лежа на боку. Предварительно обработанный гелем зонд осторожно вводится в прямую кишку пациента и медленно продвигается вперед.
В процессе врачи внимательно следят за реакцией пациента, выбирая темп введения зонда, помогая его прохождению пальпацией живота и т.п. В результате введение тонкого зонда проходит с минимальным дискомфортом. Что касается возможных болезненных ощущений, они напрямую зависят от состояния кишечника.
В ходе исследования специалист осматривает слизистую, оценивает ее тонус и способность к сокращению, исключает или подтверждает наличие опухоли, берет образцы тканей для биопсии (исследования), удаляет полипы (до 1 мм), небольшие доброкачественные новообразования и др., извлекает инородное тело, останавливает кровотечение.
Нередко эмоциональное напряжение доставляет больший дискомфорт, чем само обследование. Если вы опасаетесь, что у вас возникнут неприятные ощущения, вы можете сделать колоноскопию под кратковременным безопасным наркозом.
Колоноскопия «во сне» подразумевает погружение пациента в медикаментозный сон. В нашей клинике для этого используются новейшие ненаркотические препараты. Все они гарантируют отсутствие дискомфорта и легкое пробуждение. Исследование проводится под контролем врача-анестезиолога, который осуществляет индивидуальный подбор препарата и его внутривенное введение.
Так проводятся все виды эндоскопических исследований и манипуляций в Европе, ведь когда пациент спокоен и не мешает осмотру, врач максимально быстро, точно и эффективно проводит весь необходимый комплекс диагностики. Наши врачи прошли дополнительное обучение и повышение квалификации во время стажировки в Японии, поэтому колоноскопия в «СМ-Клиника» проводится на уровне мировых стандартов.
Подготовка к колоноскопии
Рекомендуемые обследования перед эндоскопией
Перечисленные обследования носят рекомендательный характер и направлены на выявление противопоказаний и обеспечение максимальной безопасности во время проведения эндоскопических обследований.
В «СМ-Клиника» вы узнаете подробные результаты колоноскопии в течение 10-20 минут после процедуры, получите на руки медицинское заключение. В него вносится протокол исследования с подробным описанием всех выявленных изменений, их особенностей и локализации. Если в процессе врач проводит какие-либо манипуляции, они также указываются в документе. При необходимости к текстовому заключению прикладывается видеозапись изображения с эндоскопа в цифровом виде.
По рекомендации диагноста «СМ-Клиника» вы сможете сразу записаться на прием к специалистам для скорейшей постановки диагноза и подбора оптимальной схемы лечения. Результаты биопсии в «СМ-Клиника» будут известны через 5-7 рабочих дней.
Вы можете уточнить актуальные цены на колоноскопию кишечника (фиброколоноскопию, ФКС) под наркозом, а также стоимость других эндоскопических обследований по телефону или на сайте «СМ-Клиники» в Москве. При необходимости наши операторы ответят на любые вопросы.
Видео
Полезная информация
Противопоказания к колоноскопии
Основными противопоказаниями к колоноскопии являются тяжелые степени гипертонии, легочной и сердечной недостаточности, инсульты, перитониты, значительные нарушения системы свертывания крови, язвенный или ишемический колит в тяжелые формах, спаечная болезнь. При этом в любом случае перед процедурой необходима консультация специалиста для уточнения возможных противопоказаний.
Узкоспектральная визуализация NBI при проведении колоноскопии
Колоноскопические исследования в «СМ-Клиника» проводятся на современных японских эндоскопах фирмы Olympus с использованием технологии узкоспектральной визуализации (NBI).
Дополнительные манипуляции во время колоноскопии
Во время колоноскопии врач может сразу удалить обнаруженные образования, если имеется подписанное согласие пациента. Решение об удалении полипа принимается в зависимости от его внешнего вида, размера, формы, строения. Для определения характера образования (удаляться во время колоноскопии могут только доброкачественные образования) врач делает инъекцию в подслизистый слой. Если полип приподнимается – это доброкачественное образование, удалять можно. Если доказано, что образование злокачественное (в пределах слизистой оболочки), проводится другая процедура в условиях круглосуточного стационара – диссекция в подслизистом слое (желудок, кишка). В амбулаторных условиях данную процедуру проводить запрещено в связи с высоким риском возможных осложнений.
Если нет согласия пациента на удаление, врач действует по международному протоколу: обязательная фотофиксация всех патологических находок с дальнейшим разъяснением пациенту всех рисков.
В редких случаях удаление полипов во время колоноскопии противопоказано, например, когда у пациента установлен электрокардиостимулятор или пациент находится на антикоагулянтах прямого действия. В этих случаях рекомендуется удаление образований в стационарных условиях, с обязательной предварительной консультацией профильного специалиста.
Кроме того, в процессе проведения колоноскопии эндоскопист специальными инструментами может извлечь инородные тела, которые не эвакуировались естественным способом. В последние годы наблюдается тенденция к росту числа таких больных, в некоторых случаях отмечаются тяжёлые осложнения. К сожалению, многие пациенты стесняются сразу же обратиться за медицинской помощью, пытаясь извлечь застрявшие предметы самостоятельно. Этого делать ни в коем случае нельзя, как и пытаться освободить кишечник от постороннего предмета при помощи слабительного средства или клизмы. Тем самым можно ещё больше травмировать слизистую кишки. Вместо того, чтобы заниматься самолечением, следует немедленно обратиться к врачу!
Колоноскопия кишечника
Колоноскопия (ФКС, или фиброколоноскопия) – высокоинформативный и быстрый способ диагностики болезней кишечника. Суть колоноскопии в том, что она позволяет выявить кровотечения, сужение просвета кишки, опухоли, спайки, полипы и свищи, воспаление слизистой, перфорацию кишечника и другие патологии.
Процедура может быть диагностической или лечебной. В ходе диагностики возможны дополнительные манипуляции, например выполнение биопсии. Это позволит сразу же отправить образец тканей на лабораторное исследование.
В качестве лечебного метода колоноскопия используется в случаях:
Показания к проведению колоноскопии
Этот вид обследования назначается при подозрении на патологические изменения в толстой кишке. Также процедура может быть рекомендована при хронических заболеваниях верхних отделов ЖКТ (язве желудка, гастрите, холецистите), которые способны вызвать осложнения, связанные с состоянием кишечника.
Врач может принять решение о необходимости данного вида обследования, если у пациента есть жалобы и симптомы, указывающие на заболевания толстой кишки:
Колоноскопия бывает необходима при подготовке к гинекологическим операциям, если у пациентки есть неудаленные полипы или новообразования, диагностирован эндометриоз.
Регулярное проведение диагностической колоноскопии требуется пациентам: старше 45 лет, с генетической предрасположенностью к онкозаболеваниям кишечника, с хроническими болезнями ЖКТ, негативно влияющими на кишечник, а также пациентам, имеющим в анамнезе операции в абдоминальной области.
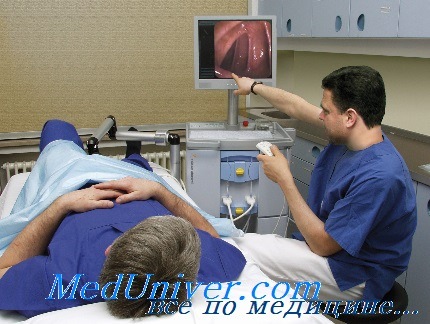
Колоноскопия под наркозом (во сне)
Несмотря на информативность метода, процедура является достаточно болезненной. Из-за этого в ходе обследования пациент может двигаться, препятствуя прохождению зонда. Поэтому колоноскопия обычно проводится под наркозом. Это позволяет:
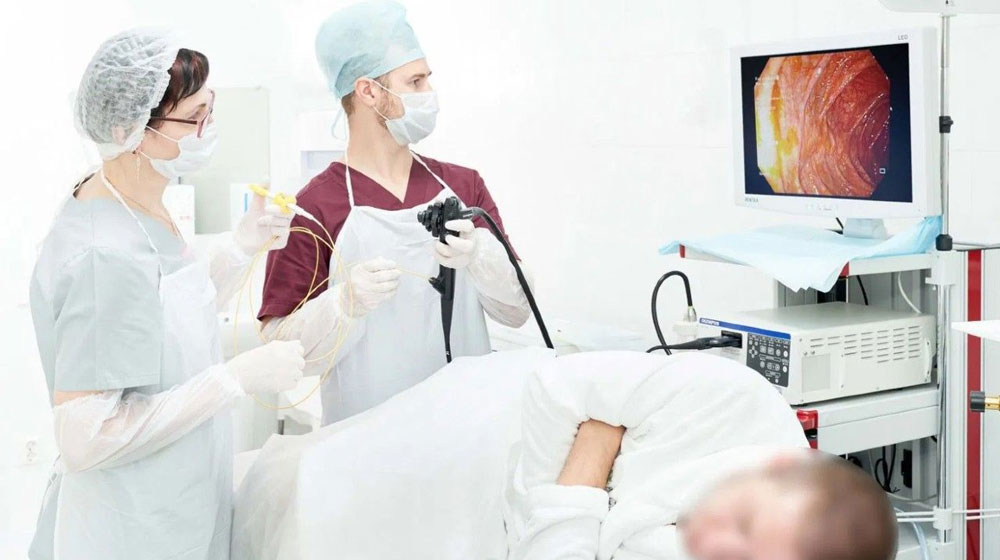
Как проходит колоноскопия под наркозом
Во время процедуры пациент лежит на боку, притянув колени к груди. С помощью внутривенного наркоза он погружается в поверхностный сон. Анестезиолог контролирует состояние больного на протяжении всей процедуры.
После того как пациент уснет, врач вводит эндоскоп в кишечник через задний проход. Эндоскоп представляет собой гибкий зонд с камерой, изображение с которой передается на монитор. Постепенно продвигая прибор внутрь тела, врач имеет возможность подробно оценить состояние слизистой оболочки кишечника.
Для обезболивания применяется легкий наркоз. Сразу после окончания его действия можно отправляться домой: длительное пребывание в стационаре не требуется.
В отдельных случаях после колоноскопии под наркозом пациент может испытывать легкий дискомфорт, обусловленный тем, что во время обследования в кишечник иногда подается небольшое количество воздуха для улучшения видимости. Работа опытного врача и применение современной аппаратуры позволяют минимизировать неприятные ощущения.
Противопоказания к колоноскопии под наркозом
Гипертоническая болезнь 3 степени, состояние после инсульта, выраженная легочная и сердечная недостаточность, тяжелые формы болезни Крона и язвенного колита (повышен риск прободения кишечника), спаечная болезнь, перитонит.
Обязательно предупредите врача о следующих факторах риска: беременности, эпилепсии, аллергии на анестезирующие препараты, психиатрических или неврологических заболеваниях, нарушении свертываемости крови.
Подготовка к колоноскопии кишечника
Способ подготовки к исследованию в конкретном случае рекомендует врач. Существуют общие правила, которые позволят обеспечить максимальную чистоту стенок кишечника, что необходимо для точности и высокой информативности колоноскопии.
Процедура подготовки к ФКС начинается с бесшлаковой диеты за 2-3 дня до обследования (исключить жареную, копченую, острую, газообразующую пищу, продукты, содержащие большое количество клетчатки).
Накануне исследования последний прием пищи должен быть не позднее 15:00 (легкий перекус), после 15:00 разрешается пить простую воду/бульон, чай. Накануне процедуры следует принимать назначенные врачом слабительные средства. В день исследования не пить, не кушать, лекарства не принимать (разрешаются утром только таблетки ежедневного приема от давления или сахарного диабета с небольшим количеством воды).
Если процедура выполняется под наркозом, то с собой нужно принести результат ЭКГ двухнедельной давности, ПЦР COVID-19 не более 48 часов со дня сдачи. ЭКГ и тесты на ПЦР можно сделать в ЦКБ РАН.
Проведение колоноскопии в Москве
В ЦКБ РАН колоноскопия выполняется с помощью современного оборудования. Тонкие эндоскопы и качественная оптическая аппаратура позволяют получить данные с минимумом дискомфорта для пациента. Для анестезии используются безвредные препараты, которые полностью устраняются из организма уже через несколько часов после обследования.
Высокоточная новейшая аппаратура и работа опытных врачей позволяют:
Как подготовиться к колоноскопии под наркозом
Наши специалисты свяжутся с вами в ближайшее время
Неприятная медицинская процедура, в ходе которой в толстую кишку пациента вводится специальный зонд, называется колоноскопией. С его помощью получают изображение, позволяющее составить четкое представление о процессах, происходящих внутри организма. Исследование сопряжено с определенным дискомфортом, поэтому иногда люди предпочитают проходить его под наркозом, что, с одной стороны, осложняет подготовку, а с другой позволяет избежать проблем.
Что такое колоноскопия и как она проходит
Колоноскопия под наркозом мало отличается от обычной. Это в любом случае диагностическое исследование, при котором в толстую кишку вводят зонд на длинной трубке. Он оснащен крохотной видеокамерой, имеет необходимое оборудование для проведения биопсии, если в ней возникнет надобность.
Процесс исследования выглядит так:
После колоноскопии иногда наблюдаются побочные эффекты. Но даже если нет, все равно желательно несколько дней после нее соблюдать щадящую диету, чтобы не подвергать организм дополнительному стрессу.
Разновидности наркоза
При стандартном варианте процедуры обезболивающим смазывается сам зонд. При соприкосновении его со стенками кишечника лекарство попадает на них, впитывается и уменьшает болевые ощущения. Однако, при наличии показаний или просто желания пациента, применяется наркоз. Бывает он двух разновидностей:
Перед тем, как определить, какая разновидность подходит конкретно вам, нужно будет поговорить с анестезиологом и сдать анализы.
Как подготовиться к колоноскопии?
Подготовка это очень важный этап, от которого зависит эффективность процедуры. Если в просвете толстой кишки будут каловые массы, врач не сможет точно поставить диагноз, потому что увидит не все. В день перед исследованием пациенту назначают слабительное: однократный прием вечером, после которого не разрешается больше есть.
Если процедура назначена на раннее утро, этого достаточно. Если позже, то слабительное принимают второй раз, за пару часов до приема. Основной показатель того, что толстая кишка очистилась – практически бесцветный жидкий стул.
Диета
Основная подготовка к колоноскопии кишечника под наркозом начинается еще за несколько дней. Врач выдает рекомендации, по которым пациенту нужно изменить рацион так, чтобы он состоял преимущественно из продуктов, которые легко выводятся и не раздражают пищеварительную систему.
Однозначно можно есть:
Разрешены прозрачные бульоны, нектары, зеленый слабый чай, морс, вода.
Отказаться следует от всего, что может вызвать раздражение кишечника: кофеиносодержащих напитков, от алкоголя, от сигарет.
Однозначно нельзя есть растительную пищу, которая богата клетчаткой: бобы, капусту, все каши, кроме риса. Нельзя консервы, колбасу и сосиски, кисломолочные и молочные продукты с добавками.
От того, насколько тщательно соблюдается диета, зависит результат исследования.
Противопоказания
Колоноскопия под наркозом не проводится, если у пациента:
Проблемы с сердцем не являются противопоказанием для колоноскопии в целом, но не позволяют проводить ее под общим наркозом.
Есть ли у колоноскопии минусы?
Минусов, которые перевешивали бы плюсы, у процедуры нет, поскольку это единственный настолько точный способ исследования кишечника. Конечно, она сопровождается дискомфортом, как физическим, так и психологическим, требует тщательной подготовки и имеет свои ограничения, но это можно принять.
Даже список возможных побочных эффектов достаточно краток:
Иногда результатом процедуры становятся кровотечение из заднего прохода, проблемы с дефекацией и даже инфекции. Это свидетельствует о том, что в процессе были повреждены стенки кишки, то есть, врач не был профессионален и аккуратен. Именно поэтому так важно выбрать проверенную клинику с хорошими отзывами.
Кому она подходит?
Колоноскопия под наркозом проводится однозначно, если:
В частной клинике колоноскопию под наркозом можно сделать просто по желанию, без показаний.
Диета после колоноскопии
Меню после процедуры также не следует упускать из вида. Что можно:
Список конкретных продуктов выглядит так. Разрешены:
Следует избегать алкоголя, сигарет, выпечки, кофеиносодержащих напитков. Питание должно быть легким на протяжении недели. Делать исключение для любимых продуктов не стоит – это чревато запором или поносом.
Преимущества колоноскопии под наркозом в РАН
Если вы ищете, где сделать колоноскопию в Москве, стоит остановить свой выбор на ЦКБ РАН. Здесь предлагается:
Записаться на колоноскопию под наркозом можно по телефону или на сайте.
Колоноскопия кишечника
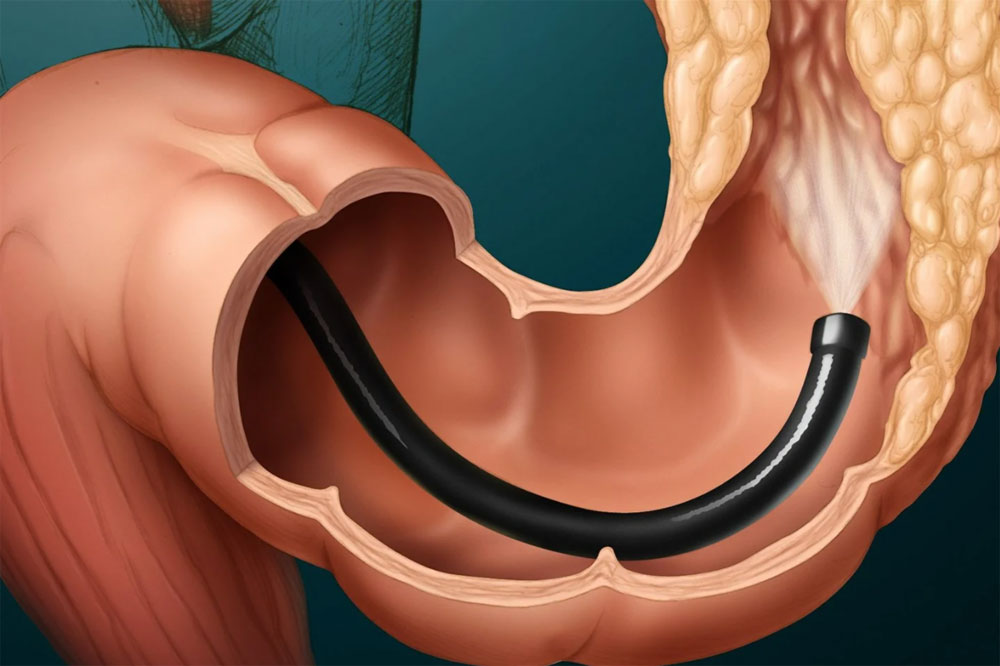
Колоноскопия кишечника представляет собой диагностическое исследование, целью которого является выявление патологических изменений нижних отделов ЖКТ (толстой кишки и конечного отдела тонкой – подвздошной кишки). Только при колоноскопии возможно взятие материала (биопсия) для дальнейшего изучения строения патологического участка под микроскопом. Такое исследование может быть гистологическим (изучение тканевого строения) и цитологическим (изучение клеточного строения). Колоноскопия имеет не только диагностическую, но и терапевтическую ценность: в ходе обследования возможно удаление патологических участков (полипов и др.).
Обследование заключается во введении специального прибора (колоноскопа) через заднепроходное отверстие в толстую кишку. Колоноскоп оснащен сложной, оптической системой, которая позволяет врачу изучить поверхность слизистой оболочки толстой кишки: прямой, сигмовидной, нисходящей, поперечной, восходящей, слепой и конечного отдела тонкой: подвздошной кишки.
Преимущества обследования
Кому показана колоноскопия
На колоноскопию кишечника может направить врач-терапевт, гастроэнтеролог, колопроктолог. Основанием для назначения такого обследования служат следующие симптомы:
Пациенту старше 50 лет без отягощенного анамнеза специалист может порекомендовать проходить такую скрининговую диагностику для выявления предраковых заболеваний (полипы, НЯК) и предраковых изменений слизистой оболочки ( дисплазия) 1 раз в 5 лет.
При наличии полипов в анамнезе, а также функциональных нарушений кишечника, устанавливается индивидуальный график плановых диагностических и контрольных исследований.
Правильная подготовка
Прежде, чем сделать колоноскопию, важно тщательно изучить методы подготовки. Это безопасный вид вмешательства, однако процедура может доставлять дискомфорт (в просвет кишки вводится воздух, чтобы кишка расправилась и можно было осмотреть слизистую оболочку) и болевые ощущения (кишка длинная и делает изгибы, при прохождении которых могут возникать болевые ощущения), поэтому проводится она под наркозом.
Важно проинформировать специалиста о том, какие препараты вы принимаете постоянно. Особенно речь идет о средствах, способствующих разжижению крови (антикоагулянтах), лекарствах для нормализации давления, сердечного ритма и пр. Возможно, от них придется отказаться на несколько дней или скорректировать их дозу, но принять окончательное правильное решение сможет только опытный высококвалифицированный специалист.
Для того, чтобы каловые массы или остатки пищи не препятствовали нормальному обзору, важно достичь полного очищения кишки. Рекомендации и лекарственные средства могут быть индивидуальными, в зависимости от состояния здоровья, реакций организма конкретного пациента.
Общими мерами подготовки выступают следующие:
Колоноскопия кишечника нередко требует подготовки с помощью осмотических слабительных препаратов. Они предупреждают обезвоживание при диарее, способствуют эффективному промыванию кишечника. Дозировка назначается индивидуально в зависимости от веса пациента.
Помните о том, что за несколько часов до диагностической процедуры не следует есть и пить воду. Это очень важно, поскольку выполнение наркоза подразумевает абсолютную пустоту желудка, в противном случае есть риск осложнений.
Как проводится диагностика
Первым этапом обследования служит выполнение наркоза. Как правило, применяются препараты для кратковременного погружения в сон, они вводятся внутривенно. В редких случаях применяют местную анестезию.
Пациент находится на столе в положении на боку, подтянув колени к груди. Врач вводит колоноскоп в задний проход. Гибкая трубка имеет достаточную длину для того, чтобы пройти изгибы кишечника, а врач получает возможность детально осмотреть поверхность слизистой оболочки.
В процессе проводится нагнетание воздуха, что позволяет расширить просвет кишки и улучшает осмотр. Конец трубки оснащен видеокамерой, она отправляет полученное изображение на монитор эндоскопической стойки. При обнаружении полипов небольшого размера, возможно введение специального инструмента через канал вводимого прибора и одновременное удаление патологического участка. Таким же образом выполняется биопсия – забор участка слизистой для изучения тканевого и клеточного строения в лаборатории.
Длительность процедуры составляет от 20 до 60 минут. Пациент приходит в сознание достаточно быстро, госпитализации не требуется: его наблюдают в течение 2-3 часов в отделении, после чего можно отправиться домой.
Результаты исследования и восстановительный период
Сделать колоноскопию можно с целью определения:
Кроме того, свои результаты принесет и лабораторное исследование, если в ходе диагностической процедуры был удален полип или выполнена биопсия: участки тканей изучаются под микроскопом, а пациент получает дополнительное заключение.
При неудовлетворительной очистке кишки процедура может быть остановлена, в таком случае необходимо пройти ее повторно, строго соблюдая все рекомендации.
При успешном прохождении процедуры рекомендуется отказаться от приема пищи в течение часа. Затем разрешаются легкоусвояемые продукты, лучше отдать предпочтение мягкой пище, кисломолочным блюдам. Соблюдение особой диеты требуется после одновременной колоноскопии кишечника и удаления полипа.
В течение некоторого времени в норме может наблюдаться вздутие живота, повышенное газообразование. Воздух постепенно выйдет естественным образом.
Иногда наблюдается болезненность в области живота. В этом случае стоит обсудить с врачом прием анальгетика, спазмолитика.
В первом, после колоноскопии, стуле могут наблюдаться кровь или слизь. Это также является нормальным последствием, не требующим мер коррекции. Обратиться к врачу экстренно стоит только при сохранении выделения крови, наличия сгустков, плохом самочувствии.
Где сделать колоноскопию
Колоноскопия кишечника – малотравматичная, но довольно серьезная процедура. Для того чтобы сделать правильный выбор клиники, обратите внимание на следующие факторы:
Важно! Правила записи на эндоскопические исследования
Эндоскопические исследования проводятся на основании направления от лечащего врача.
Направление от лечащего врача, выданного вне ООО «МК «Семейный доктор» должно быть оформлено на официальном бланке направительной организации и содержать:
Если вы заботитесь о своем здоровье и хотите исключить патологию кишечника на ранних стадиях, выбирайте качественную диагностику. Клиника «Семейный доктор» отвечает всем перечисленным требованиям: вы можете записаться на процедуру или прием врача на любое удобное время.
Колоноилеоскопия что это
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже
Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?
Введение:
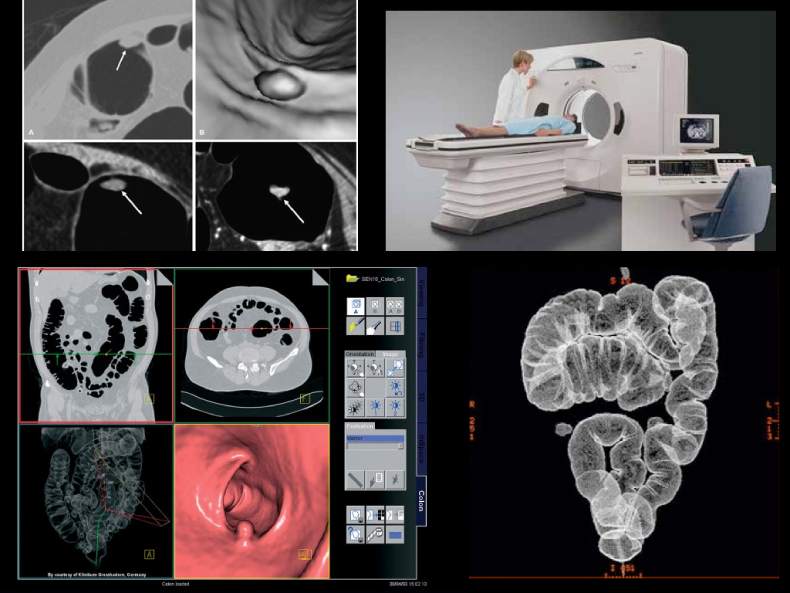
Одним из новейших и современных диагностических методик является виртуальная колоноскопия. Ее проведение получило широкое распространение среди пациентов, страдающих от различных заболеваний толстой кишки. Несмотря на схожесть с аналогичными методами диагностики, эта процедура имеет ряд отличительных особенностей и преимуществ. Данная статья поможет более детально ознакомиться с рядом вопросов:
Полный текст статьи:
Что это за процедура?
Данная медицинская манипуляция представляет собой исследование толстой кишки (от прямой до слепой) без введения эндоскопа в задний проход. Она выполняется при помощи современного мультиспирального компьютерного томографа (МСКТ). Врачу удаётся получить на экране даже мельчайшие анатомические структуры кишечной стенки и полости, не доставляя при этом пациенту дискомфорта или болезненности. Эта процедура имеет схожий принцип работы с эндоскопическим обследование, поэтому многие задаются вопросом: «Виртуальная колоноскопия или обычная колоноскопия — что лучше?». Первый способ диагностики более точный и информативный, поэтому большинство врачей отдаёт предпочтение именно ему. Однако при наличии противопоказаний к рентгеновскому облучению (беременность, детский возраст, некоторые опухоли) его проведение не рекомендуется, из-за чего назначается осмотр непосредственно эндоскопом.
Виртуальная колоноскопия показана при наличии следующих патологических симптомов:
Помимо этого, данное исследование рекомендуется регулярно проводить всем лицам от 40 лет и с отягощенной наследственностью (онкозаболевания у ближайших кровных родственников) для эффективной профилактики онкологических болезней.
Подготовка и проведение виртуальной колоноскопии?
Перед выполнением обследования пациент должен пройти специальную подготовку за 2 дня до назначенной даты. Ее суть заключается в полном очищении кишки от шлаков, которое достигается благодаря поддержанию диеты и приеме лекарственных препаратов со слабительным эффектом.
За 2 суток до обследования потребуется отказаться от зернового хлеба, отрубей, мюслей, фруктов, ягод, варенья, бобов, орехов, злаковых, грибов и морских водорослей. Также ежедневно потребуется выпивать не менее 2-2,5 литров воды. Вечером накануне процедуры пациенту необходимо выпить 2 пакетика Фортранса, которые необходимо растворить в 2 литрах воды. Полученная смесь выпивается в течение 2-4 часов. В день самой манипуляции принимать пищу запрещено, можно только пить. Также за 3 часа до колонографии нужно выпить 60 мл раствора йодсодержащего контрастного вещества (Урографин), обеспечивающего лучшую визуализацию.
После подготовки врач приступает к самой диагностике, протекающей в несколько стадий:
Виртуальная колоноскопия
Виртуальная колоноскопия или МСКТ-колоноскопия – это современный метод визуализации толстого кишечника без непосредственного введения эндоскопа в полость кишки. Благодаря использованию мультиспирального компьютерного томографа врачи «СМ-Клиника» быстро выявляют патологические новообразования (полипы, опухоли) или воспалительные заболевания толстого кишечника. Исследование по своей информативности сравнимо с традиционной колоноскопией, но отличается максимальным комфортом для пациента.
В основе методики лежит рентгенологическое исследование, в ходе которого томограф делает целую серию снимков. После этого аппарат в автоматическом режиме формирует трехмерное изображение, которое интерпретирует врач. Для пациента процедура занимает не более 30 минут. Актуальные цены на виртуальную колоноскопию, а также стоимость других видов диагностики заболеваний кишечника в многопрофильном медицинском центре «СМ-Клиника» в Москве указаны на сайте.
Виртуальная колоноскопия в «СМ-Клиника» проводится на мультиспиральном компьютерном томографе Siemens Perspective (Германия) 2019 года выпуска. Аппарат во время исследования делает 128 срезов, на основе которых программное обеспечение формирует изображение с детализацией даже самых маленьких структур, расположенных внутри кишечника.
Виртуальная колоноскопия в «СМ-Клиника»
Цель виртуальной колоноскопии
Виртуальная колоноскопия позволяет практически без дискомфортных ощущений подробно оценить состояние толстого кишечника, выявить дефекты слизистой оболочки и новообразования.
С помощью этой методики врач выявляет воспалительные заболевания и патологические новообразования, локализованные в нижних отделах толстого кишечника. На основе результатов исследования специалист подбирает оптимальное лечение, направленное на устранение первопричины и последствий болезни.
Томография кишечника будет полезна в обнаружении раковых опухолей и крупных полипов. Поскольку удалить новообразования во время томографии невозможно, то в случае выявления подозрительных объектов, врач направит пациента на обычную колоноскопию.
В целях профилактики рака толстой кишки компьютерная томография толстого кишечника должна проводиться каждые пять лет.
Показания к виртуальной колоноскопии
Сделать виртуальную колоноскопию кишечника рекомендуется в следующих ситуациях:
Исследование назначается также в том случае, если у пациента есть противопоказания к обычной колоноскопии.
Целесообразность проведения виртуальной колоноскопии определяет врач в каждом конкретном случае с учетом клинической картины и собранного анамнеза. Возможно, врач-проктолог порекомендует проведение традиционной колоноскопии с использованием эндоскопа.
Что такое илеоскопия?
Иногда проблема нарушения пищеварения не подлежит коррекции только правильным питанием. Дело в поражении терминального отдела тонкой кишки. В этом месте встречаются воспалительные процессы, зачастую с язвообразованием. Однако осмотреть этот участок довольно сложно. Но помогает илеоскопия. Это процедура исследования дистального участка тонкой кишки с помощью колоноскопа. Длины аппарата хватает, чтобы пройти баугиниевую заслонку, которая отделяет толстый кишечник от тонкого. Затем опытный врач ICLINIC просматривает состояние слизистой оболочки тонкой кишки. Можно увидеть не более 20 см, но этого достаточно, чтобы оценить патологический процесс, а при необходимости взять материал для биопсии. Любая колоноскопия, выполняемая врачами ICLINIC, всегда сопровождается илеоскопией, а состояние слизистой оболочки подробно отражается в протоколе исследования.
Рекомендуем также посмотреть
Рак кишечника (из нашей энциклопедии профилактики рака желудка)
Как проводится колоноскопия: порядок, показания
«Золотым стандартом» диагностики злокачественных новообразований и других заболеваний толстого кишечника является колоноскопия (фиброколоноскопия или ФКС).
Колоноскопия – это эндоскопическое исследование толстой кишки, которое выполняется при помощи специального гибкого оптического прибора (колоноскопа). Оно позволяет оценить состояние слизистой оболочки кишечника и выявить патологические образования даже самых небольших размеров.
Колоноскопия в Эндоскопическом центре Боткинской больницы – это:
Бесплатный приём врача-терапевта перед процедурой
Возможность пройти исследования в день обращения
Врачи-эндоскописты и врачи-анестезиологи Боткинской больницы с опытом большим работы
Исследования без боли и неприятных ощущений
Готовность результатов исследования по окончанию процедуры
Порядок проведения колоноскопии
Для гарантии диагностической точности колоноскопии кишечника крайне важно соблюдать рекомендации врачей на всех этапах, начиная с подготовки и заканчивая непосредственно обследованием.
Подготовка к процедуре
Подготовка к колоноскопии начинается ЗА 3-5 ДНЕЙ до обследования. В это время необходимо:
Соблюдать бесшлаковую диету на основе продуктов с низким содержанием клетчатки. Разрешается употреблять в пищу нежирное мясо, птицу, рыбу в отварном или тушеном виде, творог, йогурты без вкусовых добавок, яйца, белый хлеб, нежирный сыр, макаронные изделия (из муки высшего сорта), сахар или жидкий мед.
Исключить продукты с добавлением неперевариваемых компонентов – косточек, семян, зерен, отрубей и т.д.
Соблюдать питьевой режим. За 3 дня до проведения колоноскопии разрешены соки без мякоти, чай, негазированные неокрашенные напитки, вода, процеженные прозрачные бульоны. Рекомендуемый объем – 2-2,5 литра в день.
Скорректировать прием медикаментов
Важно! При хронических запорах подготовку к исследованию толстой кишки следует начинать за 5-7 дней до колоноскопии. В этом случае бесшлаковую диету рекомендуется дополнить ежедневным приемом слабительных препаратов, назначенных врачом.
Фотогалерея отделения
ЗА 1 ДЕНЬ до диагностической и/или лечебной колоноскопии необходимо:
В ДЕНЬ ПРОЦЕДУРЫ:
Проведение колоноскопии
Колоноскопия кишечника проводится современным гибким видеоколоноскопом, который позволяет получить четкое изображение слизистой толстой кишки, провести биопсию, удалить инородное тело, полип и другие небольшие новообразования. Как правило, колоноскопия делается по следующей схеме:
Через анальное отверстие видеоколоноскоп вводится в прямую кишку. Затем, постепенно продвигая прибор, специалист осматривает толстый и конечную часть тонкого кишечника.
Если необходимо установить природу новообразования, проводится колоноскопия с биопсией, после чего взятый образец тканей отправляется на гистологическое исследование..
Время подготовки заключения
Результаты проведения процедуры
Колоноскопия с седацией
Внутривенная анестезия при ФКС выполняется качественными современными препаратами. Такая процедура имеет ряд преимуществ:
Колоноскопию кишечника с седацией делают при наличии данных электрокардиограммы сроком не позднее 1 месяца. При необходимости это обследование можно пройти в клинике непосредственно перед ФКС.
Важно! В целях предосторожности после ФКС под седацией до конца дня не рекомендовано садиться за руль и выполнять работы, требующие высокой концентрации внимания.
Результат процедуры
По результатам лечебно-диагностической ректосигмоколоноскопии пациент получает:
Наша команда специалистов
Какие отделы кишечника проверяют при колоноскопии
Во время колоноскопии проверяют все отделы толстого кишечника:
Независимо от локализации предполагаемого патологического очага на колоноскопии смотрят состояние толстого кишечника на всей его протяженности.
Показания для проведения колоноскопии
Проверка кишечника с помощью колоноскопии может быть рекомендована лечащим врачом при следующих симптомах:
ФКС также назначается для уточнения диагноза при несоответствии клинической картины данным других проведенных обследований (например, ирригоскопии).
Противопоказания к колоноскопии
Противопоказания к проведению колоноскопии могут быть абсолютными и относительными. К абсолютным относятся все нарушения, при которых возможные риски превышают диагностическую ценность обследования:
Абсолютным противопоказанием является отказ пациента от проведения процедуры даже при наличии рекомендации лечащего врача.
При наличии относительных противопоказаний ФКС рекомендуют временно отложить до улучшения состояния пациента. К ним относятся:
ФКС также может быть перенесена на более поздний срок при некачественной подготовке кишечника – в этом случае получить диагностически точные результаты процедуры невозможно.
Видеоколоноскопия
Видеоколоноскопия — современный метод диагностики, предназначенный для исследования состояния слизистой прямой и толстой кишки. В ходе процедуры используется колоноскоп, оснащенный миниатюрной видеокамерой и источником света. Процедура незаменима при подозрении на наличие доброкачественных и злокачественных новообразований на слизистой оболочке прямой кишки и толстой кишки.
Описание процедуры
Видеоколоноскопия кишечника считается наиболее информативным методом диагностики заболеваний прямой и толстой кишки, который позволяет в режиме реального времени визуализировать доброкачественные и злокачественные новообразования, определять их размер и локализацию, брать для анализа биологический материал (биопсию) или проводить удаление новообразований.
В ходе диагностики врач эндоскопист использует специальное оборудование — видеоколоноскоп. Он состоит из тонкой гибкой трубки, на одном конце которой располагается миниатюрная видеокамера и источник света. Также к этому концу крепится трубка для подачи воздуха (это требуется для распрямления складок кишечника для лучшего обзора). Помимо этого, колоноскоп можно оборудовать дополнительными деталями, которые используются для взятия биопсии для последующего анализа тканей.
Назначается видеоколоноскопия при наличии симптомов, указывающих на патологии толстой кишки и прямой кишки:
Также обследование показано пациентам из группы риска по онкологическим заболеваниям прямой кишки и толстого отдела кишечника: мужчины и женщины старше 50 лет, а также те, у кого ранее были диагностированы полипы толстой и/или прямой кишки.
Подготовка к видеоколоноскопии
Чтобы врач мог визуализировать слизистые оболочки толстой и прямой кишки, необходимо очистить кишечник. Для этого за 3 суток до начала процедуры из меню исключают твердую пищу и продукты с высоким содержанием клетчатки. Предпочтение отдают отварному куриному мясу, птице, нежирной рыбе. Можно есть некрепкий бульон с макаронными изделиями, сыр, сухое печенье и белый хлеб. Алкоголь, газированные напитки и крепкий чай следует также исключить.
Вечером накануне обследования желательно принять слабительное средство (Фортранс, Лавакол, Эндофальк). Прием пищи прекращают минимум за 12 часов до того, как будет проводиться видеоколоноскопия.
Важно! Прием слабительного и клизмы нужно провести с таким расчетом, чтобы кишечник был полностью опорожнен к началу обследования.
В день обследования не стоит употреблять пищу и любые напитки. Пить разрешается только чистую воду, но не позднее, чем за 2 часа до начала процедуры.
За неделю до обследования стоит отказаться от приема лекарственных препаратов, разжижающих кровь (Варфарин, Прадакса, Клопидогрел, аспирин и другие). Важно сообщить колопроктологу о регулярном приеме лекарственных средств, для нормализации уровня глюкозы в крови, артериального давления и препаратов, содержащих железо. Возможно, придется уменьшить дозировку препаратов за неделю до начала обследования или полностью отказаться от них.
Ход процедуры
Перед началом обследования пациент должен раздеться и облачиться в специальную рубашку. Далее его укладывают на левый бок с подогнутыми к животу коленями. В прямую кишку вводится гель с анестетиком для ослабления неприятных ощущений при введении видеоколоноскопа в прямую кишку. Также может быть использован общий наркоз.
Врач вставляет трубку видеоколоноскопа в анальное отверстие и медленно вводит ее в ампулу прямой кишки и далее в толстую кишку. При этом для распрямления слизистых оболочек кишечника, которые имеют складчатую структуру, в кишечник подается воздух. Если общая анестезия не использовалась, пациент может почувствовать распирание в животе, спазмы или позывы к дефекации.
Изображение с миниатюрной видеокамеры будет подаваться на монитор, на котором врач сможет рассмотреть состояние слизистых оболочек, их структуру, цвет, наличие новообразований, их локализацию, размер и структуру. Мелкие полипы могут быть удалены во время обследования. При наличии крупных новообразований врач отщипывает небольшой фрагмент полипа для последующего анализа.
Все время, пока проводится видеоколоноскопия кишечника, врач фиксирует изменения и ведет запись в формате видео или делает фото. Позже полученная информация сохраняется на флешке или при необходимости распечатывается. Также врач эндоскопист составляет письменное заключение, в котором указывает все обнаруженные патологии прямой и толстой кишки.
В среднем процедура занимает от 20 до 60 минут. Если перед обследованием пациент не вводился общий наркоз, он может сразу одеться и идти домой. В случае если анестезия использовалась, ему придется какое-то время (не более часа) провести в клинике под наблюдением врача.
Что происходит после видеоколоноскопии
После того, как была проведена видеоколоноскопия, пациент может некоторое время ощущать дискомфорт в животе в виде вздутия или колик. В некоторых случаях из ануса выделяется небольшое количество крови.
Важно! Если в течение суток кровотечение не прекратилось, повысилась температура тела, боли и спазмы в животе не ослабевают, следует вновь обратиться к врачу, который проводил обследование.
После видеоколоноскопии необходимо какое-то время воздерживаться от приема пищи, особенно если в ходе процедуры была взята биопсия или врач удалял полипы. Первые часы разрешено пить небольшое количество воды или теплого чая. В течение 2-3 дней следует соблюдать диету:
Исключению из меню подлежат наваристые бульоны с большим количеством овощей, жирное мясо, свежие овощи и фрукты, соления и квашеные овощи, джемы и варенья, ягоды с мелкими косточками и семенами, сдоба и ржаной хлеб.
Обязательно ли делать видеоколоноскопию?
Обследование назначается только при наличии веских оснований для проведения такого вида диагностики. Это одна из немногих процедур, которая позволяет обнаружить изменения слизистых оболочек толстого отдела кишечника и прямой кишки на самых ранних стадиях. Кроме того, одновременно с осмотром можно удалить обнаруженные новообразования или взять их фрагменты для анализа. Этот вид диагностики рекомендован пациентам с повышенным риском образования полипов или раковых опухолей толстой кишки и прямой кишки.
Теоретически видеоколоноскопия может быть заменена ирригоскопией (рентгенографией кишечника с использованием контрастного раствора), капсульной эндоскопией или виртуальной колоноскопией (обследование кишечника с применением томографа). Перечисленные процедуры менее дискомфортны, но не дают возможности взять биопсию из новообразований толстой кишки, для последующего гистологического исследования. Их используют, когда проведение колоноскопии невозможно из-за непроходимости кишечника или наличия других противопоказаний, а также для уточнения диагноза.
Узнать мнение врачей о пользе и эффективности видеоколоноскопии можно из следующего видео:
Колоноскопия: показания и противопоказания
В каких случаях вам показана или противопоказана колоноскопия

Показания к проведению колоноскопии
Этот информативный диагностический метод эндоскопического исследования подходит тем пациентам, у которых есть любые жалобы на проблемы с желудочно-кишечным трактом, на основании которых врач может заподозрить заболевания толстой кишки. Также есть абсолютные показания к проведению колоноскопии, при их наличии другие методы исследования будут бесполезны.
Колоноскопия также может быть назначена в качестве дополнительного обследования для постановки точного диагноза, определения этиологии и выбора наиболее подходящей схемы лечения. Такими относительными показаниями к её проведению могут быть:
Кроме того, колоноскопия может быть назначена в постоперационном периоде после удаления злокачественных или доброкачественных опухолей толстого кишечника и иссечения спаек, а также для диспансерного наблюдения за состоянием слизистой его оболочки при терапии стенозов, инвагинаций и язвенного колита.
Противопоказания к проведению колоноскопии

Абсолютными противопоказаниями к проведению этой диагностической процедуры будут те, при наличии которых проведённое таким образом исследование может привести к серьёзному нарушению состояния его здоровья, а именно:
Наличие этих противопоказаний является строжайшим запретом на проведение колоноскопии, даже при наличии у пациента показаний к ней.
Относительными противопоказаниями будут те состояния пациента, при которых колоноскопическое обследование не принесёт должного результата. К ним можно отнести:
В проведении колоноскопии пациенту может быть отказано в том случае, если за сутки до её проведения он не подготовился должным образом. Подготовка к колоноскопии заключается в постепенном и полном очищении кишечника от каловых масс, которые могут помешать проведению и самой процедуре, и получению всех необходимых исследований, включая биопсийный материал.
Колоноскопия не проводится без согласия самого пациента, которого при назначении этого обследования информируют о ходе проведения этой процедуры. Если пациент категорически против такого метода обследования своего организма, тогда ему подбирают другие диагностические процедуры.
Колоноскопия под наркозом
Эндоскопическое исследование толстого кишечника
Колоноскопия – неинвазивное (нетравматичное) обследование толстого кишечника методом эндоскопии. Через естественное отверстие (анальный проход) в прямую кишку вводится эндоскопический зонд, на конце которого находиться аппарат, передающий изображение на экран монитора.
Эндоскопия диагностирует любые патологические изменения на всем протяжении толстого кишечника:
• врожденные пороки развития;
• инородные тела в просвете кишки;
• воспалительные процессы;
• дегенеративные изменения;
• доброкачественные и злокачественные опухоли;
• кровоточащие язвы;
• аномальные сужения.
Аппараты для колоноскопии оснащены микрохирургическим инструментарием для проведения дополнительных диагностических и лечебных процедур. Во время обследования врачи извлекают инородные тела, удаляют полипы, проводят забор ткани для биопсии, останавливают кровотечения.
Если можно ограничиться обследованием нижнего отдела толстого кишечника, врачи рекомендуют ректороманоскопию.
Нужен ли наркоз?
Колоноскопия может проводиться без анестезиологического пособия, под местной анестезией, а также с использованием внутривенного наркоза.
Осмотр слизистой оболочки толстой кишки – безболезненный процесс, однако процедура предусматривает нагнетание воздуха в кишечник, а также проведение эндоскопа через его естественные изгибы. У некоторых пациентов эти манипуляции вызывают неприятные ощущения.
Наркоз понадобится, если во время обследования нужно будет провести дополнительные процедуры, которые потребуют больше времени и могут вызвать неприятные ощущения.
Поскольку у разных людей разный болевой порог и разная чувствительность нервной системы, вопрос о методе обезболивания решается индивидуально. Как правило, при выборе анестезиологического пособия учитываются как медицинские показания, так и желания пациента.
Показания
Профилактическая колоноскопия – основной метод борьбы с раком толстого кишечника. Это достаточно распространенное заболевание, которое поражает лиц старше 45 лет и длительное время протекает практически бессимптомно.
Регулярный скрининг «возрастных» пациентов позволяет обнаружить и удалить опухоль прямо во время проведения обследования. Эта малотравматичная операция проводится на такой стадии развития заболевания, когда медицина гарантирует исцеление в преимущественном большинстве случаев.
Диагностическая эндоскопия может быть назначена в любом возрасте для уточнения диагноза при симптомах поражения толстого кишечника:
• нарушения стула;
• кровь, слизь или гной в каловых массах;
• боль в области проекции толстой кишки;
• анемия;
• потеря веса при нормальном питании и т.п.
Регулярная эндоскопия толстой кишки рекомендована больным с хронически протекающими болезнями. Такой подход позволяет своевременно выявить угрозу развития осложнений и скорректировать медицинские мероприятия, сохранив пациенту жизнь и здоровье.
Противопоказания
Колоноскопия под наркозом – безвредное обследование, которое имеет достаточно короткий список противопоказаний. Исследование не проводят при механическом препятствии, затрудняющем проведение эндоскопа через просвет кишечника:
• кишечная непроходимость;
• спаечная болезнь;
• грыжа живота с выпадением в грыжевой мешок петель кишечник.
Процедуру рекомендуют отложить до выздоровления при острых инфекционных заболеваниях, а также при обострении хронических болезней, которые резко ухудшают общее состояние пациента.
К патологическим состояниям, требующим временного отказа от обследования, относится также анальная трещина и недавно проведенная операция на толстой кишке (опасность расхождения швов).
Такие противопоказания называют относительными: лечащий врач может принять решение о проведении обследования, если оно необходимо по жизненным показаниям.
Подготовка к обследованию
Подготовка к колоноскопии заключается в очищении толстого кишечника от газов и каловых масс. Для этого за 3 дня до обследования рекомендуется исключить употребление продуктов, способствующих образованию газов (от черного хлеба до минеральной воды, список предоставит лечащий врач).
За день до проведения обследования лучше перейти на легко усваиваемую пищу (яйца, нежирный йогурт, куриный бульон и т.п.). За 12 часов до процедуры следует воздержаться от еды.
На ночь необходимо провести очищение кишечника. Можно применять очистительную клизму до появления чистых вод. Или воспользоваться более комфортным способом, приняв слабительное.
Как проходит процедура
Непосредственно перед эндоскопией толстой кишки предстоит раздеться до пояса и снять нижнее белье (после процедуры вы проснетесь в одноразовых трусах). Обследование проводится на кушетке в положении лежа на боку с подтянутыми к груди коленями.
Если речь идет о колоноскопии под наркозом, то перед процедурой вам сделают внутривенное введение препарата, после которого наступит крепкий сон, так что проснетесь вы уже в палате.
Поскольку эндоскопия относится к нетравматичным обследованиям, длительное пребывание в стационаре не понадобится. Через 30-40 минут после пробуждения можно будет взять результаты исследования и отправляться домой.
Если исследование проводится без наркоза, пациент может испытывать неприятные ощущения непосредственно во время введения зонда через анальное отверстие (по просьбе пациента, врач может применить обезболивание при помощи местной анестезии), а также боли различной интенсивности при прохождении эндоскопа в зонах поворотов толстого кишечника.
Отзывы пациентов
Преимущественное большинство пациентов оценивает колоноскопию, как неприятную, но терпимую процедуру. Если судить по совокупности различных отзывов, чаще всего неприятные ощущения возникают в тех случаях, когда процедура проводится без наркоза.
Некоторые пользователи отмечают боли и вздутие живота после проведения колоноскопии. Такие неприятные ощущения связаны с тем, что часть нагнетаемого во время процедуры воздуха не успевает покинуть кишечник. Поэтому в день обследования желательно соблюдать полупостельный режим и легкую диету.
На следующий день после обследования все неприятные ощущения бесследно проходят, и пациенты возвращаются к обычному ритму жизни. Врачи рекомендуют в течение недели оберегать кишечник от грубой, острой и провоцирующей метеоризм пищи.
Где сделать колоноскопию в Москве
ГКБ №31 – удачный выбор клиники для проведения эндоскопии в Москве. Наше эндоскопическое отделение длительное время сотрудничает с медиками японской фирмы «OLYMPUS». Врачи-эндоскописты ГКБ №31 регулярно принимают участие в международных семинарах, сотрудничая в области теории и практики эндоскопических обследований.
Преимущества эндоскопического отделения ГКБ №31:
• анестезиологи и специалисты по проведению колоноскопии международного класса;
• оборудование, позволяющее проводить малотравматичные хирургические операции;
• комфорт (возможность проведения колоноскопии под наркозом);
• доступная цена.
По показаниям в нашей клинике во время колоноскопии могут быть произведены все необходимые манипуляции (удаление полипов, забор ткани на биопсию и т.п.).
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Капсульная эндоскопия
Капсульная эндоскопия – современный, неинвазивный и высокоинформативный метод исследования отделов тонкого и толстого кишечника.
Суть метода проста – пациент проглатывает специальную капсулу, оборудованную одной или двумя камерами. В процессе движения по желудочно-кишечному тракту устройство делает снимки и передает информацию на записывающий ресивер. Врач анализирует полученные данные и дает заключение. Спустя время капсула выводится из организма естественным путем.
Информация о состоянии всего желудочно-кишечного тракта позволяет выявить патологию в тонком и толстом кишечнике. Исследование записывается в течение 10–12 часов, затем врач эндоскопист расшифровывает данные и составляет протокол обследования.
Капсульная эндоскопия в «СМ-Клиника» это
Цель капсульной эндоскопии
Проведение видеокапсульной эндоскопии позволяет получить точную информацию о состоянии всего желудочно-кишечного тракта, в том числе отделов тонкого кишечника, которые невозможно исследовать с помощью других диагностических процедур (колоноскопии, гастроскопии, УЗИ и т.д.) и на ранних стадиях выявить серьезные заболевания.
Некоторые заболевания сопровождаются определенными симптомами (например, кровь в кале, постоянные боли в животе), но при диагностике не удается выявить никаких отклонений. В этом случае на помощь приходит исследование с помощью видеокапсулы. (лишний пробел перед точкой)
Капсульная эндоскопия может использоваться в качестве «скрининг»-исследования толстой кишки. Если при проведении данной процедуры обнаружатся язвы, опухоли, полипы, пациенту необходимо будет выполнить традиционную колоноскопию.
Показания к капсульной эндоскопии
Наши специалисты назначают процедуру при следующих состояниях:
Как проходит капсульная эндоскопия
Результаты проведения процедуры:
К животу пациента врач прикрепляет датчики, которые ведут к ресиверу. Пациент носит это устройство на поясе-держателе или через плечо. Затем пациент под контролем врача-эндоскописта проглатывает капсулу и переходит в дневной стационар. Через 3–4 часа после начала обследования допустимо поесть.
В ходе исследования мы не рекомендуем пациентам все время лежать, необходимо двигаться, сидеть или ходить, чтобы избежать задержек в движении капсулы по кишечнику. Спустя 10–12 часов после начала процедуры ресивер подает сигнал об окончании записи. Врач снимает датчики и ресивер и загружает полученную информацию в компьютер. Вы можете отправиться домой и не беспокоиться о видеокапсуле – она выйдет из организма вместе с калом.
На следующий день после процедуры врач расшифровывает результаты обследования. Благодаря специальной программе 12-часовой файл с изображениями можно просмотреть в ускоренном или замедленном режиме – обычно на это уходит 3–4 часа. Врач фиксирует данные в протоколе обследования, его выдают пациенту вместе с диском со слайдами и видеофрагментами.
Проведение видеокапсульной эндоскопии позволяет выявить патологии слизистой тонкого и толстого кишечника, наличие доброкачественных или злокачественных новообразований, скрытых кровотечений и т.д. По результатам обследования возможно назначение соответствующего лечения или консультаций с другими врачами-специалистами.
Подготовка к капсульной эндоскопии
Для того чтобы результаты обследования были максимально точными, а проведение процедуры – безопасным, к капсульной эндоскопии нужно тщательно подготовиться. В первую очередь вас проконсультирует врач, давший направление на обследование.
За 3 дня до проведения обследования необходимо перейти на бесшлаковую диету, то есть исключить из рациона жирную и жареную пищу, алкогольные и газированные напитки, свежие фрукты и овощи в любом виде, молочные продукты, сладости. За день до исследования необходимо произвести очистку кишечника специальными препаратами (например Фортранс) и прекратить прием пищи за 12 часов до процедуры. Подробную схему подготовки к видеокапсульной эндоскопии вам даст лечащий врач. Необходима обязательная явка пациента к врачу минимум за 3 дня до обследования для получения рекомендаций при подготовке и проведению исследования.
Видео по теме
Полезная информация
Преимущества проведения капсульной эндоскопии в «СМ-Клиника»
В «СМ-Клиника» для проведения видеокапсульной эндоскопии применяют системы PillCam и MiroCam. Капсула оснащена одной или двумя видеокамерами, четырьмя источниками света и питается от аккумуляторной батареи.
В ходе исследования не рекомендуется все время лежать, необходимо двигаться, сидеть или ходить, чтобы избежать задержек в движении капсулы по кишечнику. Спустя 10–12 часов после начала процедуры ресивер подает сигнал об окончании записи. Врач снимает датчики и ресивер. Преимущества:
Какие есть противопоказания к исследованию?
При некоторых состояниях проведение видеокапсульной эндоскопии ограничено или не рекомендуется. Мы не проводим процедуру пациентам:
Также мы не рекомендуем проходить обследование женщинам в период беременности.
Колоноилеоскопия что это
В статье вы можете узнать основные особенности, касающиеся гастроскопии и колоноскопии, а именно:
Полный текст статьи:
Обследования, позволяющие получить информацию о состоянии ЖКТ, нельзя назвать приятными процедурами. Колоноскопия, гастроскопия очень часто являются для пациентов поводом, чтобы не обращаться к специалистам. Но современная медицина предлагает сделать колоноскопию и ФГДС под наркозом одновременно, тем самым избавив пациента от столь неприятных ощущений и даже минимальной боли.
Когда необходимо делать гастроскопию?
Ошибочно недооценивать эффективность этих двух методов при определении целого ряда заболеваний. Для врачей они являются основными в исследовании ЖКТ.
Гастроскопия помогает определить такие заболевания, как:
Чаще всего врач направляет на гастроскопию при жалобах на желудочные боли, при частых изжогах, рвоте, потери аппетита, снижении массы тела, при затруднении глотания и болях, связанных с приемом пищи.
Современный эндоскоп способен показать максимально точную информацию о состоянии ЖКТ врачу, при этом обследование проводится более тщательно под медикаментозной седацией.
Основными требованиями для пациента при проведении гастроскопии является ограничение в приеме пищи за 10 часов до исследования, а также воздержание от питья воды за три часа.
Если пациенту необходимо принимать лекарства по особому расписанию, то стоит согласовать это с врачом.
Когда проводят колоноскопию с наркозом
При помощи видеоколоноскопа врач может рассмотреть состояние слизистой толстой кишки и терминального отдела подвздошной кишки, взять биопсию интересующего участка. Часто при помощи такой процедуры можно выявить причину кровотечения, полип, онкологическое заболевание даже на ранних стадиях.
Колоноскопия и гастроскопия под наркозом позволяют определить причины множества проблем, связанных с желудком и кишечником на начальном этапе. Особая точность исследований позволяет врачу диагностировать дивертикулы, эрозии, рак, язвенный колит и болезнь Крона.
Колоноскопия выполняется при диагностике таких заболеваний, как:
В качестве профилактики необходимо выполнять исследование после 40 лет с периодичностью 1 раз в год.
Проводя ЭГДС и колоноскопию под наркозом, врач может определить заболевания с особой точностью и взять биопсию тканей для исследования. В целом эти процедуры необходимы тем, кому не могут поставить диагноз из-за нечеткого проявления тех или иных симптомов заболевания. Назначают диагностику при длительных запорах, диареи.
По времени процедуры суммарно занимают около получаса.
Действие наркоза при подобных исследованиях необходимо, если у пациента наблюдается повышенная чувствительность к боли, детский возраст, наличие спаек в кишечнике, болезнь Крона, при разрушающих кишечник заболеваниях.
В каждом случае врач подбирает препараты. Оказывающие седативное действие индивидуально. При выборе анестетиков необходимо учитывать возраст пациента, сопутствующие заболевания и возможную аллергическую реакцию.
Всего существует три метода, позволяющих провести анестезию при колоноскопии. Это:
В целом к проведению колоноскопии существует ряд противопоказаний. Они обязательно будут учтены при назначении процедуры. Исследование категорически запрещено при:
Также необходимо проконсультироваться с врачом о возможности проведения колоноскопии и гастроскопии одновременно, если было проведено недавнее хирургическое вмешательство в области желудка.
Колоноилеоскопия что это
Техника колоноскопии. Рекомендации
Начинающий врач-эндоскопист должен сам вводить колоноскоп, в том числе через прямую и сигмовидную кишку. При продвижении колоноскопа через сигмовидную кишку манипулировать малым звездчатым рычагом не следует. При возникновении трудностей следует обратиться за помощью к более опытному коллеге.
Наиболее простым является проведение колоноскопа через прямую кишку. Осторожно вращая колоноскоп вдоль оси, его проводят через область расположения поперечных складок до ректосигмоидного отдела, расположенного на 15-17 см проксимальнее заднего прохода. При этом необходимо контролировать изгиб дистального конца большим звездчатым рычагом управления. Наиболее трудным является проведение колоноскопа через сигмовидную кишку. Она отличается значительной вариабельностью расположения, длины и хода. У мужчин из-за относительно небольших размеров таза сигмовидная кишка занимает меньше места, поэтому при проведении колоноскопа она бывает более вытянутой. Наиболее трудным является проведение колоноскопа через сигмовидную кишку у женщин, так как из-за большего размера таза сигмовидная кишка более подвижна. Кроме того, у женщин более высокий индекс массы тела, поэтому жировая клетчатка вытесняет сигмовидную кишку из таза, что также увеличивает ее подвижность. Поэтому колоноскоп часто приходится проводить через петли, образуемые сигмовидной кишкой.
Левый изгиб (селезеночный угол) ободочной кишки легко идентифицировать по появляющемуся препятствию. Иногда в этом месте через ободочную кишку просвечивает селезенка, что говорит о том, что стенка кишки довольно толстая. Следует отметить, что левый изгиб ободочной кишки также вариабелен по своей форме и расположению.
Его можно сместить краниальнее, продолжая продвигать колоноскоп, что в отсутствие седации вызывает у пациентов весьма болезненные ощущения. Поэтому для продвижения колоноскопа через левый изгиб ободочной кишки особенно важна правильная техника исследования, которая включает три основных элемента:
• винтообразное продвижение конца колоноскопа через левый изгиб ободочной кишки;
• подтягивание колоноскопа в сочетании с его продвижением;
• отсасывание воздуха.
Продвигая колоноскоп вперед и назад и отсасывая воздух из просвета ободочной кишки, удается распрямить ее в области селезеночного изгиба и ввести колоноскоп в поперечную ободочную кишку.
Распознать поперечную ободочную кишку можно по треугольной форме ее просвета. Продвижение колоноскопа через поперечную ободочную кишку затрудняется тем, что она широко провисает, достигая иногда таза. И в этом случае распрямить кишку можно, сочетая продвижение колоноскопа с его подтягиванием. Такой прием обычно приходится повторять несколько раз. Продвижение колоноскопа облегчается, если корректировать положение конца колоноскопа, пальпируя его через переднюю брюшную стенку.
Для формы и длины поперечной ободочной кишки характерна значительная вариабельность, а треугольная форма ее просвета, как показано здесь на рисунке, отмечается не всегда. Поэтому распознать правый изгиб ободочной кишки не всегда так просто, как левый. Такая вариабельность формы просвета иногда облегчает исследование, так как при продвижении колоноскопа он беспрепятственно переходит в нисходящую ободочную кишку.
Исследование всегда нужно завершать введением колоноскопа в терминальный отдел подвздошной кишки. Положение слепой кишки не всегда столь однозначное, как можно предположить по рисункам. При расположении слепой кишки под углом к восходящей ободочной кишке продвижение колоноскопа может привести к непредсказуемой ситуации. И если у врача подозрение на патологию возникло при продвижении колоноскопа через правый изгиб ободочной кишки, то оно прояснится лишь при идентификации подвздошной кишки. С другой стороны, в случае возникновения трудностей при продвижении колоноскопа через правый изгиб ободочной кишки у врача может возникнуть ложное впечатление, что уже достигнута слепая кишка. Кроме того, опухоль ободочной кишки на первый взгляд можно принять за слепую кишку в области илеоцекального клапана. Во всех указанных случаях прояснить ситуацию можно лишь после идентификации опухоли подвздошной кишки и ее гистологического подтверждения. При положении пациента на спине илеоцекальный клапан располагается на 6 ч.
Если же пациент лежит на левом боку, то илеоцекальный клапан располагается в районе 11ч, хотя возможны и другие варианты его расположения. У части пациентов можно выявить маленькую полулунную складку в слепой кишке в месте отхождения от нее червеобразного отростка. Эта складка является анатомическим ориентиром, с помощью которого можно найти илеоцекальный клапан (баугиниеву заслонку). Положение этого клапана фиксировано, но «меняется» при вращении и перемещении колоноскопа.
Установив, где находится илеоцекальный клапан, колоноскоп слегка продвигают вперед так, чтобы конец его при сгибании и легком оттягивании пришелся напротив клапана. О расположении дистального конца колоноскопа в области клапана судят по изменению рельефа слизистой оболочки. Слегка уменьшая изгиб колоноскопа, его продвигают дальше, пока появятся достоверные признаки, что он находится в просвете подвздошной кишки.
Присутствие ассистента необходимо на всех этапах колоноскопии. Помогая врачу корректировать положение колоноскопа извне, ассистент облегчает его продвижение через трудные участки толстой кишки.
В некоторых случаях без такой помощи невозможно успешно выполнить исследование. Проведение колоноскопа через сигмовидную кишку облегчается, если пациента уложить на левый бок и подложить под него валик. Сигмовидную кишку с введенным в нее колоноскопом «удерживают», надавливая на брюшную стенку рукой от середины живота в ее направлении, и колоноскоп продвигают дальше. После проведения колоноскопа через левый изгиб ободочной кишки ассистент, надавливая рукой на брюшную стенку от середины живота вверх, смещает провисающую поперечную ободочную кишку вверх.
Этот прием облегчает продвижение через нее колоноскопа и может помочь также при дальнейшем продвижении его через нисходящую ободочную кишку.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что показывает колоноскопия
Колоноскопия кишечника — это эндоскопическое обследование, которое проводится с помощью специального оборудования. Данный диагностический метод позволяет оценить состояние слизистой оболочки нижнего отдела пищеварительного такта, выявить различные патологии.
В ходе исследования врач-эндоскопист получает возможность осмотреть изнутри стенки толстого кишечника. В норме слизистая гладкая, блестящая, бледно-розового цвета. Сосудистый рисунок умеренный, прозрачная слизь присутствует в небольшом количестве. Если картина иная, то это свидетельствует о наличии патологического процесса.
С помощью эндоскопического вмешательства можно выявить следующие заболевания:
Показания и противопоказания
Показаниями к проведению колоноскопии кишечника являются следующие случаи:
Также, процедура показана лицам, которые ранее перенесли операцию на толстом кишечнике. Исследование позволяет оценить результаты проведенного лечения.
Колоноскопию часто назначают в тех случаях, когда нужно выполнить некоторые лечебные манипуляции. Вот основные из них:
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Противопоказания к колоноскопии:
Колоноскопия при геморрое
Данное исследование назначается для выявления геморроя на ранней стадии, когда выраженные симптомы еще отсутствуют. Процедура может быть болезненной, если патологический процесс протекает в острой форме. В таких случаях назначается местное обезболивание.
Возможные осложнения
Единственное тяжелое осложнение—это перфорация стенки кишечника и кровотечение. Оно возникает из-за травматизации эндоскопом прямой кишки. Встречается крайне редко. Этому могут способствовать следующие факторы:
Другие последствия от процедуры не опасны. Среди них:
Колоноскопия позволяет выявить множество заболеваний желудочно-кишечного тракта на раннем этапе. Это способствует значительному ускорению лечебного процесса и позволяет избежать возможных опасных последствий для организма.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.