Листериоз что это
Листериоз что это
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Опасное заболевание листериоз
Опасное заболевание листериоз
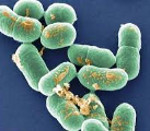
Листериоз– инфекционное заболевание человека и животных, вызываемое патогенными видами листерий, характеризуется множеством источников и резервуаров инфекции, разнообразием путей и факторов передачи возбудителя, разнообразием клинических проявлений, высокой летальностью у новорожденных и лиц с иммунодефицитами.
Первые достоверные сведения о листериозе появились около 80 лет назад. До 1960 г. листериоз человека был редкостью; в 1960—1982 гг. сообщалось уже о более чем 10 тыс. случаев листериоза у человека; теперь ежегодно в мире регистрируются тысячи заболевших. В 80—90-х годах прошлого века были описаны крупные вспышки листериоза у людей в странах Западной Европы (Франция, Великобритания, Швейцария, Финляндия) и Северной Америки (США, Канада) с числом заболевших от нескольких десятков до 300 человек. В Российской Федерации заболеваемость листериозом официально регистрируется с 1992 г.,ежегодно выявляют до 100 заболевших листериозом.
Возбудитель листериоза длительное время (до нескольких лет) сохраняется в почве, воде, соломе, зерне. Обладает способностью размножаться во внешней среде и пищевых продуктах (молоке, мясе, масле, сыре, овощах и др.). Листерии инактивируются под воздействием солнечных лучей. Гибель микроорганизмов происходит при температуре 70°С через 20-30 мин, при 100°С в течение 5-10 мин. Возбудитель неустойчив к обычным дезинфицирующим веществам в рабочих концентрациях: 0,5-1,0%-ный раствор формалина, 3-5%-ный раствор хлорамина.
Механизмы инфицирования человека листериями разнообразны. Листерии проникают в организм человека через желудочно-кишечный тракт, органы дыхания, слизистые оболочки, поврежденную кожу, а также плаценту.
Чаще всего заражение происходит алиментарным путем при употреблении различных пищевых продуктов животного и растительного происхождения. Технология приготовления некоторых продуктов такова, что велика опасность контаминирования их листериями и дальнейшего размножения микробов до высоких концентраций (в том числе при хранении в холодильнике). Описанные неоднократно вспышки листериоза были связаны с употреблением мягких сыров, мясных полуфабрикатов, колбасных изделий в вакуумной упаковке, салатов и т.д. Заражение возможно при употреблении некипяченого молока, мороженого, тортов, куриных и рыбных изделий. В настоящее время листериоз рассматривается как пищевая инфекция.
Известны также контактный путь заражения (от инфицированных животных и грызунов), аэрогенный (в помещениях при обработке шкур, шерсти, а также в больницах), трансмиссивный (при укусах насекомыми, в частности клещами), половой. Особое значение имеет передача листериоза от беременной женщины плоду (трансплацентарно). Листерии могут быть причиной внутрибольничной инфекции, в частности в роддомах.
Листериоз не относится к высоко заразным заболеваниям и не вызывает массовых эпидемий, но тем не менее, он достаточно опасен для определенных слоев населения. Наиболее подвержены листериозу беременные, новорожденные, а также лица с ослабленной иммунной системой. Листериозная инфекция может обуславливать выкидыши, мертворождения, развитие пороков плода, а также менингит, сепсис и пневмонию новорожденных.
Профессиональное заболевание листериозом возможно среди ветеринарных специалистов, работников боен, мясокомбинатов, молочно-товарных ферм, животноводческих хозяйств, звероферм, а также лабораторий, биофабрик, спортивных учреждений, содержащих или работающих с животными.
Зачастую клиника листериоза очень разнообразна, и похожа на многие другие заболевания – от простуды до кишечной инфекции. Проявления листериоза могут быть едва заметными с недомоганием, слабостью и вялостью, с наличием ознобов, повышения температуры тела, головными болями и болью в мышцах, иногда на теле может проступать легкая сыпь. Часто подобные заболевания у беременных принимают за какие-либо другие инфекции или болезни, но часто листериоз дает осложнения для плода и плаценты. При заражении листериозом в ранние сроки беременности, до пятого месяца, происходит выкидыш, так как листерии крайне агрессивны в отношении эмбриональной ткани и плода. В сроки более пяти месяцев беременности заражение листериозом может провоцировать внутриутробное инфицирование плода и его оболочек, а также возникновение преждевременных родов, зачастую заканчивающихся гибелью плода. Дети при заражении беременной листериозом всегда рождаются больными, но степень поражения может быть различной – страдает печень и пищеварительный тракт, сердце и сосудистая система, поражается нервная система с развитием менингитов и энцефалитов. У новорожденных листериоз дает признаки врожденной пневмонии, плевритов, менингиты и желтухи. Течение такого врожденного заболевания у детей обычно тяжелое и часто приводит к неблагоприятным исходам с глубокой инвалидностью или гибелью малышей.
В целях профилактики листериоза у беременных следует:
— исключить из их рациона продукты быстрого питания, не прошедшие длительной термообработки (например, гамбургеры), а также брынзу, мягкие сыры и сырое молоко;
— отказаться от покупки пирожков и других блюд с мясом в местах несанкционированной торговли, на улице и т.д.;
— готовить еду непосредственно перед ее приемом, отказаться от хранения остатков пищи в холодильнике, отказаться от повторных разогреваний пищи;
— тщательно проверять сроки годности продуктов и контролировать условия их хранения, если обнаружены продукты с сомнительным сроком годности или просроченные – безжалостно их уничтожать;
— отказаться от употребления продуктов или полуфабрикатов, длительно хранившихся в условиях морозильной камеры;
— тщательно термически обрабатывать продукты из мяса и птицы, из яиц и субпродуктов.
В соответствии с санитарно-эпидемиологическими правилами СП 3.1.7.2817-10 «Профилактика листериоза у людей» (п.9.2.) профилактика листериоза, передаваемого алиментарным путем, осуществляется путем комплекса мероприятий, включающих обеспечение населения доброкачественными, безопасными в микробиологическом отношении пищевыми продуктами, проведение дератизации и мер по защите пищевых и сельскохозяйственных объектов от грызунов, гигиеническое обучение работников, занимающихся производством, хранением, транспортировкой и реализацией пищевых продуктов (с занесением в личные медицинские книжки), гигиеническое воспитание населения.
Меры по профилактике загрязнения листериями пищевых продуктов при их производстве и предотвращению размножения в них возбудителя при последующем хранении являются частью общих мер, направленных на предупреждение контаминации пищи возбудителями пищевых отравлений и инфекций, и предусматривают следующее:
— обеспечение поточности технологических процессов и раздельных зон для сырья и готовых продуктов при производстве, хранении и реализации пищевых продуктов;
— ограничения перемещений работников и оборудования между зонами переработки сырья, складских помещений и готовой продукции в помещениях и на территории пищевых объектов;
— своевременную эффективную санитарную обработку и дезинфекцию оборудования, инвентаря, запрет на использование пылящих процедур очистки и уборки;
— своевременную очистку/дезинфекцию или удаление технологической воды, используемой в прямом контакте с готовой продукцией;
— адекватную вентиляцию для предотвращения формирования конденсата на поверхностях;
— обеспечение непрерывности холодовой цепи и контроль за сроками годности и условиями хранения для продуктов, в которых листерия может развиваться в процессе хранения и реализации.
Листериоз относится группе инфекций, которые передаются с пищей и чтобы избежать подобной инфекции крайне важно соблюдать элементарные санитарные и гигиенические правила и требования. Не стоит рисковать и употреблять в пищу скоропортящиеся продукты, хранившиеся в холодильнике. Помните, листерии отлично живут и размножаются в них.
Листериоз что это
Оно поражает центральную нервную систему, органы размножения, иногда протекает без симптомов.
Неинвазивный листериоз (фебрильный листериозный гастроэнтерит) является легкой формой болезни, развивающейся, в основном, у здоровых людей. Симптомы включают диарею, повышенную температуру, головную боль и миалгию (мышечные боли). Инкубационный период короткий и длится несколько дней. Вспышки этой болезни, как правило, связаны с потреблением пищевых продуктов, содержащих L. Monocytogenes в больших количествах.
Инвазивный листериоз является более тяжелой формой болезни и поражает некоторые группы населения высокого риска. Они включают беременных женщин, пациентов, получающих лечение в связи с раком, СПИД ом и пересадкой органов, пожилых людей и детей грудного возраста. Для этой формы болезни характерны тяжелые симптомы и высокая смертность (20%-30%). Симптомы включают повышенную температуру, миалгию (мышечные боли), септицемию, менингит. Инкубационный период длится обычно одну-две недели, но может варьироваться от нескольких дней до 2-3-х месяцев.
Беременным женщинам, пожилым людям и лицам с ослабленной иммунной системой, таким как люди с иммунодефицитным состоянием в связи с ВИЧ/СПИДом, лейкемией, раком, пересадкой почки и стероидной терапией, подвергающимся наиболее высокому риску развития тяжелого листериоза, не следует употреблять пищевые продукты высокого риска.
В число пищевых продуктов высокого риска входят мясные полуфабрикаты и готовые к употреблению мясные продукты (такие как прошедшие тепловую обработку, консервированные и/или ферментированные мясные продукты и сосиски), мягкие сыры и рыбная продукция холодного копчения.
Listeria monocytogenes широко распространены в природе. Они могут быть обнаружены в почве, воде, растительности и фекалиях некоторых животных и могут загрязнять пищевые продукты.
Загрязнение овощей может происходить через почву или при использовании навоза в качестве удобрения. Готовые к употреблению пищевые продукты могут также загрязняться во время их переработки, а бактерии могут размножаться до опасных уровней во время распределения и хранения.
В отличие от многих других бактерий, вызывающих широко распространенные болезни пищевого происхождения, L. monocytogenes может выживать и размножаться при низких температурах, обычно поддерживаемых в холодильниках.
Употребление загрязненных пищевых продуктов, содержащих L. monocytogenes в больших количествах, является основным путем передачи инфекции. Инфекция может также передаваться от человека к человеку или от матери к плоду.
Наиболее часто источником листериоза могут оказаться следующие пищевые продукты:
В прошлом к вспышкам этой болезни были причастны готовые к употреблению продукты (такие как сардельки, паштеты, копченый лосось и ферментированные сырые мясные сосиски), молочная продукция (включая мягкие сыры, непастеризованное молоко и мороженое), готовые салаты (включая салат из капусты и моркови с майонезом и ростки фасоли), а также свежие овощи и фрукты.
Из-за длительного инкубационного периода определить пищевой продукт, ставший источником инфекции, бывает сложно.
Борьбу с L. monocytogenes необходимо проводить на всех участках продовольственной цепи. Для предотвращения размножения этих бактерий в конечных пищевых продуктах необходимо применять комплексный подход. Усилия по борьбе с L. monocytogenes сталкиваются со значительными трудностями в связи с их широкой распространенностью, высокой устойчивостью к традиционным методам консервирования продуктов (таким как добавление соли, кислоты или копчение) и их способностью выживать и размножаться при температурах, поддерживаемых в холодильниках (около 5 °C).
Профилактика
L. monocytogenes в пищевых продуктах погибают при пастеризации и тепловой обработке.
Рекомендации по профилактике листериоза включают в себя безопасное обращение с пищевыми продуктами и соблюдение «Пяти принципов повышения безопасности пищевых продуктов» ВОЗ:
1. Соблюдать чистоту.
2. Отделять сырые продукты от продуктов, подвергшихся тепловой обработке.
3. Подвергать продукты тщательной тепловой обработке.
4. Хранить продукты при безопасной температуре.
5. Использовать безопасную воду и безопасные сырые продукты.
Листериоз
Основные факты
Листериоз пищевого происхождения — это одна из самых тяжелых болезней пищевого происхождения. Его возбудителем является бактерия Listeria monocytogenes. Это относительно редкая болезнь — ежегодно происходит от 0,1 до 10 случаев заболевания на 1 миллион человек в зависимости от стран и регионов. И хотя случаев заболевания немного, эта инфекция представляет значительную проблему в области общественного здравоохранения в связи с высокой смертностью.
В отличие от многих других бактерий, вызывающих широко распространенные болезни пищевого происхождения, L. monocytogenes может выживать и размножаться при низких температурах, обычно поддерживаемых в холодильниках. Употребление загрязненных пищевых продуктов, содержащих L. monocytogenes в больших количествах, является основным путем передачи инфекции. Инфекция может также передаваться от человека к человеку, в частности от беременных женщин к плоду.
Болезнь
Листериоз — это целый ряд болезней, вызываемых бактерией L. monocytogenes. Вспышки этих болезней происходят во всех странах. Существует два основных типа листериоза: неинвазивная форма и инвазивная форма.
Неинвазивный листериоз (фебрильный листериозный гастроэнтерит) является легкой формой болезни, развивающейся, в основном, у здоровых людей. Симптомы включают диарею, повышенную температуру, головную боль и миалгию (мышечные боли). Инкубационный период короткий и длится несколько дней. Вспышки этой болезни, как правило, связаны с потреблением пищевых продуктов, содержащих L. monocytogenesв больших количествах.
Лечение
Методы борьбы
В соответствующих случаях, для подтверждения и проверки правильного осуществления производственных процессов и соблюдения других гигиенических мер в соответствии с ХАССП производители пищевых продуктов должны проводить тестирование с использованием микробиологических критериев. Кроме того, производители продуктов, ассоциирующихся с рисками листериоза, должны осуществлять мониторинг окружающей среды для выявления и ликвидации экологических ниш, включая области, благоприятные для закрепления и размножения L. monocytogenes.
Профилактика
L. monocytogenes в пищевых продуктах погибают при пастеризации и тепловой обработке.
В целом, рекомендации по профилактике листериоза схожи с рекомендациями по профилактике других болезней пищевого происхождения. Они включают безопасное обращение с пищевыми продуктами и соблюдение «Пяти принципов повышения безопасности пищевых продуктов» ВОЗ (1. Соблюдайте чистоту. 2. Отделяйте сырые продукты от продуктов, подвергшихся тепловой обработке. 3. Подвергайте продукты тщательной тепловой обработке. 4. Храните продукты при безопасной температуре. 5. Используйте безопасную воду и безопасные сырые продукты.).
Важно соблюдать срок годности и температуры хранения, указанные на упаковке готовых к употреблению пищевых продуктов, с тем чтобы количество бактерий, потенциально присутствующих в этих продуктах, не увеличилось до опасных уровней. Тепловая обработка продуктов перед их употреблением является еще одним эффективным способом уничтожения бактерий.
Листериоз
Листериоз относится к зоонозным инфекционным заболеваниям, имеет полиморфное клиническое течение с преобладанием поражения мононуклеаров и нервных клеток, или протекающее в ангинозно-септической форме. Листериоз имеет в основном фекально-оральный способ распространения, также листерии могут проникать в организм аэрозольным и трансплацентарным путем. По преимущественным клиническим симптомам листериоз разделяется на ангинозно-септическую, септико-гранулематозную, глазо-железистую и смешанную формы. В основе диагностики листериоза лежит определение моноцитоза в КАК и выделение возбудителя в ходе бактериологического исследования.
МКБ-10
Общие сведения
Листериоз относится к зоонозным инфекционным заболеваниям, имеет полиморфное клиническое течение с преобладанием поражения мононуклеаров и нервных клеток, или протекающее в ангинозно-септической форме. Листериоз классифицируется в зависимости от клинической картины, подразделяясь на ангинозно-септическую, глазо-железистую, септико-гранулематозную (развивается преимущественно у плода или новорожденного ребенка) и смешанную формы.
Характеристика возбудителя
Листериоз вызывает бактерия Listeria monocytogenes, представляющая собой подвижную, факультативно-анаэробную, грамположительную, короткую палочку. Листерии не образуют спор, могут внедряться в клетки и формировать капсулу, способствуя латентному течению инфекции. Во внешней среде устойчивы, легко переносят замораживание, размножатся в почве и воде, на растениях и в трупах животных при температуре от 4-6 °С. Инактивация при воздействии солнечного света происходит спустя 2-15 суток, в растворе формалина – через 20 минут. В засоленных продуктах может сохранять жизнеспособность при концентрации соли 6-20% достаточно длительное время. Спустя 5-10 минут погибают при температуре 100°С. Большинство штаммов, за редким исключением, чувствительно к антибиотикам широкого спектра действия.
Резервуаром и источником листериоза являются животные и объекты окружающей среды (вода, почва и др.). Заболевают листериозом многие домашние животные и птицы, отмечаются случаи инфекции у диких млекопитающих (грызуны, лисы, норки, еноты, копытные) и птиц (голуби). Возможно засевание бактериями рыб и морепродуктов. Выделение возбудителя происходит с испражнениями, слюной, молоком, спермой. Человек может стать источником инфекции при реализации вертикального пути заражения (от матери к ребенку перинатально и при лактации). Родильницы и новорожденные выделяют возбудителя 10-12 дней после родоразрешения.
Листериоз передается с помощью разнообразных механизмов (феально-оральный, трансплацентарный, аэрозольный) преимущественно алиментарным путем. Животные заражаются при потреблении обсемененной бактериями воды и пищи. Эпидемиологическое значение в поддержании очаговости инфекции играют кровососущие насекомые (в особенности клещи), получающие возбудителя от грызунов и других животных и распространяющие его среди здоровых особей.
Человек обычно заражается при употреблении в пищу инфицированных продуктов животного происхождения, либо при употреблении зараженной воды, свежих овощей. Возможна передача инфекции при отработке животного сырья (шерсть, пух, шкуры и др.), при этом реализуется контактный путь передачи через повреждения кожных покровов. В редких случаях отмечено заражение половым путем от человека к человеку, а также вертикальная передача от матери к ребенку. Люди обладают довольно невысокой естественной восприимчивостью к листериозу. Заболевание развивается преимущественно у лиц с ослабленным иммунитетом, пожилого или раннего детского возраста.
Патогенез листериоза
Бактерии проникают в организм через слизистые оболочки пищеварительного тракта, иногда через повреждения кожных покровов. При распространении возбудителя с кровью и лимфой проявляется лихорадочная реакция. Листерии оседают в лимфатических узлах и миндалинах, других органах. Там происходит размножение бактерий (при этом возникает соответственная местная воспалительная реакция). При активном прогрессировании в лимфоузлах и тканях внутренних органов (а у беременных женщин – в плаценте) формируются листериомы (некротические узелки). Тяжелое течение листериоза может привести к развитию сепсиса.
Симптомы листериоза
Инкубационный период листериоза может составлять от нескольких дней до полутора месяцев. Течение листериоза бывает острым, подострым, абортивным, а также хроническим – рецидивирующим. Зафиксированы случаи продолжительного бактерионосительства без выраженной клинической картины. Чаще всего листериоз протекает в ангинозно-септической форме. При этом основными проявлениями являются симптомы ангины, обычно катаральной или фолликулярной, имеющей сходное со стрептококковой ангиной течение. Такая форма листериоза имеет благоприятный прогноз, излечивается через 5-7 дней.
При развитии язвенно-пленочной ангины, сопровождающейся лихорадкой, заболевание при благоприятном течении длится 12-14 дней, могут отмечаться кашель и насморк, миндалины увеличены, резко гиперемированы и покрыты пленками. Ангина обычно сопровождается регионарным лимфаденитом. В некоторых случаях листериозная ангина (как язвенно-пленчатая, так и фолликулярная) может прогрессировать в сепсис (чаще всего у взрослых). При этом отмечается выраженная ремитирующая лихорадка, интоксикация, увеличение печени и селезенки. На коже могут отмечаться разнообразные высыпания, на миндалинах – белый налет.
Нервная форма листериоза протекает в виде менингита, менингоэнцефалита либо абсцесса мозга. Клиническое течение этих состояний при поражении листериями не отличается от такового в случае неспецифического бактериального поражения центральной нервной системы (менингеальная симптоматика – ригидность затылочных мышц: симптомы Брудзинского и Кернига, признаки энцефалита, расстройства периферической иннервации – парезы и параличи, полирадикулоневриты и т. д.).
Довольно редко встречающаяся глазо-железистая форма листериоза обычно развивается в случае контакта с больным животным. Проявляется в виде конъюнктивита на фоне общей симптоматики (лихорадка и интоксикация) и увеличения лимфатических узлов (преимущественно шейных и околоушных). При осмотре больных отмечается отечность век, глазная щель сужена, имеют место жалобы на ухудшение зрения. Лимфатические узлы увеличены, умеренно болезненны при пальпации. Листериоз в такой форме обычно длиться от месяца, до трех.
У новорожденных (и плодов при антенатальном заражении) листериоз протекает в септико-гранулематозной форме. Листериоз у беременной женщины может протекать бессимптомно либо в стертой форме, оставаясь нераспознанным. В результате происходит внутриутробное заражение плода. На ранних сроках оно, как правило, приводит к прерыванию беременности либо грубым аномалиям развития. Листериоз у новорожденных протекает крайне тяжело, отмечается лихорадка, достигающая критических цифр, выраженная интоксикация, рвота, диарея. Кожные покровы цианотичны, отмечаются розеолезно-папулезные высыпания. Имеют место тяжелые нарушения со стороны дыхания, сердечного ритма. Распространение гнойного процесса на мозговую оболочку обычно заканчивается смертью.
Листериоз в грудном возрасте первоначально протекает по типу ОРВИ, с гипертермией и катаральной симптоматикой, в дальнейшем развиваясь в бронхопневмонию или плеврит. В 15-20% случаев после выздоровления у детей сохраняются расстройства функционирования ЦНС и периферической иннервации. В некоторых случаях происходит хронизация инфекции. Течение при хронической форме характеризуется незначительной выраженностью симптоматики, больные могут отмечать кратковременное повышение температуры тела, катаральные признаки, диспепсию. В некоторых случаях выявляются симптомы хронического пиелонефрита.
Ангинозно-септический листериоз может осложняться эндокардитом. Хронический листериоз у лиц с выраженными расстройствами иммунитета может привести к генерализации я тяжелого сепсиса.
Диагностика листериоза
Листериоз нередко (в особенности в случае ангинозно-септической формы) сопровождается выраженным моноцитозом. Количество моноцитов может достигать 60-70% всех клеток белой крови. Специфическая диагностика заключается в проведении бактериологического исследования. Возбудитель выделяется из крови, ликвора, слизи из носоглотки, мазка с конъюнктивы. При необходимости для анализа берут биопсию лимфатических узлов, околоплодные воды (амниоцентез) или пунктат плаценты (биопсия хориона).
Лечение листериоза
Выбор тактики лечения осуществляется в соответствии с клинической нормой заболевания. В качестве этиотропных средств хороший эффект имеют тетрациклин, доксициклин, эритромицин. Нервная форма листериоза обычно является показанием к назначению внутривенного введения бензилпенициллина натриевой соли. К препаратам резерва относятся кларитромицин и ципрофлоксацин. Глазо-железистая форма обычно лечиться с применением местных средств: каплей с сульфацетамидом и гидрокортизоновой эмульсии. При необходимости назначают дезинтоксикационную терапию, жаропонижающие и антигистаминные средства. В комплексной терапии присутствуют витамины и адаптогены.
Прогноз и профилактика листериоза
В большинстве случаев прогноз благоприятный. Ухудшение прогноза отмечается при развитии нервной формы (могут быть последствия в виде расстройства функции ЦНС и периферической иннервации, угроза летального исхода), беременности (вероятность прерывания беременности и врожденного листериоза плода). Неблагоприятный прогноз имеет заболевание у детей первого года жизни, лиц старческого возраста и больных с иммунодефицитом.
Общая профилактика листериоза включает меры санитарно-гигиенического и ветеринарного контроля над животноводческими хозяйствами, предприятиями пищевой промышленности и общественного питания, водными источниками. В качестве профилактической меры распространения инфекции грызунами производится дератизация. Беременным с целью индивидуальной профилактики рекомендовано отказаться от продуктов животного происхождения, не прошедших должную кулинарную обработку (длительное приготовление при высоких температурных режимах), или не имеющих гигиенического сертификата.
Листериоз
Краткие исторические сведения
Возбудитель заболевания впервые описан С. Халфесом (1911). Его выделил Д. Мюррей с соавт. (1926) от больных кроликов и морских свинок в питомнике Кембриджского Университета; в связи со способностью вызывать выраженный моноцитоз в эксперименте возбудитель получил видовое название monocytogenes, Название рода Listeria (в честь Джозефа Листера) предложил У. Пири (1927), изучавший возбудитель эпизоотии грызунов в Южной Африке. В 1929 г. А. Нифельлт выделил бактерии от человека, больного ангиной с высоким моноцитозом. Позднее К. Берн наблюдал случаи вызванного ими заболевания у родильниц и новорождённых (1935).
Что провоцирует / Причины Листериоза:
Механизмы заражения людей многообразны. Чаще заражение происходит алиментарным путём через инфицированную воду и пищевые продукты животного происхождения, особенно при отсутствии их надёжной термической обработки и длительном хранении в условиях относительно низких температур. Возможно, заражение при употреблении в пищу свежих овощей. Установлена возможность аэрогенного заражения, происходящего при обработке животного сырья (шерсти, щетины, кожи, шкур, пера, пуха). Известен контактный путь передачи, осуществляемый через порезы и ссадины на коже при попадании в них различных выделений больных животных. Выявлена возможность передачи бактерий от человека к человеку, описаны случаи заражения половым путём. Особенно опасен листериоз для беременных в связи с перинатальной передачей возбудителя от матери к ребёнку (трансплацентарно или во время родов). Описаны случаи послеродового аэрогенного, контактного и пищевого заражения новорождённых от матери, медицинского персонала или инфицированных ими объектов внешней среды.
Естественная восприимчивость людей невысокая. Заболевания возникают чаще всего у лиц пожилого возраста, новорождённых, у лиц с иммунодефицитами. Постинфекционный иммунитет выражен слабо.
Основные эпидемиологические признаки. Болезнь имеет все черты сапрозооноз-ной инфекции, распространена повсеместно. Наиболее часто её встречают в зонах с умеренным климатом и почвами, богатыми органическими удобрениями. Распространению листериоза способствует широкомасштабная хозяйственная деятельность человека, связанная с внедрением передовой технологии возделывания почвы, строительством животноводческих комплексов, комбикормовых заводов, централизованных предприятий по переработке и реализации сырья животного происхождения, продовольственных складов и хранилищ. В России ежегодно регистрируют 50-80 случаев листериоза, что не отражает действительный уровень заболеваемости. Возможны спорадические и групповые заболевания. К группе риска относят беременных и новорождённых. Профессиональный характер заболеваемость носит среди работников животноводческих и птицеводческих хозяйств, а также цехов первичной переработки на мясо- и птицекомбинатах. Заболеваемость чаще регистрируют в весенне-летний период. В качестве внутрибольничных инфекций листериоз наиболее актуален для акушерских стационаров, где имели место спорадические случаи и вспышки листериоза, а беременных и новорождённых относят к группам риска.
Патогенез (что происходит?) во время Листериоза:
У переболевших развивается стойкий постинфекционный иммунитет.
Симптомы Листериоза:
Заболевание может приобретать острое, подострое, хроническое и абортивное течение, обычно склонно к рецидивированию. Выделяют следующие основные клинические формы листериоза: ангинозно-септическую, нервную, глазо-железистую, септико-гранулематозную (у плодов и новорождённых), смешанную. Известны случаи длительного бессимптомного листериозного носительства.
Инкубационный период. Варьирует от нескольких дней до 1,5 мес.
Нервная форма. Проявляется в виде листериозного менингита, менингоэнцефалита или абсцесса мозга. Клиническая характеристика этих состояний не имеет существенных отличий от соответствующих нозологических форм иной бактериальной этиологии. Моноцитоз в периферической крови отмечают при нервной форме заболевания лишь в его ранний период, в дальнейшем обнаруживают лейкоцитоз и гранулоцитоз. Спинномозговая жидкость обычно остаётся прозрачной, ликворное давление и содержание белка повышены, цитоз имеет смешанный характер, показатели глюкозы и хлоридов изменяются незначительно.
При иммунодефицитных состояниях, включая ВИЧ-инфекцию, нервная форма листериоза проявляется как оппортунистическая инфекция.
Глазо-железистая форма. Наблюдают редко; обычно она является следствием контакта с инфицированными животными. У больных отмечают повышение температуры тела, снижение остроты зрения. Развиваются конъюнктивит с отёком конъюнктивы и многочисленными фолликулами на ней, отёк век, сужение глазной щели, увеличение и небольшая болезненность околоушных и шейных лимфатических узлов. Роговица остаётся неизменённой. Заболевание протекает длительно, от 1 до 3 мес.
Септико-гранулематозная форма. Наблюдают у плодов и новорождённых. При беременности листериоз может протекать в стёртых и атипичных формах или в виде бессимптомного носительства и в таких случаях остаётся нераспознанным. При внутриутробном заражении плода в ранние сроки беременности возможна его гибель или тяжёлые аномалии развития (гидроцефалия, микрогирия и др.).
Листериоз новорождённых отличает тяжёлое течение. Проявляется высокой лихорадкой, расстройствами дыхания и кровообращения: диспноэ, цианозом, глухостью тонов сердца. Возможны рвота, слизистый стул, экзантема розеолёзно-папулёзного характера. При развитии гнойного менингита чаще всего наблюдают летальный исход. Клинически листериоз новорождённых распознают редко ввиду его сходства с другими внутриутробными инфекциями.
У грудных детей листериоз начинается как ОРВИ с повышения температуры тела, насморка, кашля, затем развивается мелкоочаговая бронхопневмония или гнойный плеврит. У части больных отмечают экзантему макуло-папулёзного характера, увеличение печени, желтуху, менингеальные симптомы, иногда судороги, параличи. Характерный моноцитоз в гемограмме встречают редко.
При выздоровлении после этой формы листериоза у 15-20% детей остаются расстройства со стороны периферической нервной системы и ЦНС.
Хронический листериоз. Отличается скудностью клинических проявлений при обострениях заболевания: наблюдают кратковременную лихорадку с катаральными явлениями, довольно часто диспептические расстройства или иногда симптоматику хронического пиелонефрита.
Диагностика Листериоза:
Осложнена в связи с клиническим полиморфизмом листериоза и отсутствием патогномоничных клинических признаков. Заболевание дифференцируют от ангин кокковой этиологии, инфекционного мононуклеоза, острых респираторных вирусных инфекций, гнойных менингитов, заболеваний крови. Различные клинические формы листериоза в большинстве случаев объединяет преимущественное поражение системы мононуклеарных фагоцитов.
Лабораторная диагностика
Нередко при листериозе, особенно при его ангинозно-септической форме, обращают внимание на большое количество (до 60-70%) моноцитов в периферической крови.
В зависимости от формы заболевания проводят бактериологическое исследование крови, цереброспинальной жидкости, слизи из носоглотки и зева, отделяемого конъюнктивы, пунктатов лимфатических узлов, околоплодных вод, плаценты и т.д., а также разнообразного биологического материала, взятого от трупов погибших.
Применяют РА с листериозным диагностикумом, РНГА и РСК с их постановкой в парных сыворотках. Возможны ложноположительные результаты из-за антигенного родства листерий и стафилококков. Возможно применение МФА и биологических проб на белых мышах, кератоконъюнктивальной пробы на кроликах.
Осложнения при ангинозно-септической форме заболевания возможно развитие эндокардита. При хроническом листериозе обострение заболевания у ослабленных лиц и при иммунодефицитных состояниях может привести к развитию тяжёлого генерализованного септического процесса.
Лечение Листериоза:
Профилактика Листериоза:
Эпидемиологический надзор включает анализ заболеваемости животных и людей, слежение за инфицированностью возбудителем объектов внешней среды, выявление групп риска и факторов, способствующих распространению инфекции как в бытовых, так и больничных условиях, регламентирование показателя L. monocytogenes для сырья и продуктов животного происхождения, птицы и рыбы в качестве гигиенического требования к качеству и безопасности пищевых продуктов и внедрение в практику текущего надзора. В системе надзора для планирования, осуществления и оценки эффективности мероприятий по борьбе с листериозом необходимо шире применять серологические методы исследования.
Профилактические мероприятия
Многообразие источников инфекции и наличие широких возможностей инфицирования населения определяют необходимость осуществления общего комплекса ветеринарно-санитарных и санитарно-гигиенических мероприятий в населённых пунктах, на различных объектах, связанных с животноводством, хранением и переработкой сырья и мясных продуктов. Также необходимы дератизационные мероприятия, защита водоисточников и предприятий общественного питания от грызунов. В хозяйствах (животноводческих комплексах, фермах, отделениях, стадах), неблагополучных по листериозу, проводят поголовный осмотр животных и отбраковку животных, изоляцию и лечение согласно соответствующим инструктивно-методическим документам. Полученное от больных животных молоко кипятят, кожевенно-меховое сырье обеззараживают. Для профилактики листериоза у беременных рекомендуют полное исключение из рациона питания мягких сыров типа камамбер, рокфор, брынзы, а также продуктов пищевой индустрии быстрого питания типа сосисок «хот-дог», гамбургеров и др., не прошедших длительную термическую обработку перед употреблением. Меры специфической профилактики не разработаны.
Мероприятия в эпидемическом очаге
Госпитализацию больных проводят по клиническим и эпидемиологическим показаниям. Выписку из стационара осуществляют после клинического выздоровления и прекращения выделения листерий, устанавливаемого на основе бактериологических исследований. Все переболевшие подлежат диспансерному наблюдению в соответствии с инструктивно-методическими документами. Дезинфекцию проводят по той же схеме, что и при брюшном тифе. В очаге усиливают мероприятия по уничтожению грызунов и защите от них жилых и производственных помещений. Разобщение и экстренную профилактику в отношении контактных не проводят.
К каким докторам следует обращаться если у Вас Листериоз :
Листериоз
Листериоз— инфекционная болезнь людей и животных, вызывается листериями, характеризуется множеством источников возбудителя инфекции, разнообразием путей и факторов его передачи, полиморфизмом клинических проявлений, высокой летальностью.
Листериоз— инфекционная болезнь людей и животных, вызывается листериями, характеризуется множеством источников возбудителя инфекции, разнообразием путей и факторов его передачи, полиморфизмом клинических проявлений, высокой летальностью.
Согласно МКБ 10, регистрируется под шифром А32. В представлении многих врачей листериоз является новым, редким, недавно открытым заболеванием. Между тем первые достоверные сведения о нем появились более 80 лет назад. В 1926 году Мюррей с соавторами описали вспышку болезни среди кроликов и морских свинок в питомнике Кембриджского университета, обусловленную неизвестной ранее бактерией, вызывающей моноцитарную реакцию крови у животных. Спустя 3 года этот же микроб был впервые выделен от больного человека, а в 1940 году он был назван Listeria monocytogenes в честь английского хирурга Листера, предложившего метод антисептики. С тех пор болезнь стала именоваться листериозом [9]. До недавнего времени листериозом занимались специалисты преимущественно ветеринарного профиля, т.к. болезнь поражает многих животных, в том числе сельскохозяйственных (овец, крупный рогатый скот, свиней, лошадей и др.), вызывая их падеж.
До 1960 года листериоз человека был редкостью; в 1960–1982 гг. сообщалось уже о более чем 10 тыс. случаев в мире, в последующем ежегодно регистрируются тысячи заболевших. В конце прошлого— начале текущего века были описаны крупные вспышки листериоза у людей в странах Западной Европы (Франция, Великобритания, Швейцария, Финляндия) и Северной Америки (США, Канада) с числом заболевших от нескольких десятков до 300; они связаны с употреблением продуктов животного (мягкие сыры, мясные полуфабрикаты, колбасные изделия в вакуумной упаковке, сосиски, сливочное масло и др.), растительного (овощные салаты, капуста) происхождения, а также морепродуктов (моллюски, креветки). Авторы соответствующих публикаций всегда обращают внимание на высокую летальность среди заболевших [3, 9, 21, 22, 23]. В настоящее время листериоз рассматривается как одна из важнейших пищевых инфекций. В связи с этим эпидемическая ситуация во всем мире продолжает ухудшаться; и обусловлено это рядом причин, в том числе некоторыми биологическими особенностями листерий [2, 5, 6, 10, 24].
Этиология. Возбудитель листериоза человека— Listeria monocytogenes— относится к роду Listeria, представляет собой короткие грамположительные неспорообразующие палочки правильной формы, факультативные анаэробы. Листерии могут превращаться в L-формы и паразитировать внутриклеточно, что обуславливает недостаточную эффективность в ряде случаев антибактериальной терапии, объясняет склонность листериоза к затяжному и хроническому течению, возможность латентной формы и бактерионосительства. Высокоустойчивы во внешней среде, растут в широком интервале температур (от 1 до 45 °С) и рH (от 4 до 10), хорошо переносят низкие температуры и способны размножаться при температуре 4–6 °С в почве, воде, на растениях, в органах трупов. В различных пищевых продуктах (молоко, масло, сыр, мясо и др.) размножаются при температуре бытового холодильника. При 70 °С погибают через 20–30 минут, при 100 °С— через 3–5 минут; инактивируются растворами формалина (0,5–1%), хлорамина (3–5%) и другими обычными дезсредствами [9, 13]. Листерии чувствительны к пенициллинам, тетрациклинам, аминогликозидам, гликопептидам, фторхинолонам нового поколения; устойчивы к цефалоспоринам [2, 3, 9, 20, 21, 23, 25].
Важнейшим фактором патогенности листерий является листериолизин О, обладающий гемолитической активностью и определяющий вирулентность микроба; к менее значимым относятся фосфатидилиназитол, интерналин А, интерналин В, белок АctA и др. [7, 8, 9].
Эпидемиология. Прежде листериоз считали типичным зоонозом, при котором источником возбудителя инфекции являются различные животные, теперь же его относят к сапронозам, а основным источником и резервуаром возбудителя признаны объекты внешней среды, природные субстраты, в которых листерии способны размножаться, — прежде всего почва. Листерии выделяют также из растений, силоса, пыли, водоемов и сточных вод.
Основной путь заражения человека листериозом— пищевой, осуществляется при употреблении различных продуктов питания (см. выше) без предварительной термической обработки. Повышенную опасность представляют мягкие сыры, а также продукты быстрого приготовления («фаст фуд»)— сосиски «хот-дог», гамбургеры и др. Возможен также контактный путь заражения (от инфицированных животных и грызунов), аэрогенный (в помещениях при обработке шкур, шерсти, а также в больницах), трансмиссивный (при укусах насекомыми, в частности клещами). Особое значение имеет возможность передачи листерий от беременной женщины плоду— либо во время беременности (трансплацентарно), либо при контакте новорожденного с родовыми путями родильницы (интранатально) [2, 3, 5, 9, 21, 23]. Листерии могут быть причиной внутрибольничной инфекции, в частности, в роддомах, возникающие при этом вспышки описаны как в отечественной, так и в зарубежной литературе. В человеческой популяции бессимптомное носительство листерий составляет 2–20%, из кала здоровых людей листерии выделяют в 5–6%.
В литературе нет данных о возможности заражения от человека, больного листериозом, или бактерионосителя. Исключение составляют беременные женщины, могущие передать инфекцию плоду.
В России официальная регистрация листериоза начата с 1992 г., с тех пор в стране ежегодно выявляется от 40 до 100 больных. Очевидно, эти цифры не отражают истинной заболеваемости и будут увеличиваться по мере знакомства врачей разных специальностей с вариантами клинических проявлений и при условии совершенствования лабораторной диагностики.
Происходящее в настоящее время и прогнозируемое в будущем повышение заболеваемости листериозом обусловлено несколькими причинами, а именно высокой адаптивной способностью листерий, их свойством размножаться в абиотической среде, в том числе в продуктах питания в процессе их производства (созревания сыра, приготовления мясных, рыбных и куриных полуфабрикатов для «быстрой еды») и хранения; увеличением в человеческой популяции доли лиц с различными иммунодефицитами, наиболее восприимчивых к этой инфекции; преобладанием пищевого пути заражения.
Патогенез. Не являясь высокопатогенными микробами, листерии вызывают клинически манифестное заболевание у человека лишь при ослаблении у него факторов иммунной защиты [2, 6, 8, 17, 18, 20]. L.monocytogenes относятся к факультативным внутриклеточным паразитам, иммунные реакции при этой инфекции осуществляются с помощью клеточных механизмов. Любое врожденное или приобретенное нарушение функции Т-лимфоцитов создает предпосылки для развития болезни. Листериоз принято относить к оппортунистическим инфекциям, наибольшему риску заболевания подвергаются лица с различными иммунодефицитами (беременные, новорожденные, люди пожилого и старческого возраста, ВИЧ-инфицированные, онкологические больные, пациенты с сахарным диабетом, почечной или сердечной недостаточностью, хронической алкогольной интоксикацией, наркотической зависимостью и т. д.). По данным некоторых зарубежных источников, у ВИЧ-инфицированных листериоз встречается в 150–300 раз чаще, чем в общей популяции, другие это не подтверждают [26]. Листерии проникают в организм человека через слизистые оболочки желудочно-кишечного тракта, органов дыхания, глаз, поврежденную кожу, через плаценту беременной женщины передаются плоду. При адекватной иммунной реакции организма, продукции достаточного количества субпопуляций Т-лимфоцитов, активации макрофагов, дальнейшего продвижения листерий не происходит. В противном случае, из «входных ворот» микробы могут распространяться гематогенно и лимфогенно, проникают в ретикуло-эндотелиальную систему (печень, селезенку, лимфатические узлы), в центральную нервную систему, почки и т.д., где происходит дальнейшее размножение листерий с образованием листериом-гранулем, состоящих из ретикулярных, моноцитарных клеток, клеточного детрита, измененных полиморфно-ядерных лейкоцитов. Листерии способны преодолевать гематоэнцефалический барьер, поражать как оболочки, так и вещество головного мозга, где развивается воспалительная реакция и нередко формируются субкортикальные абсцессы [1, 11, 22]. Грануломатозный процесс при врожденном листериозе носит генерализованный характер и трактуется как грануломатозный сепсис.
Клиника. Продолжительность инкубационного периода составляет от 1–2 дней до 2–4 недель, изредка до 1,5–2 месяцев.
Клинические проявления листериоза многообразны в зависимости от пути проникновения микроба в организм человека, реакции иммунной системы и целого ряда других кофакторов (возраст, пол, сопутствующие заболевания и т.д.).
Основными формами листериоза являются: железистая; гастроэнтеритическая; нервная; септическая; бактерионосительство.
Отдельно выделяют листериоз беременных и новорожденных.
В зависимости от продолжительности заболевания различают острый (1–3 мес), подострый (3–6 мес) и хронический (дольше 6 мес) листериоз.
Железистая форма протекает в двух вариантах: ангинозно-железистом и глазожелезистом. Первый из них характеризуется повышением температуры тела, интоксикацией, ангиной (язвенно-некротической или пленчатой), увеличением и болезненностью поднижнечелюстных, реже шейных и подмышечных лимфатических узлов. Возможно также увеличение печени и селезенки. Лихорадочный период составляет 5–7 дней. В гемограмме отмечается моноцитоз («моноцитарная ангина»). Заболевание напоминает инфекционный мононуклеоз.
Для глазожелезистого варианта типичен односторонний гнойный конъюнктивит; возникает выраженный отек век, сужение глазной щели. На переходной складке конъюнктивы выявляются узелковые высыпания. Снижается острота зрения; увеличиваются и становятся болезненными околоушный и поднижнечелюстной лимфатические узлы с соответствующей стороны.
Гастроэнтеритическая форма характеризуется острейшим началом, быстрым повышением температуры тела до высоких цифр, выраженной интоксикацией (озноб, головная боль, артралгия и миалгия). Через несколько часов присоединяются гастроинтестинальные симптомы в виде тошноты, повторной необильной рвоты, схваткообразных болей в животе, учащенного жидкого стула, иногда с примесью слизи. Характерны вздутие живота, болезненность при его пальпации, особенно выраженная в правой подвздошной области. Продолжительность лихорадки 5–7 и более дней. Эта форма листериоза клинически сходна со многими острыми кишечными инфекциями и не может быть идентифицирована без лабораторного подтверждения. Свойственная этой форме высокая летальность (20% и выше) обусловлена либо развитием инфекционно-токсического шока (ИТШ), либо переходом в более тяжелые— нервную, септическую формы [9, 16].
Нервная форма является одной из наиболее распространенных, встречается чаще всего (по прежним представлениям) у детей до трех лет и у взрослых старше 45–50 лет, проявляется обычно в виде менингита или менингоэнцефалита. Частота листериозного менингита составляет около 1–5% всех бактериальных менингитов, но среди некоторых категорий, в частности больных с онкологическими заболеваниями, это наиболее частая форма менингита.
Мы располагаем собственными наблюдениями за 53 больными листериозом, у 32 из которых диагностирован менингит; большинство составляли лица молодого и среднего возраста без сопутствующих и фоновых заболеваний, могущих вызвать иммуносупрессию.
По клиническим признакам листериозный менингит не отличается от бактериальных менингитов другой этиологии. Самыми частыми симптомами являются высокая температура тела, нарушение сознания и нарастающая по интенсивности головная боль. Однако в части случаев температура бывает субфебрильной или не повышается вовсе. По сравнению с другими бактериальными менингитами при листериозном реже отмечаются менингеальные знаки (в том числе ригидность затылочных мышц), цереброспинальная жидкость (ЦСЖ) реже имеет нейтрофильный состав и высокое содержание белка [1, 11, 14, 15, 20, 22]. Так, среди наблюдавшихся нами 32 взрослых больных с листериозным менингитом у 5 в ЦСЖ преобладали лимфоциты. Этот факт заслуживает особого внимания клиницистов, т. к. лимфоцитарный плеоцитоз ЦСЖ обычно дает основания предполагать вирусную этиологию менингита и не назначать антибактериальную терапию, которая безусловно показана при менингите листериозной этиологии. Одной из примечательных особенностей описываемого менингита являются тяжелые осложнения: гидроцефалия, ромбэнцефалит, энцефалополиневрит, деменция и др. Кроме головного, возможно поражение спинного мозга в виде интрамедуллярных абсцессов, кист, арахноидита, миелита и др.
Течение нервной формы обычно тяжелое, летальность достигает 30% и выше, приблизительно в 7% случаев бывают рецидивы.
Листериозный менингит (менингоэнцефалит), ангина, коньюктивит могут быть как самостоятельными формами листериоза, так и одним из проявлений септической формы или предшествовать ей.
Септическая форма характеризуется повторяющимися ознобами, лихорадкой с резкими колебаниями температуры тела, интоксикацией (головная боль, слабость, снижение аппетита, ломота в мышцах и т.д.), увеличением печени и селезенки. Возможно появление крупнопятнистой сыпи на коже, преимущественно вокруг крупных суставов; на лице сыпь может быть в виде «бабочки». Часто возникает гепатит с желтухой, может быть полисерозит, пневмония. В гемограмме выявляются анемия, тромбоцитопения. Развитие септической формы иногда бывает постепенным или подострым, первыми признаками болезни в этих случаях являются либо катаральные симптомы (першение или боль в горле, резь в глазах), либо диспепсические (тошнота, рвота, расстройства стула).
Тяжелая септическая форма листериоза чаще встречается у новорожденных, лиц с выраженными иммунодефицитами, пациентов с циррозом печени, хроническим алкоголизмом; летальность достигает 60%. Причиной смерти может быть ИТШ, массивное кровотечение вследствие развития диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома), острая дыхательная и острая почечная недостаточность [9, 14, 15].
При всех вышеописанных формах листериоза в крови отмечается лейкоцитоз (вплоть до гиперлейкоцитоза), палочкоядерный сдвиг, иногда и моноцитоз. Впрочем, вопреки названию микроба выраженный моноцитоз в гемограмме регистрируется не часто: в 30–40% по данным литературы [9], в единичных случаях по нашим наблюдениям [14].
Кроме перечисленных, описаны такие редкие формы листериоза, как эндокардит, дерматит, артрит, остеомиелит, абсцессы разных органов, паротит, уретрит, простатит и др.
Листериозный гепатит может быть при септической форме, в ряде случаев он сопровождается желтухой. Исключительно редко именно гепатит с выраженной гиперферментемией, признаками печеночно-клеточной недостаточности, симптомами острой печеночной энцефалопатии (ОПЭ) доминирует в клинике листериоза. Мы наблюдали случай листериозного сепсиса с летальным исходом у 19-летней больной без каких-либо признаков иммунодефицита. В клинической картине преобладал синдром фульминантного гепатита. Аналогичные описания приводятся в литературе [12].
Листериоз беременных. Снижение уровня клеточного иммунитета во время беременности обуславливает повышенную восприимчивость к листериозной инфекции. В США листериоз беременных составляет более четверти от общего числа заболеваний этой инфекцией и более половины случаев у лиц в возрасте 10–40 лет.
Листериоз может развиться на любом сроке беременности, хотя большая часть случаев приходится на ее вторую половину. Острый листериоз у беременных протекает либо вообще бессимптомно, либо нетяжело, со стертой полиморфной симптоматикой, поэтому правильный диагноз устанавливается нередко ретроспективно после гибели плода или новорожденного. У беременной женщины возможны лихорадка, мышечные боли, катаральные явления со стороны верхних дыхательных путей, конъюнктивит; в этих случаях предполагают грипп или ОРВИ. У части больных выявляются симптомы гастроэнтерита, у других— воспаления мочевыводящих путей. Поражение нервной системы— наиболее распространенная клиническая форма листериоза— у беременных, как ни странно, встречается крайне редко [3, 10, 15].
Листериоз матери может приводить к трансплацентарному заражению плода, причем развитие внутриутробной инфекции бывает достаточно интенсивным, в связи с чем заболевшие мать и плод как бы обмениваются инфекцией: сначала мать инфицирует свой плод, затем плод вторично заражает мать, вызывая у нее вторичную волну заболевания, в виде лихорадки неясной этиологии. В связи с этой особенностью листериоз иногда называют «пинг-понговой» инфекцией.
Характерной клинической особенностью листериоза беременных является критическое снижение температуры тела после прерывания беременности; в последующем лихорадка обычно не возобновляется.
Острый и хронический листериоз беременной женщины может быть причиной тяжелой акушерской патологии: досрочное прерывание беременности в разных сроках, привычное невынашивание беременности, пороки развития плода, его внутриутробная гибель и др.
Листериозная инфекция может достаточно долго сохраняться в организме женщины, в частности в почках, и активизироваться во время беременности, на фоне снижающегося иммунитета. При скрининговых исследованиях было выявлено, что от женщин, перенесших урогенитальные заболевания, листерии выделяются в 16–17% случаев. Практически у всех женщин, заболевших листериозом, был «богатый» акушерско-гинекологический анамнез: эрозия шейки матки, аднексит, пиелонефрит, искусственные и самопроизвольные аборты и др [12].
Листериоз новорожденных. В отличие от беременных, у которых листериоз протекает обычно доброкачественно и даже без лечения наступает клиническое выздоровление, листериоз новорожденных— тяжелое генерализованное заболевание с высокой летальностью (более 20%), протекающее по типу сепсиса. Доля листериоза в перинатальной смертности— 25%. Сроки возникновения и клинические проявления листериоза новорожденных зависят от времени и пути инфицирования (антенатальное или интранатальное, трансплацентарное или аспирационное заражение).
При интранатальном заражении ребенок сразу после рождения выглядит здоровым, клинические признаки листериоза в форме сепсиса появляются после 7-го дня жизни ребенка.
Аспирация плодом инфицированной амниотической жидкости может привести к тяжелому поражению легких; летальность при этом достигает 50%.
У части новорожденных листериоз развивается через 10–12 дней после рождения и в этих случаях протекает обычно в виде менингита с летальностью до 25%. Эта форма наиболее характерна для внутрибольничных вспышек листериоза в родильных домах [6].
Специфическая лабораторная диагностика. Установить диагноз листериоза по клинико-эпидемиологическим данным исключительно трудно из-за полиморфизма клинических проявлений и невозможности в ряде случаев выявить источник инфекции. Тем большее, по сути решающее значение приобретает лабораторная диагностика. Предварительное заключение может быть дано на основании результатов бактериоскопического исследования окрашенных по Граму мазков осадка ЦСЖ и амниотической жидкости.
Окончательное установление диагноза возможно только с помощью бактериологического метода [3, 10, 13, 15] или полимеразной цепной реакции (ПЦР).
Листерии могут быть выделены от больных из различных клинических образцов: крови, ЦСЖ, мазков с миндалин, пунктатов лимфатических узлов, мазков из влагалища и цервикального канала, фекалий, гнойного отделяемого из глаз и т.д. При подозрении на листериозный сепсис производят посев крови, при менингите и менингоэнцефалите— ЦСЖ, при заболевании новорожденных — меконий. У женщины, родившей мертвого или с признаками листериоза ребенка, исследуют околоплодную жидкость, плаценту, отделяемое родовых путей.
Кроме того, возможно выделение листерий в мазках из ротоглотки и из фекалий здоровых людей, что расценивается как бессимптомное носительство.
Методы серодиагностики листериоза детально не разработаны. При определении специфических антител доступными в настоящее время методами имеют место как ложноотрицательные, так и ложноположительные результаты исследований.
Лечение. Необходимо как можно более раннее назначение антибактериальной терапии. При локализованной (железистой, гастроэнтеритической) форме используется один из следующих препаратов: ампициллин, амоксициллин, ко-тримоксазол, эритромицин, тетрациклин, доксициклин, хлорамфеникол в средних терапевтических дозах внутрь [10, 19, 23].
При генерализации инфекции (нервная, септическая формы), листериозе новорожденных рекомендуется сочетание ампициллина (взрослым 8–12 г/сут; детям 200 мг/кг/сут) или амоксициллина с гентамицином (5 мг/кг/сут) или амикацином в течение всего лихорадочного периода и еще 3–5 дней, а в тяжелых случаях до 2–3 недель с момента нормализации температуры. В случае неэффективности такой терапии необходимо произвести смену антибиотика с учетом чувствительности штамма листерий, выделенного от больного. В последние годы появились сообщения об эффективности ванкомицина и меропенема.
При необходимости проводится инфузионная дезинтоксикационная, а также десенсибилизирующая и симптоматическая терапия, лечение сопутствующих заболеваний.
Для лечения беременных женщин используется ампициллин. Женщине, родившей больного листериозом ребенка, проводится курс антибактериальной терапии ампициллином или доксициклином двумя циклами по 7–10 дней с интервалом в 1,5 месяца.
Профилактика листериоза. Включает контроль за продуктами питания, предусмотренный соответствующими нормативными документами [13]; санитарно-просветительную работу среди населения, особенно групп риска.
Следует исключить из рациона беременных женщин продукты пищевой индустрии для быстрого питания, не прошедшие длительной термообработки (например, гамбургеры), а также брынзу, мягкие сыры и сырое молоко.
Для профилактики листериоза новорожденных необходимо обследовать женщин с отягощенным акушерско-гинекологическим анамнезом, а также имеющих постоянный контакт с почвой и/или животными. Женщины с выявленным листериозом, клинически манифестным или бессимптомным, подлежат специфической терапии.
Таким образом, в России, как и во многих других странах мира, в настоящее время имеет место рост заболеваемости листериозом, при этом поражаются не только пациенты пожилого возраста, с различными сопутствующими заболеваниями, но и молодые, до того здоровые лица. Листериоз характеризуется полиморфной клинической симптоматикой, поэтому пациенты могут обращаться к врачам разных специальностей (терапевтам, гастроэнтерологам, неврологам, акушерам-гинекологам и др.). В спорадических случаях диагностика листериоза невозможна без бактериологического подтверждения или детекции ДНК методом ПЦР. При своевременно начатой и адекватной антибиотикотерапии болезнь излечима.
Листериоз
Общая информация
Краткое описание
Листериоз (Listeriosis) – сапрозоонозная природно-антропургическая повсеместно распространенная инфекционная болезнь, вызываемая Listeriamonocytogenes, с множественными путями передачи, характеризующаяся выраженным клиническим полиморфизмом от носительства и субклинических до тяжелых генерализованныхформ, менингита и менингоэнцефалита, высокой летальностью [1,3,4].
Особую актуальность листериоз представляет для беременных женщин с риском вертикальной передачи (трансплацентарно или неонатально) от матери к ребенку, развития выкидыша, мертворождения, различных аномалий плода (гидроцефалия, атрофия головного мозга и др.), тяжелого течения инфекции с высокими показателями летальности (20-25%) у новорожденных и детей до 1 года [1,5,7].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А32 | Листериоз | – | – |
| А32.0 | Кожный листериоз | – | – |
| А32.1+ | Листериозный менингит и менингоэнцефалит | – | – |
| А32.7 | Листериозная септицемия | – | – |
| А32.8 | Другие формы листериоза | – | – |
| А32.9 | Листериоз неуточненный | – | – |
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, нефрологи, офтальмологи, невропатологи, дерматовенерологи, аллергологи, анестезиологи-реаниматологи, акушер-гинекологи, организаторы здравоохранения.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Единой общепринятой классификации листериоза не существует в связи с выраженным полиморфизмом клинических проявлений, полисиндромностью, полиорганностью поражения.
Для практического применения наиболее удобной представляется классификация, в основу которой положен принцип патогенеза инфекционных заболеваний, разработанный В.И.Покровским [5,6].
Классификация клинико-патогенетическая [2,5,6].
Первично-латентная форма (носительство);
Первично-очаговые формы:
· ангинозная;
· острая респираторная (фарингиальная, катаральная);
· кожная (язвенная);
· конъюнктивальная (глазная, глазо-железистая));
· абдоминальная (кишечная);
· смешанная.
Генерализованные формы:
· первично-генерализованная (лихорадочная, первично-септическая);
· вторично-генерализованная.
Вторично-очаговые формы:
· ангинозная;
· бубонная;
· пневмоническая;
· кожная;
· генитальная;
· пиелонефритическая;
· абдоминальная (кишечная);
· гепатитная;
· менингоэнцефалитическая;
· смешанная.
Классификация клинических форм листериоза основана на патогенезе заболевания с учетом механизма и пути передачи инфекции:
· первично-латентная форма (носительство);
· первично-очаговые формы;
· первично-генерализованная форма;
· вторично-очаговые формы;
· вторично-генерализованные формы.
Клинико-патогенетическая классификация листериоза [2]
Генерализации (гематогенной диссеминации)
Осложнений и обострений
С поражением почек (пиелонефри-тическая)
С поражением половых органов
С поражением органов системы пищеварения
(абдоми-нальная)
Смешанная
Пневмоническая
Менинго-энцефалити-ческая
Иной локализации
Контактный,
в родах и др.
Слизистую верхних дыхательных путей
Острая рес-пираторная, (фарингиаль-ная,
катаральная)
Алиментарный (молоко*)
Контактно-бытовой
Слизистую миндалин и полости рта
Слизистую желудочно-кишечного тракта
Слизистую половых органов
С поражением половых органов
Возможно в родах и др.
NB! Молоко больной матери может служить фактором передачи листериоза ребенку.
В зависимости от продолжительности заболевания различают:
· острый (1–3 месяцев);
· подострый (3–6 месяцев);
· хронический (дольше 6 месяцев) листериоз.
Примеры формулировки диагноза:
Листериоз, первично-очаговая форма (ангинозная), среднетяжелое течение (в мазке из зева L. Monocytogenes).
Листериоз, первично-генерализованная форма, тяжелое течение. Осложнение: Инфекционно-токсический шок 1-2 стадии (Гемокультура L. Monocytogenes).
Листериоз, вторично-очаговая (гепатитная) форма, среднетяжелое течение (РНГА с листериозным антигеном 1:800).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии [1-7,9,11,12].
Жалобы и анамнез:
· инкубационный период при листериозе длится от 3 до 45 (чаще 8-20) дней.
Для всех форм характерны симптомы интоксикации разной степени выраженности
· острое начало заболевания;
· повышение температуры тела;
· головная боль;
· общая слабость;
· отсутствие аппетита;
· боли в костях, мышцах, сухожилиях, суставах и т.п.
При развитии очаговых форм (первично-очаговых и вторично-очаговых) присоединяются клинические симптомы поражения органов и систем (нередко сочетанные, полиорганные – смешанные формы), которые носят неспецифический характер. Поэтому диагностика предположительного случая, основанная на клинических проявлениях листериоза затруднена.
и вторично-очаговая – при заносе инфекции гематогенным, лимфогенным или нисходящим (из мочевыделительной системы) путями
— выделения из половых путей
-зуд
-нарушения менструального цикла
-бесплодие
— листериоз беременной женщины может быть причиной тяжелой акушерской патологии: досрочное прерывание беременности в разных сроках, привычное невынашивание беременности, пороки развития плода, его внутриутробная гибель и др.
— отягощенный акушерско-гинекологический анамнез: эрозия шейки матки, аднексит, пиелонефрит, искусственные и самопроизвольные аборты и др.
-кашель
— одышка
тяжесть в правом подреберье
-тошнота, рвота
-снижение аппетита
-слабость
лимфаденопатия
паренхиматозный гепатит с желтухой и без
гепатомегалия
— отеки
-изменения при УЗИ
-отеки
-изменения в ОАМ
-дизурические явления
— выраженная интоксикация (головная боль, слабость, снижение аппетита, ломота в мышцах и т.д.)
-сыпь
Эпидемиологический анамнез [2]:
При листериозе имеет место многообразие механизмов передачи возбудителя инфекции (фекально-оральный, контактный, аспирационный, трансплацентарный, трансмиссивный). Широкое распространение и высокая устойчивость листерий во внешней среде, многообразие путей и факторов передачи инфекции делает практически невозможным выделение достоверного эпид.фактора. Диагностика вероятного случая листериоза, основанная на клинико-эпидемиологических данных также затруднена.
Пути и факторы передачи листериоза:
| № | Путь передачи | Реализация (факторы передачи) |
| 1. | алиментарный | -употребление в пищу инфицированных продуктов, не прошедших достаточную термическую обработку или без термической обработки: — овощи (капуста, в т.ч.квашенная, редис, морковь, картофель), салаты овощные, в том числе острые (корейские) и винегреты, особенно хранившиеся в холодильнике; — мясные продукты, птица, особенно в фаршевых изделиях и полуфабрикатах; сосиски, хот-доги, сыровяленые и сыровареные мясопродукты, птицепродукты, особенно в вакумных упаковках; — молочные продукты (сырое молоко, кисломолочные продукты, мягкие сыры и сливочное масло домашней и фабричной выработки, мороженое); — рыба, морепродукты, копченые рыбные изделия; — употребления без термической обработки пищевых продуктов, инфицированными выделениями больных грызунов; |
| 2. | контактный | -нарушение правил личной гигиены при уходе за больными сельскохозяйственными животными и птицей (работники животноводческих и птицеводческих хозяйств, работники цехов первичной обработки мясо- и птицекомбинатов, ветеринарные специалисты) — контакт при уходе за домашними животными (собаки, кошки) — контакт при разделке в бытовых или производственных условиях с сырым мясом (в том числе с полуфабрикатами) сельскохозяйственных, диких животных, птицы, рыбы, инфицированной молочной продукцией и т.д. -контакт в бытовых и производственных условиях с кухонным и технологическим оборудованием, инфицированным при разделке, переработке, хранении сырой мясной, молочной, рыбной продукцией — контакт с объектами внешней среды, инфицированными выделениями больных грызунов |
| 3. | Контактно-бытовой | -нарушение правил личной гигиены и дезинфекции при уходе за больными с острой формой листериоза( возбудитель выделяется с мочой, реже с калом, из смывов с миндалин, с выделениями из половых путей больных женщин, из крови); — нарушение режима работы с возбудителем листериоза в учреждениях микробиологического профиля и при производстве диагностических препаратов -работа с лабораторными животными |
| 4. | половой | половой контакт с инфицированным партнером |
| 5 | вертикальный | -внутриутробное заражение плода от инфицированной матери гематогенным путем или при заглатывании инфицированных околоплодных вод -инфицирование плода при прохождении по родовым путям больной женщины — заражение детей через молоко инфицированной матери; |
| 6. | трансмиссивный | -укусы инфицированных клещей и других кровососущих насекомых |
| 7. | аспирационный | заражение через инфицированную пыль при уборке ферм, складов, других производственных помещений, инфицированных высохшими выделениями больных животных и грызунов -пыль инфицированной почвы |
Лабораторные исследования:
На амбулаторном уровне лабораторные исследования проводят при первично-очаговых и некоторых вторично-очаговых формах. Первично- и вторично-генерализованные формы, менингоэнцефалитическая, гепатитная форма направляются на стационарное лечение в экстренном порядке.
· ОАК;
· ОАМ;
· биохимический анализ крови (АЛТ, АСТ, общий билирубин и фракции (при подозрении на гепатитную форму).
Серологические методы:
РИФ, ИФА: выявление противолистериозных антител IgM, IgG (положительный результат);
РПГА: диагностический титр 1:200 и более, или четырехкратное и более нарастание титра антител в парных сыворотках; при титре реакции менее 1:200,специфичность результата должна быть подтверждена другой реакцией (могут быть как ложноотрицательные, так и ложноположительные результаты).
Молекулярно—генетические методы:
ПЦР крови, мазка из зева, половых путей: детекция ДНК Listeria monocytogenes (по показаниям).
Инструментальные методы исследования:
· рентгенография органов грудной клетки (при подозрении на пневмонию, дифференциальная диагностика со специфическим процессом);
· ЭКГ (при патологии сердечно-сосудистой системы);
· УЗИ органов брюшной полости;
· УЗИ плода (беременным);
· рентгенография придаточных пазух носа (по показаниям).
Диагностический алгоритм:
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез: см. амбулаторный уровень.
Физикальное обследование: см. амбулаторный уровень.
Лабораторные исследования:
ОАК: лейкопения, лейкоцитоз, относительный лимфоцитоз, моноцитоз (моноцитарная ангина), умеренное повышение СОЭ;
ОАМ: протеинурия, цилиндрурия, микрогематурия, цилиндрурия (при тяжелом течении генерализованных форм в результате токсического поражения почек).
БАК: повышение уровней АЛТ, АСТ, общего билирубина за счет прямой фракции, снижение общего белка, альбумина (при гепатитной форме), повышение уровня креатинина и мочевины в крови, гипонатриемия, гипокалиемия (при развитии ОПП);
Коагулограмма: снижение протромбинового индекса,удлинение протромбинового времени, удлинение АЧТВ, увеличение МНО (прия развитии ДВС-синдрома);
Окраска ликвора по Граму: определение Грам-положительных палочек.
Бактериологическое исследование мазка из зева, половых путей, крови, ликвора, мочи, кала и др.: выделение культуры Listeria monocytogenes и чувствительности возбудителя к антибиотикам;
ПЦР крови, ликвора, мазка из зева, половых путей: детекция ДНК Listeria spp.
РИФ, ИФА: выявление противолистериозных антител IgM,IgG (положительный результат).
РПГА: диагностический титр 1:200 и более, или четырехкратное и более нарастание титра антител в парных сыворотках; при титре реакции менее 1:200, специфичность результата должна быть подтверждена другим тестом (могут быть ложноотрицательные и ложноположительные результаты).
Инструментальные исследования:
· рентгенография органов грудной клетки: признаки пневмонии;
· электрокардиография: признаки диффузного поражения миокарда, нарушения ритма и проводимости, в тяжелых случаях признаки инфекционно-токсического миокардита;
· эхокардиография: признаки миокардита;
· УЗИ органов брюшной полости: гепато-и спленомегалия, признаки гепатита, холецистита, панкреатита;
· УЗИ почек: выявление признаков поражения почек;
· ЭЭГ: признаки судорожной активности, гибели мозга при энцефалите.
Перечень дополнительных диагностических мероприятий:
· бактериологическое исследование мазка из зева с определением чувствительности к антибиотикам;
· бактериологическое исследование крови на листериоз с определением чувствительности к антибиотикам;
· бактериологическое исследование мазка из ПКАс определением чувствительности к антибиотикам (при наличии ПКА, ВКА);
· бактериологическое исследование ликвора на листериоз с определением чувствительности к антибиотикам (при менингите);
· бактериологическое исследование мазка из влагалища и цервикального канала на листериоз с определением чувствительности к антибиотикам (у беременной женщины).
· окраска мазков ликвора по Граму в модификации Калины (грам-позитивные палочки);
· клинический анализ ликвора (давление, цитоз, белок, сахар, хлориды, белково-осадочная проба Панди);
· анализ ликвора на наличие фибриновой пленки;
· спинномозговая пункция (при наличии общей мозговой симптоматики и менингеальных симптомов);
· рентгенография органов грудной клетки: (при подозрении на пневмонию, отек легкого;
· ЭКГ (при патологии сердечно-сосудистой системы);
· ЭЭГ (при нарушении сознания);
· КТ головного мозга (для дифференциальной диагностики с сосудистыми заболеваниями головного мозга);
· МРТ головного мозга (для дифференциальной диагностики с объемным процессом в головном мозге).
Дифференциальный диагноз
— РПГА, ИФА (иерсиниоз)
-бак.посев кала на дизентерию
-бак.посев промывных вод на УПФ
-бак посев промывных вод, крови, кала, мочи на сальмонеллез
-РПГА с дизентерийным и сальмонеллезным антигенами в парных сыворотках
— ИФАIgM, IgG
— РПГА с листериозным антигеном
-ПЦР крови, кала
-инфекционный мононуклеоз
-лептоспироз
-иерсиниоз, гепатитная форма
— ИФА: обнаружение специфических антител ВЭБ специфичности (IgM VCA, IgG EA, IgG VCA, IgG-EBNA) с определением показателя индекса авидности
-ПЦР: обнаружение в крови ДНК вируса Эпштейна-Барр
-бак посев крови на иерсиниоз
-РПГА, ИФА, ПЦР (иерсиниоз)
-реакция микроагглютинации лептоспир (РМА)
-РПГА с лептоспирознм антигеном
-ИФА (выявление специфических антител IgM
-ПЦР крови, ликвора, мочи: детекция ДНК лептоспир
—
-ИФА IgM, IgG
— РПГА с листериозным антигеном
-ПЦР крови
Дифференциальный диагноз менингоэнцефалитической формы [9]
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| L-лизина эсцинат (L-lysine aescinat) |
| Альбумин человека (Albumin human) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Апротинин (Aprotinin) |
| Бриллиантовый зеленый (Brilliant green) |
| Бриллиантовый зеленый (Brilliant green) |
| Гепарин натрия (Heparin sodium) |
| Гидрокортизон (Hydrocortisone) |
| Гидроксиэтилкрахмал (Hydroxyethyl starch) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Допамин (Dopamine) |
| Инозин (Inosine) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетопрофен (Ketoprofen) |
| Клемастин (Clemastine) |
| Лоратадин (Loratadine) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Меропенем (Meropenem) |
| Метионин (Methionine) |
| Натрия ацетат (Sodium acetate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия лактат (Sodium lactate) |
| Натрия хлорид (Sodium chloride) |
| Никотинамид (Nicotinamide) |
| Нитрофурал (Nitrofural) |
| Норэпинефрин (Norepinephrine) |
| Пантопразол (Pantoprazole) |
| Парацетамол (Paracetamol) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Пефлоксацин (Pefloksatsina) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
| Сульфацетамид (Sulfacetamide) |
| Урсодезоксихолевая кислота (Ursodeoxycholic acid) |
| Фамотидин (Famotidine) |
| Фуросемид (Furosemide) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
| Янтарная кислота (Succinic acid) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: В амбулаторных условиях проводят лечение больных с первично-очаговыми формами.
Немедикаментозное лечение
Постельный режим –до нормализации температуры.
Диета: общий стол (№ 15), обильное питьё.
Медикаментозное лечение
Этиотропная терапия:
При лечении больных в условиях поликлиники целесообразно назначать один из нижеперечисленных антибиотиков:
· ципрофлоксацин, внутрь 0,5 г. 2 раза, 7-10 дней;
· амоксициллин/клавуланат, внутрь по 0,375-0,625 г 2-3 раза в сутки 7-10 дней;
или
· ко-тримоксазол, внутрь по 480 мг 2 раза в день 7-10 дней;
· азитромицин внутрь – в 1-й день по 1.0 г, затем в течение 4 дней – по 0,5 г 1 раз в день (или по 0,5 г в течение 5 дней);
· спирамицин по 3 млн. 2-3 раза в день в течение 5-7 дней.
Десенсибилизирующая терапия, один из нижеперечисленныхв течение 3-5 дней:
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки;
или
· лоратадин по 0,01 г внутрь 1 раз в сутки.
Симптоматическая терапия:
при ангинозной форме – полоскание горла дезинфицирующими растворами (фурациллин );
при генитальной форме – спринцевание;
при кожной форме – обработка первичных и вторичных кожных аффектов бриллиантовым зеленым 1% спиртовым раствором;
при конъюнктивальной форме – ципрофлоксацин 3мг\мл, 5 мл, глазные капли, сульфацетамид 30%-20 мл, глазные капли.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультации окулиста при поражении глаз;
· консультация гастроэнтеролога: при поражении ЖКТ;
· консультация хирурга для исключения острого живота;
· консультация нефролога при поражении почек
· консультация невропатолога при поражении ЦНС;
· консультация кардиолога при поражении сердца;
· консультация терапевта при развитии пневмонии и бронхитов
· консультация дерматолога при поражении кожных покровов;
· консультация акушер-гинеколога: при листериозе у беременных;
· медико-генетическая консультация (беременным по показаниям).
Профилактические мероприятия [8]:
Профилактические медицинские осмотры работников хозяйствующих субъектов проводятся через 1 – 2 месяца после окончания массового окота и отела животных, работников предприятий по переработке сырья и продукции животного происхождения – через 1–2 месяца после массового убоя животных.
Профилактическому лабораторному обследованию на листериоз подлежат:
· лица, временно привлекаемые к уходу за животными и к переработке сырья и продукции животного происхождения (через 1 – 2 месяца после сезонных работ);
· женщины детородного возраста по клиническим показаниям;
· беременные и роженицы с отягощенным акушерским анамнезом, патологическим течением беременности и/или родов, патологией предполагающей листериоз;
· новорожденные с подозрением на листериоз;
· трупы мертворожденных или умерших в первые дни жизни детей по показаниям.
При выявлении заболеваний листериозом среди людей, сельскохозяйственных и других животных проводится совместное обследование эпизоотического очага врачом-эпидемиологом территориального подразделения государственного органа в сфере санитарно-эпидемиологического благополучия населения и государственным ветеринарным врачом, государственным ветеринарно-санитарным инспектором.
Лица, контактные с больными листериозом, а также домашние животные, обследуются на листериоз.
Мониторинг состояния пациента: прогноз благоприятный, при железистой форме.
Индикаторы эффективности лечения:
· стойкая нормализация температуры тела;
· регресс симптомов заболевания;
· отрицательный результат бактериологического исследования мазка из зева, ПКА, мочи, кала.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия
Сбор жалоб и анамнеза:
· жалобы на повышение температуры, интоксикацию (головную боль, слабость, миалгии, тошноту, рвоту и т.д.);
· острое начало заболевания, присоединение признаков генерализации процесса (вторая волна лихорадки, нарастание симптомов интоксикации, появление сыпи и др.);
· данные эпидемиологического анамнеза.
Физикальное обследование:
оценка состояние сознания;
оценка состояния кожных покровов и видимых слизистых оболочек;
наличие/отсутствие на:
· температуры,
· желтухи,
· сыпи на коже,
· лимфаденопатии,
· гепатоспленомегалии,
· отеков,
· менингеального синдрома,
· очаговой неврологической симптоматики,
· признаков неотложных состояний (ИТШ, отек-набухание головного мозга, ДВС-синдром, ОПП и др),
· измерение гемодинамических показателей,
· определение клинических показаний для экстренной госпитализации.
Медикаментозное лечение
Неотложная помощь:
При ИТШ (все мероприятия проводятся во время транспортировки пациента в стационар):
· немедленное внутривенное введение 0,9% 800,0 мл раствора декстрозы и 400,0 р-раNaCl;
· катеризация локтевой вены;
· подача увлажненного кислорода.
При положительном менингеальном синдроме и общемозговых симптомах вводятся:
· преднизолон: 90-120 мг внутримышечно или внутривенно;
· фуросемид: 2-4 мл внутримышечно или внутривенно;
· увлажненный кислород.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Выбор тактики лечения осуществляется в соответствии с клинической формой болезни. Пациентам назначают антибиотики, как правило широкого спектра действия, к которым чувствительна большая часть штаммов. При необходимости могут назначаются жаропонижающие и антигистаминные препараты.
Чтобы не становиться источником заражения, пациент с установленным диагнозом должен проходить курс терапии в стенах МО.
Обследование беременных женщин проводится на ранних стадиях беременности при постановке на учет с обязательным проведением серологических, а в случае положительных серологических тестов – бактериологических исследований.
При положительных результатах бактериологических исследований на листерии проводится соответствующее антибактериальное и патогенетическое лечение.
При остром и хроническом листериозе, диагностированном в 1-ом и 2-ом триместрах беременности, вопрос о сохранении беременности должен решаться в каждом отдельном случае индивидуально, на консультативной основе в зависимости от тяжести заболевания и желания женщины; для решения вопроса о продолжении беременности должны быть использованы все доступные средства пренатальной диагностики.
Досрочное прерывание беременности при листериозе может быть осуществлено только в периоде реконвалесценции инфекции по показаниям.
Роды в остром периоде листериоза в любом сроке должны проводиться как преждевременные, риск родовой травмы должен быть сведен до минимума.
Женщине, родившей мертвого или больного листериозом ребенка проводится бактериологическое и серологическое исследование. При подтверждении диагноза проводится курс антибактериальной терапии.
Следует исключить из рациона беременных продукты пищевой индустрии для быстрого питания, не прошедшие длительной термообработки (гамбургеры, хот-доги), а также брынзу, мягкие сыры и сырое молоко и др. продукты с повышенным риском инфицирования (см. эпид.анамнез).
Необходим мониторинг за листериями в акушерских стационарах для профилактики внутрибольничного листериоза.
Медикаментозное лечение
Этиотропная терапия:
Резервные препараты при отсутствии эффекта: меропенем по 40 мг/кг каждые 8 часов
Резервные препараты при отсутствии эффекта:
меропенем по 40 мг/кг каждые 8 часов.
Этиотропная терапия проводится в течение 10-14 дней.
После определения антибиотикограммы выделенной культуры L.monocytogenes, следует переходить на чувствительные антибактериальные препараты.
Патогенетическая терапия
Дезинтоксикационная терапия:
обильное питье до 2.5-3.0 л;
при тяжелом течении: внутривенное введение:
· 0,9% раствора хлорида натрия;
· 5 % раствора глюкозы;
· 2 % раствора гидрокарбоната натрия.
Соотношение и количество этих растворов определяется особенностями течения болезни и прежде всего выраженностью электролитных нарушений, состоянием функций почек.
Объем инфузионнойтерапии рассчитывается исходя из суточной потребности организма в воде – 30мл/кг массы тела. Средний объем вводимых растворов для человека массой 60-80 кг составляет 1200-1500 мл/сут + патологические потери + объем возобновившегося диуреза.
При менингите:
Количество вводимой жидкости ограничивается.
Дегидратационная терапия:
· маннит (15% раствор) с фуросемидом и/или L-лизина эсцинат (5-10 мл) под контролем содержания Na+ крови. При содержании Na+крови на уровне верхней границы нормы и выше введение маннита противопоказано в связи с изменением осмомолярности крови и угрозой развития набухания клеток головного мозга. В этих случаях показано введение концентрированного раствора глюкозы 10%, 20% или 40% и 0,45% раствора NaCl.
Гормонотерапия (с целью профилактики тяжелых неврологических осложнений, уменьшения риска потери слуха):
· дексаметазон 0,2-0,5 мг/кг (в зависимости от степени тяжести) 2-4 раза в сутки не более 3-х суток (вследствие уменьшения воспаления мозга и снижения проницаемости ГЭБ).
При ИТШ:
• восстановление проходимости дыхательных путей, при необходимости – интубация трахеи и перевод на ИВЛ;
• постоянная оксигенация путем подачи увлажненного кислорода через маску или назальный катетер;
• обеспечение венозного доступа (катетеризация центральных/периферических вен);
• введение катетера в мочевой пузырь на срок до выведения больного из шока для определения почасового диуреза с целью коррекции проводимой терапии;
• мониторинг состояния больного – гемодинамика, дыхание, уровень сознания, характер и нарастание сыпи.
Последовательность введения препаратов при ИТШ:
· объем вводимых растворов 30 мл\кг масса тела больного;
· интенсивная инфузионная терапия:
кристаллоидные (физиологический раствор, ацесоль, лактосоль) и коллоидные (растворы гидроксиэтилкрахмала) растворы в соотношении 2:1.
Гормоны:
· при ИТШ 1 степени – преднизолон 2-5 мг/кг/сутки или гидрокортизон – 12,5 мг/кг/сутки;
· при ИТШ 2 степени – преднизолон 10-15 мг/кг/сутки или гидрокортизон – 25 мг/кг/сутки;
· при ИТШ 3 степени – преднизолон 20 мг/кг/сутки или гидрокортизон – 25-50 мг/кг/сутки.
При стабилизации АД – фуросемид 1%- 40-60 мг;
При ДВС-синдроме [9]:
При повышенной агрегационной активности тромбоцитов пентоксифиллин по 100 мг в/в 2 раза в сутки.
При наличии дефицита антитромбина III – инфузия СЗП в дозе 3-3,5 мл/кг/сутки.
При фибринолитическом варианте ДВС- ингибиторы протеаз (апротинин сначала в/в болюсно 70-100тыс. ЕД, а затем в виде в/в непрерывной инфузии – до 500 тыс. ЕД/сутки) в сочетании с этамзилатом по 250 мг в/в 4-6 раз в сутки.
Ингибиторы протеаз и нефракционированный гепарин.
Лечение ОПП (Согласно клинического протокола диагностики и лечения ОПП (острое почечное повреждение)).
При гепатитной форме:
· урсодезоксихолевая кислота, капсулы 450, 500 мг однократно (при холестазе).
Этиотропная терапия лептоспироза у беременных:
Показанием к этиотропной терапии листериоза во время беременности (во втором – третьем триместре) является:
· при генитальной форме с наличием выраженных воспалительных процессов и выделение культуры Listeriamonocytogenes из половых путей беременной;
· генерализованные формы с положительными результатами серологического и/или бактериологического исследований, ПЦР;
· тяжелое течение первично-очаговых и вторично-очаговых форм, подтвержденных серологически и /или бактериологически.
В течение первого триместра беременности лечение антибиотиками проводится только по жизненным показаниям:
· генерализованные формы листериоза;
· тяжелое течение первично-очаговых и вторично-очаговых форм.
Контроль за результатами проведенного лечения должен быть микробиологическим (отрицательный результат бак.посева).
Антибактериальные препараты (один из ниже перечисленных в среднетерапевтических дозах):
· ампициллин;
· цефалоспорины (внутримышечно и/или внутривенно при генерализованных форах, отсутствии эффекта от ампициллина).
Перечень основных лекарственных средств:
· амоксициклин, капсулы 500 мг;
· ампициллин, порошок для приготовления раствора для инъекций для внутримышечного во флаконе 1 г;
· цефтриаксон, порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г;
· цефотаксим, порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г;
· цефуроксим, порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 750 мг, 1,5 г;
· цефепим, порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 500 мг, 1,0 г, 2,0 г.
· ципрофлоксацин, раствор для инфузий 0,2%, 200 мг/100 мл; 1% раствор в ампулах по 10 мл (концентрат, подлежащий разведению); таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг;
· пефлоксацин раствор для инфузий; таблетки, покрытые оболочкой 400 мг левофлоксацин раствор для инфузий, таблетки, покрытые оболочкой 500 мг;
· меропенем, порошок для приготовления раствора для инфузий по 1000 мг во флаконах по 100 мл;
· бриллиантовый зеленый 1% спиртовый раствор, 20 мл, для наружного применения;
· ципрофлоксацин 3мг\мл, 5 мл, глазные капли;
· сульфацетамид 30%-20 мл, глазные капли.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, цефалоспорин III поколения | цефтриаксон | Антибиотик цефалоспоринового ряда широкого спектра действия Активен в отношении грам «+», грам «-» патогенов. Активен в отношении Listeriamonocytogenes Биодоступность 100% Хорошо проникает в ткани и жидкости, через ГЭБ. Период полувыведения 8-24ч. | Несовместим с этанолом, НПВП Побочные эффекты: Алергические реакции, Анемия, лейкопения, лимфопения, нейтропения, гранулоцитопения, тромбоцитопения, тромбоцитоз, базофилия; носовые кровотечения, гемолитическая анемия. Увеличение (уменьшение) протромбинового времени, гематурия, повышение активности ЩАЛТ, АСТ, гипербилирубинемия, гиперкреатининемия, повышение концентрации мочевины, глюкозурия. | А |
| Антибиотик, цефалоспорин I поколения | цефазолин | Действует бактерицидно. Обладает широким спектром антимикробного действия. Активен как в отношении грамположительныхАктивен в отношении грам «+», грам «-» патогенов. Активен в отношении Listeriamonocytogenes | Повышенная чувствительность к препаратам группы цефалоспоринов и другим бета-лактамным антибиотикам. | А |
| Антибиотик, цефалоспорин II поколения | цефуроксим | Оказывает бактерицидное действие. Высокоактивен в отношении грам «+», грам «-» патогенов. Активен в отношении Listeriamonocytogenes | Неактивен в отношении Clostridiumdifficile, Pseudomonasspp., Campylobacterspp., Acinetobactercalcoaceticus, Listeriamonocytogenes, устойчивые к метициллину штаммы Staphylococcusaureus, Staphylococcusepidermidis, Legionellaspp., Streptococcus (Enterococcus) faecalis, Morganellamorganii, Proteusvulgaris, Enterobacterspp., Citrobacterspp., Serratiaspp., Bacteroidesfragilis. | А |
| Антибиотик, цефалоспорин III поколения | цефотаксим | Антибиотик широкого спектра действия. Оказывает бактерицидное действие., Высокоактивен в отношении грам «+», грам «-» патогенов.Активен в отношении Listeriamonocytogenes | Устойчив к большинству бета-лактамаз грамположительных и грамотрицательных микроорганизмов. | |
| Фторхинолоны | ципрофлоксацин | Активен в отношении грам «+», грам «-» патогенов. Бактерицидно действует на Listeriamonocytogenes Высокие концентрации препарата наблюдаются в желчи, легких, почках, печени, желчном пузыре, матке, семенной жидкости, ткани простаты, миндалинах, эндометрии, фаллопиевых трубах и яичниках. Концентрация препарата в этих тканях выше, чем в сыворотке. Ципрофлоксацин также хорошо проникает в кости, глазную жидкость, бронхиальный секрет, слюну, кожу, мышцы, плевру, брюшину, лимфу. | Противопоказания беременность; период грудного вскармливания; детский и подростковый возраст до 18 лет; повышенная чувствительность к ципрофлоксацину или другим препаратам из группыфторхинолонов. Больным с эпилепсией, приступами судорог в анамнезе, сосудистыми заболеваниями и органическими поражениями мозга в связи с угрозой развития побочных реакций со стороны ЦНС ципрофлоксацин следует назначать только по жизненным показаниям При возникновении болей в сухожилиях или при появлении первых признаков тендовагинита лечение следует прекратить в связи с тем, что описаны отдельные случаи воспаления и даже разрыва сухожилий во время лечения фторхинолонами. | A |
| ФторхинолонI поколения | пефлоксацин | Противомикробное средство широкого спектра действия, Препарат активен по отношению к таким грамположительным аэробам: золотистый стафилококк (включая бактерии устойчивые к метициллину, синтезирующие и не синтезирующие пенициллиназу); стрептококки; дифтерийная палочка; листерии. Легко проникает в разные ткани и жидкости организма: В спинномозговой жидкости обнаруживается в достаточном количестве, как при воспаленных, так и невоспаленных мозговых оболочках, особенно при повторных инъекциях в больших дозировках. Пефлоксацин назначают при инфекциях мочеполовой системы и заболеваниях, передающихся половым путем: лор-органов и дыхательной системы: При инфекционно-воспалительных заболеваниях ЖКТ: При инфекциях ЦНС: менингоэнцефалит. При воспалении кожных покровов, скелета и мягких тканей | Абсолютные противопоказания: аллергия на действующее вещество и вспомогательные компоненты; эпилепсия; гемолитическая анемия, вызванная дефицитом глюкозо-6-фосфатдегидрогеназы; беременность; грудное вскармливание; лицам моложе 18 лет. При возникновении болей в сухожилиях или при появлении первых признаков тендовагинита лечение следует прекратить в связи с тем, что описаны отдельные случаи воспаления и даже разрыва сухожилий во время лечения фторхинолонами | А |
| ФторхинолонII поколения | левофлоксацин | Действует на листерии бактерицидно. |
Благодаря левовращающейся формуле имеет более высокую эффективность, чем другие фтохинолоны
Биодоступность после внутреннего употребления достигает 100%.
На величину и скорость всасывания мало влияет прием пищи одновременно с таблетками.
Проникает в ткани и органы хорошо, особенно в легкие, патологический секрет бронхов, органы мочеполовой системы, ткани предстательной железы, полиморфноядерные лейкоциты, слизистую оболочку бронхов, ликвор, костную ткань и альвеолярные макрофаги.
Беременность, лактация, возраст до 18 лет.
Назначается с осторожностью при:
высоком риске почечной недостаточности у лиц гериатрического профиля;.
При возникновении болей в сухожилиях или при появлении первых признаков тендовагинита лечение следует прекратить в связи с тем, что описаны отдельные случаи воспаления и даже разрыва сухожилий во время лечения фторхинолонами
Оказывает влияние на энтерогепатическую циркуляцию желчных солей, уменьшая реабсорбцию в кишечнике эндогенных более гидрофобных и потенциально токсичных соединений
транзиторное повышение активности печеночных трансаминаз, кожный зуд, аллергические реакции, редко-диарея.
Противопоказан при беременнности.
головокружениеголовная боль, сонливость, аллергические реакции.
После приёма препарата внутрь различий в абсорбции, метаболизме или выведении препарата, связанных с возрастом пациентов, не отмечается.
Может назначаться при нарушении функции печени и почек
.
· анамнестические сведения о приступах бронхиальной астмы, крапивнице, остром рините, связанных с применением ацетилсалициловой кислоты или других НПВП, а также любыми препаратами, подавляющими выработку простагландинов;
Препарат не рекомендуют применять в III триместре беременности (возможно подавление сократительной способности матки и преждевременное закрытие артериального протока у плода).
Повышение риска развития сердечно-сосудистых осложнений.
В незначительной степени действует на ЦОГ-1, практически не препятствуя образованию простагландина Е2 изарахидоновой кислоты в физиологических условиях, благодаря чему снижается количество побочных эффектов препарата.
Быстро всасывается при приеме внутрь. У больных с почечной недостаточностью, а также у детей и лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется.
эрозивно-язвенные поражения ЖКТ (в фазе обострения),
печеночная,
почечная недостаточность (клиренс креатинина — менее 30 мл/минут),
беременность
период лактации
алкоголизм наркозависимость
С осторожностью применять при Артериальная гипертензиии, сердечной недостаточности, сахарном диабете 2 типа.
.
Хирургическое вмешательство: нет.
Показания для консультации специалистов:
· консультации окулиста при поражении глаз;
· консультация хирурга для исключения острого живота;
· консультация нефролога при поражении почек
· консультация невропатолога при поражении ЦНС;
· консультация кардиолога при поражении сердца;
· консультация пульмонолога при развитии пневмонии и бронхитов
· консультация дерматолога при поражении кожных покровов;
· консультация акушер-гинеколога: при листериозе у беременных;
· консультация реаниматолога: для определения показаний перевода в ОРИТ;
· медико-генетическая консультация (беременным по показаниям).
Показания для перевода в отделение интенсивной терапии и реанимации:
· менингоэнцефалитическая форма, тяжелое течение;
· генерализованные формы, тяжелое течение;
· инфекционно-токсический шок;
· отек-набухание головного мозга;
· ОПП;
· ДВС-синдром;
· острая печеночная недостаточность;
· острая сердечно-сосудистая и дыхательная недостаточность;
· полиорганная недостаточность.
Индикаторы эффективности лечения:
· стойкая нормализация температуры;
· отсутствие интоксикации;
· отсутствие или значительное уменьшение симптомов заболевания;
· санация СМЖ при менингите;
· отрицательные результаты бактериологического исследования (однократно).
Дальнейшее ведение [8]:
Реконвалесценты выписываются из стационара после клинического выздоровления и однократного отрицательного результата бактериологического исследования. Диспансеризация за переболевшими листериозом лицами проводится в течение 1 года с обязательным ежеквартальным проведением специфических лабораторных исследований.
Допуск переболевших листериозом лиц на работу и в организованные коллективы проводится без ограничений после клинического выздоровления и отрицательного результата бактериологического исследования.
Госпитализация
Показания для экстренной госпитализации:
· первично-очаговые формы – тяжелое течение, при отсутствии эффекта от амбулаторного лечения;
· генерализованные формы;
· вторично-очаговые формы, тяжелое течение;
· развитие осложнений (ИТШ, ДВС-синдром, ОПП);
· беременные женщины до 30 недель гестации (после 30 недель показана госпитализация в родильный дом).
Показания для плановой госпитализации:
· первично-очаговые формы среднетяжелого течения при невозможности изоляции;
· работники пищевых предприятий, и им приравненные.
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
| АД | артериальное давление |
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| БАК в/в | биохимический анализ крови внутривенно |
| в/м | внутримышечно |
| ВГ | вирусный гепатит |
| ВКА | Вторичный кожный аффект |
| ВОП | врач общей практики |
| ВР | время рекальцификации |
| ДВС | диссеминированное внутрисосудистое свертывание |
| ИВЛ | искусственная вентиляция легких |
| ИТШ | инфекционно-токсический шок |
| ИФА | иммуноферментный анализ |
| КИЗ | кабинет инфекционных заболеваний |
| КТ | компьютерная томография |
| КЩР | кислотно-щелочное равновесие |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОПП | острое повреждение почек |
| ОППН | острая печеночно-почечная недостаточность |
| ОРИТ | отделение реанимации и интенсивной терапии |
| ОЦК | объем циркулирующей крови |
| ПКА | первичный кожный аффект |
| ПМСП | первичная медико-санитарная помощь |
| ПЦР | полимеразная цепная реакция |
| РИФ | реакция иммунофлюоресценции |
| РПГА | реакция пассивной гемагглютинации |
| СЗП | свежезамороженная плазма |
| СМЖ | спинномозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
| СПОН | синдром полиорганной недостаточности |
| УЗИ | ультразвуковое исследование |
| УПФ | Условно-патогенная флора |
| ЦВД | центральное венозное давление |
| ЭКГ ЭЭГ | Электрокардиография Электроэнцефалография |
Список разработчиков протокола:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный инфекционист МЗСР РК.
2) Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
3) Шопаева Гульжан Амангельдиевна – доктор медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», профессор кафедры инфекционных и тропических болезней.
4) Мажитов Талгат Мансурович – доктор медицинских наук, АО «Медицинский университет Астана» профессор кафедры клинической фармакологии.
Конфликт интересов: отсутствует.
Список рецензентов:
— Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
— Баешева Динагуль Аяпбековна – доктор медицинских наук, профессор, РГП на ПХВ Медицинский университет «Астана», заведующая кафедрой детских инфекций, председатель Республиканского общественного объединения «Общество врачей-инфекционистов».
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.