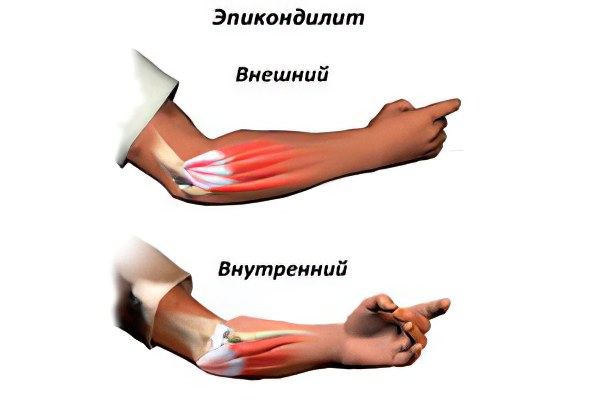
Локоть теннисиста как лечить
Локоть теннисиста как лечить
Латеральный эпикондилит – это воспаление в области прикрепления мышц к наружному надмыщелку плеча. Заболевание возникает вследствие мышечного перенапряжения. Развивается постепенно. Сопровождается снижением силы разгибателей кисти и пальцев, жжением или болью по наружной поверхности локтя. Диагноз выставляется на основании клинических данных, в ходе дифференциальной диагностики может назначаться рентгенография и другие инструментальные исследования. Лечение обычно консервативное: покой, анальгетики, противовоспалительные препараты, в последующем – специальные упражнения. При длительном течении и неэффективности консервативной терапии выполняются хирургические операции.
МКБ-10
Общие сведения
Латеральный эпикондилит – воспалительный процесс области локтя, в месте, где мышцы прикрепляются к наружному надмыщелку плеча. В травматологии и ортопедии достаточно широко распространенная патология, чаще выявляется в возрасте 30-50 лет. Болеют преимущественно спортсмены и люди, которым в силу бытовых или профессиональных обязанностей часто приходится выполнять интенсивные повторяющиеся движения руками. Как правило, страдает «ведущая» конечность – левая у левшей и правая у правшей. В отдельных случаях поражаются обе верхние конечности.
Причины
Латеральный эпикондилит часто является следствием неправильной техники удара при занятиях теннисом, поэтому болезнь называют «локтем теннисиста». Однако данным заболеванием страдают не только спортсмены, но и люди, которым приходится подолгу держать разогнутую руку на весу или многократно поднимать что-либо выпрямленной кистью. Латеральный эпикондилит может возникать у маляров, художников, плотников, садовников, мясников, поваров, автослесарей и у людей, которые выполняют аналогичную работу в быту (например, на даче).
Патанатомия
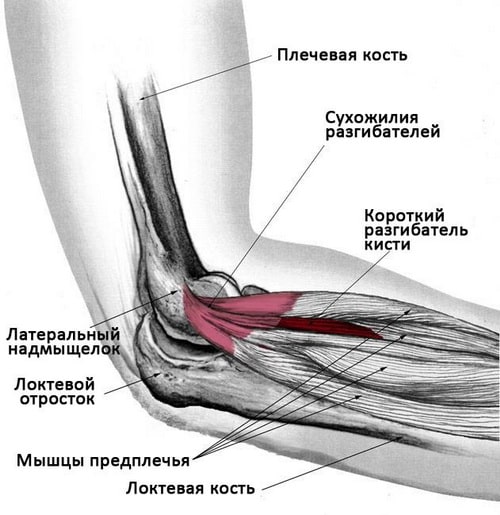
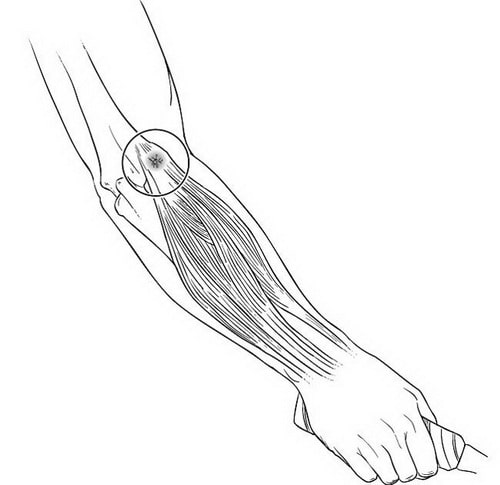
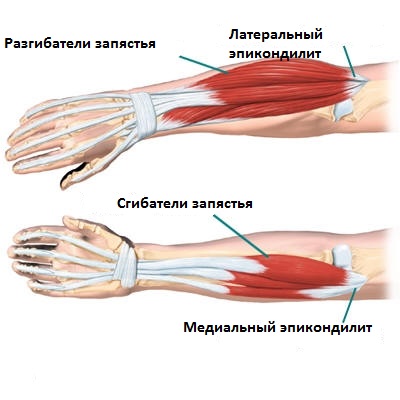
Латеральный надмыщелок – небольшой бугорок, расположенный немного выше локтевого сустава на наружной поверхности плечевой кости. Это анатомическое образование является местом прикрепления нескольких мышц: короткого лучевого разгибателя кисти, локтевого разгибателя кисти, разгибателя мизинца и разгибателя пальцев, которые в верхней части соединяются в одно общее сухожилие. При повторяющихся движениях (обычно – поднятии чего-либо вытянутой кистью) сухожилие начинает страдать от постоянной перегрузки. В его ткани образуются микроразрывы. Из-за микротравм сухожилие воспаляется, поврежденные клетки замещаются соединительной тканью. Происходит постепенное перерождения сухожилия – оно увеличивается в объеме и, вместе с тем, становится более уязвимым при нагрузках.
Симптомы латерального эпикондилита
Заболевание развивается постепенно, травма в анамнезе, как правило, отсутствует. Вначале пациенты отмечают неприятные ощущения или незначительные нестойкие боли в области локтя. В последующем болевой синдром прогрессирует, боль становится постоянной, отдает в предплечье, препятствует выполнению бытовых или профессиональных обязанностей. Снижается сила мышц-разгибателей пальцев и кисти. При осмотре область локтя не изменена, отек и гиперемия отсутствуют. Движения в полном объеме. Пальпаторно определяется болезненность по наружной поверхности локтя с максимумом в точке, расположенной чуть кнаружи и кпереди от наружного надмыщелка.
Диагностика
Диагноз устанавливают на основании характерного анамнеза и клинической картины заболевания. В ходе обследования исключают остеохондропатию, артрит локтевого сустава, компрессионную нейропатию заднего межкостного или лучевого нерва и шейную радикулопатию. Для оценки состояния костных структур проводят рентгенографию локтевого сустава – при эпикондилите изменения, как правило, отсутствуют. Для выявления патологии со стороны периферических нервов назначают консультацию невролога, рентгенографию шейного отдела позвоночника и электрофизиологическое исследование (ЭМГ, ЭНГ).
Лечение латерального эпикондилита
Лечение обычно консервативное, осуществляется ортопедом-травматологом. Целью терапии является устранение воспаления, облегчение боли и укрепление мышц. На начальной стадии применяют НПВП и криотерапию, рекомендуют ограничить нагрузку на сустав. В некоторых случаях используют ортезы. В последующем назначают занятия ЛФК, включающие в себя вначале изометрические, а затем эксцентрические и концентрические упражнения. При упорном болевом синдроме выполняют блокады, вводя в воспаленную область глюкокортикостероидные препараты.
При латеральном эпикондилите используют четыре методики: послабляющую операцию Гойманна (надсечение сухожилий), иссечение измененных тканей с последующей фиксацией сухожилия к кости, удаление синовиальной сумки вместе с кольцевой связкой и удлинение сухожилия. Операцию выполняют в плановом порядке в условиях ортопедического или травматологического отделения под проводниковой анестезией или общим наркозом. После хирургического вмешательства на руку накладывают гипс, в послеоперационном периоде назначают ЛФК. Упражнения с сопротивлением разрешают выполнять через месяц после операции.
Исход консервативной терапии и хирургического лечения латерального эпикондилита, как правило, благоприятный. Более 90% пациентов полностью излечиваются и возвращаются к прежним нагрузкам. При консервативной терапии симптомы обычно исчезают через 3-4 недели, возобновление значительных нагрузок возможно через несколько месяцев. Восстановительный период после операции также длится несколько месяцев. В отдельных случаях после хирургического лечения возникает слабость мышц, незначительно или умеренно ограничивается двигательная активность (например, при поднятии тяжестей).
Прогноз и профилактика
Профилактика латерального эпикондилита у теннисистов включает в себя отработку правильной техники удара, использование подходящего снаряжения и фиксацию локтя эластичной повязкой. Людям, выполняющим повторяющиеся движения руками, рекомендуют улучшить эргономику рабочего места, делать перерывы во время работы и по возможности ограничить нагрузку на мышцы разгибатели.
Эпикондилит – это дегенеративно-воспалительное поражение тканей в области локтевого сустава. Развивается в местах прикрепления сухожилий внутренней и наружной поверхности предплечья к, соответственно, внутреннему и наружному надмыщелкам плечевой кости. Патология развивается постепенно, проявляется болью в локтевом суставе, усиливающейся при разгибании (при наружном эпикондилите) и при хватании (при внутреннем эпикондилите). Лечение обычно консервативное: коррекция нагрузки на сустав, иммобилизация, физиотерапия, ЛФК.
МКБ-10
Общие сведения
Эпикондилит – дегенеративно-дистрофический процесс в области прикрепления сухожилий мышц предплечья к надмыщелкам плечевой кости и окружающих эти сухожилия тканях. В зависимости от локализации проявляется локальной болью по наружной или внутренней поверхности локтевого сустава. Развивается в результате хронической перегрузки мышц предплечья. Диагноз эпикондилита выставляется на основании характерных клинических данных. Лечение консервативное, прогноз благоприятный.
Эпикондилит локтевого сустава является одним из наиболее распространенных заболеваний опорно-двигательного аппарата. При этом точно оценить частоту заболеваемости не представляется возможным, поскольку большое количество пациентов из-за слабо выраженной симптоматики не обращаются к врачам. Болезнь обычно развивается в возрасте 40-60 лет, при этом у правшей чаще поражается правая, а у левшей – левая рука.
Причины эпикондилита
Поражение в области наружного (латерального) надмыщелка называют локтем теннисиста, поскольку эта болезнь часто наблюдается у игроков в теннис. Однако гораздо чаще заболевание развивается в связи с профессиональной деятельностью. Причиной эпикондилита становятся стереотипные, постоянно повторяющиеся движения – разгибание предплечья и его вращение кнаружи. Наружным эпикондилитом нередко страдают массажисты, работники строительных специальностей (маляры, плотники, каменщики), трактористы, доярки, разнорабочие. Болезнь чаще развивается у мужчин.
Внутренний (медиальный) эпикондилит, который также называют локтем гольфиста, возникает при повторяющихся движениях небольшой интенсивности и развивается преимущественно у людей, занимающихся легким физическим трудом – швей, машинисток и т. д. Заболевание чаще наблюдается у женщин.
Патогенез
В результате хронической перегрузки и повторных микротравм в ткани сухожилия развивается дегенеративный процесс, сопровождающийся воспалением окружающих тканей. Образуются мелкие рубцы, которые еще больше ослабляют устойчивость сухожилия к нагрузкам, что, в свою очередь, способствует увеличению количества микроповреждений. В отдельных случаях симптомы эпикондилита возникают после прямой травмы. Врожденная слабость связочного аппарата увеличивает риск развития этого заболевания и обуславливает его более тяжелое течение.
Симптомы эпикондилита
При латеральном эпикондилите наблюдается четко локализованная боль по наружной поверхности локтевого сустава, возникающая при разгибании и вращении кисти кнаружи. При исследовании мышечной силы определяется ослабление мышц с больной стороны при вращении кисти кнаружи и сопротивлении захвату. Текст кофейной чашки (боль при попытке поднять со стола наполненную жидкостью чашку) обычно положительный. При надавливании на латеральный мыщелок определяется явная, но не острая болезненность.
При медиальном эпикондилите боль локализуется по внутренней поверхности локтевого сустава. При исследовании мышечной силы отмечается ослабление мышц с больной стороны при хватании. Выявляется усиление боли при пронации под прямым углом и сгибании предплечья с сопротивлением. При пальпации определяется болезненность и уплотнение в нижней части медиального надмыщелка. Тест доения (усиление боли при имитации доения) положительный.
Диагностика
Диагноз эпикондилита выставляется на основании жалоб больного и данных внешнего осмотра. Дополнительные исследования обычно не требуются. Дифференциальная диагностика эпикондилита проводится с заболеваниями собственно локтевого сустава (асептическим некрозом суставных поверхностей, артритом) и туннельными синдромами: (синдромом кубитального канала – ущемлением локтевого нерва и синдромом круглого пронатора – ущемлением срединного нерва). Обычно постановка диагноза не вызывает затруднений.
При артрите боль возникает в области самого локтевого сустава, а не в области надмыщелка, при этом она более «размытая», а не локализованная в четко определенной области. Может развиваться сгибательная контрактура локтевого сустава. При ущемлении нервов наблюдается неврит и характерная для него неврологическая симптоматика – отмечаются нарушения чувствительности в зоне иннервации и снижение силы иннервируемых мышц.
Если эпикондилит развивается у людей молодого возраста, следует исключить синдром гипермобильности суставов (ГМС), обусловленный врожденной слабостью соединительной ткани. Для этого врач изучает анамнез жизни, обращая внимание на частоту возникновения растяжения связок, тендинитов, острых и хронических артралгий и болей в спине. Кроме того, о наличии ГМС может свидетельствовать продольное и поперечное плоскостопие, а также увеличение подвижности суставов.
Дополнительные методы исследований для диагностики эпикондилита обычно не используются. В отдельных случаях для исключения травматического повреждения (перелома надмыщелка) выполняется рентгенография. При затруднении дифференциальной диагностики между эпикондилитом и туннельным синдромом может назначаться МРТ. При подозрении на воспалительные заболевания суставов выполняется анализ крови для исключения признаков острого воспаления.
Лечение эпикондилита
Лечение осуществляется амбулаторно врачом травматологом-ортопедом. Схема и методы терапии эпикондилита определяются с учетом выраженности функциональных нарушений, длительности заболевания, а также изменений со стороны мышц и сухожилий. Основные цели лечения:
Режим
Если болевой синдром при эпикондилите выражен нерезко, и больной обращается к врачу в основном для того, чтобы выяснить причину появления неприятных ощущений в локтевом суставе, достаточно будет порекомендовать пациенту соблюдать охранительный режим – то есть, внимательно следить за собственными ощущениями и исключать движения, при которых появляется боль.
Если больной эпикондилитом занимается спортом или его работа связана с большими физическими нагрузками на мышцы предплечья, необходимо на время обеспечить покой пораженной области. Пациенту выдают больничный лист или рекомендуют временно прекратить тренировки. После исчезновения болей нагрузку можно возобновить, начиная с минимальной и постепенно увеличивая. Кроме того, больному рекомендуют выяснить и устранить причину перегрузки: пересмотреть спортивный режим, использовать более удобные инструменты, изменить технику выполнения определенных движений и т. д. При хроническом течении эпикондилита с частыми обострениями пациентам рекомендуют прекратить занятия спортом или перейти на другую работу, ограничив нагрузку на мышцы предплечья.
Иммобилизация
При выраженном болевом синдроме в острой стадии эпикондилита необходима кратковременная иммобилизация. На локтевой сустав накладывают легкую гипсовую или пластиковую лонгету сроком на 7-10 дней, фиксируя согнутый локтевой сустав под углом 80 градусов и подвешивая руку на косыночной повязке. При хроническом течении эпикондилита пациенту рекомендуют в дневное время фиксировать локтевой сустав и область предплечья эластичным бинтом. На ночь бинт обязательно нужно снимать.
Физиотерапия
Если симптомы эпикондилита появились после травмы, следует в течение первых дней прикладывать к пораженной области холод (пузырь со льдом, завернутый в полотенце). Пациентам, страдающим эпикондилитом, в остром периоде назначают физиолечение: ультразвук, фонофорез (ультразвук с гидрокортизоном), парафин, озокерит и токи Бернара.
По окончании острой фазы эпикондилита пациенту назначают электрофорез с йодистым калием, новокаином или ацетилхолином, УВЧ и согревающие компрессы на область поражения. Кроме того, начиная с этого момента пациенту с эпикондилитом показана лечебная гимнастика – повторное кратковременное переразгибание кисти. Такие движения способствуют повышению эластичности соединительнотканных структур и уменьшают вероятность последующих микротравм. В восстановительном периоде для восстановления объема движений и предупреждения мышечной атрофии назначается массаж и грязелечение.
Медикаментозная терапия
Болевой синдром при эпикондилите обусловлен воспалительным процессом в мягких тканях, поэтому при этом заболевании определенный эффект оказывают нестероидные противовоспалительные средства. НПВП применяют местно, в виде мазей и гелей, поскольку воспаление при эпикондилите носит локальный характер. Назначение нестероидных противовоспалительных препаратов перорально или внутримышечно в современной травматологии и ортопедии при эпикондилите не практикуется из-за их недостаточной результативности и неоправданного риска развития побочных эффектов.
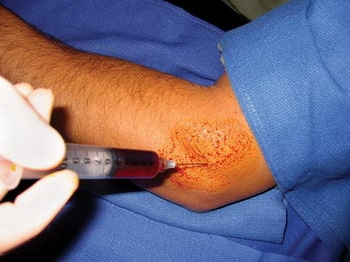
При упорных болях, не ослабевающих в течение 1-2 недель, выполняют лечебные блокады с глюкокортикостероидами: бетаметазоном, метилпреднизолоном или гидрокортизоном. Следует учитывать, что при использовании метилпрендизолона и гидрокортизона в течение первых суток будет наблюдаться усиление болей, обусловленное реакцией тканей на эти препараты.
Глюкокортикостероидный препарат смешивают с анестетиком (обычно лидокаином) и вводят в область максимальной болезненности. При наружном эпикондилите выбор места инъекции не представляет затруднений, блокада может проводиться в положении пациента как сидя, так и лежа. При внутреннем эпикондилите для проведения блокады пациента укладывают на кушетку лицом вниз с вытянутыми вдоль тела руками. Такое положение обеспечивает доступность зоны внутреннего надмыщелка и, в отличие от положения сидя, исключает случайное повреждение локтевого нерва во время процедуры.
При консервативной терапии без применения глюкокортикостероидов болевой синдром при эпикондилите обычно полностью устраняется в течение 2-3 недель, при проведении блокад – в течение 1-3 дней. В редких случаях наблюдаются упорные боли, не исчезающие даже после инъекций глюкокортикостероидных препаратов. Вероятность такого течения увеличивается при хроническом эпикондилите с частыми рецидивами, синдроме гипермобильности суставов и двухстороннем эпикондилите.
Хирургическое лечение
Если болевой синдром сохраняется в течение 3-4 месяцев, показано хирургическое лечение – иссечение пораженных участков сухожилия в области его прикрепления к кости. Операция проводится в плановом порядке под общим наркозом или проводниковой анестезией. В послеоперационном периоде накладывается лонгета, швы снимают через 10 дней. В последующем назначается восстановительная терапия, включающая в себя лечебную физкультуру, массаж и физиотерапевтические процедуры.
Эпикондилит (локоть теннисиста, локоть гольфиста)
Эпикондилит (локоть теннисиста, локоть гольфиста)
Изначально считается, что заболевание возникает от воспалительного процесса с участием радиальной плечевой сумки, синовиальной оболочки, надкостницы и кольцевой связки. В 1979 году Nirschl и Pettrone описали свои наблюдения как дезорганизацию нормальной архитектуры коллагена фибробластами, которые при недостаточной сосудистой сети в этой зоне вызывают процесс, названный ими ангиофибропластической гиперплазией, позднее описанный как «ангиофибропластический тендиноз». Со временем рубцовая ткань, возникающая вследствие этих процессов, замещает нормальную ткань, что еще больше ослабляет ткани, и подвергает их большему риску повреждений. Продолжение этого цикла травм и несовершенная регенерация ухудшают биомеханику, нарушают работу мышц и приводят к появлению симптоматики.

Кроме того, в программу реабилитации включены меры, способствующие постепенному увеличению мышечной силы, эластичности и функциональности, для того, чтобы вернуть трудоспособность или возможность продолжать занятия спортом. В реабилитации важно ликвидировать любые биомеханические нарушения, которые могли привести к изначальной травматизации.
Притом, что консервативное лечение нередко бывает успешным, иногда возникает необходимость инструментальных методов обследования, таких как МРТ или УЗИ. Эти исследования необходимы для верификации наличия кальцинатов, степени повреждения сухожилий, наличия костных разрастаний и при планировании оперативных методов лечения. Дифференциальный диагноз необходимо бывает провести при латеральном эпикондилите с переломом, остеоартрозом, туннельным синдромом. При подозрении на медиальный эпикондилит, необходимо исключить медиальной остеоартроз, повреждение медиальной связки и невропатию локтевого нерва, хотя эти состояния могут иметь место одновременно с эпикондилитом.
Симптомы и диагностика

При медиальном эпикондилите боль локализуется в медиальной части локтя. Симптоматика (боль) у пациентов с медиальным эпикондилитом развивается постепенно (за исключением острой травмы). Отмечается также слабость мышц при хватании. В анамнезе у пациентов могут быть занятия гольфом, баскетболом, волейболом. При пальпации в области сухожилий сгибателей-пронаторов (5-10 мм и дистальней средней части медиального надмыщелка) отмечается уплотнение и болезненность. Кроме того, боль усиливается при сопротивлении запястьем сгибанию предплечья и пронации под углом 90°. Сгибательные контрактуры могут развиваться у профессиональных спортсменов из-за мышечной гипертрофии. Дифференцировать медиальный эпикондилит необходимо с туннельным синдромом и невритом локтевого нерва. Существует простой тест «доения» (имитация доения), вызывающий усиление болей при медиальном эпикондилите.
Однако иногда возникает необходимость инструментальной диагностики (визуализации) для дифференциальной диагностики с другими заболеваниями Отмечено, что у 5% людей с первичным диагнозом латеральный эпикондилит имеется радиальный туннельный синдром. Радиальный туннельный синдром представляет собой сдавление заднего межкостного нерва (глубокая ветвь лучевого нерва) в радиальном туннеле. У многих пациентов с этим синдромом в анамнезе отмечалась деятельность, связанная с частой пронацией и супинацией предплечья. Наиболее частой находкой на МРТ при радиальном туннельном синдроме является отек, денервация или атрофия в мышцах, иннервируемых задним межкостным нервом.
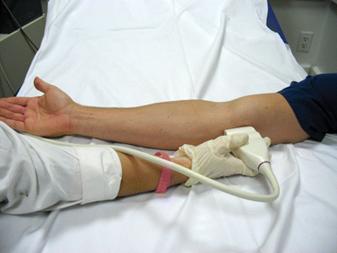
МРТ – диагностика помогает поставить точный диагноз. Но нормальная визуализация возможна только на аппаратах высокопольных (мощность магнитного поля 1 тесла и более).
УЗИ – достаточно информативный метод исследования, позволяющий визуализировать эту патологию.
ЭМГ – исследование необходимо только при признаках нарушения проводимости (при туннельных синдромах и невритах).
Лечение эпикондилита
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Лечение эпикондилита
Избавление от боли в локте – длительный процесс, к которому надо отнестись добросовестно. Для лечения эпикондилита госпитализация не нужна. Схема терапии расписывается врачом, она зависит от квалификации специалиста, длительности болезни и степени дисфункции предплечья.
Основные цели лечения:
Если эпикондилит возник как следствие другого заболевания, то сначала лечат основной недуг (ревматизм, подагру, остеоартрит, бактериальную инфекцию и т.д.) Помимо этого, оздоровление достигается с помощью следующих мер.
Охранительный режим
Прежде всего, необходимо ограничить движения, провоцирующие боль и защитить локоть, обеспечив ему покой. Поэтому оздоровление начинается с исключения двигательной активности.
Обездвиживание локтя является одним из условий выздоровления, так как защищает локоть и обеспечивает ему покой. Врач посоветует вид иммобилизации:
Ортезы как бы «выключают» пораженную зону. Их фиксация осуществляется в верхней части предплечья (в виде «напульсников»). На ночь их снимают, а в период бодрствования применяют.
Только после стихания болезненных явлений можно приступать к прежним нагрузкам. При рецидивах необходимо поменять профессию, так как систематическое перенапряжение уязвимого сустава может спровоцировать ухудшение.
Только после исчезновения боли можно постепенно нагружать сустав, начиная с минимальной нагрузки. Желательно отказаться от активных видов спорта, по крайней мере избегать упражнений, которые вызывают резкие движения рук.
Лекарственная терапия
Медикаментозное лечение используется для борьбы с основным заболеванием и в виде симптоматической терапии – для уменьшения воспаления и обезболивания. Обычно фармакотерапия основана на следующих ключевых моментах:
Кортикостероиды назначаются при интенсивных болях. Но в течение первых суток введение гидрокортизона может вызвать усиление боли, поэтому его часто смешивают с анестетиком. После введения кортикостероидов боль снимается через 2-3 дня. Фармакотерапия должна сочетаться с бережным отношением к пострадавшей конечности, с применением ортеза или бандажа.
Физиотерапия
Физиотерапия является важным звеном при лечении и эффективно применяется при болях в локте. Она доказала свою результативность по оздоровлению сустава и часто является главным методом терапии при проблемах с ним. Спектр ее применения при данном недуге обширен:
В зависимости от остроты периода врач варьирует процедуры и комбинирует их. Обычно назначаются 1-2 курса в 5-10 сеансов. Физиотерапевтические процедуры активизируют обменные процессы, усиливая местный кровоток. Благодаря активизации локального кровообращения запускается процесс обновления клеточного состава пораженных структур.
В Европейском Центре ортопедии и терапии боли есть вся необходимая физиотерапевтическая аппаратура последнего поколения. Квалифицированные специалисты назначат индивидуальную схему лечения, учитывая состояние здоровья пациента, возраст и противопоказания к физическим методам.
Лечебная физкультура
ЛФК помогает восстановить функции локтя, активировать кровообращение в проблемном участке, стимулирует образование синовиальной влаги. Рекомендуются статические упражнения на растяжку и укрепление мышц руки, сгибателей и вращения, наращивание мышечной массы. Регулярное выполнение упражнений устраняет дисбаланс мышц и предотвращает дальнейшее повреждение. Правильная техника помогает укреплять сухожилия и щадяще растягивать мышцы.
Упражнения расписываются специалистом после стихания острых симптомов. Цель упражнений – тренировка мышц, повышение эластичности связок. Чтобы упражнения приносили помощь, надо выполнять их регулярно. Первые упражнения осуществляются под контролем специалиста, в дальнейшем после того, как правильная техника полностью усвоена, можно их выполнять самостоятельно. Если движение делать затруднительно, можно помогать себе здоровой рукой. Спортивный инвентарь выбирается после консультации с врачом.
Упражнения надо выполнять в медленном темпе, удерживая кисть в определенной позе по 15-20 секунд. Повторять каждое упражнение следует до 10 раз.
Помните! При возникновении острой боли упражнение надо немедленно прекратить!
Массаж
Квалифицированный массаж способствует усилению обмена веществ в пораженной зоне. Но его надо делать аккуратно, разминая болевые точки и легко массируя больную область. Целевой массаж необходимо выполнять каждый день, 2-3 курса до 8-10 дней.
Оперативное вмешательство
Если боль не прекращается, обострения следуют один за другим, мышечная атрофия прогрессирует, может быть предложено хирургическое вмешательство.
Виды вмешательств могут быть разными, как и тип анестезии, которая выбирается вместе с врачом. Швы снимаются через 2 недели, через это же время можно начинать реабилитацию.
Но к оперативным вмешательствам прибегают все-таки редко, так как консервативные методы лечения обычно эффективны.
В Европейском Центре ортопедии и терапии боли работают опытные специалисты, которые помогут справиться с неприятным недугом самыми щадящими, но эффективными способами.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:





Латеральный эпикондилит (локоть теннисиста)
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Самой частой причиной нарушения функциональности дистального отдела верхней конечности является латеральный эпикондилит локтевого сустава. Патологическое состояние, непосредственно связанное с профессиональным занятием спортом, в котором используется ракетка, получило название «локоть теннисиста». Дегенеративное воспаление в области прикрепления сухожилия мышц-разгибателей запястья существенно ограничивает физическую активность пациента и не всегда хорошо поддается коррекции. И только индивидуальный комплексный подход к лечению и последующей реабилитации становятся залогом полного и скорого выздоровления.
Рассказывает специалист ЦМРТ
Дата публикации: 28 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины латерального эпикондилита
Основной причиной, провоцирующей развитие синдрома «локоть теннисиста» является систематическая гипернагрузка на рабочую руку, приводящая к микроскопическим надрывам на участке прикрепления сухожилия короткого лучевого разгибателя запястья. К факторам риска развития патологического процесса относят:
В связи с тем, что большинство людей являются правшами, в клинической практике чаще встречается латеральный эпикондилит правого локтевого сустава. В основном хронический воспалительный процесс диагностируется у пациентов 35-50-летнего возраста, чья профессиональная или повседневная деятельность непосредственно связана с многократно повторяющимся или длительным статическим напряжением мышц, берущих начало от надмыщелков плечевой кости.
Симптомы латерального эпикондилита
Самым характерным признаком заболевания является боль, локализующаяся в наружной части локтя. Болезненность может распространяться по предплечью, усиливаясь при разгибании или сгибании кисти с сопротивлением. Пациенты жалуются на ухудшение силы захвата, трудности с подъемом или удержанием предметов отведенной выпрямленной рукой. Нередко при рукопожатии человек вздрагивает или непроизвольно оказывает незначительное сопротивление. По мере развития патологического процесса появляется мышечная слабость и ограничивается подвижность конечности в локте.
Стадии латерального эпикондилита
Заболевание, известное как «локоть теннисиста», имеет 3 стадии течения:
Диагностика
Клинический диагноз «двухсторонний, правосторонний или латеральный эпикондилит левого локтевого сустава» устанавливается на основании жалоб, данных физикального осмотра и специальных симптоматических тестов. Для дифференциации «локтя теннисиста» от других патологических состояний, вызывающих аналогичные симптомы, назначается:
Самым высокоинформативным методом диагностики считается магнитно-резонансная томография. Безопасная технология визуализации дает объективную оценку состоянию всех компонентов сустава и сухожилий мышц-разгибателей, и позволяет определить целостность связочного комплекса.
К какому врачу обратиться
Лечением латерального эпикондилита локтевого сустава занимается ортопед-травматолог.
Хирург поликлиники. Эпикондилит
Амбулаторно-поликлиническая практика предполагает необходимость обладать большим объемом знаний. Порой кажется, что здесь информационный багаж в разы больше коллег из стационара. Это не ущемление стационарных врачей, скорее констатация факта, вытекающего из нескольких ключевых положений:
В связи с этим тот же хирург поликлинического звена должен разбираться, как в нозологиях своего уровня, так и в заболеваниях «стационарных». Так как у большинства ординаторов и специалистов, которые обучались по специальности «Общая хирургия», нет подобных знаний, решили рассказать о том, с чем сталкиваются поликлинические хирурги и как они справляются.
Первой достаточно частой нозологией амбулаторного хирургического профиля, о которой мы сегодня поговорим, является эпикондилит. Что это такое и как с этим справляться — читайте дальше.
Эпикондилит
Эпикондилит — это тип заболевания опорно-двигательного аппарата, при котором воспаляется надмыщелок плечевой кости. Учитывая, что надмыщелков два, собственно сам эпикондилит подразделяется на:
Исходя из классификации выше, разберем оба этих варианта.
Медиальный эпикондилит
Медиальный эпикондилит относится к хроническому тендинозу сгибателей и пронаторов запястья, которые прикрепляются к медиальному надмыщелку. Медиальный эпикондилит чаще всего возникает из-за повторяющихся пронации предплечья или сгибания запястья.
Хотя это называется эпикондилитом, более подходящим описанием, особенно в хронических условиях, будет эпикондилез или эпикондилалгия. Современная литература показывает, что основным процессом, по-видимому, является дегенерация и образование грануляционной ткани, которое упоминается как ангиофибробластная гиперплазия или тендиноз без окончательного воспалительного процесса. Однако следует отметить, что нет четких доказательств того, что на ранних стадиях заболевания нет воспалительного компонента.
Медиальный эпикондилит в первую очередь вызван повторяющимся напряжением, связанным с частыми захватами с нагрузкой, пронацией предплечья и/или сгибанием запястья. В спортивном мире его можно увидеть у спортсменов-метателей (бейсбольных питчеров, метателей копья), игроков в гольф, теннисистов, боулеров, скалолазов, лучников и тяжелоатлетов, однако чаще всего это происходит у гольфистов. Интенсивные вальгусные силы во время поздних фаз взвода и ускорения броска или поздних фаз удара в гольф непосредственно перед и во время контакта с мячом или землей способствуют распространению явления медиального эпикондилита среди спортсменов.
Хотя заболевание часто ассоциируется со спортсменами, оно также распространено среди населения в целом: обычно наблюдается у плотников, коммунальных рабочих, мясников и работников предприятий общественного питания. Медиальный эпикондилит часто вызывается плохой механикой тела, неправильной техникой и/или неадекватным оборудованием или инструментами.
Факторы риска развития медиального эпикондилита включают курение, диабет, ожирение и задачи, требующие повторяющегося сгибания запястья или пронации предплечья в течение как минимум двух часов в день.
Пациенты при медиальном эпикондилите обычно жалуются на боль в медиальном отделе локтя, которая усиливается от действий, в частности от захвата, метания и сгибания/пронации предплечья. После придания покоя конечности симптомы обычно проходят. Боль чаще всего развивается постепенно, но может быть острой в начале из-за травмы. Иногда пациенты испытывают иррадиирующую боль в предплечье или запястье. Пациенты могут жаловаться на усиление боли после утреннего пробуждения и нередко указывают на сопутствующее онемение в области локтевого нерва из-за его анатомического расположения кзади от медиального надмыщелка внутри локтевого канала.
В зависимости от остроты появления боли при осмотре локтя могут быть признаки отека или эритемы, хотя в большинстве хронических случаев медиального эпикондилита видимые признаки при осмотре ограничены. Болезненность при пальпации обычно наиболее заметна на расстоянии 5–10 мм от медиального надмыщелка в месте прикрепления сгибателя-пронатора. Боль обычно усиливается при сгибании и пронации запястья с сопротивлением, при этом пронация запястья с сопротивлением является наиболее характерным симптомом при обследовании.
Учитывая достаточно характерную симптоматику, диагноз может быть установлен клинически на основании анамнеза и физикального обследования, поэтому дальнейшее диагностическое обследование не всегда необходимо. Однако в условиях, когда клиническая картина не является однозначной, визуализация может помочь подтвердить предполагаемый диагноз медиального эпикондилита, а также исключить альтернативную этиологию.
На простых рентгенограммах можно увидеть кальцификацию сухожилий сгибателей-пронаторов или тракционные остеофиты. Магнитно-резонансная томография (МРТ) обычно считается золотым стандартом диагностики медиального эпикондилита. Результаты МРТ, характерные для медиального эпикондилита, — утолщенное влагалище сухожилия общего сгибателя с повышенной интенсивностью сигнала. МРТ также может помочь исключить другие внутрисуставные патологии или патологии мягких тканей.
Ультразвуковое исследование (УЗИ) имеет чувствительность и специфичность 95,2 и 92 %, соответственно, для диагностики медиального эпикондилита. Наиболее частыми находками при УЗИ являются очаговые гипоэхогенные изменения сухожилия общего сгибателя, утолщение сухожилия, частичные или полные разрывы, неоваскуляризация с использованием допплера и корковые нарушения в медиальном надмыщелке. Ультразвук также позволяет проводить исследования динамической визуализации, которые могут добавить дополнительные преимущества в отношении оценки подвывиха локтевого нерва и нестабильности локтевых коллатеральных связок при вальгусном стрессе.
У пациентов, обследование которых предполагает наличие локтевого неврита или нейропатии, электромиография и исследования нервной проводимости могут быть полезными дополнительными диагностическими инструментами.
Безоперационное лечение является основой лечения медиального эпикондилита.
Первоначальное облегчение боли достигается с помощью ограничения физических нагрузок и приема нестероидных противовоспалительных средств (НПВС). При использовании НПВС предпочтительны препараты местного действия, но если используются пероральные НПВС, следует использовать курс от 10 до 14 дней, чтобы ограничить возможные побочные эффекты/осложнения.
Некоторым пациентам помогает фиксация, которая выполняется с помощью противодействующего ортеза. Ночная повязка на запястье также может предотвратить стресс, вызванный положением во сне. Альтернативой традиционной фиксации является наложение кинезиологической ленты. Хотя исследования исходов при медиальном эпикондилите ограничены, было замечено преимущество использования кинезиологической ленты при латеральном эпикондилите.
Пациентам с медиальным эпикондилитом следует активно заниматься ЛФК. Первая цель — установить полный безболезненный диапазон движений. Затем следуют растяжка и прогрессивные изометрические упражнения. По мере того, как состояние пациента продолжает улучшаться, к программе добавляются упражнения с сопротивлением. Общая цель — увеличить мышечную силу, превышающую силу до травмы. Как только пациент может выполнять повторяющиеся упражнения без дискомфорта, он снова возвращается к занятиям спортом.
Было показано, что инъекции кортикостероидов помогают облегчить симптомы в краткосрочной перспективе (до шести недель после инъекции), но не было никакой разницы по сравнению с контролем в долгосрочной перспективе (через 3 и 12 месяцев после инъекции). Пролотерапия, инъекции богатой тромбоцитами плазмы (PRP), аутокрови и ботулотоксина также могут быть полезны при лечении эпикондилита. Однако большинство исследований было сосредоточено на лечении латерального эпикондилита, и необходимы дальнейшие исследования для определения общей эффективности.
NB! Следует проявлять осторожность при любой инъекции в случае медиального эпикондилита, учитывая близость целевого участка к локтевому и медиальному передне-плечевому кожным нервам. Рекомендуется по возможности использовать ультразвуковую навигацию при проведении процедуры.
Операция обычно не требуется. Однако, если в течение 6–12 месяцев не наблюдается пользы от вышеуказанного консервативного лечения, можно рассмотреть возможность хирургического лечения. Учитывая близость к локтевому нерву, предпочтительна открытая хирургическая техника. Оперативное лечение включает в себя санацию дегенерированного сухожилия, высвобождение сухожилия сгибателя на медиальном надмыщелке и кортикальное сверление надмыщелка для увеличения кровоснабжения. Если есть сопутствующая локтевая нейропатия, транспозиция также выполняется во время операции. После операции в первую неделю рекомендуют покой и наложение шин, чтобы уменьшить боль и отек. Терапию начинают через 7–10 дней после операции, чтобы увеличить объем пассивных движений. Через 3–4 недели после операции вводятся легкие изометрические упражнения. Программа прогрессивного укрепления обычно начинается от 6 до 12 недель. Примерно через 3–6 месяцев пациенты постепенно возвращаются к занятиям спортом.
Латеральный эпикондилит
Боковой эпикондилит или теннисный локоть — распространенное заболевание, которым по оценкам страдают от 1 до 3% взрослых [1]. Боковой эпикондилит — это заболевание, которое связано с чрезмерной перегрузкой сухожилий, соединенных с латеральным надмыщелком, и повторяющимися движениями. Принято считать, что диагноз латерального эпикондилита является клиническим, и большинство пациентов должны лечиться в рамках первичной медико-санитарной помощи с направлением к узким специалистам только в определенных обстоятельствах.
Как и при медиальном эпикондилите, большое значение в диагностике латерального эпикондилита играют клиническая картина и результаты объективного обследования.
Внешний вид области латерального надмыщелка обычно ничем не примечателен, пальпация латерального надмыщелка вызывает точечную болезненность. Активные и пассивные движения локтя, запястья и пальцев могут быть ничем не примечательными. Однако провокационные тесты, включая разгибание запястья с сопротивлением при полностью разогнутом локте и сопротивление разгибанию пальцев, приводят к болевым ощущениям. Может быть отмечено снижение силы захвата на пораженной стороне, но важно выполнить полное неврологическое обследование конечности, чтобы помочь дифференцировать эпикондилит от синдромов защемления нерва.
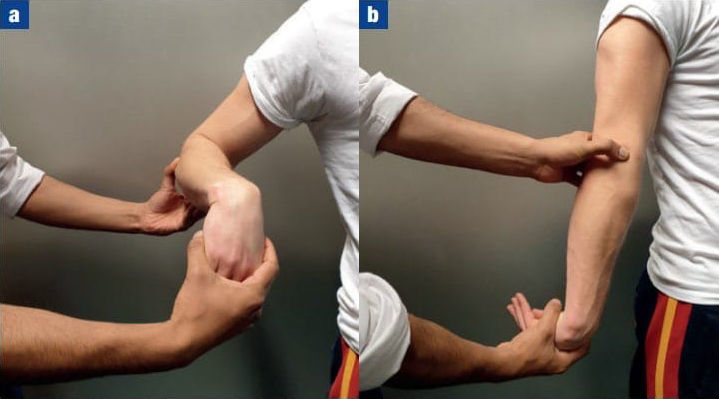
Существуют также специальные тесты для выявления латерального эпикондилита. Наиболее чувствительные и специфические из них: тест Милля (рис. 1) и тест Модсли (рис. 2).
Рисунок 1 | Тест Милля, а) в начальном положении; b) в конечном положении
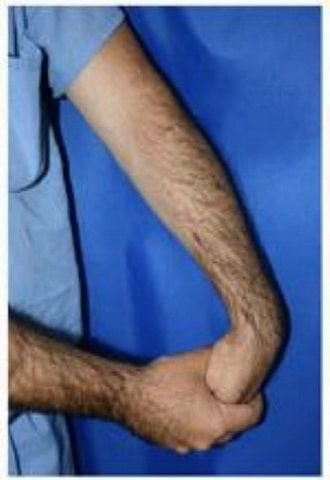
Тест Милля: пациента, удерживающего запястье слегка вытянутым и согнутым в локте при преобразовании предплечья, просят выполнить супинационное движение, преодолевая сопротивление врача. При попытке преодолеть сопротивление появляется боль в области латерального надмыщелка.
Рисунок 2 | Тест Модсли
Тест Модсли: экзаменатор сопротивляется разгибанию третьего пальца руки, локоть пациента согнут на 90 °, а предплечье в положении пронации. При попытке преодолеть сопротивление появляется боль в области латерального надмыщелка.
Лечение латерального эпикондилита производится в поликлиническом звене, однако, в некоторых случаях может быть необходима консультация ортопеда (при появлении одного или нескольких из критериев ниже):
Относительно методов визуализации и инструментальной диагностики все идентично медиальному эпикондилиту, потому этот момент дублировать не будем.
Основные методы лечения латерального эпикондилита: покой, НПВС, инъекции кортикостероидов, физиотерапия и фиксация. Из них отдых и избегание деятельности, которая может вызвать обострение симптомов, часто являются методами лечения первой линии, несмотря на небольшое количество клинических доказательств их эффективности [2].
Показания для инъекций кортикостероидов ограничены. Рандомизированное контролируемое исследование Bisset et al (2006) пришло к выводу, что инъекции кортикостероидов не дают значительного преимущества по сравнению с отдыхом в течение 52-недельного периода [3]. Они также обнаружили, что у пациентов, получавших инъекции кортикостероидов, частота рецидивов была намного выше, чем у пациентов, получавших физиотерапию (72 против 8 %), хотя иногда это может быть полезно в краткосрочной перспективе.
Также было показано, что инъекции не имеют эффекта и даже задерживают выздоровление у некоторых пациентов [4], поэтому не рекомендуется использовать инъекции стероидов в качестве терапии первой линии в первичной медико-санитарной помощи. Физиотерапия и реабилитация являются основными методами лечения при хроническом боковом эпикондилите и превосходят консервативное лечение только через шесть недель. Хотя стандартного режима не существует, объем ЛФК и физиотерапии для пациента с эпикондилитом, скорее всего, будет включать упражнения на растяжку и укрепление, концентрическую и эксцентрическую тренировку мышц, ультразвуковую терапию; также эффективен и массаж.
Еще одним вариантом лечения бокового эпикондилита являются инъекции обогащенной тромбоцитами плазмы. Собственная кровь пациента центрифугируется для извлечения плазмы, которая содержит факторы роста, способствующие заживлению, и эта извлеченная плазма затем повторно вводится в сухожилие пациента. На сегодняшний день исследования дали многообещающие результаты для плазмы, богатой тромбоцитами, но доказательства ограничены, и необходимо больше данных.
Подавляющее большинство пациентов с латеральным эпикондилитом можно лечить с помощью описанных выше вариантов. Однако, если симптомы сохраняются, несмотря на оптимальное лечение, выдается направление на хирургическое вмешательство (освобождение, восстановление или повторное прикрепление сухожилия, сверление надмыщелка) или альтернативные методы лечения, такие как экстракорпоральная ударно-волновая терапия, лазерная терапия, иглоукалывание или инъекции ботулотоксина.
Это лишь первая статья из цикла статей по поликлиническим нозологиям, потому ждите разбор других заболевания амбулаторного звена в ближайшее время.
Локоть теннисиста
Теннисный локоть (латеральный эпикондилит)
Теннисный локоть, или латеральный эпикондилит, — это состояние, характеризующее болевым синдромом в локтевом суставе на фоне физических нагрузок. Часто это состояние можно наблюдать у спортсменов, занимающихся теннисом или другими похожими видами спорта, однако может встречаться и в других видах спорта.
Теннисный локоть — это воспаление сухожилий, прикрепляющихся к плечевой кости по наружной поверхности локтевого сустава. В результате повторяющихся интенсивных физических нагрузок эти сухожилия могут повреждаться, что приводит к появлению болевых ощущений по наружной поверхности локтевого сустава.
Существует большое число методов лечения теннисного локтя. В большинстве случаев здесь необходим командный подход, когда наиболее эффективный результат достигается только совместной работой специалистов первичного звена, физиотерапевтов и, в некоторых случаев, хирургов.
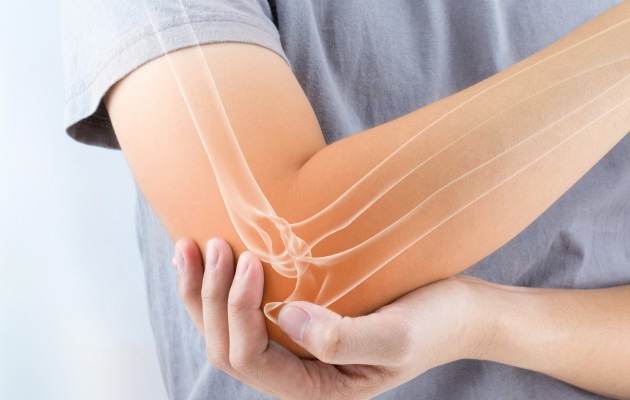
Локтевой сустав представляет собой сочленение трех костей: плечевой кости и двух костей предплечья — лучевой и локтевой. По наружной и внутренней поверхности суставной конец плечевой кости имеет костные выступы, называемые надмыщелками. С наружной поверхности такой костный выступ называется латеральным надмыщелком.
При теннисном локте обычно поражается мышца и сухожилие короткого разгибателя кисти.
Мышцы, сухожилия и связки являются важными стабилизаторами локтевого сустава.
При латеральном эпикондилите, или теннисном локте, поражаются мышцы и сухожилия предплечья, которые отвечают за разгибание кисти и пальцев. Эти сухожилия прикрепляются к латеральному надмыщелку плечевой кости, а наиболее часто из них поражается сухожилие короткого лучевого разгибателя кисти.
Повторяющаяся однотипная физическая нагрузка
В последних исследованиях показано, что теннисный локоть обычно бывает связан с повреждением определенных мышц предплечья. Мышца короткий лучевой разгибатель кисти участвует в стабилизации лучезапястного сустава в положении разгибания руки в локтевом суставе. Такое положение характерно, например, при ударе по теннисному мячу после его отскока от корта. При утомлении этой мышцы, скажем, на фоне интенсивной нагрузки, в области прикрепления ее сухожилия могут возникать микроскопические разрывы, что приводит к воспалению и появлению болевых ощущений.
Повышенный риск повреждения короткого лучевого разгибателя кисти может быть связан и с особенностями расположения этой мышцы. При сгибании и разгибании руки в локтевом суставе ее сухожилие постоянно приходит в контакт с костными выступами в области локтевого сустава. Постепенно это ведет к изнашиванию подвергающегося такому контакту участка сухожилия.
Физическая активность
Теннисный локоть встречается не только у спортсменов. Во многих случаях это состояние наблюдается у лиц, чья физическая активность в силу рода занятий связана с повторяющимися и интенсивными нагрузками на мышцы предплечья.
Подобное состояние нередко можно видеть у маляров, сантехников и плотников. В ряде исследований показано, что чаще, чем в общей популяции теннисный локоть встречается у автомехаников, поваров и даже мясников. Считается, что причиной этого состояния у представителей названных профессий являются повторяющиеся нагрузки и подъем тяжестей.
Возраст
Большинство пациентов с теннисным локтем составляют люди в возрасте 30-50 лет, хотя при наличии соответствующих факторов риска это состояние может развиться в любом возрасте. В теннисе и других подобных видах спорта факторами риска могут быть неправильная техника удара и использование неправильного инвентаря.
Прочие причины
Латеральный эпикондилит может развиваться и при отсутствии видимых на то причин. Такие случаи называются «идиопатическими» и причины их неизвестны.
Симптомы теннисного локтя развиваются постепенно. В большинстве случаев боль поначалу выражена незначительно и постепенно прогрессирует в течение нескольких недель или месяцев. Специфического события, которое бы предшествовало появлению боли в локтевом суставе, обычно не бывает.
Наиболее распространенными признаками теннисного локтя являются:
Симптомы обычно усиливаются при работе, связанной с напряжением мышц предплечья, например, при игре теннисной ракеткой, работе гаечным ключом или даже простом рукопожатии. Чаще всего поражается доминантная рука, однако возможно и двустороннее поражение.
Локализация боли при латеральном эпикондилите.
При постановке диагноза доктор должен принять во внимание множество факторов. Это и характер появления и развития симптомов, род вашей деятельности и занятие теми или иными видами спорта.
Доктор расспросит вас об обстоятельствах, в которых возникает ваша проблема, и уточнит локализацию этой проблемы. Если у вас когда-либо была травма локтевого сустава, не забудьте сообщить об этом вашему доктору. Также следует сообщить о наличии у вас ревматоидного артрита или заболевания нервной системы.
В ходе обследования доктор использует различные тесты, позволяющие уточнить диагноз. Например, доктор может попросить вас удерживать пальцы и кисть в выпрямленном состоянии в положении разгибания в локтевом суставе, оказывая при этом сопротивление. При латеральном эпикондилите это сопровождается болью в соответствующей области.
Дополнительные исследования
Для исключения других возможных причин ваших жалоб доктор может назначить вам дополнительные исследования.
Консервативное лечение теннисного локтя эффективно примерно у 80-95% пациентов.
Покой. Первым шагом к выздоровлению является функциональный покой для вашей руки. Это означает, что вам необходимо на несколько недель прекратить занятия спортом или исключить тяжелую физическую работу.
Нестероидные противовоспалительные препараты. Такие препараты, как аспирин или ибупрофен, позволяют уменьшить выраженность болевых ощущений и отека.
Физиотерапия. Она включает специальные упражнения, помогающие укрепить мышцы предплечья. Кроме того, с целью ускорения восстановительных процессов, физиотерапевт может назначить вам ультразвук, криомассаж или миостимуляцию.
Растягивание мышц предплечья при разогнутом локтевом суставе.
Фиксация. Временная иммобилизация локтевого сустава поможет уменьшить выраженность симптомов теннисного локтя и дать покой мышцам и сухожилиям.
Инъекции кортикостероидов. Кортикостероиды являются мощными противовоспалительными препаратами. Введение их в зону болезненности позволит избавить вас от болевых ощущений.
Экстракорпоральная ударно-волновая терапия. Этот метод использует звуковые волны, которые вызывают «микроповреждения» тканей, стимулирующие развитие естественных репаративных процессов. Многие врачи относятся к этому методу как к экспериментальному, однако во различных исследованиях была показана его эффективность.
Выбор спортивного инвентаря. Если вы занимаетесь спортом, вы должны особое внимание уделять выбору используемого вами инвентаря. Так, более жесткие ракетки и ракетки с мягкими струнами нередко позволяют уменьшить нагрузки на мышцы предплечья. Если вы используете ракетки большого размера, уменьшение размера также помогает предотвратить рецидив симптомов.
Если проводимое в течение 6-12 месяцев консервативное лечение оказывается неэффективным, доктор может порекомендовать операцию.
Большинство операций по поводу теннисного локтя включают удаление измененной части сухожилия и рефиксацию здоровой мышцы обратно к кости.
Выбор хирургического доступа определяется несколькими факторами. Это объем поражения, общее состояние здоровья пациента и его персональные запросы. Перед операцией вы обсудите все эти вопросы со своим доктором. Также рекомендуем обсудить результаты подобных операций, которые доктор выполнял ранее, и риски, связанные с каждым вариантом хирургического вмешательства.
Открытая операция. Это наиболее распространенный способ лечения теннисного локтя. Выполняется разрез в области локтя. Хотя такая операция и открытая, это операция одного дня, то есть пациенты в большинстве случаев отправляются домой уже в день операции.
Артроскопическая операция. При теннисном локте возможно вмешательство с использованием миниатюрных инструментов и небольших доступов. Это также операция одного дня.
Хирургические риски. Как для любой другой операции, для операции по поводу теннисного локтя присущи определенные риски. Наиболее распространенные из таких рисков включают:
Реабилитация. После операции локтевой сустав может быть временно иммобилизирован шиной. Примерно через 1 неделю после операции швы и шина снимаются.
После прекращения иммобилизации начинаются упражнения, направленные на восстановление движений в локтевом суставе. Примерно через 2 месяца добавляются упражнения, способствующие укреплению мышц.
Доктор обсудит с вами, когда вы сможете вернуться к занятиям спортом. Обычно это происходит через 4-6 месяцев после операции. Хирургическое лечение теннисного локтя эффективно в 80-90% случаев, однако частым последствием операции является снижение силы мышц.
В настоящее время ведутся активные исследования возможностей в лечении различной патологии сухожилий обогащенной тромбоцитами плазмы (PRP). PRP — это особым образом кондиционированная собственная плазма пациента. Она содержит большое количество белков, называемых факторами роста. Эти факторы принимают непосредственное участие в процессах восстановления тканей при повреждениях.
Введение PRP при лечении теннисного локтя.
Первые результаты применения PRP в лечении латерального эпикондилита оказались весьма многообещающими. Однако этот метод все еще остается предметом изучения, и чтобы доказать его эффективность, необходимы дальнейшие исследования.
Для того чтобы минимизировать повреждение здоровых тканей во время операций на суставах, мы широко и успешно применяем артроскопические технологии.
Чтобы гарантировать нашим пациентам безопасность и качество, мы пользуемся только проверенными и надежными методиками лечения, а также сертифицированными импортными расходным материалами и имплантами. Наша клиника предоставляет практически все медицинские услуги в сфере травматологии и ортопедии. Приходите лечиться к нам, и мы обязательно вам поможем.
Видео о нашей клинике травматологии и ортопедии
Повторная консультация врача травматолога — ортопеда, к.м.н. — 2000 рублей
Артроскопическая операция на локтевом сустава при эпикондилите — 49000 рублей
* Анализы для операции в стоимость не входят
Внутри- и околосуставное введение, «блокады» глюкокортикоидами (без стоимости препарата) — 1000 рублей
PRP-терапия, плазмолифтинг при заболевания и травмах локтевого сустава — 4500 рублей (одна инъекция)
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
Латеральный эпикондилит
Что представляет собой заболевание
Латеральный эпикондилит (неофициальное название «локоть теннисиста») – это дегенеративно-воспалительный процесс, распространяющийся на сухожилия на участке соединения мышц предплечья и плечевой кости. Другими словами, воспаляется латеральный надмыщелок – костное образование, локализующийся выше локтя с наружной части плечевой кости. Заболевание прогрессирует постепенно.
В основном патология охватывает левый локоть левшей, правый локоть правшей.
Виды и причины возникновения
Чаще всего диагностируется латеральный эпикондилит наружного надмыщелка, реже выявляется внутреннее воспаление сухожилий сгибательной кости.
В числе провоцирующих факторов нужно отметить регулярную перегрузку локтевого сустава. Из-за повышенной нагрузки развивается воспалительный процесс в области прикрепления связок к костям. Эпикондилит возникает как вторичная патология при неправильной технике выполнения упражнений во время спортивной тренировки.
Основные причины латерального эпикондилита следующие:
Реже латеральный эпикондилит возникает после травм из-за дистрофических изменений, развившихся после прямых ударов локтем.
На участке соединения мышц-разгибателей с надмыщелком регулярно повреждаются ткани, поэтому усиливается воспалительный процесс. При постоянных нагрузках сухожилие перерождается, его объем увеличивается.
Симптомы
Латеральный эпикондилит характеризуется следующими признаками:
По мере прогрессирования заболевания рука слабеет, мышцы атрофируются. Больному сложно удержать в руке даже легкий предмет, поэтому он выполняет привычные бытовые движения только при выпрямленном локте.
Стоит отметить, что амплитуда движений не изменяется. Отек и покраснение отсутствуют.
К какому врачу обращаться при латеральном эпикондилите
Патологию диагностирует и лечит ортопед. В лечебно-реабилитационном центре, расположенном около метро «Молодежная» латеральный эпикондилит лечат современным способом в короткий срок.
Методы лечения

Еще одним успешным методом лечения являются инъекции плазмы, обогащенной тромбоцитами. Этот способ вкупе с сеансами ударно-волновой терапии помогает большинству пациентов.
Наряду с приемом медикаментов важно приступить к физиотерапии. В остром периоде разрешаются сеансы лечения холодом. Уже после снятия воспаления врач назначает электрофорез, магнитотерапию, озокеритовые аппликации.
К операции прибегают редко и только при диагностике разрастаний соединительной ткани внутри сустава. С помощью атроскопа хирург удаляет патологические участки латерального мыщелка, пораженные ткани сухожилия в месте соединения с костью. По окончании операции локоть фиксируют повязкой или ортезом на полторы недели.
Результаты

Реабилитация и восстановление образа жизни
В течение нескольких месяцев нельзя полноценно нагружать сустав. Необходимо пройти курс ЛФК для нормализации кровообращения на патологических участках мыщелка, восстановления двигательной активности руки, укрепления мышц и предотвращения рецидива. Инструктор подбирает комплекс концентрических, эксцентрических, изометрических упражнений и следит за правильность выполнения. Сначала начинают разрабатывать локтевой сустав с пассивных движений – плавных сгибаний-разгибаний. Когда боль полностью исчезнет, приступают к более сложным упражнениям с отягощением.
Локоть теннисиста (латеральный эпикондилит)
Анатомия
Перенапряжение мышц и сухожилий в локтевой области является основной причиной развития эпикондилита. Повторяющиеся силовые движения в локтевом суставе могут способствовать перерастяжению сухожилий локтевой области.
Точный механизм развития эпикондилита до сих пор не известен. Согласно одной распространенной гипотезе, в сухожилии, прикрепляющемся к латеральному надмыщелку, вследствие перенагрузки появляются микронадрывы. Восстановлению целостности сухожилия мешают продолжающиеся нагрузки, которые также могут приводить к образованию новых повреждений. Разрастание соединительной ткани в месте повреждений приводит к ослаблению сухожилия и возникновению боли.
Основным симптомом латерального эпикондилита является боль, локализующаяся в области латерального надмыщелка. Боль может распространяться по задней поверхности предплечья и кисти и даже доходить до пальцев. Может также отмечаться болезненность при пальпации и скованность мышц предплечья. Боль усиливается при разгибании кисти назад, а также при повороте предплечья ладонью вверх. Удерживание в руке тяжелых предметов также усиливает боль. Для некоторых пациентов из-за усиления боли даже достать из холодильника пакет молока является достаточной проблемой.
Диагноз
Вначале доктор выяснит подробные детали истории вашего заболевания. Вы ответите на вопросы о характере боли, о возможных травмах локтевой области в прошлом, а также профессиональных и спортивных нагрузках. Физикальное исследование является очень важным этапом в диагностике эпикондилита. Для диагностики этого заболевания врачом могут быть выполнены специальные диагностические тесты.
Возможно, Вам будет назначено рентгенографическое исследование локтевого сустава. Это позволит исключить другие болезни, проявляющиеся болью в локте.
Симптомы латерального эпикондилита очень похожи на симптомы другого заболевания, называемого радиальный туннельный синдром. Это заболевание обусловлено сдавливанием лучевого нерва в области локтя. Если боль не уменьшается при консервативном лечении эпикондилита, врач может назначить диагностические исследования для исключения туннельной нейропатии.
Лечение
Консервативная терапия
Основной задачей консервативной терапии является остановка процесса разрушения коллагена сухожилия и замещения его неполноценной соединительной тканью. Если присутствует воспалительный компонент, то назначение нестероидных противовоспалительных препаратов, таких как вольтарен или кеторол, приносит облегчение. При неэффективности такого лечения доктором может быть выполнена лечебная блокада с суспензией глюкокортикоидов (кеналог, дипроспан). Эти лекарственные препараты оказывают мощный противовоспалительный эффект, длительность которого колеблется от нескольких недель до нескольких месяцев.
Для лечения эпикондилита используются массаж, физиотерапия, акупунктура. Для облегчения боли может применяться чрескожная электростимуляция нервов и прикладывание пакетов со льдом к болезненной области. Необходимо избегать чрезмерных физических нагрузок для больной руки. С этой целью в остром периоде доктор может посоветовать носить специальные фиксаторы, закрепляемые в области локтевого сустава.
В восстановительном периоде назначается лечебная физкультура, направленная на укрепление мышц плеча и предплечья.
Длительность консервативной терапии может составлять от 2 до 3 месяцев. В течение этого времени у большинства пациентов проходят боли в локте, восстанавливается подвижность руки. В последующем рекомендуется избегать определенных силовых движений рукой, которые могут спровоцировать рецидив заболевания.
Латеральный эпикондилит причины, симптомы, методы лечения и профилактики
Латеральный эпикондилит — воспалительный процесс, который локализуется в месте, где мышца крепится к боковому надмыщелку плечевой кости. Заболевание также известно под названием локоть теннисиста, что отображает основные причины его развития. Проблема возникает у людей, которые постоянно подвергают руку чрезмерным нагрузкам, например, у теннисистов, строителей, мастеров ремонтных работ и так далее. При возникновении эпикондилита обратитесь к ортопеду или травматологу.
Причины
Боковой надмыщелок воспаляется, когда сухожилие страдает от постоянных перегрузок, например, во время повторяющихся движений. Если пациент регулярно получает спортивные или профессиональные нагрузки во время работы руками, сухожилие подвергается микротравмам. Это провоцирует воспалительный процесс и постепенное перерождение сухожилия, которое увеличивается и становится более уязвимым перед значительными нагрузками. Риск развития болезни повышается не только у спортсменов, но и у пожилых людей.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Августа 2022 года
Содержание статьи
Симптомы
Воспаление развивается постепенно, его симптомы также прогрессируют. Сначала пациента беспокоит незначительная боль в локте, чувство жжения, которые усиливаются после нагрузок. Постепенно болезненные ощущения становятся постоянными, на фоне этого мышечная сила в предплечье и кисти снижается.
Методы диагностики
Для диагностики латерального эпикондилита в медцентре ЦМРТ собирают жалобы пациента, проводят осмотр и рекомендуют пройти следующие виды аппаратных исследований:
Локтевой эпикондилит (локтевого сустава)
Что такое эпикондилит
Эпикондилит – это поражение тканей в области локтевого сустава, носящее воспалительно-дегенеративный характер. Заболевание начинает развиваться в местах прикрепления сухожилий предплечья к надмыщелкам плечевой кости, на наружной либо внутренней поверхности сустава. Его основной причиной является хроническая перегрузка мышц предплечья.
При эпикондилите патологический процесс затрагивает кость, надкостницу, сухожилие, крепящееся к надмыщелку, и его влагалище. Помимо наружного и внутреннего мыщелка поражается шиловидный отросток лучевой кости, что приводит к развитию стилоидита и возникновению болей в месте прикрепления сухожилий мышц, отводящих и разгибающих большой палец.
Эпикондилит локтевого сустава – очень распространённая болезнь опорно-двигательного аппарата, однако точная статистика заболеваемости отсутствует, так как заболевание часто протекает в достаточно лёгкой форме, и большинство потенциальных пациентов не обращаются в медицинские учреждения.
По локализации эпикондилит подразделяется на наружный (латеральный) и внутренний (медиальный). Латеральный эпикондилит встречается в 8-10 раз чаще, чем медиальный, и преимущественно у мужчин. При этом у правшей в основном страдает правая рука, а у левшей левая.
Возрастной диапазон, в котором наблюдается данное заболевание – 40-60 лет. В группу риска входят люди, род деятельности которых связан с постоянным повторением одних и тех же однообразных движений (водители, спортсмены, пианисты и т.д.).
Причины эпикондилита
В развитии заболевания дегенеративные изменения в суставе предшествуют воспалительному процессу.
Провоцирующими факторами в данном случае являются:
Характер основной работы;
Регулярные микротравмы или прямые травмы локтевого сустава;
Хронические перегрузки сустава;
Нарушения местного кровообращения;
Наличие остеохондроза шейного или грудного отделов позвоночника, плечелопаточного периартрита, остеопороза.
Эпикондилит часто диагностируется у людей, основная деятельность которых связана с повторяющимися движениями рук: пронацией (поворотом предплечья внутрь и ладонью вниз) и супинацией (разворотом наружу ладонью вверх).
К группе риска относят:
работников сельскохозяйственной отрасли (трактористов, доярок);
строителей (каменщиков, штукатуров-маляров);
спортсменов (боксеров, штангистов);
врачей (хирургов, массажистов);
музыкантов (пианистов, скрипачей);
работников сферы обслуживания (парикмахеров, гладильщиц, машинисток) и т. д.
Сами по себе эти профессиональные занятия не вызывают эпикондилит. Заболевание возникает при чрезмерной перегрузке мышц предплечья, когда на её фоне происходят систематические микротравмы околосуставных тканей. В результате начинает развиваться воспалительный процесс, появляются мелкие рубцы, что ещё больше снижает устойчивость сухожилий к нагрузкам и высокому мышечному напряжению и приводит к увеличению количества микротравм.
В некоторых случаях эпикондилит возникает из-за:
Полученной прямой травмы;
Врождённой слабости связочного аппарата в области локтевого сустава;
Однократного интенсивного мышечного перенапряжения.
Как было сказано выше, отмечается связь эпикондилита с такими заболеваниями, как:
Остеохондроз шейного или грудного отделов позвоночника;
О роли расстройств местного кровообращения и дегенеративных явлений в возникновении болезни свидетельствуют часто диагностируемый двусторонний характер поражения и медленное, постепенное развитие болезни.
Симптомы эпикондилита
К общим симптомам эпикондилита относят:
Спонтанные интенсивные, иногда жгучие боли в области локтевого сустава, которые с течением времени могут приобрести тупой, ноющий характер;
Усиление болевых ощущений при физической нагрузке на локоть или при напряжении мышц предплечья;
Постепенная потеря мышечной силы в руке.
При латеральном эпикондилите боль распространяется по наружной поверхности локтевого сустава. Она усиливается при разгибании запястья, при сопротивлении его пассивному сгибанию и вращении кистью наружу. В последнем случае отмечается также слабость мышц с наружной стороны локтя. Тест «кофейной чашки» даёт положительный результат (боль усиливается при попытке поднять со стола чашку, наполненную жидкостью). Интенсивность болевого синдрома возрастает при супинации (развороте наружу) предплечья из крайней точки пронации.
При медиальном эпикондилите боль локализуется на внутренней поверхности локтевого сустава, усиливается при сгибании предплечья и при сопротивлении пассивному разгибанию запястья. Боль может отдавать вниз по ходу внутренних мышц предплечья в сторону кисти. Наблюдается резкое ограничение объёма движений в суставе.
Различают острую, подострую и хроническую стадии заболевания. Сначала болевой синдром сопровождает резкое или продолжительное напряжение мышц, затем боли становятся постоянными, появляется быстрая утомляемость мышц руки. В подострую стадию интенсивность болевых ощущений снова понижается, в состоянии покоя они исчезают. О хроническом течении болезни говорят, когда периодическое чередование ремиссий и рецидивов длится от 3 до 6 месяцев.
Виды эпикондилита
В зависимости от локализации эпикондилит подразделяется на два основных вида: внешний, или наружный, который поражает сухожилия, прикрепляющиеся к наружному надмыщелку, и внутренний, при котором воспаляются сухожилия, идущие от внутреннего надмыщелка.
Латеральный (наружный) эпикондилит
В этом случае воспаляется место крепления мышечных сухожилий к латеральному надмыщелку кости. Наружный эпикондилит часто называют «локтем теннисиста», потому что данная проблема типична для людей, увлекающихся этим видом спорта. При игре в теннис происходит перенапряжение мышц-разгибателей, находящихся на внешней стороне предплечья. Подобная избыточная нагрузка на конкретные мышцы и сухожилия наблюдается также при такой однообразной работе, как пиление дров, покраска стен и т. д.
Латеральный эпикондилит выявляется при проведении проверочного теста, который называется «симптом рукопожатия». Обычное рукопожатие при этом вызывает болевые ощущения. Также боль может появляться при разворачивании кисти ладонью вверх, при разгибании предплечья.
Медиальный (внутренний) эпикондилит
При внутреннем эпикондилите поражается место прикрепления мышечных сухожилий к медиальному надмыщелку кости. Другие названия этот вида заболевания – эпитрохлеит и «локоть гольфиста», что свидетельствует об его распространённости среди любителей игры в гольф. Также к медиальному эпикондилиту приводят такие виды спорта, как броски, метания ядра.
В отличие от латерального, этот вид эпикондилита чаще встречается при более лёгких нагрузках, поэтому наблюдается преимущественно у женщин (машинисток, портних и т. д.). Однообразные стереотипные движения, которые они выполняют, делаются за счёт мышц-сгибателей запястья, которые крепятся сухожилиями к медиальному надмыщелку плечевой кости.
Обычно в этом случае боль возникает при надавливании на внутренний надмыщелок, усиливается при сгибании и пронации предплечья, а также иррадиирует вдоль его внутреннего края. В большинстве случаев пациент может точно определить локализацию болевых ощущений. Для внутреннего эпикондилита особенно характерно хроническое течение, а также вовлечение в процесс локтевого нерва.
Травматический эпикондилит
К травматическому эпикондилиту относится систематическая мелкая травматизация в процессе постоянного выполнения однотипных действий. Обычно ему сопутствует деформирующий артроз локтевого сустава, поражение локтевого нерва и шейный остеохондроз. В возрасте старше 40 лет способность тканей к регенерации понижается, и нарушенные структуры постепенно замещаются соединительной тканью.
Посттравматический эпикондилит
Этот вид эпикондилита развивается как следствие полученных растяжений или вывихов сустава, при плохом соблюдении врачебных рекомендаций в период реабилитации и слишком поспешном переходе к интенсивной работе суставом.
Хронический эпикондилит
Хроническое течение очень характерно для такого заболевания, как эпикондилит. На протяжении длительного времени, когда обострения сменяются рецидивами, боль постепенно приобретает слабый, ноющий характер, а мышцы теряют силу, вплоть до того, что человек не может иногда писать или просто взять что-то в руку.
Диагностика эпикондилита
Диагноз ставится на основании опроса пациента, данных анамнеза и визуального осмотра. Отличие эпикондилита от других деструктивных поражений локтевого сустава определяется спецификой болевого синдрома. При данном заболевании болевые ощущения в суставе появляются только при самостоятельной физической активности. Если врач сам совершает различные движения рукой пациента без участия его мышц (пассивные сгибания и разгибания), боль не возникает. В этом отличие эпикондилита от артрита или артроза.
Дополнительно проводятся тесты на симптомы Томсона и Велта. Тест Томсона заключается в следующем: пациент должен сжать в кулак кисть, находящуюся в тыльном положении. При этом она довольно быстро разворачивается, переходя в положение ладонью вверх. При выявлении симптома Велта нужно держать предплечья на уровне подбородка, и одновременно разгибать и сгибать руки. Оба действия, выполняемые больной рукой заметно отстают от действий, выполняемых здоровой рукой. Проведение данных тестов сопровождается выраженными болевыми ощущениями. Также для этого заболевания характерна боль в области суставных сухожилий при отведении руки за поясницу.
Эпикондилит необходимо дифференцировать с:
Латеральный эпикондилит
В нашей клинике Вы можете получить эффективное лечение и реабилитацию при латеральном эпикондилите.
Для более подробной информации и записи на консультацию, позвоните нам по телефону +7(812) 295-50-65.
Латеральный эпикондилит (ЛЭ) – это хроническое воспалительно-дегенеративное заболевание, характеризующееся болевым синдромом. Оно относится к энтензопатиям – патологиям, возникающим в местах прикрепления сухожилий мышц, связок фасций к кости). В переводе с латыни эпикондилит означает воспаление надмыщелка, то есть выступающей части плечевой кости, к которой крепятся сухожилия и связки. У данной кости их два – наружный (латеральный) и внутренний (медиальный). Возникает чаще (в 95% случаев) в области наружного и именуется «теннисный локоть», так как чаще всего ей подвержены спортсмены, занимающиеся большим и настольным теннисом и бадминтоном. Воспаление в зоне внутреннего надмыщелка происходит гораздо реже и имеет название «локоть игрока в гольф». Также характерен для борцов и тяжелоатлетов. В наше время, помимо спортсменов, часто страдают люди, длительно работающие за компьютером, в том числе и из-за неправильной посадки на рабочем месте.
Ключевые моменты:
Латеральный эпикондилит вызывает боль и функциональные ограничения из-за дегенеративных изменений волокон мышечных сухожилий (тендинопатии) разгибателей предплечья. Обычно встречается на людей среднего возраста и чаще всего страдает доминантная рука. Несмотря на множество доступных вариантов лечения, не существует единой модели лечения, которая смога бы помочь всем.
Причины развития.
Наиболее часто вызвано повторяющимися движениями, которые вовлекают мышцы запястья. Активность, создающая чрезмерный механический стресс, создаёт микронадрывы и инициирует дегенеративное развитие сухожилия разгибателей. У пациентов с хронической болью наблюдаются признаки некроза ткани и наличие регенерации. В прогрессивных стадиях тендинопатии наблюдается гибель клеток и дезорганизации в клеточной матрице. Коллаген первого типа заменяется третьим, это приводит к ослаблению сухожилия и снижает устойчивость к растяжению.
Нормальная структура коллагена 1-го типа в здоровом сухожилии
Состояние обостряется при интенсивной и длительной работе мышц– они спазмируются, появляется локальное воспаление «зажатого» нерва с последующим нарушением его функции и ухудшением питания мышечных и других структур, ослаблением кровоснабжения. В результате происходит дегенеративно-дистрофические процессы, увеличивается вероятность возникновения травм. При травмировании участок повреждения замещается рубцовой тканью, которая еще более ослабляет сухожилие и нарушает его трофику. Возникают все новые травмы и усугубляются дегенеративные процессы.
Ниже перечислены факторы, которые способствуют появлению болезни:
Симптоматика.
Первые проявления, как правило, незначительны. Пациент испытывает периодический дискомфорт и неприятные ощущения после нагрузки плечевого сустава. Постепенно возникают и нарастают боли, которые беспокоят даже в состоянии покоя. Симптомы проходят самостоятельно в 90% случаях в течение 1-2 года.
Клиническая диагностика
Диагностирование предполагает выполнение различных мероприятий (в зависимости от стадии и сложности эпикондилита). В частности:
Методы лечения латерального эпикондилита.
«Какой бы ни была стадия, такие методы как: модификация нагрузки, постепенная терапевтическая прогрессия и адаптация, должны являться основой лечения».
Цели включают в себя снижение боли, сохранение двигательной функции, укрепление силы и выносливости хвата и возвращение функциональности. Во время острой фазы лечение фокусируется на снижении болевой симптоматики и воспалительного процесса. Использование инъекций кортикостероидов исключается, пока не будет использован весь потенциал консервативных методик. Основой служит обучение, терапевтическая прогрессия нагрузки и её модификация. Индивидуально подобранные упражнения учитывают нагрузку, болезненные углы движения, силу, выносливость, предпочтения и особенности пациента. Эксцентрические упражнения (ЭУ) имеют самую высокую доказательную эффективность. ЭУ стимулируют восстановление матрицы коллагеновых структур и синтез коллагена, несут анальгетический эффект и улучшают толерантность сухожилия к физической активности.
Исправление биомеханики, мышечного дисбаланса и обучение двигательному контролю должно быть основой подобранных упражнений, чтобы исключить гиперактивность разгибателей запястья и компенсации в функциональности верхней конечности. Самостоятельный массаж и растяжка сухожилия, как правило, ограничиваются, так как могут усиливать компрессию и трение, оказывающие на него негативное влияние. Использование ударно-волновой терапии и других процедур имеет среднюю степень доказательности и применяется в первые 4-6 недель в качестве дополнительной физио поддержки. На каком бы этапе развития не находилась тендинопатия, модификация нагрузки и достижение толерантности ткани должно быть основным принципом лечения латерального эпикондилита.
После прохождения лечения важно соблюдать лечебно-охранительный режим во избежание рецидивов воспаления и повторных травм.
Артроскопия локтевого сустава
При запущенных случаях, когда консервативное лечение не дает ожидаемого результата, может быть рекомендовано хирургическое вмешательство. Наиболее щадящим методом является артроскопическая операция. Она позволяет максимально сохранить окружающие ткани и провести удаление пораженных участков, а затем восстановление фиксации мышц. Выполняют санацию в области повреждения, устранение фиброзных образований, спаек, освобождение нервов от сдавления. Реабилитация после артроскопии происходит быстрее, чем после открытого доступа. При этой операции меньше риск повреждения нервов и сосудов благодаря хорошей визуализации всех структур. Сразу после операции рука подлежит иммобилизации, то есть ношению ортеза. Реабилитационные мероприятия начинают спустя 1-2 недели. Они включают физиотерапию, ношение фиксаторов, тейпирование, кинезиотерапию. Результаты комплексного лечения при данной патологии оптимистичны: к пациентам возвращаются функциональность и безболезненные движения.
Наши специалисты всегда готовы Вам помочь!
Звоните нам по телефону +7(812)295-50-65.
Эпикондилит
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Эпикондилиты области локтевого сустава – одна из наиболее частых форм мягкотканных периартикулярных поражений. В основе заболевания лежат дегенеративно–воспалительные изменения в месте прикрепления к плечевой кости (в области локтевого сустава) сухожилий мышц наружной и внутренней области предплечья. Чаще поражается наружный надмыщелок (рис. 1), в этом случае устанавливают диагноз наружного эпикондилита, значительно реже в процесс вовлекаются сухожилия сгибателей кисти (внутренний эпикондилит). Генез эпикондилитов включает перегрузку (абсолютную или относительную) указанных энтезисов с вторичным развитием воспалительной реакции. Нужно отметить, что эпикондилиты никогда не возникают, как проявление первично–воспалительного процесса в рамках серонегативных спондилоартритов в отличие от энтезопатий других локализаций (плантарный фасциит, ахиллодения) (рис. 1).
Наружный эпикондилит – одно из самых распространенных заболеваний опорно–двигательного аппарата. Его истинная заболеваемость неизвестна в связи с большой частотой слабовыраженных форм, при которых пациенты не обращаются за медицинской помощью. В англоязычной литературе для обозначения этого заболевания используют термин «локоть теннисиста», в связи с высокой частотой этой патологии у игроков в большой теннис. Это вызвано тем, что при игре в теннис, особенно при неправильно подобранной ракетке и дефектах в технике удара слева, происходит перегрузка сухожилий разгибателей кисти с последующим развитием характерной симптоматики наружного эпикондилита. В России большой теннис пока не является массовым видом спорта, и у абсолютного большинства пациентов перегрузка зон проксимального прикрепления мышц предплечья связана с более прозаическими причинами (профессиональной деятельностью, ношением тяжестей, выполнение ремонта, домашнее консервирование).
Заболевание поражает лиц среднего возраста (40–60 лет). В процесс вовлекается преимущественно доминирующая конечность (правая рука). Патогенез заболевания заключается в возникновении, в результате перегрузки, микротравматизации сухожильной ткани с последующим развитием воспалительной реакции. В некоторых случаях заболеванию предшествует прямая травма. Имеет значение и предсуществующее состояние связочного аппарата. Так, гипермобильные лица (с признаками врожденной слабости связочного аппарата) имеют склонность к развитию этого заболевания; у них же наблюдается более тяжелое его течение.
Анамнез
Заболевание может начинаться после эпизода перегрузки (в упоминавшихся вариантах), при этом имеют значение повторяющиеся движения кистью в положении отведения руки и сгибания в локтевом суставе. Однако нередко боли в области локтевого сустава возникают на фоне обычного ритма жизни. В последнем случае речь идет о постепенных инволютивных изменениях в опорно–двигательном аппарате, которые проявляются дегенеративными процессами в области надмыщелков плечевой кости без видимых внешних причин. Однажды появившись, боли, вызванные эпикондилитом, могут продолжаться неделями и месяцами.
Клиническая картина
При латеральном эпикондилите пациенты жалуются на боль в области локтевого сустава, провоцируемую нагрузкой, связанной с разгибанием пальцев и супинацией кисти. При этом нагрузка может быть очень небольшой, например – попытка взять предмет со стола (даже такой небольшой, как чашка с чаем). Боль хорошо локализована – пациенты с уверенностью указывают на наружную (при наружном эпикондилите) или внутреннюю (при внутреннем эпикондилите) поверхность локтевого сустава. Боль может иррадиировать дистально по наружной или внутренней поверхности предплечья или вверх до нижней трети плеча. В покое боль отсутствует. Важным признаком, позволяющим отличить эпикондилит от поражения собственно локтевого сустава, является отсутствие боли при активном и пассивном сгибании–разгибании в локтевом суставе.
Диагностика
Диагноз эпикондилитов основан исключительно на данных клинического осмотра. Определяется строго локализованная болезненность наружного или внутреннего надмыщелка (одновременное вовлечение обеих структур не встречается). В ряде случаев болезненная зона включает прилежащие участки сухожилий. Дополнительную информацию, подтверждающую диагноз, получают при помощи тестов на сопротивление активному движению. В случае латерального эпикондилита это сопротивление разгибанию кисти (рис. 2), при медиальном эпикондилите боль провоцируется сопротивлением сгибанию в лучезапястном суставе. Попытка движения производится в лучезапястном суставе, но боль возникает в месте прикрепления мышц в области локтевого сустава (наружном или внутреннем надмыщелке) (рис. 2).
Перечень заболеваний, с которыми проводят дифференциальный диагноз эпикондилитов, включает поражения собственно локтевого сустава (артрит, асептический некроз суставных поверхностей) и туннельные синдромы этой области (синдром круглого пронатора – ущемление срединного нерва, синдром кубитального канала – ущемление локтевого нерва). Дифференциальная диагностика эпикондилитов и поражения локтевого сустава не вызывает сложности. В случае артрита боль воспроизводится движениями в локтевом суставе, нередко при артрите формируется сгибательная его контрактура. Болезненность локализована не в области надмыщелка, а в проекции самого сустава. Неврологические причины боли сопровождаются признаками поражения периферических нервов – нарушением чувствительности и слабостью соответствующих мышц.
При развитии клиники эпикондилита у молодых лиц целесообразен поиск у пациента признаков системной патологии – гипермобильность суставов, наличие других невоспалительных поражений соединительнотканых структур, которые позволили бы классифицировать данную патологию, как проявление системного заболевания – гипермобильного синдрома.
Инструментальные и лабораторные методы в диагностике эпикондилитов, как правило, не используются. Лишь в случаях явной травмы обычная рентгенография позволяет исключить костные повреждения (возможен перелом наружного надмыщелка), а нормальные лабораторные тесты (острофазовые показатели) исключают воспалительное заболевание суставов. При хроническом или часто рецидивирующем течении эпикондилита (что наблюдается крайне редко) на рентгенограмме можно видеть типичные для хронических энтезопатий изменения – разрыхления кортикального слоя, кистовидную перестройку костной ткани в области пораженного энтезиса и оссификацию энтезиса в виде «шпоры».
Поражаемые структуры при эпикондилитах настолько поверхностны, что применение методов визуализации мягких тканей (УЗИ, магнитно–резонансная томография) не дает какой–либо дополнительной полезной информации.
Лечение
Лечение эпикондилитов исключительно консервативное. В случае незначительной боли (когда пациента больше волнует причина его неприятных ощущений, чем собственно боль) лечение может быть ограничено охранительным режимом для пораженной конечности – «не совершать движения, вызывающие боль». Если эпикондилит возник у лица, занимающегося физическим трудом или спортсмена, логичен совет сделать перерыв в физической нагрузке (прекратить тренировки) до полного исчезновения симптомов с последующим постепенным увеличением объема нагрузки. В этих случаях целесообразно установить причину перегрузки – неправильный режим труда или неудобные инструменты. Если пациент действительно играет в большой теннис, то рекомендовать ему пользоваться ракеткой меньшего веса. Однако не у всех пациентов данные советы применимы. Как правило, за медицинской помощью обращаются люди, у которых болевой синдром имеет уже длительную историю и которые, несмотря на щадящий режим, устали ждать самостоятельного выздоровления.
В случае выраженной боли применяют кратковременную иммобилизацию – легкую лонгету на косыночной повязке. При развитии эпикондилита после травмы эффективен местный холод – прикладывание к болезненной зоне льда несколько раз в день. Показана эффективность лечебной гимнастики, направленной на растяжение соединительнотканых структур – в случае наружного эпикондилита это ежедневные курсы кратковременного переразгибания в лучезапястном суставе.
Так как основной причиной боли при эпикондилите является воспалительная реакция, то патогенетически оправданно применение противоспалительной терапии. В связи с поверхностным расположением надмыщелков можно ожидать хорошего эффекта от локального применения нестероидных противовоспалительных препаратов (НПВП) в виде мазей и гелей. Одним из наиболее эффективных средств из этой группы является Нурофен Гель.
Основным действующим веществом Нурофена Геля является ибупрофен, обеспечивающий его анальгетическую и противовоспалительную активность. Гель наносится полоской 3–5 см на болезненную область и тщательно втирается до полного впитывания. Кратность применения 3–4 раза в день. Нурофен Гель оказывает быстрое действие за счет подавления синтеза медиаторов воспаления непосредственно в очаге поражения, который при эпикондилите находится непосредственно под кожей. Препарат крайне редко вызывает побочные эффекты, в основном в виде гиперемии кожи, обусловленной индивидуальной чувствительностью к ибупрофену. Такая реакция быстро исчезает при прекращении использования препарата.
При эпикондилитах речь идет о подавлении воспаления в очень небольшой по объеме структуре, в связи с чем пероральный, а тем более парентеральный прием НПВП, при котором происходит распределение препарата по всему организму, нецелесообразен. В сравнительных исследованиях эффективность перорального приема НПВП не отличалась от эффекта плацебо.
В случае упорного болевого синдрома, не отвечающего на местное применение НПВП, методом выбора является локальное инъекционное введение микрокристаллических глюкокортикостероидов (ГКС) в смеси с анестетиком. Из имеющихся в распоряжении врача препаратов ГКС наиболее подходящим может считаться бетаметазона дипропионат. Применение препаратов триамцинолона крайне нежелательно, так как при попадании под кожу он может вызывать грубые дегенеративные изменения (депигментацию, рубцовое спаяние кожи с надмыщелком). Применение суспензии гидрокортизона или метилпреднизолона возможно, но в этом случае нужно предупредить больного об обязательном усилении болевого синдрома в первые сутки после инъекции в связи с развитием выраженного микрокристаллического воспаления (реакции тканей на введенные кристаллы препарата).
В связи с отчетливой локализацией процесса в области надмыщелка выбор места инъекции не представляет проблему. Это точка максимальной болезненности, которая может располагаться как в центре надмыщелка, так и по его краям. Схема и само введение ГКС при наружном эпикондилите показаны на рисунках 3 и 4. В ряде случаев необходимо провести инфильтрацию дополнительных болезненных точек, определяемых пальпаторно, в проекции прилегающих сухожилий. Добавление к препарату ГКС анестетика (2% лидокина) позволяет буквально через 1–2 минуты после проведения инъекции оценить правильность диагноза и точность самой инъекции – болезненность должна исчезнуть. Если где–то она сохраняется, то в эту зону вводят оставшуюся часть суспензии. Так как энтезис в области наружного надмыщелка представляет собой очень плотную ткань, то инъекцию приходится выполнять при большом давлении на поршень, что предполагает фиксацию иглы (0,6–0,4 мм–25 мм) пальцами другой руки. Это же ограничивает общий объем вводимой суспензии – в шприце находится 1,5–2 мл смеси ГКС с анестетиком. В одну точку вводят 0,5–0,7 мл суспензии. Процедуру проводят однократно, в редких случаях необходимо повторное введение через 7–10 дней. Более 2 раз инъекции не повторяют.
Определенные неудобства возникают при необходимости проведения инфильтрации в области внутреннего надмыщелка при положении пациента сидя. При медиальном эпикондилите гораздо удобнее положить пациента на кушетку животом вниз и руками, вытянутыми вдоль тела (рис. 5). При таком положении врачу легко доступна вся внутренняя область локтевого сустава, при этом практически исключена случайная травма локтевого нерва (проходящего между внутренним надмыщелком и локтевым отростком).
В абсолютном большинстве случаев приведенные методы лечения оказывают эффект – боли полностью исчезают в течение 2–3 недель при консервативном лечении и через 2–3 дня – после инъекции ГКС. Рецидивы возможны, для их профилактики важно объяснить пациенту необходимость соблюдения оптимального двигательного режима, исключающего перегрузки участвовавших в процессе энтезисов.
Однако у некоторых пациентов болевой синдром, вызванный эпикондилитом, носит упорный характер. Боль плохо поддается даже инфильтрации ГКС (эффект ограничивается несколькими днями). Факторами плохого прогноза (частые рецидивы, неполное купирование болевого синдрома) являются двустороннее поражение, присутствие системной слабости связочного аппарата (суставная гипермобильность) и одновременное выявление признаков астено–депрессивного синдрома (фибромиалгия). В последнем случае в комплексе лечебных мер нужно предусмотреть применение антидепрессантов (амитриптилина).
В упорных случаях эпикондилита показано применение относительно нового метода лечения – экстракорпоральной ударно–волновой терапии. В основе этого метода лежит воздействие на пораженную структуру ультразвука высокой энергетической мощности. Также описаны отдельные случаи успешного хирургического лечения эпикондилита – иссечения выявляемого оссификата энтезиса.
Таким образом, эпикондилиты области локтевого сустава являются распространеной, относительно легко диагносцируемой и благодарной в отношении лечения (кроме редких упорных случаев) формой мягкотканой околосуставной патологии. Имеющиеся в распоряжении современной медицины возможности позволяют добиться излечения абсолютного большинства пациентов.