Отвар овса чем полезен
Отвар овса чем полезен
Немолочные реки: польза и вред растительных аналогов молока
Содержание
По данным Nielsen, в первом квартале 2018 года в России возросли продажи таких растительных напитков на 154% в сравнении с 2017 годом. При этом потребление традиционного пастеризованного молока в России за тот же период снизилось на 1,1%. Между тем покупатель не всегда понимает, что это за продукт, какими полезными и вредными свойствами он обладает.
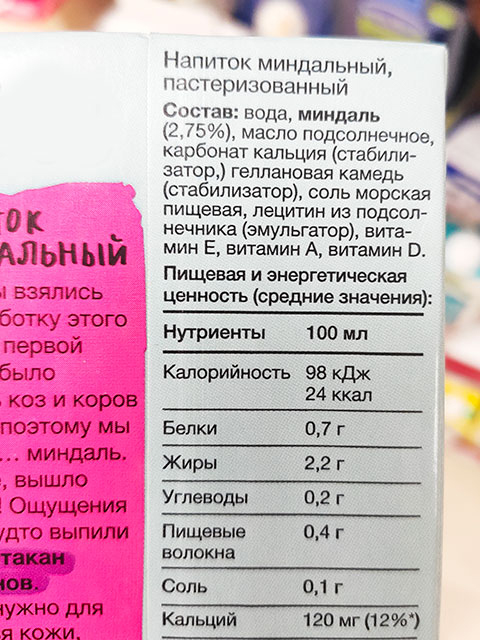
В результате американские коллеги выяснили, что соя ближе всего к питательному составу молока. Однако в некоторые продукты были добавлены такие ингредиенты, как сахар, ароматизаторы, стабилизаторы и каррагинан. Впрочем, и на российских полках легко можно встретить растительный напиток с добавками. Заглянув в несколько магазинов, мы обнаружили аналоги молоку с содержанием сахаров, ароматизаторов, стабилизаторов (геллановой камеди, карбоната кальция), фосфатов калия и кальция и эмульгатора Е435. (прикладываем картинки с составом)
Эксперты отмечают, что изготовить такие напитки полностью без пищевых добавок сложно.
По требованиям ТР ТС 029/2011 на этикетке необходимо указывать, к какому классу относится та или иная пищевая добавка, например: стабилизатор, эмульгатор, ароматизатор. Но это, как мы видим, происходит не всегда.
Тем не менее среди растительных напитков встречаются и образцы без добавления сахара, ароматизаторов и консервантов (если верить упаковке).
Вывод: внимательно читайте состав!




А они точно безопасны?
На растительные напитки, разумеется, не распространяется действие Технического регламента Таможенного союза ТР ТС 033/2013 «О безопасности молока и молочной продукции». Ведь это совершенно другой продукт. Растительные напитки сегодня подпадают только под действие общего для всех пищевых продуктов технического регламента – ТР ТС 021/2011 «О безопасности пищевой продукции». В техническом регулировании нет такого понятия, как «растительное молоко», поэтому фактически любая продукция, соответствующая ТР ТС 021/2011, может попасть на полки магазинов.
– Используя в названии таких растительных напитков слово «молоко», производители вводят потребителя в заблуждение, – рассказывает Лариса Абдуллаева. – Растительные напитки не могут называться молоком, так как требования безопасности к этим видам продуктов совершенно разные. У коровьего молока и его растительных аналогов разный состав, и при проверке этих продуктов необходимо использовать различные подходы. У этих напитков совершенно различные требования по микробиологической безопасности. Кроме того, спектр контролируемых недопустимых токсичных веществ разный. Например, в коровьем молоке контролируется только один микотоксин – М1. Он может случайно попасть в молоко с кормом, на котором могла быть плесень. А в растительных напитках надо контролировать несколько видов микотоксинов. На бобовых, орехах, злаковых растениях развиваются разные виды плесневых грибов, которые необходимо контролировать.
В растительных напитках могут содержаться пестициды, нитраты, ГМО, и нужно проверять именно эти показатели. Для этого вида продукции на данный момент не разработаны идентификационные характеристики, которые позволят полностью убедиться в ее безопасности.
Например, если говорить об ореховом молоке, то мы не можем быть уверены в том, что производитель не использует прогорклые орехи, по мнению Елены Юровой. Между тем несвежий миндаль содержит в себе синильную кислоту (ядовитое вещество, негативно влияющее на нервную, дыхательную и сердечно-сосудистую системы) – она накапливается в процессе хранения. В миндальном молоке, если оно изготовлено из несвежего ореха, ее немного, тем не менее она вредна для организма.
Насколько полноценна замена?
Молоком, конечно, растительный аналог назвать нельзя, он обладает совсем другим составом и другими свойствами.
Коровье или козье молоко содержит животный белок, полноценный по аминокислотному составу, в отличие от растительного белка. – Растительное не стоит называть молоком, оно не идентично коровьему и не может заменить его на сто процентов.
Тем не менее напитки из сои, кокоса, орехов – это неплохая альтернатива молоку для людей с непереносимостью молочного белка или, к примеру, лактозы, а также для веганов. Остальным нет смысла полностью исключать из рациона привычное нам молоко и переходить на растительное. Переходить исключительно на растительные напитки желательно, посоветовавшись с врачом, особенно это касается детей и подростков.
Все за и против
Рассказывает Дарья Русакова.
Плюсы:
Минусы:
– В составе растительных аналогов молока нередко встречается сахар, а в таком случае вся их польза сводится на нет, потому что это уже десертный продукт и его потребление приводит к избыточной массе тела и нарушению углеводного обмена.
В 2015 году ВОЗ распространила «Руководство по потреблению сахаров взрослыми и детьми» с рекомендацией поддерживать «сниженные уровни потребления свободных сахаров на протяжении всей жизни». Согласно документу, «уровни потребления свободных сахаров взрослыми и детьми следует снизить до менее чем 10% от общей калорийности потребляемых продуктов. А снижение до менее чем 5% от общей калорийности потребляемых продуктов обеспечит дальнейшие преимущества для здоровья».
Если говорить о других странах, то в Израиле и в Чили 5 г/100 мл в жидкости уже считается показателем высокого содержания сахара. В Великобритании к высоким показателям относят все, что выше 11,25 г/100 мл, а все, что менее или равно 2,5 г/100 мл, считается показателями низкого содержания сахара.
При покупке обращайте внимание на состав (помните, ингредиенты в составе перечисляются в порядке их убывания в продукте) и на пищевую ценность. Чем больше углеводов, тем больше вероятность, что сахара в продукте содержится много.
Калорийность растительного молока (средние значения)
Калорийность напитков зависит не только от первоначального сырья, но и от добавок, входящих в состав (вода, сахар, мед, шоколад).
Рецепт миндального молока от Дарьи Русаковой
Безопаснее и полезнее всего сделать растительное молоко дома самостоятельно.
Пищевая ценность на 100 г:
Залейте миндаль водой и дайте ему настояться шесть часов. Слейте воду. Затем залейте миндаль кипятком, чтобы быстро очистить ядра, вновь слейте воду и очистите орехи. Далее необходимо высыпать миндаль в блендер, залить холодной фильтрованной водой и взбить до пены. После добавить ваниль, мед и еще раз взбить.
Полученную жидкость процедите через марлю и тщательно отожмите ее. Молоко готово.
– Я сторонник рационального питания. Можно в разные дни употреблять разные виды продуктов. Если по вкусу нравится растительное молоко, то можно готовить и на нем. Это не сильно скажется на здоровье и привнесет разнообразие в рацион, что важно для тех, кто сидит на диете. Всегда приятно попробовать что-то новое. Однако я бы не советовала слишком увлекаться покупным растительным молоком, так как в него часто добавляют сахар. В целом главное – поддерживать сбалансированный рацион.
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна.
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
КАК ДОЛГО ПОСЛЕ БОЛЕЗНИ ВОССТАНАВЛИВАЕТСЯ ОРГАНИЗМ РЕБЕНКА?
Часто сталкиваемся с тем, что сразу после перенесенной болезни, ребенок начинает сразу посещать садик, школу. При этом часто родители не задумываются, успел ли организм ребенка полностью восстановиться, окрепнуть? Часто это связанно с занятостью родителей, невозможностью оставить ребенка дома под присмотром.
Иммунитет у каждого ребенка разный и период восстановления у всех будет различным. Так же это зависит от заболевания и тяжести его протекания. Обычная простуда ослабляет организм ребенка на период от 4 до 10 дней, что требует восстановления, даже при казалось бы полном выздоровлении, когда нет симптомов. Отступившая болезнь не означает, что ребенок полностью здоров. Организм еще не восстановился и не может полноценно противостоять новым вирусам. И задача родителей – поддержать его в этот период. Поэтому период после болезни очень важен. Только почему-то об этом часто забывают. А результат такой забывчивости – 2-3 и более больничных листа в осенне-зимний период.
Родители должны научить своего малыша в правильном отношении его к себе и своему здоровью. С раннего детства малыш должен знать, что вредно, что полезно. А так же научить Вашего малыша быть здоровым, а в случае болезни — правильно лечиться, правильно болеть и правильно выздоравливать. Важно осознанное отношение ребенка ко всем проводимым манипуляциям, начиная от приема лекарств до запрета находиться в комнате, когда ее проветривают зимой.
Чем важен период восстановления? Во время болезни страдают все системы организма ребенка. В период восстановления ребенок может много потеть, аппетит еще полностью не восстановился, бледные кожные покровы, общая вялость, снижение веса, быстрая утомляемость, проблемы с удержанием внимания. Даже при кажущемся полном выздоровлении, процессы восстановления в организме продолжаются во всех органах и системах. Поэтому необходимо через определенный промежуток времени пересдать все анализы, и показаться повторно педиатру. Это необходимо, что бы убедиться в том, действительно ли восстановился организм Вашего ребенка и предотвратить возможные отдаленные осложнения перенесенного заболевания.
Какие происходят наиболее частые нарушения:
Для того чтобы поддержать ослабленный организм после перенесенного заболевания и окончательно выздороветь и окрепнуть необходимо придерживаться ряда простых правил:
— чаще бывать на свежем воздухе, совершать прогулки в парки, лес, к водоему
— проводить укрепление иммунитета после антибиотиков
— правильное питание, употреблять побольше кисломолочных продуктов
— положительные эмоции. Хорошее настроение в период после болезни не менее важно, чем все остальные пункты. Так что отвлекитесь от телевизора или компьютера и уделите максимум внимания своему малышу
— проводить укрепление иммунитета народными и лекарственными средствами, например на основе эхинацеи
— одевая ребенка на прогулку, не переусердствуйте: не нужно закутывать его как капусту, одинаково плохо после болезни переохлаждаться и перегреваться
— полезные водные процедуры. После болезни ребенок много потеет, поэтому ежевечерний душ обязателен
Когда идти в детский сад и школу?
Даже если вам нужно срочно выходить на работу, постарайтесь все-таки несколько дней после болезни подержать малыша дома, доверив его заботам бабушки или няни. Особенно в том случае, если малыш болел долго и тяжело. Необходимы как минимум 3-4 адаптационных дня для восстановления сил. Здесь вступает в силу закон постепенных и адекватных нагрузок: малышу нелегко будет снова привыкать к эмоциональным и физическим нагрузкам в детских учреждениях, к нужному режиму дня (вставать в 7 утра очень трудно после двухнедельных подъемов к полудню), даже к свежему уличному воздуху, от которого ребенок тоже отвык.
Здоровье ребенка в Ваших руках! Будьте здоровы!
Отвар овса чем полезен

Количество, качество и специфика нутриентов у нетронутых злаков на порядок выше.
Сравним: в 100 граммах овсянки 17 грамм белка и 11 грамм пищевых волокон, в белом рисе аналогичные показатели составляют 2,7 грамм и 0,4 грамма соответственно.
Правильно выбранный овес поддерживает энергообмен, наполняет организм необходимыми питательными веществами и витаминами.
Общая характеристика
Овес относится к однолетним травянистым растениям семейства злаковых. В промышленном масштабе используется в качестве пищевого и кормового растения.
Культура дает продолговатые соцветия, которые состоят из нескольких опущенных колосков. В колосках развивается не более 3 цветочков, которые сжаты по бокам и «закованы» в крупную чешую. Плод овса называется зерновкой.
Всего выведено 22 вида овса. Преимущественное территориальное распространение – Америка, страны Старого Света. Наиболее важная разновидность овса – посевная. Допустимые названия – посевной или кормовой овес. Только эта разновидность употребляется в пищу, остальные считаются злостными сорняками, которые искореняются фермерами.
Особенности употребления овса
Цельнозерновая овсянка – традиционный завтрак нескольких миллионов человек из разных уголков мира. Но чем обоснован такой выбор и правильно ли располагать углеводный злак в самом начале дня?
Почему стоит есть овсянку на завтрак
От первого приема пищи зависит наше самочувствие и настрой на работу в течение дня. Именно поэтому нутрициологи категорически запрещают пропускать завтрак или заменять его чашкой чая и бутербродом с докторской колбасой сверху.

У цельного овсяного зерна низкий гликемический индекс.
Справка. Гликемический индекс (ГИ) – степень влияния пищевых продуктов на уровень глюкозы в крови.
Овес просто не даст уровню сахара подняться слишком высоко, но притупляет чувство голода на несколько часов. Что если уровень сахара поднялся до предела? Глюкоза приковывает нас к кровати, дает минимальное количество энергии и снабжает неукротимым желанием любого, пускай даже не самого вкусного шоколада. Потому что сладости – самый легкий способ быстро насытить организм углеводами. Мы получаем стремительный заряд энергии, который также стремительно падает. 30 минут активности сменяются еще большей усталостью, истощением и так по кругу. Со здоровым завтраком из овса такой фокус не пройдет.
Низким ГИ обладают только цельные зерна овса. Пакетированная овсянка быстрого приготовления снабжена теми же быстрыми углеводами, что и шоколадный батончик на пальмовом масле. Такой прием пищи вызовет резкий скачок глюкозы в крови и снова превратится в голод. Покупайте только цельные овсяные хлопья или неочищенный овес, время варки (а не запаривания) которого стартует от 20 минут.
В 1999 ученые Бостонской детской больницы решили провести эксперимент. Они заменили овсяные хлопья быстрого приготовления цельнозерновым (обычным) овсом. В течение суток дети стали перекусывать на 35% меньше, чем до эксперимента. Участники отмечали, что чувствуют насыщение первую половину дня, а тяга к сладкому совершенно пропала.
Может ли утренняя овсянка нанести вред
В цельнозерновой крупе достаточно высокое содержание крахмала. Нутрициологи рекомендуют ограничить количество крахмалистых овощей в рационе (но не исключать совсем). Оптимальная суточная порция овса для мужчин составляет 150 грамм, для женщин – 100 грамм. Если ваш ежедневный калораж достигает 1800-2000 кКал (например, если вы марафонский бегун с повышенной интенсивной активностью), то количество овса можно увеличить.
Чем опасен крахмал домоседам и офисным работникам, которые не посещают зал? Крахмал – дополнительный сахар, который провоцирует скачок инсулина. Помимо увеличения массы тела, этот продукт может стать причиной воспалительного процесса в организме.
Нельзя забывать, что в древних злаках намного больше калорий, чем в культивированных. Внимательно рассчитывайте пищевую ценность продукта и грамотно введите овес в суточную норму БЖУ.
Химический состав
| Калорийность | 316 кКал |
| Белки | 10 г |
| Жиры | 6,2 г |
| Углеводы | 55,1 г |
| Пищевые волокна | 12 г |
| Вода | 13,5 г |
| Ретинол (А) | 0,003 |
| Бета-каротин (А) | 0,002 |
| Тиамин (В1) | 0,47 |
| Рибофлавин (В2) | 0,12 |
| Холин (В4) | 110 |
| Пантотеновая кислота (В5) | 1 |
| Пиридоксин (В6) | 0,26 |
| Фолиевая кислота (В9) | 0,027 |
| Токоферол (Е) | 1,4 |
| Биотин (Н) | 0,015 |
| Никотиновая кислота (РР) | 4 |
| Макроэлементы | |
|---|---|
| Калий (К) | 421 |
| Кальций (Са) | 117 |
| Кремний (Si) | 1000 |
| Магний (Mg) | 135 |
| Натрий (Na) | 37 |
| Сера (S) | 96 |
| Фосфор (Ph) | 361 |
| Хлор (Cl) | 119 |
| Микроэлементы | |
| Алюминий (Al) | 1970 |
| Бор (В) | 274 |
| Ванадий (V) | 200 |
| Железо (Fe) | 5500 |
| Йод (I) | 7,5 |
| Кобальт (Co) | 8 |
| Марганец (Mn) | 5250 |
| Медь (Cu) | 600 |
| Молибден (Mo) | 39 |
| Никель (Ni) | 80,3 |
| Олово (Sn) | 32,6 |
| Селен (Se) | 23,8 |
| Стронций (Sr) | 121 |
| Титан (Ti) | 172 |
| Фтор (F) | 117 |
| Хром (Cr) | 12,8 |
| Цинк (Zn) | 3610 |
| Цирконий (Zr) | 61,4 |
Полезные свойства ингредиента
Введение дополнительных 14 грамм клетчатки ведет к снижению суточного калоража и, соответственно, цифр на весах.
Использование ингредиента в кулинарии

Нутрициологи рекомендуют подбирать степень обработки зерна в зависимости от возрастной категории. Детскому организму будет трудно переваривать и усвоить необработанный овес. Злак может спровоцировать вздутие, несварение, проблемы со стулом и прочие нарушение пищеварения у малыша. Готовьте овсяную кашу или хлопья и никогда не перекармливайте ребенка – его организм сам отдаст команду мозгу, как только почувствует насыщение. Взрослые могут не ограничивать себя и употреблять в пищу любое зерно, основываясь на личных вкусовых пристрастиях.
Рецепт молока из овса и овсяных хлопьев
| Калорийность | 237 кКал |
| Белки | 8,6 г |
| Жиры | 4,6 г |
| Углеводы | 47,6 г |
Приготовление
Подготовьте 2 емкости одинакового объема. В одной замочите на ночь овес, в другой – овсяную крупу. Наполненные жидкостью зерна переложите в блендер, измельчите до состояния жидкой каши. Процедите смесь через марлю или мелкое сито, чтобы избавиться от лишней шелухи и частичек, которые не смог захватить блендер. Так напиток станет более мягким и нежным как традиционное молоко. Перелейте смесь в подходящую тару.
Попробуйте готовый напиток. Для усиления вкуса можно добавить мед, ваниль или любой другой подсластитель/ароматизатор по вкусу. Храните молоко в холодильнике не более 3-4 дней.
Использование в косметологии

В косметологии используют масло из овса и специально отделяемые ферменты. В домашних условиях можно приготовить быструю маску/тонизирующую водичку/скраб в одной таре. Тщательно промойте овес и отварите его до готовности. Разделите полученную кашу на три части.
Как выбрать овсянку
На рынке представлена масса продуктов из овса, но самый популярный из них – овсяная крупа. Как же выбрать действительно полезную кашу и не растеряться в ассортименте сетевых марок?
Правило 1: никогда не покупайте сухие готовые завтраки из овсянки
В небольших привлекательных упаковках содержится огромное количество сахара (даже не подсластителя, а вредного белого сахара), химических веществ. Готовый сухой завтрак не даст насыщения, бодрости и энергии. Наоборот, через 20-30 минут после приема пищи он эту энергию отнимет. «Богатый» состав может обернуться специфической реакцией организма: высыпания, нарушение стула, проблемы с пищеварительной системой.
Правило 2: отдавайте предпочтение цельному зерну
О специфике обработки всегда указывают на упаковке. Приучите себя изучать состав перед покупкой, чтобы спускать деньги на действительно качественную и полезную еду. Несколько степеней обработки не отвечают за качество. Наоборот, с каждым новым очищением зерно теряет колоссальное количество нутриентов. Нет никакого смысла кормить себя бесполезной трухой, поэтому будьте внимательны.
Правило 3: чем проще состав, тем лучше продукт
Выбирайте максимально простую пищу без ароматизаторов, шоколада и наполнителей. Купите «пустую» овсянку, отдельно горький шоколад, сухофрукты, орехи, мед, кленовый сироп и просто самостоятельно смешайте ингредиенты. Это сэкономит бюджет, абсолютно не повлияет на время приготовления и принесет ощутимую пользу организму.
Правило 4: обращайте внимание на упаковку
Овсянка должна реализовываться в герметичной упаковке или емкости. Это защищает жир от окисления и создания специфической горечи.
Если не хотите мучиться с выбором овсянки, то приготовьте крупу самостоятельно. Приобретите цельный овес и измельчите до нужной консистенции. Такой продукт будет максимально полезным и органическим.
Противопоказания к употреблению
У овса и продуктов, приготовленных на его основе, нет прямых противопоказаний. Следует исключить продукт из рациона в случае индивидуальной непереносимости или абсолютном неприятии вкуса злака.
Не забывайте следить за дозировкой культуры в суточном рационе. Переедание овса провоцирует головную боль, общее ухудшение состояния, нарушение всасывания кальция и витамина D.
Чем полезна овсянка?
Овсянка известна своими лечебными и питательными свойствами. Овсянка содержит, среди прочего, полиненасыщенные жирные кислоты, витамины и антиоксиданты, и специалистами-диетологами считается одной из группы суперпродуктов, то есть функциональные продукты со многими полезными действиями, которые стоит иметь в своем рационе.
Чем полезна овсянка?
На завтрак детям и взрослым дают овсяные продукты, обычно в виде злаков, отрубей, мюсли или других продуктов (например, напиток в форме овсяного молока). Это не случайно, потому что овес веками был известен своей исключительной питательной ценностью. До недавнего времени это был один из основных пищевых злаков, сегодня он постепенно возвращается в меню в качестве суперпродуктов, поэтому мы будем искать его в магазинах здоровой пищи. Какие полезные питательные вещества мы можем найти в овсе и как они влияют на организм человека?
Польза овсянки
Овес является источником белка, аминокислот, полиненасыщенных жирных кислот, полифенолов, фитостеролов, инозита, а также минералов — железа, магния, цинка, фосфора, меди, марганца и кальция. Кроме того, он богат витаминами, в том числе витаминами группы В, витаминами А, Е и К. Зерна овса также содержат большое количество пищевых волокон (бета-глюкан), которые отвечают за всасывание желчных кислот и холестерина в протоке. Благодаря этому мы поглощаем меньше последнего вещества, поэтому его концентрация в крови регулируется. Бета-глюкан также отвечает за стимуляцию и регулирование иммунной системы, что приводит к поддержанию правильной бактериальной флоры организма и общему улучшению иммунитета. Не следует забывать о его способности вырабатывать слизь, которая слизистой оболочкой пищеварительной системы защищает ее от инфекций и раздражения. Бета-глюкан, наконец, замедляет всасывание глюкозы, гарантируя низкий гликемический индекс для продуктов из овса.
Антиоксиданты, содержащиеся в овсе и его препаратах, оказывают антиатеросклеротическое, противоаллергическое, противовоспалительное и противоастматическое действие. Овсяные продукты также воспринимаются как противораковые, улучшающие самочувствие и повышающие концентрацию, а также положительно влияющие на мочевую систему и почки.
Рецепт полезного овсяного печенья
Конечно, не все едят миску с овсянкой или пьют овсяное молоко. Размышляя об этих людях, а также о детях, которые почти всегда отказываются есть всю здоровую пищу, мы подготовили рецепт вкусного и полезного овсяного печенья. Они станут не только прекрасной сладкой закуской, но и источником столь необходимых витаминов и минералов.
Для их приготовления нам понадобится: 1 чашка (110 г) овсяных хлопьев, 8 г сливочного масла, чашки сухофруктов (например, изюм, орехи, клюква, финики, семена подсолнечника), дополнительно чашки (40 г) сахарная пудра (может быть сахарной пудрой из ксилита березы), стакана (65 г) пшеничной муки, чайной ложки пищевой соды и такое же количество корицы и 3 столовые ложки (45 мл) молока.
Переходим к реализации. Для начала разогрейте духовку примерно до 200 ° C и заварите изюм или другие сухофрукты (хорошо, если они не сульфурированы) и слейте их на ситечко. Одновременно обжарить овес на сухой сковороде, а после охлаждения — натереть на терке с маслом и сахаром. Просеиваем через сито муку, смешанную с корицей и пищевой содой, затем добавляем в хлопья и объединяем в однородную массу. Наконец, добавьте изюм и деликатесы, добавьте молоко и смешайте все, чтобы объединить ингредиенты.
Продукты прикорма на зерновой основе в питании детей первого года жизни
Оптимальным продуктом питания для ребенка первых месяцев жизни является грудное молоко. Благодаря своему сбалансированному составу, оно полностью удовлетворяет потребности младенца в основных нутриентах, обеспечивая гармоничное развитие детского организма
Оптимальным продуктом питания для ребенка первых месяцев жизни является грудное молоко. Благодаря своему сбалансированному составу, оно полностью удовлетворяет потребности младенца в основных нутриентах, обеспечивая гармоничное развитие детского организма и оказывая защитное действие в отношении многих заболеваний и патологических состояний. Состав грудного молока меняется на протяжении лактации и соответствует функциональным особенностям пищеварительной системы ребенка, что определяет полное усвоение питательных веществ в условиях транзиторной незрелости желудочно-кишечного тракта.
При рациональном питании кормящей матери грудное молоко полностью обеспечивает младенца не только белками, жирами и углеводами, но и витаминами и микроэлементами, которые играют важнейшую роль в обеспечении метаболических процессов в организме, регуляции гемопоэза, минерализации костной ткани, функционировании эндокринной и иммунной систем. Несмотря на все достоинства женского молока, к 4–6 месяцам жизни потребности младенца в белке, углеводах, пищевых волокнах, минеральных веществах (железе, цинке, кальции и др.) и витаминах начинают превосходить содержание нутриентов в грудном молоке, что определяет необходимость дополнительного их поступления с продуктами прикорма [1–3]. Своевременное введение прикорма стимулирует аппетит, способствует формированию вкусовых ощущений, стимулирует ферментативную активность желудочно-кишечного тракта и развитие жевательного аппарата. Одним из первых, важнейших продуктов прикорма, вводимых в рацион питания младенца, является каша.
Каша — наиболее удобный прикорм, своеобразный мостик для постепенного перехода от материнского молока к твердой пище [2–5]. Злаковые продукты вносят разнообразие в рацион, повышают его энергетическую ценность и помогают поддерживать высокие темпы роста и развития ребенка [6]. Каша является важнейшим источником белков растительного происхождения, разнообразных углеводов (особенно крахмала, содержание которого в крупе достигает 60–70%), пищевых волокон, микроэлементов (железа, селена, йода, меди, цинка и др.), витаминов (В1, В2, РР и др.). Содержание жиров зависит от вида крупы (например, в манной крупе — 0,7%, в овсяной крупе — 6,9%). Пищевая ценность зерна зависит от его химического состава, а также определяется усвояемостью веществ, содержащихся в нем [7–9]. Наиболее популярными кашами для детей раннего возраста в настоящее время в России являются гречневая, овсяная и рисовая каши.
Известно, что впервые гречку стали выращивать в Китае. Из гречихи производят два вида крупы — ядрицу (целые зерна) и продел (колотые зерна). Гречневая крупа характеризуется высокой биологической ценностью, является источником растительных белков, богатых незаменимыми аминокислотами. До того как гречку стали активно применять в питании, около 75% этого зерна использовалось для корма домашнего скота и птицы, 5–6% — для посева и лишь остаток — для производства гречишной муки. Интерес к этой крупе возрос с 1970-х годов, когда был исследован ее аминокислотный состав, превосходящий по ценности все остальные злаки, включая овес. Белок гречки содержит незаменимые аминокислоты (табл. 1). Сочетание гречки с пшеницей в пропорции 1:1 по пищевой ценности равнозначно постной говядине.
В гречневой крупе содержится много углеводов, в частности, крахмала (до 74%), который присутствует в виде мелких, округлых или многогранных гранул. Основным углеводом гречневой крупы является сахароза. Жировой состав гречки представлен насыщенными и ненасыщенными жирными кислотами (олеиновой и пальмитиновой). Содержание клетчатки — около 2%. Благодаря высокому уровню витамина Е, обладающего антиоксидантными свойствами, крупа хорошо сохраняется. Ввиду того, что основная часть зародыша гречихи расположена внутри эндосперма и сохраняется при шелушении, гречневая крупа содержит самый высокий уровень среди других злаков витаминов В2, РР, калия, железа, магния, меди, цинка. В гречке оптимальное соотношение органических кислот — лимонной, щавелевой и яблочной. Гречка не содержит глютена.
Рис является злаком, обладающим наиме
Овес в России стали выращивать в 7 веке нашей эры. Из него производят овсяную крупу, хлопья и толокно. Эти продукты обладают высокой биологической ценностью, оказывают влияние на пищеварительный тракт, иммунную систему, обмен веществ и т. д. Основой овсяной крупы являются углеводы, однако содержание крахмала в ней существенно ниже (62,2%) по сравнению с другими крупами. Сахара овсяной крупы представлены сахарозой. В этой крупе много клетчатки (3,2%), пентозанов (5–7%), за счет чего при разваривании каша становится вязкой. Белки овсяной крупы близки к белковому составу гречки и содержат все незаменимые аминокислоты, включая метионин, влияющий на функционирование центральной нервной системы. В овсе самое высокое содержание аминокислоты лизина. Уровень липидов довольно высокий (около 7%), что позволяет рекомендовать этот продукт пациентам с недостаточной массой тела. Овес содержит 10% нерастворимых пищевых волокон (бета-глюканов), которые способствуют снижению уровня холестерина в плазме крови, тем самым уменьшая риск развития атеросклероза. В овсяной крупе много витаминов группы В, РР, Е. Состав овсяной крупы представлен в табл. 2.
Пшеничная крупа производится из зерен твердой пшеницы (манная крупа и при шлифовании зерен, в зависимости от размера крупинок, «Полтавская» и «Артек»). Пшеничная крупа отличается высоким содержанием белка (14,8%), крахмала (80%). Среди липидов преобладает линолевая кислота. Пшеничная крупа содержит мало минеральных веществ и много фитатов.
Ячмень по сравнению с пшеницей содержит в два раза больше жирных кислот, на 40% больше пищевых волокон, на 68% больше тиамина, на 250% — рибофлавина, на 38% — лизина. Из ячменя путем специальной обработки готовят перловую (в зависимости от объема крупинок — 5 размеров) и ячневую крупы (три размера). Химический состав перловой и ячневой круп отличается друг от друга, поскольку они проходят разную обработку.
Ячневая крупа представляет собой частицы дробленого ядра различной величины и формы, полностью освобожденные от цветковых пленок и частично от плодовых оболочек.
Перловая крупа производится из зерен ячменя, путем очистки от наружной оболочки, шлифовки и полировки. Перловая каша традиционно использовалась на Руси. Перловая крупа содержит много белка (9,3 грамма на 100 граммов продукта), крахмала (65,6 г/100 г). Благодаря невысокому содержанию жира (1,1 г/100 г) и большому количеству клетчатки, данный продукт рекомендуется детям с избыточной массой тела. В перловой крупе содержится натрий, калий, кальций, магний, железо, витамины В1, В2, РР. В ней самое высокое содержание фосфора, по сравнению с другими крупами.
Кукурузная крупа производится из зерен кукурузы. В зависимости от способа обработки и размера крупинок выделяют шлифованную, крупную и мелкую кукурузную крупу. Она содержит микроэлементы (кремний, железо, фосфор, магний, цинк), полиненасыщенные жирные кислоты класса омега-3. Из всех злаковых кукурузная крупа содержит самое большое количество витамина А. Как и в большинстве злаковых, в кукурузе мало аминокислоты лизина.
Пшенную крупу производят из проса, из которого предварительно удаляют цветковые пленки, семенные и плодовые оболочки, зародыш (частично или полностью). Пшено отличается высокой калорийностью и усвояемостью. В продукте 12–15% белка, содержащего незаменимые аминокислоты. В пшене низкое содержание аминокислоты лизина. В этой крупе много крахмала (до 75%) в виде мелких зерен. Помимо крахмала, в пшене есть сахар (2%), 0,5–0,8% клетчатки. В пшенной крупе много липидов (от 2,6 до 3,7,4%), содержащих большое количество ненасыщенных жирных кислот. Зерно богато витаминами группы В, макро- и микроэлементами (фосфор, магний, железо, цинк, медь, марганец). Пшено не содержит глютена.
Таким образом, при относительно близком составе основных нутриентов различные виды муки и круп существенно различаются по содержанию витаминов и минеральных веществ. В этом отношении наиболее ценными являются гречневая и овсяная каши, наиболее богатые витаминами группы В, калием, магнием, железом. Весьма различно также в муке и крупах содержание пищевых волокон — оно минимально в рисовой и манной крупах и максимально в гречневой, пшенной и овсяной. Это предопределяет различия в интегральной пищевой ценности зерновых, которая является наиболее высокой у гречневой и овсяной муки, благодаря содержанию богатого незаменимыми аминокислотами белка, максимальному количеству жира, витаминов и минеральных солей [12]. Обращает на себя внимание, что самая минимальная пищевая ценность у манной каши, пользующейся большой популярностью, благодаря легкости приготовления, у старшего поколения нашей страны. В ней низкое содержание белка, пищевых волокон, витаминов В1, В2, В6, РР, калия, магния, фосфора, железа, меди, марганца, цинка, хрома, а также практически отсутствует йод.
Различное содержание пищевых волокон в крупах является важным критерием при их назначении младенцам с различными функциональными нарушениями желудочно-кишечного тракта. Детям с запорами, нуждающимся в повышенном поступлении пищевых волокон, показаны гречневая, пшенная и овсяные каши, а детям с неустойчивым стулом, склонностью к поносам — рисовая каша.
Высокая пищевая ценность овсяной и гречневой круп позволяет их рекомендовать детям с дефицитом массы тела.
В последние годы выпускается большое количество «готовых к употреблению» каш промышленного производства для детского питания. Для производства этих каш используется экологически чистое, химически и микробиологически безопасное сырье. Каши промышленного производства имеют гарантированный химический состав и измельчены в соответствии с возрастными особенностями желудочно-кишечного тракта ребенка. Современной тенденцией производства каш является их обогащение витаминами, различными микроэлементами (железом, йодом, цинком), кальцием, обеспечивающими профилактику наиболее часто встречающихся дефицитных состояний у младенцев второго полугодия жизни. Добавление в каши промышленного производства пробиотических микроорганизмов (бифидобактерий, лактобактерий GG) и пребиотиков (фрутоолигосахаридов, инулина, лактулозы) способствует формированию нормальной микрофлоры кишечника ребенка и положительно влияет на моторику желудочно-кишечного тракта.
При изготовлении каш Тёма используется технология бережной обработки зерна, включающей на первом этапе тщательную многоступенчатую очистку зерна с последующей деликатной шлифовкой зерен, позволяющей сохранить все витамины, содержащиеся в злаках. Молотое зерно бережно сушат на герметичной вальцовой сушилке, которая исключает контакт с воздухом и не допускает окисления. Каши из такой муки сочетают в себе максимальную пользу для здоровья ребенка и хороший вкус, который любят дети.
Особенностями каш Тёма являются:
Первая каша ребенка должна быть без глютена, монокомпонентной (из одной крупы), не содержать никаких добавок (например, каша гречневая Тёма). Начиная с 6–8 месяцев, детям с нормальным стулом, достаточной прибавкой в массе вводятся глютенсодержащие каши, а также каши мультизлаковые, с добавками фруктов, орехов, какао, меда (например, каша из трех или пяти злаков Тёма) (табл. 3). Молочные каши обычно разводятся специальной водой для детского питания. Пищевая ценность каш при добавлении молока существенно повышается, так как молоко является источником белка, жира, кальция, витаминов А, В2 и др. Здоровым детям рекомендуются только молочные каши, а в случае аллергии к белкам коровьего молока — безмолочные каши, которые разводятся той лечебной смесью (гипоаллергенная, на основе гидролизата белка, безлактозная, низколактозная и т. д.), которую получает ребенок.
Литература
И. Н. Захарова, доктор медицинских наук, профессор
Ю. А. Дмитриева
ГОУ ДПО РМАПО Росздрава, Москва
Современные подходы к лечению пиелонефрита у детей
Какая диета рекомендована при пиелонефрите? На чем основывается выбор антибиотика и какова длительность его применения? В каких случаях отдается предпочтение комбинированной антибактериальной терапии? Комплексное лечение пиелонефрита предусматри
Какая диета рекомендована при пиелонефрите?
На чем основывается выбор антибиотика и какова длительность его применения?
В каких случаях отдается предпочтение комбинированной антибактериальной терапии?
Комплексное лечение пиелонефрита предусматривает организацию и проведение мероприятий, направленных на ликвидацию микробно-воспалительного процесса в почечной ткани, восстановление функционального состояния почек, уродинамики, иммунных нарушений. Выбор терапевтических мероприятий определяется состоянием макроорганизма, формой пиелонефрита (обструктивный, необструктивный), фазой заболевания (активная фаза, ремиссия), биологическими свойствами самого возбудителя.
На период выраженной активности микробно-воспалительного процесса рекомендуется постельный или полупостельный режим. Расширяют режим начиная со второй недели заболевания, после исчезновения экстраренальных проявлений. Диета строится в зависимости от активности заболевания, функционального состояния почек, а также от наличия или отсутствия метаболических нарушений. В период активной фазы пиелонефрита рекомендуется ограничение поступления продуктов, содержащих избыток белка и экстрактивных веществ, исключение или ограничение продуктов, для метаболизма которых требуются большие энергетические затраты, а также ограничение потребления продуктов, содержащих избыток натрия. При остром пиелонефрите на 7—10 дней назначается молочно-растительная диета с умеренным ограничением белка (1,5–2,0/кг), соли (до 2–3 г в сутки). При отсутствии обструкции мочевой системы рекомендуется достаточное питье (на 50% больше возрастной нормы) в виде «некрепкого» чая, компотов, соков. Лечебное питание при хроническом пиелонефрите должно быть максимально щадящим для тубулярного аппарата почек. Рекомендуется прием слабощелочных минеральных вод (типа Славяновской, Смирновской) из расчета 2–3 мл/кг массы на прием в течение 20 дней, 2 курса в год.
Больные пиелонефритом должны соблюдать режим «регулярных» мочеиспусканий — мочиться каждые 2—3 часа в зависимости от возраста. Необходимо следить за регулярным опорожнением кишечника, туалетом наружных половых органов. Показаны ежедневные гигиенические мероприятия — душ, ванна, обтирание в зависимости от состояния ребенка. Лечебная физкультура проводится лежа или сидя, опять-таки в зависимости от состояния ребенка.
На протяжении многих лет основной этиологически значимой микрофлорой мочи при пиелонефрите у детей и взрослых является E. coli, обладающая большим набором факторов вирулентности. В 2000 — 2001 годах в 8 лечебно-профилактических учреждениях 7 городов России было проведено научное исследование АРМИД, которое координировали Л. С. Страчунский и Н. А. Коровина. Обследованы 607 детей в возрасте от 1 месяца до 18 лет с внебольничными инфекциями верхних и нижних отделов мочевой системы, у которых при бактериологическом исследовании мочи был выделен возбудитель в диагностическом титре (>=10 5 КОЕ/мл). Проведено определение чувствительности выделенных микроорганизмов к антимикробным препаратам основных групп. В результате проведенного исследования было показано, что инфекция мочевой системы (ИМС) в подавляющем большинстве случаев вызывается одним видом микроорганизма, при выявлении же в исследуемых образцах нескольких видов бактерий нужно исключить нарушения техники сбора и транспортировки материала. В то же время микробные ассоциации могут определяться и при хроническом течении уроренальной инфекции.
Согласно полученным данным, основными возбудителями внебольничных ИМС в России являются представители семейства Enterobacteriaceae (80,6%), главным образом E. coli, которая обнаруживалась в 53,0% случаев (с колебаниями от 41,3 до 83,3% в различных центрах). Другие уропатогены выделялись значительно реже. Так, Proteus spp. был обнаружен у 8,5%, Enterococcus spp. — у 8,5%, Klebsiella pneumoniae — у 8,0%, Enterobacter spp. — у 5,7%, Pseudomonas spp. — у 5,4%, Staphylococcus aureus — у 3,7% детей. Следует отметить, что у 7,2% больных выявлялись следующие микроорганизмы, которые обычно редко встречаются в клинической практике: Morganella morganii — 2,0%, Klebsiella oxytoca — 1,7%, Citrobacter freundii — 1,1%, Serratia marcescens — 0,8%, Acinetobacter lwoffii — 0,5%, Acinetobacter baumannii — 0,3%, Citrobacter diversus — 0,2%, Streptococcus pyogenes — 0,2%, Flavobacter spp. — 0,2%, Candida kruzei — 0,2%. Структура уропатогенов в разных регионах России была различной. Более высокая частота выделения K. pneumoniae наблюдалась в Санкт-Петербурге (12,3%); Enterococcus spp. — в Иркутске и Казани (соответственно 22,9 и 13,5%). Полученные данные указывают на необходимость проведения регулярного микробиологического мониторинга в различных регионах страны.
У большинства больных с острым течением пиелонефрита до выделения возбудителя «стартовая» антибактериальная терапия назначается эмпирически, то есть с учетом знаний об этиологической характеристике наиболее вероятных возбудителей и их потенциальной чувствительности к данному препарату, поскольку посев мочи и определение чувствительности требуют времени, а начало терапии откладывать недопустимо. При отсутствии клинического и лабораторного (анализ мочи) эффекта через три дня эмпирической терапии проводится ее коррекция со сменой антибиотика с учетом полученных данных о характере микробной флоры и чувствительности к ней препарата. При тяжелом течении инфекции успех терапии во многом определяется своевременным бактериологическим исследованием мочи.
При легком течении пиелонефрита может применяться пероральный путь введения антибиотика — существуют специальные детские формы антибиотиков (сироп, суспензия), которые отличаются хорошей всасываемостью из желудочно-кишечного тракта, приятными вкусовыми качествами. Парентеральный путь введения антибиотика используется при тяжелом и среднетяжелом течении пиелонефрита и предусматривает последующий переход на пероральный путь — «ступенчатая» терапия. При выборе препарата предпочтение следует отдавать бактерицидным антибиотикам. Длительность антибактериальной терапии должна быть оптимальной, до полного подавления активности возбудителя (при остром пиелонефрите и обострении хронического в условиях стационара антибактериальные препараты обычно назначаются непрерывно, в течение 3 недель, со сменой препарата каждые 7 — 10 — 14 дней). Потенцируют действие антибиотиков лизоцим, препараты рекомбинантного интерферона (виферон), фитотерапия.
При тяжелом течении пиелонефрита практикуют комбинированную антибактериальную терапию либо введение препаратов второго ряда.
Комбинированная антибактериальная терапия в нефрологии используется по следующим показаниям:
При тяжелом течении пиелонефритического процесса чаще всего комбинация антибиотиков применяется для расширения спектра антимикробного действия, что особенно важно при отсутствии данных о возбудителе. При комбинации двух препаратов необходимо учитывать их механизм действия, фармакокинетические и фармакодинамические особенности, то есть одновременно использовать бактерицидные и бактерицидные антибиотики, а препараты бактериостатического действия комбинировать с аналогичными. У больных с тяжелым течением пиелонефрита непрерывная антибактериальная терапия проводится до полного подавления возбудителя со сменой антибиотика в случае эффективности каждые 10—14 дней. На фоне максимальной активности пиелонефрита, сопровождающейся синдромом эндогенной интоксикации, показана инфузионно-корригирующая терапия. Состав и объем инфузионной терапии зависят от состояния больного, показателей гомеостаза, диуреза и других функций почек. При тяжелом, гнойном пиелонефрите урологом устанавливается нефростома и уретральный катетер.
После получения результатов бактериологического исследования мочи в случае отсутствия эффекта от эмпирической терапии проводится этиотропная терапия в соответствии с характером высеваемой микрофлоры мочи и чувствительностью.
В ряде случаев при обострении хронического пиелонефрита дети старшего возраста могут лечиться амбулаторно с организацией «стационара на дому». В качестве антибактериальной терапии применяются «защищенные» пенициллины, цефалоспорины III поколения. Аминогликозиды в амбулаторной практике использовать не следует. В поликлинике под наблюдением нефролога и участкового педиатра после курса непрерывной антибактериальной терапии при наличии обструкции проводится противорецидивное лечение в течение 4—6 недель и более, в зависимости от характера уродинамических нарушений.
Рекомендуются следующие варианты противорецидивной терапии:
Один из перечисленных препаратов может назначаться в течение 10 дней каждый месяц сроком на 3—4 месяца в возрастных дозировках:
На фоне максимальной активности пиелонефрита, сопровождающейся синдромом эндогенной интоксикации, показана инфузионно-корригирующая терапия. Состав и объем инфузионной терапии зависят от состояния больного, показателей гомеостаза, диуреза и других функций почек.
Как правило, в остром периоде пиелонефрита, с учетом высокой активности антиоксидантной системы организма, терапия антиоксидантами не проводится. По мере стихания микробно-воспалительного процесса в почечной ткани, через 3—5 дней от начала антибактериальной терапии назначаются антиоксиданты сроком 3—4 недели (витамин Е, С, веторон, препараты, содержащие селен, — триовит, селцинк и др.). С учетом того что при микробно-воспалительном процессе в почечной ткани наблюдается вторичная дисфункция митохондрий, медикаментозная ее коррекция предусматривает применение препаратов коэнзима Q10 (кудесан, синергин), переносчиков полиненасыщенных жирных кислот (L-карнитин), кофакторов ферментных реакций энергетического обмена (рибофлавин, никотинамид, липоевая кислота), димефосфона.
С целью улучшения почечного кровотока у больных пиелонефритом применяются эуфиллин, курсы магнитотерапии.
У большинства детей пиелонефрит обычно сопровождается выраженными сдвигами в иммунной системе организма, влияющими на течение и прогрессирование заболевания.
Иммунокорригирующая терапия при пиелонефрите назначается:
Иммуномодулирующая терапия в фазе максимальной активности, как правило, не назначается; она показана при стихании микробно-воспалительного процесса. Применение иммуномодулирующей терапии при пиелонефрите у детей способствует:
Применяются препараты рекомбинантного интерферона (виферон, реаферон). Виферон назначается ректально в зависимости от возраста: детям моложе 7 лет вводится виферон-1 (150 МЕ) по 1 свече дважды в день в течение 7—10 дней, затем прерывистыми курсами 2—3 раза в неделю в течение 4—6 недель. Детям старше 7 лет назначается виферон-2 (500 МЕ). Аналогичное курсовое лечение проводится у детей раннего возраста.
Бактериофаги назначаются внутрь при упорном высеве однотипного возбудителя из мочи и кала; при стойкой изолированной бактериурии. Фитотерапия показана в период ремиссии. Рекомендуются травы, обладающие противовоспалительным, антисептическим, регенерирующим действием.
При обструктивном пиелонефрите лечение проводится совместно с детским урологом или детским хирургом. Решается вопрос о показаниях к оперативному лечению, катетеризации мочевого пузыря и др. При выборе антибактериальных препаратов у детей с обструктивным пиелонефритом необходимо учитывать состояние функции почек и нефротоксичность антибиотиков. Использование аминогликозидов при выраженной обструкции не показано. У больных с незначительным снижением клубочковой фильтрации дозы «защищенных» пенициллинов, цефалоспоринов могут не подвергаться корректировке. При снижении клубочковой фильтрации более 50% по пробе Реберга дозы этих препаратов должны быть уменьшены на 25—75%. При выраженной активности обструктивного пиелонефрита с проявлениями синдрома эндогенной интоксикации наряду с этиотропным лечением проводится инфузионно-корирригирующая терапия. При выявлении артериальной гипертензии решается вопрос о назначении гипотензивных препаратов.
Успех терапии пиелонефрита, развивающегося на фоне метаболических нарушений, зависит от своевременной коррекции питания, назначения соответствующего питьевого режима, применения средств, нормализующих обменные процессы. При оксалурии назначаются витамины В6, Е, А. Длительность курса лечения составляет 15—30 дней, повторные курсы проводятся ежеквартально. Можно применять 2%-ный раствор ксидифона из расчета 3 мг/кг массы в день (чайная, десертная, столовая ложка в зависимости от возраста), курс лечения до 3—4 недель. Ксидифон противопоказан при гиперкальциемии, принимается вместе с витамином Е. При гипероксалурии показана окись магния, которая назначается в дозе 50—100—200 мг/сутки в зависимости от возраста 1 раз в день на 2—3 недели курсами 3—4 раза в год. Показан отвар овса, настой семени льна, проводятся курсы длительностью 1 месяц по 4 курса в год.
При вторичном пиелонефрите на фоне гиперуратурии показан прием витамина В6 (в первой половине дня, от 10 до 60 мг в сутки в зависимости от выраженности уратурии, в течение 3—4 недель). Назначается оротат калия, обладающий урикозурическим действием (0,3—0,5 г 2—3 раза в день, курс лечения 2—4 недели), антиоксиданты (витамины А, Е, С), уролесан, солуран, блемарен, магурлит, уралит.
Лечение пиелонефрита единственной почки проводится по общепринятой методике с учетом нефротоксичности антибактериальных препаратов (необходимо избегать применения аминогликозидов, цефалоспоринов I генерации, карбапенемов, монобактамов). При назначении антибактериальных препаратов следует учитывать состояние почек и при снижении функции последних использовать средние дозы препаратов. В случае развития артериальной гипертензии назначаются гипотензивные препараты. При развитии почечной недостаточности лечение проводится в условиях диализного центра.
Вакцинация детей с пиелонефритом осуществляется после достижения ремиссии, с обязательным предварительным лабораторным контролем анализов крови, мочи с целью уточнения активности процесса и функционального состояния почек. Вакцинация проводится по индивидуальному графику.
Показаниями к санаторно-курортному лечению у больных пиелонефритом являются:
Таким образом, сложность и многогранность патогенетических механизмов, лежащих в основе пиелонефрита у детей, высокий риск хронизации заболевания, связанный с особенностями макро- и микроорганизмов, требуют не только своевременного выявления микробно-воспалительного процесса в почечной ткани и мочевых путях с последующим применением достаточно интенсивной антибактериальной терапии, но и целого комплекса лечебных мероприятий, направленных на нормализацию метаболических нарушений, функционального состояния почек, восстановление гемо- и уродинамики, стимуляцию регенераторных процессов и уменьшение склеротических изменений в интерстиции почек.
Н. А. Коровина, доктор медицинских наук, профессор
И. Н. Захарова, доктор медицинских наук, профессор
Э. Б. Мумладзе Али Ахмед аль-Макрамани
РМАПО, Москва
К 100-летию со дня рождения профессора П. Л. Сухинина
27 ноября 2002 года исполняется 100 лет со дня рождения профессора Сухинина Павла Леонидовича.
Павел Леонидович родился в Туле, в семье потомственного врача-педиатра Л. Г. Сухинина, который долгие годы был домашним доктором младших детей Л. Н. Толстого. Вся обстановка в семье способствовала тому, чтобы старшие дети Л. Г. Сухинина пошли по стопам отца и стали врачами.
В 1920 году П. Л. Сухинин поступил на медицинский факультет Московского университета. В 1923 году ему пришлось прервать учебу: будущий врач был арестован по делу «Московской теософской группы». К счастью, арест продолжался относительно недолго, 5 месяцев.
Прерванную учебу Павел Леонидович закончил в 1926 году и был оставлен в ординатуре профессора Д. Д. Плетнева, с которым проработал до 1938 года, времени трагической гибели профессора Плетнева.
В 1932 году Сухинин был приглашен на должность консультанта-терапевта в Московский областной институт акушерства и гинекологии. Проблемам сердечно-сосудистых заболеваний у беременных женщин и гинекологических больных посвящено более 60 научных публикаций Сухинина, монография «Эндокардиты пуэрперального периода», а также его докторская диссертация «Септические эндокардиты после аборта и родов».
Однако основная деятельность Павла Леонидовича по-прежнему была связана с клиникой факультетской терапии 1-го МОЛГМИ, а в годы Великой Отечественной войны — с Центральным военным госпиталем им. Н. Н. Бурденко. В 1952 году в связи с арестом руководителя клиники академика В. Н. Виноградова Сухинин подает заявление об увольнении и переходит на работу в Курский медицинский институт, где создает кафедру госпитальной терапии. Однако после возвращения в 1953 году В. Н. Виноградова к руководству клиникой и кафедрой Павел Леонидович возвращается в 1-й МОЛГМИ, не оставляя, однако, работу в Курске до 1955 года.
В 1955 году Сухинин становится руководителем терапевтической клиники Института скорой помощи им. Склифософского. В этот период в рамках клиники были подготовлены более 18 кандидатов и докторов медицинских наук. В 1964 году Сухинин добивается открытия первого в СССР Центра токсикологической неотложной помощи и становится его научным руководителем. В 1968 году на базе клиники создается кафедра госпитальной терапии третьего лечебного факультета МОЛГМИ, руководителем которой Сухинин остается вплоть до 1975 года. Умер он в 1983 году.
Жить Павлу Леонидовичу Сухинину пришлось в непростое время, однако он неизменно сохранял сострадание к пациентам, чувство долга, независимость суждений, доброту и внимание к ученикам и сотрудникам.
Диета и особенности рациона питания при остеопорозе
Остеопороз – возрастное заболевание костных структур организма, характеризующееся хрупкостью и ломкостью костей, что может привести к их повреждению и переломам даже в обычных бытовых условиях при минимальных обыденных нагрузках.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Причинами вымывания кальция и утраты костной массы может быть:
Чаще всего остеопороз встречается у женщин, и еще одной распространенной первопричиной развития заболевания может стать гормональная перестройка организма после наступления менопаузы. Выраженное изменение костных структур и снижение их плотности может привести к внезапным переломам и трещинам при выполнении самых обычных повседневных дел.
Первыми признаками остеопороза являются хронические ноющие боли в позвоночнике и суставах, скованность движений, резко появившаяся сутулость, общее недомогание и быстрая утомляемость. Хотя в некоторых случаях болевой синдром не проявляется заметно, и пациент долгое время может даже просто не догадываться о существовании компрессионного перелома позвоночника.
Таким образом, при появлении первых признаков болезни не стоит откладывать визит в клинику остеопатии, к ортопеду, в центр остеопороза, к вертебрологу или травматологу. Проведя рентгенограмму позвоночника, сдав анализы на содержание в крови кальция и фосфора, пройдя денситометрию (определение плотности костных тканей), можно будет более точно диагностировать болезнь и назначить соответствующее лечение остеопороза.
Общие рекомендации по лечению остеопороза
Основным методом лечения остеопороза является специальная диета. Правильный подбор продуктов питания, медикаментозное лечение, длительные пешие прогулки на свежем воздухе и под лучами солнца способны улучшить состояние костных структур организма и улучшить качество жизни пациента. При этом воздействие всех лекарственных средств и продуктов питания направляются на увеличение содержания кальция в крови, восстановление нормального обмена веществ и улучшение физического здоровья больного.
Общие рекомендации по лечению и профилактике остеопороза:
Принимать пищу следует небольшими порциями 5-6 раз на день. Здоровое и полноценное питание – не единственная терапия болезни. Для придания сил организму желательно активно заниматься спортом (плавание, аэробика, йога) или хотя бы посещать «группу здоровья» или ЛФК.
При этом диету, медикаментозное лечение, физические нагрузки необходимо согласовать с лечащим остеопороз врачом. Выполнение физических упражнений на начальных стадиях лечения должно проводиться под контролем доктора или инструктора по лечебной физкультуре во избежание чрезмерных нагрузок и патологических переломов позвонков и костей конечностей. Помните, самолечение может привести к ухудшению состояния здоровья и нанести непоправимый вред организму.
Примерная диета на первых этапах лечения остеопороза
Овсяная каша (120-150 г), сваренная на молоке с небольшим процентом содержания жиров. Курага (5-6 больших плодов или 7-8 помельче), ядра (3-4) грецких орехов. Курагу и орехи можно добавить в кашу либо съесть отдельно. Свежевыжатый апельсиновый сок (примерно 150-200 мл).
Творог с небольшим содержанием жиров (60-100 г), фрукты – примерно 100-150 г (яблоки, виноград, ягоды).
Овощной суп без зажарки (100-120 мл), хлеб с отрубями (1-2 кусочка). Салат из листьев салата, шпината, зелени, 2 помидоров, заправленный оливковым маслом и 1 чайной ложкой кунжута.
1 стакан нежирного йогурта, среднее яблоко и средняя морковь.
Спагетти с мясом курицы. Спагетти из зерна твердых сортов пшеницы (100 г), шпинат (50 г), сыр твердый тертый примерно 30 г. Для соуса обжариваем 120-150 г куриной грудинки на оливковом или кукурузном масле. Выдавливаем зубок чеснока, добавляем брокколи, томаты, перец болгарский, зелень. На закуску 2-3 шт. кураги, 5 шт. миндаля.
Творог, обезжиренный 50-60 г, с кунжутом и черносливом, рогалик. Небольшая кисть зеленого винограда, 1 стакан свежего сока из яблок, моркови и апельсин.
Йогурт, кефир или простокваша с небольшим содержанием жиров (100-150 г), фрукты – примерно 100-150 г.
Фасолевый суп или свекольник без зажаривания (100-120 мл), хлеб из муки грубого помола (1-2 кусочка). Салат из огурцов, перца, зелени, мягкого сыра, заправленный оливковым маслом примерно 150г.
1 стакан нежирного молока, булочка с орехами и медом.
Отварной рис с овощами либо картофель, запеченный с кожурой (100-150 г.). Запеченная в духовке либо отварная рыба примерно 100-150 г. Листья салата, помидоры 1-2 шт.
Рекомендованная схема питания не является стандартом и может изменяться лечащим врачом в зависимости от степени заболевания, особенностей организма и непереносимостью пациентом некоторых продуктов.
Питание при заболеваниях кишечника
Острые и хронические заболевания тонкой кишки (энтериты) и толстой кишки (колиты) могут протекать самостоятельно, но часто имеют место сочетанные заболевания —энтероколиты. При энтероколитах нарушаются секреторная, двигательная и всасывательная функции кишок, ухудшается усвоение пищевых веществ. Длительно текущие заболеваниякишок могут вести к белковой, витаминной и минеральной недостаточности организма, нарушению жирового и углеводного обмена, истощению. Для энтероколитов характерны усиление процессов брожения или гниения в кишках, частый жидкий или кашицеобразный стул со сменой поносов и запоров. Диета должна обеспечить организм полноценным питанием для нормализации обмена веществ и способствовать восстановлению нарушенной функции кишечника при учете состояния других органов пищеварения. При диетотерапии больных с заболеваниями кишок надо учитывать влияние пищевых веществ, продуктов питания и способов их кулинарной обработки на функции тонкой и толстой кишки.
К продуктам и блюдам, усиливающим двигательную функцию (перистальтику) кишок, относят:
1) богатые сахарами — сахар, варенье, сиропы, мед;
2) богатые поваренной солью — соленую рыбу, соленые овощи, копчености, закусочные консервы и др.;
3) богатые органическими кислотами —- кислые плоды и их соки, маринованные и квашеные овощи, кисломолочные напитки с повышенной кислотностью, квас, морс;
5) богатое соединительной тканью мясо;
6) все напитки, содержащие углекислый газ;
7) жиры, применяемые в свободном виде (не в блюдах), натощак или одномоментно в больших количествах (сметана и сливки по 100 г и более, растительные масла, желтки яиц и др.);
8) все холодные блюда (ниже 15—17 °С), особенно при употреблении натощак или в качестве первых блюд обеда,— мороженое, напитки, свекольник, окрошка, холодные заливныеблюда и др.
Продукты могут содержать несколько стимуляторов перистальтики кишок; кумыс и квас — органические кислоты и углекислый газ, квашеная капуста — органические кислоты, поваренную соль, клетчатку и т. д. Все вышеуказанные в перечне продукты и блюда оказывают в той или иной степени послабляющее действие и не рекомендуются при заболеванияхкишок с поносами.
К продуктам и блюдам, замедляющим двигательную функцию кишок, относят:
1) содержащие вяжущие дубильные вещества — отвары и кисели из черники, черемухи, айвы, груш, кизила, крепкий чай, особенно зеленый, какао на воде;
2) блюда, не вызывающие химического и механического раздражения желудочно-кишечного тракта, вещества вязкой консистенции, медленно продвигающиеся по кишкам,— слизистые супы, протертые каши, кисели;
3) напитки и блюда в теплом виде.
Вышеуказанные продукты и блюда показаны при поносах и не рекомендуются при запорах.
К продуктам и блюдам, мало влияющим на двигательную функцию кишок, относят:
1) блюда из отваренного на пару и в воде рубленого нежирного мяса, освобожденного от фасций и сухожилий,— суфле, кнели, пюре, котлеты и др.;
2) отварную нежирную рыбу без кожи;
3) жидкие, полувязкие и вязкие каши, особенно манную и рисовую;
4) хлеб из пшеничной муки высших сортов вчерашней выпечки или подсушенный;
5) свежеприготовленный пресный творог.
Действие продуктов зависит от способа приготовления и подачи, например рассыпчатые и протертые каши, холодные и теплые напитки. Отвар и кисель из черники замедляют перистальтику кишок (действие дубильного вещества танина), но черника в сыром виде усиливает перистальтику, так как богата пищевыми волокнами. Жир в свободном виде и в большом количестве действует послабляюще, а то же количество жира в составе блюд (5—10 г) и равномерно распределенного по приемам пищи мало влияет на перистальтику кишок. Пюре из сырых сладких яблок может действовать закрепляюще, а целые яблоки или в сочетании с другой пищей ускоряют опорожнение кишечника.
Цельное молоко или в больших количествах в блюдах (молочные супы) при заболеваниях кишок переносится плохо, вызывая метеоризм и поносы, поэтому при острых заболеваниях и обострении хронических заболеваний кишок с поносами молоко исключают из рациона. Однако по мере выздоровления больные переносят небольшие количества (50 — 100 г) молока в составе блюд, например каш. Большинство людей с заболеваниями кишок хорошо переносят яйца всмятку, в виде паровых омлетов и в блюдах. У отдельных больных яйца могут усиливать боли и поносы.
Усилению процессов брожения в кишках способствуют продукты, богатые углеводами, особенно пищевыми волокнами (клетчатка и др.). Процессы гниения в кишках усиливает не столько высокобелковая пища, сколько соединительная ткань. Способствуют возникновению процессов гниения богатые пищевыми волокнами и, в частности, клетчаткой продукты, если они не подвергались отвариванию и протиранию.
При заболеваниях кишок нередки неблагоприятные изменения состава их микрофлоры (дисбактериоз), что ведет к образованию и всасыванию в кровь вредных веществ, нарушению переваривания белков и жиров, разрушению отдельных аминокислот и витаминов, ухудшению образования ряда витаминов. Кишечную микрофлору могут нормализовать кисломолочные напитки благодаря действию молочнокислых бактерий, молочной кислоты и антибиотических веществ. Угнетающее влияние на гнилостные микробы характерно для ацидофильных продуктов, а также кефира и простокваши. Эти продукты имеют большое значение в диетотерапии заболеваний тонкой и толстой кишки. Благоприятно воздействуют на состав кишечной микрофлоры фитонциды и пектины фруктов, ягод и овощей, фруктоза фруктов, ягод и меда. Отсюда эффективность яблочных, морковных, овощно-фруктовых диет приэнтероколитах, но с учетом их переносимости.
При остром энтероколите диета должна обеспечить полное механическое и химическое щажение желудочно-кишечного тракта. Поэтому больному назначают в 1-й день только 7—8 стаканов горячего крепкого и не очень сладкого чая, во 2-й день — 7—8 раз по стакану теплого рисового отвара, отвара шиповника, айвы, киселя из черники, крепкого чая. Сухари в эти дни давать нежелательно, так как белки хлеба связывают дубильные вещества чая, черники, черемухи, айвы. При улучшении состояния показана на 4—5 дней диета № 4 пониженной энергоценности за счет углеводов и жиров при физиологически нормальном содержании белка. В диете резко ограничены механические и химические раздражители желудочно-кишечного тракта, исключены продукты и блюда, способствующие процессам брожения и гниения в кишках. Блюда жидкие, полужидкие, протертые, сваренные на воде или на пару.
При отсутствии осложнений и ликвидации острых явлений назначают диету № 4б (или № 2), а далее № 4в (или № 15). Расширение диеты проводят за счет уменьшения в ней механически щадящей пищи. При легкой форме острого энтероколита диету № 4 и даже № 4б можно использовать с первых дней болезни.
Для хронического энтерита и энтероколита характерны: нарушение двигательной и секреторной функции кишок, ухудшение переваривания белков, отчасти — жиров, витаминов, минеральных веществ, что ведет к их дефициту в организме.
1) способствовать нормализации функции кишок и других пораженных органов пищеварения;
2) стимулировать восстановительные процессы в слизистой оболочке кишок;
3) обеспечивать физиологическую потребность организма в пищевых веществах в условиях недостаточного пищеварения;
4) устранить возникшие в организме нарушения обмена веществ.
С учетом этих задач в диете увеличивают содержание животных белков при сохранении физиологической нормы жиров и углеводов, в повышенном количестве вводят липотропные вещества, кальций, калий, железо и другие кроветворные микроэлементы, витамины А, С и группы В. Для щажения органов пищеварительной системы и обеспечения пищеварения в период обострения хронического энтероколита дают протертую пищу. Исключают продукты и блюда, усиливающие перистальтику кишок, вызывающие в них брожение и гниение, сильные стимуляторы секреции желудка и поджелудочной железы и желчевыделения, вещества, раздражающие печень.
В диете должно быть 100—120 г белка (1,5—1,8 г на 1 кг массы тела), 80—100 г жира, 350—400 г углеводов. Для увеличения содержания полноценных белков в диету вводят такиеблюда, как белковый омлет, кальцинированный и пресный творог, творожный паровой пудинг, отварные рыбу и мясо, ацидофилин и другие кисломолочные напитки, неострый сыр. Целесообразно использование в блюдах сухой белковой смеси и молочно-белковых концентратов, а также напитков из энпитов, оволакта, инпитана. Для обогащения диеты витаминами необходимы протертые, а также гомогенизированные овощи и фрукты (консервы детского питания), фруктово-ягодные соки и витаминные препараты. Указанным требованиям отвечают диеты № 4б (протертый вариант) и № 4в (непротертый вариант). Последнюю назначают в период выздоровления после обострения как переходную к диете № 2, а далее к диете № 15. Диету № 4в можно применять длительно. Не следует увеличивать содержание белков в диете выше 130 г.
При обострении хронического энтероколита с сильными поносами, резко выраженными диспепсическими явлениями назначают диету № 4. Учитывая определенную неполноценность химического состава диеты № 4, ее назначают на 4—5 дней, т. е. по ликвидации острых явлений. Далее больного переводят на полноценную, механически щадящую (протертую) диету № 4б — основную на период обострения, назначаемую в среднем на 4 — 8 недель. При явном улучшении переводят больного на диету № 4в — основную в период затухающего обострении и после него, т. е. при ремиссии. При стойкой ремиссии показана диета № 2 и далее диета № 15. Неправильным является как длительное пребывание больного на диете № 4, так и раннее, с первых дней обострения, назначение диеты № 4б.
При хронических энтероколитах с преобладанием бродильных процессов применяют диету № 4б с 120—130 г белка, 110—120 г жира, 250—300 г углеводов, резким ограничением клетчатки. На фоне диеты № 4б (или № 4 — при обострении) полезна ацидофильная паста: по 0,8—1 кг в день в течение 10—15 дней. При хронических энтероколитах с преобладанием гнилостных процессов эффективна яблочная диета: 2 дня по 1,2—1,5 кг протертых сырых яблок в день. Содержание белка не должно превышать 80—100 г, резко ограничивают продукты с соединительной тканью, богатые клетчаткой.
При сочетании хронического энтероколита с заболеваниями печени или желчных путей показана диета № 5 с «белковой надбавкой» (100 г мяса или творога, или 150 г рыбы) и с исключением цельного молока, сырых овощей и фруктов, ржаного хлеба. Можно использовать диету № 4б или № 4в, но с исключением бульонов из мяса и рыбы, ограничением желтков яиц и других не рекомендуемых при заболеваниях печени и желчных путей продуктов и блюд.
При хроническом энтероколите в сочетании с хроническим панкреатитом применяют диету № 5п или 4б. Однако в последней содержание белков должно быть не менее 100—120 г, содержание жиров ограничивают до 80 г, углеводов — уменьшают до 350 г (в основном за счет легкоусвояемых), исключают бульоны из мяса и рыбы.
При хроническом колите, т. е. поражении толстой кишки, в период обострения и в зависимости от степени выраженности диспепсических явлений, особенно поносов, рекомендована диета № 4 или 4б. При резком обострении на 1-2 дня можно назначать чайные дни или диеты из свежих тщательно протертых сырых яблок без кожуры или моркови (1—1,2 кг). Диету № 4б используют при обострении хронических колитов в среднем 2—6 недель. При нормализации стула больных переводят на непротертую диету № 4в. Перевод следует осуществлять постепенно путем включения в диету № 4б отдельных блюд диеты № 4в: мясо куском, рассыпчатая каша, непротертые вареные овощи, сырые фрукты, пирог с мясом или яблоками, ватрушки с творогом и др. В дальнейшем больных переводят на диету № 15, которую сначала назначают по системе «зигзагов» в виде нагрузочных дней на 3—4 дня. Рекомендуют 3—4 раза в день по 50—100 г сырых яблок, моркови или других сырых овощей и фруктов. Обязательно употребление их в начале основного приема пищи и медленное, тщательное пережевывание. Такая «диета зеленью» может уменьшать метеоризм, неустойчивость стула и другие диспепсические явления.
При запорах назначают питание, стимулирующее двигательную функцию кишечника. Выбор диеты зависит от причины запора и основных заболеваний пищеварительной системы:
1. При запорах, возникающих от нерационального, длительного механически щадящего питания у здоровых людей, малоподвижного образа жизни, заболеваний нервной и эндокринной системы, но при отсутствии заболеваний органов пищеварения показано физиологически полноценное питание — диета № 15 с увеличенным содержанием указанных послабляющих продуктов и блюд и ограничением продуктов и блюд, замедляющих перистальтику и опорожнение кишок.
2. При запорах на фоне обострения хронических заболеваний кишок назначают механически и химически щадящую диету № 4б, а далее диету № 4в. Из диет исключают богатые грубой клетчаткой продукты и включают негрубые стимуляторы перистальтики кишок. Используют прием натощак холодных сладких напитков, например воды с медом, отвара шиповника с сахаром, сливок, овощных и фруктовых соков, пюре из свеклы, моркови, сливы, цветной капусты с растительным маслом, пюре из вареных сухофруктов, печеных яблок, кефира, простокваши, ряженки. При отсутствии выраженного гастрита или энтерита в диету включают спелые помидоры, сладкие ягоды, фрукты без кожуры. Ограничивают такие продукты, как рис, манная крупа, вермишель. Исключают продукты, выраженно замедляющие перистальтику кишок.
3. При хронических заболеваниях кишок с преобладанием дискинетических запоров в период затухающего обострения и вне обострения показана диета № 3. Последняя построена по принципу диеты № 4в, но с включением продуктов и блюд, богатых пищевыми волокнами и магнием, не вызывающих метеоризма, не раздражающих слизистую оболочку желудочно-кишечного тракта, не являющихся сильными стимуляторами секреции желудка и поджелудочной железы (яблоки сырые и в блюдах, вареные морковь и свекла, рассыпчатые каши, отрубяной хлеб, сухофрукты и др.).
4.При заболеваниях печени и желчевыводящих путей с запорами, но при отсутствии воспаления желудочно-кишечного тракта полезна диета № 5 с увеличением содержания пищевых волокон и магния (хлеб из отрубей, хлеб зерновой и барвихинский, гречневая, овсяная, перловая крупы, пшено, овощи, фрукты и др.), овощных и фруктовых соков, меда, овощных салатов с растительным маслом. При язвенной болезни с запорами показана диета № 1 с увеличением в ней овощей (морковь, свекла, кабачки и др.) в виде пюре или мелкошинкованных вареных, соков овощей и плодов, протертых или длительно варенных сухофруктов и их отваров, растительного масла. Химический состав и энергоценность диет при запорах определяются диетой основного заболевания. Большое значение имеет режим питания, что способствует ритмичной работе кишечника.
Сравнительная характеристика применяемых при хронических заболеваниях кишечника основных диет представлена в таблице.
Схема диетотерапии при хронических заболеваниях кишечника
| № диеты | Диета | Белки, г | Жиры, г | Углеводы, г | Энергоценность, ккал |
| 4 | При резком обострении с поносами. Резкое механическое и значительное химическое щажение | 80 | 60-70 | 250 | 1900 |
| 4б | После диеты № 4 при резком обострении и сразу же при умеренном обострении. Умеренное механическое и химическое шажение. Протертая | 100-110 | 80-90 | 350-400 | 2600-2800 |
| 4в | После диеты № 4б при затухающем обострении. Небольшое механическое и химическое щажение. Непротертая | 110-120 | 90-100 | 350-400 | 2700-2900 |
| 3 | При затухающем обострении и вне обострения при наличии запоров. Умеренная механическая стимуляция и небольшое химическое щажение. Непротертая | 90 | 90 | 350-400 | 2600-2700 |
| 2 | При стойком улучшении (ремиссии). Непротертая | 80-90 | 80-90 | 350-400 | 2600-2700 |
| 15 | При выздоровлении. Рациональное питание с исключением трудноперевариваемых и острых продуктов и блюд | 75-80 | 80-90 | 350-400 | 2500-2600 |
Перед лечебным питанием при других заболеваниях тонкой кишки различного происхождения (болезнь Крона, болезнь Уиппла, туберкулез кишок и др.) стоят те же задачи и строится оно по тем же принципам, что и в рассмотренной схеме диетотерапии хронических заболеваний кишок — хронического энтерита и энтероколита. Это положение в значительной мере распространяется на методику диетотерапии язвенного колита. B острой фазе язвенного колита при обязательном постельном режиме питание должно примерно соответствовать диете № 4 со следующими изменениями:
2) в рационе значительно ограничивают количество жиров — до 50 г, в основном путем добавления в блюда по 5—10 г сливочного масла;
3) в рационе — 200—250 г углеводов при максимальном ограничении источников пищевых волокон (клетчатки). Применяют жидкие каши из манной крупы, крупяной муки, протертого риса; сахар, мед; кисели и желе из соков плодов, полусладкие теплые отвары шиповника, сушеной черники, черной смородины; при переносимости — разведенные соки плодов без мякоти и в теплом виде.
При улучшении состояния больного постепенно, путем пробного включения отдельных продуктов и блюд, переводят на физиологически полноценную диету № 4б с повышенным до 110—130 г содержанием белка. В связи с нередкой при язвенном колите железодефицитной анемией рацион обогащают улучшающими кроветворение продуктами (см. «Лечебное питание при болезнях системы крови»). Важное значение имеет увеличенное содержание в диете витаминов С, А, К, группы В, а также кальция.
При тяжелом течении острой фазы язвенного колита, болезни Крона, а также других тяжело протекающих заболеваний кишок с нарушенным пищеварением предложена максимально щадящая элементная диета ( безбалластная, бесшлаковая). Диета состоит не из продуктов, а из жизненно необходимых и легкоусвояемых питательных веществ, т. е. «элементов» пищи. В состав диеты входят аминокислоты, глюкоза, минеральные вещества, витамины, продукты расщепления белков и крахмала — пептиды и декстрин, в небольших количествах добавляют растительные жиры. Входящие в диету пищевые вещества почти полностью всасываются в верхних отделах тонкой кишки, что создает условия для разгрузки их нижних отделов, а также толстой кишки. При употреблении элементных диет уменьшается масса кала.
Кишечные ферментопатии обусловлены недостаточностью кишечных ферментов, участвующих в процессах пищеварения. Чаще встречается дефицит лактазы и пептидазы, обеспечивающих соответственно распад молочного сахара лактозы или белка глютена пшеницы, ржи, ячменя, овса. В результате возникает непереносимость продуктов, содержащих указанные пищевые вещества, и нарушается деятельность кишок.
1) исключить из рациона непереносимые организмом пищевые вещества — элиминационная диета (элиминация — исключение, удаление);
2) воздействовать на нарушенные функции кишок;
3) нормализовать обмен веществ.
Для глютеновой болезни (целиакии), вызванной непереносимостью белка глютена, характерны поражение слизистой оболочки тонкой кишки, поносы, резкое ухудшение переваривания и всасывания пищевых веществ. Это ведет к истощению, белковой, витаминной, минеральной (кальций, калий, железо и др.) недостаточности организма, анемии. Применяют диету № 4а/г — аглютеновую (без глютена) с исключением продуктов из пшеницы, ржи, ячменя, овса: хлеба, мучных и макаронных изделий, крупы, кондитерских изделий, включающих муку указанных злаков.
Диета № 4а/г физиологически полноценная с несколько увеличенной энергоценностью, увеличенным содержанием белка, кальция, железа, витаминов. В рационе 110—120 г белка (60% — животного происхождения), 90—100 г жира (20% — растительные), 400 г углеводов (25%—легкоусвояемые), 2800— 3000 ккал. Диета с умеренным механическим и химическим щажением органов пищеварения, исключением продуктов, усиливающих процессы брожения в кишках. Блюда в основном измельченные и протертые, сваренные в воде или на пару. Исключены горячие (выше 62°С) и холодные (ниже 15°С) блюда. Режим питания — 5—6 раз в день. Указанная кулинарная обработка пищи по типу диеты № 4б показана в период поносов. При нормализации стула пища дается без специального измельчения по типу диеты № 4в.
Рекомендуемые продукты и блюда:
— хлеб и мучные изделия. Из картофельного, кукурузного и пшеничного крахмала, соевой, рисовой, гречневой, кукурузной муки;
— супы. На слабом обезжиренном мясном и рыбном бульоне с фрикадельками, кнелями, яичными хлопьями, рисом, разрешенными мелкошинкованными или протертыми овощами;
— мясо и птица. Нежирные виды и сорта или хорошо обезжиренные, без фасций и сухожилий, паровые и отварные, в рубленом виде. Телятина, цыплята, кролик — куском;
— рыба. Нежирные виды куском и рубленые, отварные и паровые;
— молочные продукты. Некислый свежийтворог, кальцинированный творог в натуральном виде и в блюдах (творожная паста, паровые пудинги с протертой крупой и овощами). Некислая сметана в блюда. При переносимости — кисломолочные напитки, а также до 50 г молока или сливок с чаем и в блюдах. Неострый тертый сыр;
— яйца. 1—2 в день всмятку, омлеты паровые, белковые;
— крупы. Гречневая, кукурузная, рис, саго. Протертые каши на воде или с добавлением молока, пудинги и паровые;
— овощи. Картофель, морковь, кабачки, тыква, цветная капуста — отварные и протертые (пюре). Цветную капусту, ранние кабачки и тыкву можно не протирать;
— закуски. Рыба заливная, неострый сыр, икра осетровых;
— плоды, сладкие блюда, сладости. Кисели, желе, муссы, хорошо протертые компоты из яблок, груш, айвы, черники, черемухи, черной смородины, клубники. Печеные яблоки и груши; при переносимости — тертые сырые яблоки без кожуры. Сахар, мед, джемы, мармелад, пастила, зефир, меренги, снежки;
— соусы и пряности. Молочный (бешамель) на крахмале или рисовой муке, на слабом обезжиренном бульоне, овощном отваре, фруктовый. Лавровый лист, ванилин, корица;
— напитки. Чай, некрепкий кофе и какао на воде, теплые сладкие соки фруктов и ягод пополам с водой, отвар шиповника, черники, черемухи, черной смородины;
— жиры. Масло сливочное в готовые блюда и к столу; при переносимости — растительные рафинированные масла до 5 г в блюда.
Недостаточность лактазы. Питание зависит от степени дефицита фермента. При полном отсутствии лактазы из рациона исключают молоко и все молочные продукты, а также блюдаи изделия, включающие по рецептуре эти продукты. При недостатке лактазы в рационе в той или иной степени ограничивают молочные продукты с учетом содержания в них лактозы. Больше всего лактозы в молоке, пахте, молочной сыворотке, мороженом. В кисломолочных продуктах меньше лактозы. При необходимости можно использовать специальные продукты; низколактозныё энпиты, инпитан, низколактозную молочную смесь, а также молочно-белковые концентраты с пониженным до 0,7% или 0,05% содержанием лактозы. При выраженных нарушениях функции кишок, вызванных потреблением содержащих лактозу продуктов, питание строится по принципу диетотерапии энтероколитов. С учетом тяжести нарушений используют диеты группы № 4 или диету № 2, но с полным исключением содержащих молоко и молочные продукты блюд и изделий.
Функциональные расстройства кишечника — кишечные дискинезии — частые причины нарушения деятельности кишок («раздраженная толстая кишка», спастический колит и др.). Заболевание проявляется приступами болей в животе в сочетании с поносами или запорами. В период приступов применяют рацион с ограничением продуктов и блюд, усиливающих перистальтику кишок (см. выше). Наиболее показана диета № 4б, а при сильных поносах и постельном режиме — на 2—3 дня диета № 4. В диету № 4б можно вводить 2—3 раза в день 50—100 г сырых яблок или моркови, которые употребляют в начале основного приема пищи путем медленного тщательного разжевывания или в тертом виде. Это может уменьшать вздутие живота, неустойчивость стула и другие диспепсические явления. Целесообразно использовать пюре из сырых тертых яблок. При преобладании в период приступов запоров в диету № 4б включают продукты и блюда, которые легко стимулируют перистальтику кишок: утром натощак прием холодных сладких напитков (вода с медом, сладкий отвар шиповника, настой чернослива и др.); овощные и фруктовые соки, в частности по 100 г сырого картофельного сока утром натощак и непосредственно перед обедом; пюре из моркови, свеклы, сливы, вареных сухофруктов; печеные и сырые яблоки, сладкие ягоды, спелые фрукты без кожуры, спелые томаты, кисломолочные напитки, сливки и др. При переносимости включают отварную морковь и свеклу, зеленый горошек (пюре), непротертые сухофрукты, рассыпчатые каши, отрубяной хлеб, блюда с добавлением пшеничных отрубей. Таким образом, при переносимости вместо диеты № 4б можно применять диету № 3. В межприступном периоде показана сначала диета № 4а, а в дальнейшем — № 15 с повышенным содержанием источников пищевых волокон.
Отвар овса чем полезен
Количественное определение в крови специфических антител, иммуноглобулинов класса E, появляющихся при наличии аллергической реакции к овсу культивированному.
Специфические иммуноглобулины класса Е к овсу культивированному (овсу посевному, овсу кормовому, овсу культурному, овсу обыкновенному).
Синонимы английские
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Аллергия на злаковые продукты встречается часто. Хотя наиболее распространённой является аллергия к компонентам пшеницы (в частности, к глиадину), аллергенным потенциалом обладает также овёс. Аллергия на белок овса и овсяную кашу обычно связана с началом прикорма, поэтому манифестирует, как правило, в возрасте 6 месяцев и старше, когда ребёнок начинает получать не только грудное молоко.
Овес культивированный (Avena sativa) – однолетнее травянистое растение из семейства злаковых. Это единственная зерновая культура, которая дает хороший урожай в холодном и влажном климате. Цветет овес в конце весны – в начале лета, а зерна созревают в конце лета – в середине осени. Зерна овса содержат пищевые волокна, белки, незаменимые аминокислоты, углеводы, витамин Е, витамины группы В, микроэлементы.
Из овсяных зерен производят крупу «геркулес», толокно, муку, мюсли, кисель. Из овсяной муки готовят кондитерские изделия, печенье, хлебцы. Она не содержит клейковины, поэтому при выпечке используется не в чистом виде, а в сочетании с пшеничной или ржаной мукой. Из овса производят овсяное молоко, иногда квас, брагу. Овес также применяют при изготовлении некоторых средств по уходу за кожей.
Аллергия на овес у ребенка и взрослого характеризуется различными проявлениями – от кожного зуда до анафилактического шока. У многих пациентов в течение нескольких минут и/или часов после употребления овса наблюдаются классические проявления пищевой аллергии – появление зуда (особенно в области рта, крыльев носа), возникновение зудящей сыпи в виде волдырей (крапивница), ангионевротического отёка (отёк Квинке). Могут возникать проявления со стороны респираторной системы: ринит, одышка, кашель, ощущение нехватки воздуха. Также есть вероятность развития системной реакции (анафилаксии).
Непереносимость овса и блюд, в состав которых он входит, может объясняться также наличием в нём особого белка – глютена (клейковины). Изначально овес не содержит глютен, однако во время выращивания, сбора или обработки он может быть загрязнен клейковиной. Он содержится и в других зерновых культурах (рис, ячмень, пшеница и др.). Поэтому в таком случае аллергия на овсянку обычно не ограничивается реакцией только на продукты, включающие овёс. Пациенты тогда будут восприимчивы и к остальным крупам. Наиболее известной патологией, связанной с чувствительностью к глютену, является целиакия, или глютеновая энтеропатия.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Причины повышенного результата:
Причины отрицательного результата:
+ определение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, гастроэнтеролог, дерматолог, педиатр, терапевт, врач общей практики.
Без желчного пузыря можно жить
Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.
Удаление желчного пузыря или холецистэктомия остаётся одним из распространённых методов лечения холецистита — осложнения желчнокаменной болезни. Только в России проводится 250 000 таких операций в год. Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.
Какие функции выполняет желчный пузырь?
В нем хранится желчь, необходимая для пищеварения. Печень постоянно выделяет желчь, которая затем попадает в желчный пузырь и хранится там между приёмами пищи. Когда еда попадает в организм, желчный пузырь выделяет порцию желчи, которая растворяет полученный с едой жир.
После удаления желчного пузыря, печень продолжит выделять желчь, но накапливаться ей будет негде: организм не сможет эффективно переваривать жирную пищу. Через три-четыре месяца печень перестроится и начнёт выделять желчь порционно. Во время этой перестройки важно следить за питанием, тогда этот процесс пройдёт без болей и осложнений.
Как проходит реабилитация?
Восстановление организма после удаления желчного пузыря состоит из трёх компонентов:
Диетотерапия
На время адаптации организма после удаления желчного пузыря пациентам назначают диету №5 по Певзнеру.
Эти продукты разрешено варить, запекать и тушить, запрещено жарить. Все блюда подаются в тёплом виде, с умеренным количеством специй. Желательно дробное питание небольшими порциями 4-6 раз в день. Остальные рекомендации совпадают с обычными представлениями о здоровом питании: меньше консервированного, копчёного, острого, солёного и жирного, больше воды и физической активности.
На ранних этапах восстановления и при осложнениях рекомендуют перечисленные выше продукты употреблять в протёртом виде. Затем переходите на непротёртую пищу. Через несколько месяцев после операции можно пробовать вводить новые продукты и алкоголь в небольших количествах, однако от экстремально острой еды и тугоплавких жиров придётся отказаться совсем.
Как избежать осложнений?
Даже после удаления желчного пузыря могут появиться новые камни — теперь они будут в желчном протоке. После операции и перестройки организма важно не вернуться к старым вредным привычкам в питании. Без коррекции питания не обойтись.
Важнее всего снизить потребление холестерина — камни на 80% состоят из него.
Также для профилактики новых камней показано дробное питание — прием пищи запускает выделение желчи. Чем чаще приемы пищи, тем менее вероятен застой желчи.
Избежать застоя желчи помогают умеренные физические нагрузки. Через два месяца после операции показаны утренняя гимнастика и прогулки по 30-40 минут ежедневно, через полгода — бассейн. Напрягать мышцы пресса можно не раньше, чем через год.
Желчекаменная болезнь, холецистит и последующее хирургическое удаление желчного пузыря — это веский повод уделить внимание своему здоровью и питанию. Если соблюдать правильную диету и рекомендации врача, полноценной, здоровой и долгой жизнью без болей можно жить, даже без желчного пузыря.
Овсяная мука

Так ли полезна овсяная мука, как утверждают нутрициологи; кому запрещено использовать ингредиент; и что лучше – приготовить порошок из овсянки дома или купить в ближайшем супермаркете?
Что нужно знать об овсе
Это род однолетних травянистых растений, которые принадлежат семейству злаков. Из всего рода особенно выделяют овес посевной. Именно эту культуру возделывают в промышленных масштабах и используют как кормовое/пищевое растение.
Всего существует 22 разновидности овса. Они произрастают в умеренных странах Старого Света. Все представители рода, кроме Avena sativa или посевного овса, считаются злостными сорняками, которые отравляют почву и мешают нормальному развитию другой флоры.
Ботаническое описание
Свернутые листья растения свисают с длинных точеных стеблей, на которых формируются соцветия. Соцветие представляет собой миниатюрную метелку, которая состоит из крупных, едва свисающих колосков.
На этих колосках развивается 2-3 цветка. Они сжаты по бокам растительными защитными чешуйками. На верхушке формируется завязь, от которой отходят перистые рыльца.
Плод растения представляет собой зерновку. Она плотно обернута в кожистую цветочную чешую и снабжена продольным желобком.
Именно зерновки используют в промышленных продовольственных целях, подвергают обработке и употребляют в пищу.
Полезные свойства злака

Овес – лучший вариант для питательного завтрака
Клетчатка
В состав овса входит растворимая клетчатка – грубая часть растения, которая выполняет функции пребиотика. Организм не может в полной мере усвоить и переработать клетчатку. После попадания внутрь вещество принимает текстуру жидкого геля и равномерно распределяется по всему организму. Разве это хорошо? Да. Клетчатка стабилизирует кишечную микрофлору и подавляет воспалительные инфекционные процессы. Она создает дополнительную защиту тканям и слизистым, чем улучшает их работу и сводит риск заражения к минимальному.
Нутрициологи доказали, что клетчатка способствует гармоничному похудению. Ежедневное употребление 14 грамм вещества помогает усмирить аппетит и снизить потребление калорий на 10%.

Низкий гликемический индекс
Гликемический индекс – это реакция организма на поступление чистой глюкозы (сахара). Чем выше ГИ, тем быстрее и интенсивнее скачки сахара, что оказывает неблагоприятное воздействие на организм.
ГИ овса достаточен для того, чтобы обеспечить организм внушительным энергетическим потенциалом и предотвратить резкие скачки глюкозы в крови.
Низким гликемическим индексом обладают только неочищенные зерна овса. Овсянка быстрого приготовления или переработанная крупа, наоборот, отличается высоким ГИ и минимальными полезными свойствами.
Возможный вред овса
У цельнозернового древнего злака есть свои недостатки. Они незначительны и уступают преимуществам, но каждый потребитель должен быть осведомлен о возможных рисках.
Обилие крахмала
Зачем регулировать концентрацию крахмала? Его обилие повышает выделение инсулина, что чревато резким увеличением жировой прослойки и развитием воспалительных процессов.
Высокая калорийность
Глютен
Изначально овес не содержал глютен. Возбудитель воспалительных процессов появился в нем постепенно в ходе развития и выращивания культуры. Как произошло заражение? Партии овса могли высаживать рядом с полями пшеницы, которая содержит глютен. В ходе совместного развития растений происходило перекрестное заражение. Более того, клейковина может сохраняться в почве и передаваться следующим посевам. Совместная промышленная обработка на одних и тех же объектах также способствует заражению глютеном.
Клейковины необходимо избегать пациентам с целиакией и приобретенной/врожденной аллергией на вещество. О наличии глютена производитель обязан уведомить на упаковке. Чтобы полностью удостовериться в отсутствии/наличии вещества, проверяйте состав на пачке.
Химический состав овсяной муки
| Калорийность | 324 кКал |
| Белки | 12,3 г |
| Жиры | 6,1 г |
| Углеводы | 59,5 г |
| Пищевые волокна | 8 г |
| Вода | 12 г |
| Спирт | 0 г |
| Холестерин | 0 г |
| Зола | 2,1 г |
| Токоферол (Е) | 1,7 |
| Тиамин (В1) | 0,49 |
| Рибофлавин (В2) | 0,11 |
| Пантотеновая кислота (В5) | 0,9 |
| Пиридоксин (В6) | 0,27 |
| Фолиевая кислота (В9) | 0,029 |
| Биотин (Н) | 0,02 |
| Никотиновая кислота (РР) | 4,3 |
| Холин (В4) | 94 |
| Макроэлементы (в граммах из расчета на 100 грамм) | |
|---|---|
| Калий (К) | 362 |
| Кальций (Са) | 64 |
| Кремний (Si) | 43 |
| Магний (Mg) | 116 |
| Натрий (Na) | 35 |
| Сера (S) | 81 |
| Фосфор (Р) | 349 |
| Хлор (Cl) | 70 |
| Микроэлементы (в миллиграммах из расчета на 100 грамм) | |
| Железо (Fe) | 3900 |
| Йод (I) | 4,5 |
| Кобальт (Со) | 6,7 |
| Марганец (Mn) | 5050 |
| Медь (Cu) | 500 |
| Молибден (Mo) | 38,7 |
| Никель (Ni) | 48,3 |
| Фтор (F) | 84 |
| Цинк (Zn) | 2,68 |
Как приготовить овсяную муку
Единственный недостаток даже самой качественной промышленной овсяной муки – это горечь. Она появляется спонтанно и смазывает общую картину блюда совершенно ненужным акцентом. Чтобы избавиться от горечи, можно приготовить муку самостоятельно. Для этого понадобятся всего 2 вещи: кухонный комбайн (или блендер) и цельнозерновой овес.
Рассчитайте количество злака по простой формуле: после обработки вы получите всего ¾ изначального объема овса. Необходимое количество крупы засыпьте в кухонный комбайн/чашу блендера и перемалывайте содержимое до необходимой структуры. Цвет получившейся овсяной муки будет напоминать пшеничную цельнозерновую.
Также можно сделать овсяную муку вручную с помощью ступки и пестика, но это займет колоссальное количество времени. Еще один вариант – самостоятельно перетереть злак. Засыпьте зерна в пакет, выпустите из него воздух, плотно закройте его и уложите на ровную поверхность. Скалкой начните раскатывать содержимое пакета, пока зерно не разрушится.
Тщательно перемешайте готовый продукт и поместите в плотно закрывающуюся емкость. Овсяную муку собственного приготовления можно хранить несколько месяцев, избегая ее контакта с жидкостями и ультрафиолетовым излучением.
Особенности гастрономического использования муки
Как выбрать овес для овсяной муки
Чтобы найти качественный овес, читайте состав. Единственная строчка, которая допустима в составе – это цельнозерновые злаки. Если рядом с овсом указаны стабилизаторы, ароматизаторы, дополнительные сахара и консерванты, необходимо выбрать более полезный вариант.
Также необходимо обратить внимание на упаковку. Крупа или мука должны храниться в герметичной емкости, чтобы не допустить прогоркания жиров. Выбирайте органические продукты и будьте здоровы!
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru