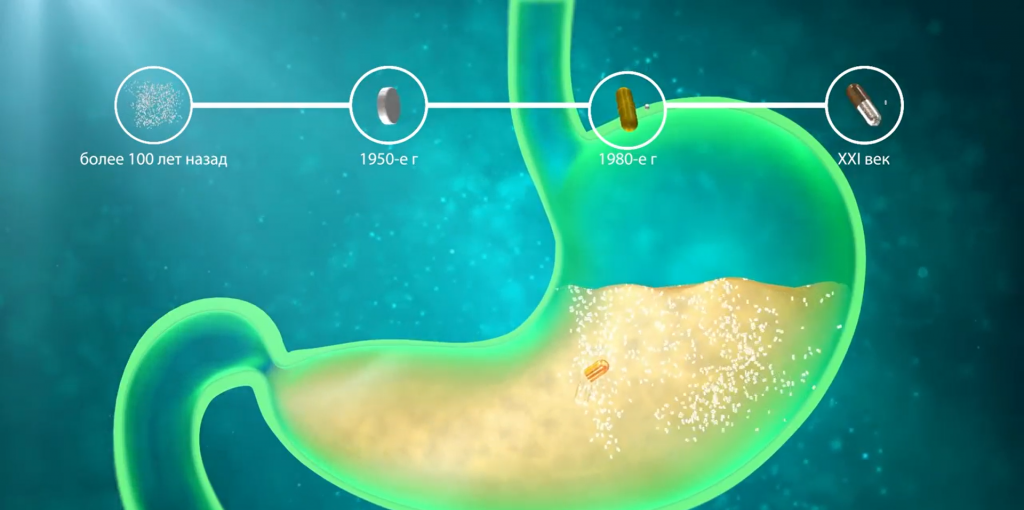
Плохое пищеварение что делать
Плохое пищеварение что делать
Нарушение пищеварения: причины, лечение
Пищеварительные процессы можно с полным правом отнести к важнейшим функциям, которые выполняет организм человека. Это не преувеличение: благодаря точно и тонко сбалансированному механизму переваривания пищи все остальные системы и органы получают питательные вещества и энергию, без которых невозможна их нормальная работа. Поэтому нарушение пищеварения, каким бы банальным ни казалось это состояние, может поставить под угрозу здоровье всего организма. Понимание причин сбоев в работе в ЖКТ поможет предотвратить их развитие, а знание о симптомах и методах терапии обеспечит нормализацию пищеварения до того, как неполадки с желудком или другими органами ЖКТ приведут к более серьезным неприятностям.
ЧТО ВЫЗЫВАЕТ НАРУШЕНИЯ ПИЩЕВАРЕНИЯ?
Что вызывает нарушения пищеварения?
На этот вопрос можно ответить так: все что угодно. Процессы переваривания пищи и всасывания питательных веществ протекают на всей протяженности системы пищеварения, начиная с ротовой полости и заканчивая толстым кишечником, поэтому сбой может случиться на любом из участков. Но если свести все причины нарушения пищеварения к общему знаменателю, то их окажется всего две: особенности образа жизни и имеющиеся заболевания.
Нездоровый образ жизни. Для того чтобы желудок, 12-перстная кишка, тонкий и толстый кишечник объявили бойкот и перестали нормально работать, вовсе не обязательно злоупотреблять алкогольными напитками или питаться только фастфудом. Достаточно присутствия даже одного из описанных ниже факторов, которые оказывают негативное влияние на пищеварительную систему
Заболевания. Нарушения пищеварения возникают из-за болезней ЖКТ не так часто, как нам кажется. Но это вовсе не значит, что на них можно не обращать внимания. Если заболевание уже возникло, без комплексного лечения нарушений пищеварения и вызвавшей их причины не обойтись. Болезни, которые заявляют о себе проблемным перевариванием пищи и всасыванием питательных веществ, представлены в достаточно широком «ассортименте» – от генетически унаследованной неспособности к расщеплению определенных продуктов до воспалительных, эндокринных, инфекционных и прочих заболеваний. Но следует понимать, что для появления любой патологии нужна особая почва. Большинство недугов развиваются при продолжительном неправильном образе жизни (в присутствии факторов, перечисленных выше) и недостатке внимания к первым тревожным звоночкам – симптомам, с помощью которых пищеварительная система подает сигнал о необходимости нормализации пищеварения.
ОСНОВНЫЕ СИМПТОМЫ НАРУШЕНИЙ ПИЩЕВАРЕНИЯ
Как проявляют себя нарушения пищеварительного процесса
Нарушение пищеварения – это не самостоятельное заболевание, а комбинация симптомов, характерных для сбоев в работе ЖКТ. В зависимости от причин этого состояния, этапа, на котором нарушено переваривание пищи, и особенностей состояния здоровья человека эти симптомы могут наблюдаться в различных сочетаниях и проявлять себя с большей или меньшей интенсивностью.
Но выделяется несколько признаков, общих для большинства расстройств переваривания пищи:
Как правило, перечисленные симптомы развиваются в течение 10–30 минут после приема пищи, что свидетельствует о сбоях, возникших в верхних отделах ЖКТ, – замедленной моторике желудка, недостатке пищеварительных ферментов, содержащихся в желчи и соке 12-перстной кишки и др. В этом случае для устранения неприятных симптомов используются препараты для улучшения пищеварения, представленные прокинетиками (ускоряющими продвижение пищи) и ферментами (необходимыми для нормализации расщепления пищи).
Следует понимать, что на картину расстройств в работе органов пищеварения также влияет участок ЖКТ, в котором случился сбой. Так, при неполадках в работе печени, желчного пузыря, поджелудочной железы может наблюдаться кал с жирным блеском (стеаторея), свидетельствующий о неполном расщеплении жиров. А плохая всасываемость воды в толстом кишечнике способна проявиться диареей неинфекционного характера.
КОМПЛЕКСНЫЙ ПОДХОД В РЕШЕНИИ ПРОБЛЕМ
Как избавиться от нарушений пищеварения
Лечение нарушения пищеварения – достаточно щепетильная задача. Ведь необходимо не только добиться улучшения состояния, но также устранить причину расстройств и возобновить нормальную работу органов ЖКТ. Поэтому лечение нарушений пищеварения основывается на комплексном подходе, который включает в себя прием некоторых препаратов и изменения в образе жизни.
Коррекция рациона
Эффективное лечение проблем с пищеварением невозможно без изменений в рационе. В зависимости от причины сбоя в работе ЖКТ могут рекомендоваться слизистые каши, отварные и запеченные овощи, рыбные и мясные бульоны и др. Одновременно с этим из рациона исключаются острые, пряные, жирные, копченые, сдобные и сладкие блюда.
Нормализация режима питания
Для лечения проблем с пищеварением большое значение имеет объем порций и кратность приемов пищи. Оптимальный и самый здоровый режим питания – разделение суточного количества пищи на 5–7 небольших порций, которые съедаются с промежутком в 2–3 часа. Нормализация пищеварения также предполагает отказ от поздних ужинов: пусть по ночам желудок отдыхает вместе с вами.
Прием средств для улучшения переваривания пищи
При переедании*, даже если такие ситуации носят эпизодический характер, можно помочь организму в его нелегком труде. С этой целью во время сытного обеда или ужина, от которого сложно оторваться, можно принять ферментный препарат для улучшения пищеварения Микразим®, чья ферментативная активность достигнет максимума уже через 30 минут после приема**.
Лечение заболеваний
Если расстройства ЖКТ – постоянная беда, необходимо обязательно обратиться к врачу. После детального обследования специалист назначит препараты для улучшения пищеварения и другие лекарственные средства, необходимые в конкретном случае. Они могут быть направлены не только на устранение сбоев в работе ЖКТ, но и на улучшение общего состояния организма (повышение иммунитета, поддержание нервной системы и др.). Также при необходимости рекомендуется консультация гинеколога, эндокринолога и других специалистов. В итоге список назначенных медикаментозных средств может включать в себя антибиотики, витамины, препараты для улучшения пищеварения и даже успокоительные настойки.
И все же основное внимание должно быть направлено на меры, предотвращающие нарушение пищеварения: правильное питание, устранение вредных привычек, избегание стрессов и посильную физическую активность. А препарат Микразим® способствует улучшению переваривания кулинарных изысков в минуты слабости*, когда хочется отойти от правил и побаловать себя чем-то вкусным.
Синдром нарушенного всасывания в кишечнике
Синдром нарушенного всасывания в кишечнике представляет собой широкий круг состояний, при которых нарушено усвоение различных питательных веществ.
Причины возникновения
Синдром нарушения всасывания встречается при болезни Крона, хроническом энтерите, болезни Уиппла, тяжелой глютеновой энтеропатии, амилоидозе кишечника, экссудативной гипопротеинемической энтеропатии.
Симптомы нарушения всасывания в кишечнике
Для заболевания характерно сочетание поноса и нарушение обменных процессов (белкового, жирового, углеводного, витаминного, минерального, водно-солевого). Пациент теряет вес вплоть до кахексии, то есть истощения. Отмечается слабость, снижение работоспособности и даже психические расстройства.
Обменные нарушения приводят к дефициту витаминов, которые провоцируют развитие остеопороза, анемии, заболеваний кожи. Частыми признаками являются трофические изменения ногтей, выпадение волос, гипопротеинемические отеки, атрофия мышц и полиорганная недостаточность.
Симптомы, характерные для нарушения электролитного обмена: снижение артериального давления, сердцебиение, сухость кожи и языка, онемение рук, боль и слабость в мышцах, остеопороз или остеомаляция, переломы костей, судороги и снижение половой функции.
Диагностика синдрома нарушенного всасывания
Для диагностики заболевания необходим полный анализ крови с определением общего белка, белковых фракций, иммуноглобулинов, общих липидов, холестерина, калия, кальция, натрия, железа. Анализ кала выявляет жиры, крахмал, непереваренную клетчатку и мышечные волокна.
Для диагностики непереносимости дисахаридов назначаются пробы с нагрузкой моно- и дисахаридами с последующим определением их в крови, кале, моче.
В диагностике глютеновой энтеропатии важна оценка результата безглютеновой диеты, при подозрении на экссудативную гипопротеинемическую энтеропатию – мониторинг суточной экскреции белка с калом и мочой.
Существует ряд дыхательных диагностических тестов, основанных на определении в выдыхаемом воздухе содержания изотопа после перорального или внутривенного введения специальных веществ.
Что можете сделать Вы
При появлении недомогания, резком снижении веса, ухудшении состояния кожи и волос рекомендуется без промедления обратиться за помощью к специалисту.
Что может сделать врач
Лечение синдрома нарушенного всасывания комплексное и включает в себя:
Профилактика синдрома нарушенного всасывания
Своевременное лечение заболеваний кишечника, тщательное соблюдение рекомендаций врача и щадящей диеты.
Нарушения пищеварения и всасывания в кишечнике в процессе развития белково-энергетической недостаточности у пациентов с дисплазией соединительной ткан
Белково-энергетическая недостаточность широко распространена у пациентов с патологией органов пищеварения, в основе развития которой лежат нарушения кишечного пищеварения и всасывания. В обзоре отражены механизмы белково-энергетической недостаточности у п
Пристальное внимание к избыточной массе тела у пациентов нередко отвлекает врача от такой не менее важной проблемы, как состояние пониженного питания. При оценке прогноза течения заболевания не всегда учитывается наличие дефицита массы тела, питательной недостаточности, степень метаболических нарушений. Существенная роль в развитии белково-энергетической недостаточности принадлежит процессам нарушенного пищеварения и всасывания в кишечнике.
У пациентов с дисплазией соединительной ткани (ДСТ) признаки белково-энергетической недостаточности регистрируются чаще, чем в среднем по популяции [1]. Являясь фоновым заболеванием, ДСТ определяет многообразие морфофункциональных нарушений различных систем органов.
Процесс пищеварения складывается из последовательно сменяемых этапов работы «пищеварительно-транспортного конвейера» [2]:
Нарушения полостного пищеварения (мальдигестия) и всасывания (мальабсорбция) развиваются при различных патологических процессах в желудке, двенадцатиперстной кишке (ДПК), поджелудочной железе, печени, желчевыводящих путях (ЖВП), тонком кишечнике, как органической, так и функциональной природы, и могут захватывать звенья пищеварительной системы как в отдельности, так и комбинированно, тотально, приводя, в конечном итоге, к развитию белково-энергетической недостаточности (рис. 1).
Нарушения полостного пищеварения в кишечнике сопровождают любые моторные нарушения органов пищеварения (как гипер-, так и гипомоторные), встречаются как при недостаточности желудочной секреции, так и при избыточном «закислении» кишечника, недостаточной стимуляции нейропептидной системы и при ее повышенной реактивности. Вторичные воспалительные процессы усугубляют кишечное пищеварение и всасывание. При этом чем выраженнее нарушения пищеварения в кишечнике, тем отчетливее страдает моторная и пищеварительная функция желудка, печени, билиарного аппарата, поджелудочной железы — формируется «порочный круг».
За расстройством полостного пищеварения следуют нарушения пристеночного гидролиза, снижение всасывания нутриентов, витаминов, микроэлеменов, прогрессирует белково-энергетическая недостаточность.
Структурно-функциональные основы мальдигестии у пациентов с ДСТ
Дезорганизация соединительной ткани серозной оболочки, продольного и кругового мышечных слоев, подслизистой, слизистой оболочки полых органов, образующих единый соединительнотканный остов, обусловливает анатомическую вариабельность органов на фоне ДСТ. Аномальные триммеры коллагена чрезвычайно чувствительны к механическим нагрузкам. Изменения размеров, длины органов пищеварения, как правило, рано и в значительной степени отражаются на изменении их функции, снижении сократительной способности с развитием разнообразных гастроэнтерологических синдромов.
Пищеварительная система у пациентов с ДСТ имеет свои анатомические особенности [4]:
Функциональные расстройства органов пищеварения у пациентов с ДСТ характеризуются манифестностью, разнообразием и персистенцией клинической симптоматики, высокой частотой гипомоторных нарушений и рефлюксов [5–11]. В основе моторно-тонических расстройств и клинических проявлений у лиц с ДСТ лежит комплекс диспластикозависимых анатомических изменений пищеварительной системы (анатомическая вариабельность органов, недостаточность сфинктеров). Наличие гастроэнтерологических жалоб и фенотипических признаков ДСТ (астенический тип конституции, наличие торакодиафрагмального синдрома и др.) должно послужить поводом для проведения углубленного исследования органов пищеварения с целью уточнения причины выявленных расстройств.
Кровоснабжение органов пищеварения у пациентов с ДСТ, имеющих дефицит массы тела, отличается более низким объемным кровотоком в системе спланхнитического кровообращения, что в свою очередь усугубляет всасывание и усвоение нутриентов, витаминов и микроэлементов [12].
Терапевтические аспекты
Консервативная терапия включает:
Всем пациентам рекомендуется диета с частым дробным питанием, при наличии спланхноптоза — ношение лечебного бандажа.
Для устранения гипомоторно-гипокинетических расстройств показаны прокинетики (домперидон, итоприд) в стандартных дозах, длительность терапии — до 1 месяца, курсами 2–3 раза в год и/или неселективный агонист опиоидных рецепторов (тримебутин). При наличии запоров показан энтерокинетик прукалоприд.
При наличии аномалий желчного пузыря, гипомоторной дискинезии желчевыводящих путей целесообразно применение препаратов урсодезоксихолевой кислоты. Помимо холеретического действия препараты нормализуют биохимические свойства желчи, конкурентно снижая всасывание гидрофобных (токсичных) желчных кислот в кишечнике, повышают фракционный оборот при энтерогепатической циркуляции, увеличивают концентрацию желчных кислот в желчи, угнетая рост протеолитической кишечной флоры, усиливают желудочную и панкреатическую секрецию, активность липазы, уменьшая проявления относительной панкреатической недостаточности. Образование нетоксичных смешанных мицелл снижает повреждающее действие желудочного рефлюктата на клеточные мембраны при билиарных дуоденогастральных и гастроэзофагеальных рефлюксах. При дискинезии желчевыводящих путей по гипокинетическому типу (и отсутствии диареи) средняя суточная доза — 10 мг/кг в 2 приема в течение от 2 недель до 2 мес. При необходимости курс лечения рекомендуется повторить. При билиарном рефлюкс-гастрите и рефлюкс-эзофагите — по 250 мг/сут перед сном. Лечение от 10–14 дней до нескольких месяцев, курсами.
Наличие синдрома избыточного бактериального роста в кишечнике является обоснованием для назначения антибактериальных препаратов (рифаксимин 200 мг 3–4 раза в сутки 7 дней). Угнетение роста протеолитической флоры сопровождается снижением процессов гниения, подавлением избыточной продукции бактериальных метаболитов, уменьшением выраженности вторичной панкреатической недостаточности. После антибактериальных препаратов назначаются про- и пребиотики. У пациентов с синдромом запора целесообразно назначение лактулозы. При наличии диареи — Saccharomyces boulardii, РиоФлора Баланс, Хилак форте в стандартных дозах. Про- и пребиотики обладают трофическим (стимулирует ферментативную активность кишечных дисахаридаз) и иммуномодулирующим действием. Критериями эффективности терапии являются: улучшение общего состояния, купирование метеоризма, нормализация стула и микробиологических показателей.
Дефицит массы тела, диарея, диспепсические расстройства являются показанием для назначения поликомпонентных ферментных препаратов. Для коррекции диспепсических проявлений, как правило, достаточно использование невысоких доз (до 10 тыс. ЕД липазы) с каждым приемом пищи продолжительностью 2 недели, курсами. Показаниями для назначения препарата Мезим форте у пациентов с ДСТ являются: недостаточность внешнесекреторной функции поджелудочной железы, хронические воспалительно-дистрофические заболевания желудка, кишечника, печени и желчного пузыря. Следует подчеркнуть, что преимуществом препарата Мезим форте перед другими ферментными лекарственными средствами является наличие нескольких лекарственных форм, содержащих соответственно 3 500 ЕД липазы, 10 0000 ЕД липазы и 20 000 ЕД липазы, что позволяет подбирать дозу препарата индивидуально, в зависимости от тяжести расстройства пищеварения. Возможность титрования и подбора минимально необходимой дозы препарата с учетом клинической ситуации позволяет предотвратить развитие функциональной хронической недостаточности поджелудочной железы при использовании высокодозных ферментных препаратов (10 000 ЕД липазы, 25 000 ЕД липазы).
При сохранении энергонутритивного дисбаланса (дисбаланса между потребностями, уровнем поступления и усвоения нутриентов) решить проблему адекватного потребления нутриентов при обычном рационе у ряда пациентов указанными мерами не удается. Наличие синдрома мальабсорбции обосновывает применение препаратов для дополнительного энтерального питания. Предпочтительным является использование полуэлементных смесей (Нутридринк), состоящих из беловых гидролизатов-олигопептидов, ди- и моносахаридов, триглицеридов с длинными и средними углеводородными цепочками, микроэлементов, витаминов.
В 2001 г. Американским обществом клинического питания был представлен метаанализ 90 исследований, 50 из которых были рандомизированными клиническими (РКИ), по использованию дополнительного энтерального питания у пациентов с белково-энергетической недостаточностью различного генеза [13]. В пяти исследованиях (6%, 2 РКИ) отмечено снижение смертности, в 38 исследованиях (42%, 22 РКИ) — улучшение функциональных возможностей, в 64 исследованиях (71%, 35 РКИ) — улучшение антропометрических и биохимических показателей.
Применение ряда фармакологических препаратов (гормона роста и/или анаболических стероидов) нецелесообразно в свете недавнего сообщения о повышенной смертности у тяжелобольных пациентов, получавших гормон роста [14–15].
Таким образом, диспластикозависимые структурно-функциональные особенности пищеварительной системы и висцеральной гемодинамики могут рассматриваться в качестве одной из причин прогрессирования белково-энергетической недостаточности у пациентов с ДСТ. Разнообразие гастроэнтерологических синдромов, многокомпонентность патогенетических механизмов нарушений пищеварения у пациентов с ДСТ требуют особого, взвешенного подхода к курации данной категории пациентов.
Литература
Е. А. Лялюкова, кандидат медицинских наук
ГБОУ ВПО ОмГМА МЗ РФ, Омск
Abstract. Protein-calorie deficiency is typical for patients with alimentary organ pathology. The cause of its development is disturbances of intestinal digestion and absorption. Mechanisms of protein-calorie deficiency of patients with conjunctive tissue dysplasia and approaches to therapy are reviewed in the article.
Помогаем справляться с тяжестью в желудке
Как возникает тяжесть в желудке
Тяжесть в желудке – одно из тех состояний, причины которого не всегда очевидны. Однако чаще всего появление тяжести в желудке связано с приёмом пищи и может быть реакцией организма на следующие состояния 1-3 :
Переедание. При несбалансированном рационе организм попросту не может усвоить весь поступающий объем пищи. Такое состояние нередко может возникать после обильной трапезы перед сном, ведь известно, что ночью обмен веществ в организме замедляется, а значит, становится сложнее переварить съеденное. Также переедание нередко проявляется после застолья, когда просто невозможно отказаться от вкусных блюд.
Быстрые перекусы. Для поддержания здоровья желудочно-кишечного тракта следует употреблять пищу несколько раз в день небольшими порциями. Но кому это под силу? Перекусы на ходу, зачастую всухомятку, — бич современного человека, который особенно остро ощущается в условиях большого города. Потребление быстро приготовленной жирной и острой пищи, особенно во фритюре, может вызывать как тяжесть, так и дискомфорт.
Несочетаемые пищевые продукты или сложные блюда из множества продуктов могут провоцировать различные процессы в желудочно-кишечном тракте (ЖКТ), усложняя переваривание пищи.
Вредные привычки. Потребление алкоголя и курение, особенно натощак, влияет на ЖКТ в целом и может усугублять неприятные ощущения.
Теперь стоит пояснить, почему из-за переедания или быстрого перекуса желудок может начать капризничать. Для того, чтобы потребляемая пища стала «энергетическим топливом» для организма, ему нужно правильно её переработать и усвоить. В процессе пищеварения пища расщепляется до мельчайших составляющих. Чтобы этот процесс протекал правильно, необходима достаточная выработка специальных веществ — ферментов. Они активно производятся поджелудочной железой для каждого пищевого компонента:
Под воздействием ферментов в организме происходит усвоение пищи. Известно, что самым тяжелым компонентом для переваривания являются жиры. Когда человек потребляет слишком много жиров, липазы может не хватить для полноценной переработки, и именно тогда может возникать чувство переполненности, тяжести и дискомфорта. Важно задуматься о том, как помочь организму — например, принять препараты от тяжести в животе.
Тяжесть в желудке после еды или сама по себе не всегда сообщает о нехватке ферментов. Например, женщины могут столкнуться с тяжестью после еды во время беременности. Подобное явление абсолютно нормально, и оно не обязательно означает, что в организме есть какие-либо проблемы. Просто во время беременности все системы организма подстраиваются под растущего малыша. Расположение внутренних органов меняется, и они давят друг на друга.
Как лечить тяжесть в желудке
Порядок в питании и других жизненных аспектах способствует улучшению работы ЖКТ, в том числе может помочь избежать появления тяжести в желудке. Подобные советы не являются лечением, но точно относятся к действенной профилактике, их следует рассматривать как возможное средство от тяжести в желудке 4 :
Некоторые люди боятся часто использовать лекарственные средства для поддержки пищеварения, опасаясь привыкания. Давайте разбираться, оправдано ли это.
ПРЕПАРАТЫ ОТ ТЯЖЕСТИ В ЖЕЛУДКЕ
Что выпить от тяжести в желудке?
Начнем с самого главного: чтобы быть эффективным, ферментный препарат должен добираться одновременно с едой в кишечник!
Наверняка это звучит удивительно, ведь многие привыкли думать, что ферменты работают в желудке. А вот и нет! Собственные ферменты организма в норме поступают именно в кишечник, и потому ферменты извне должны делать то же самое.
Подробнее об отличии действия Креон ® от других препаратов, вы можете прочитать в данном разделе.
«Несварение желудка» у ребёнка: что делать и как помочь детскому пищеварению?
Здоровое питание, свежие продукты, правильный режим дня – это то, что мы пытаемся привить своим детям с пелёнок. У каждого из нас есть свое представление о том, как сохранить пищеварительную систему здоровой.
Как только малыш родился, родители беспокоятся о том, чтобы он был здоров. Грудное вскармливание или искусственное? Когда вводить прикорм? Какой именно? Как организм отреагирует на новый продукт? Все эти вопросы беспокоят нас уже с первого года жизни ребенка.
Как только малыш начинает понимать, как выглядит шоколад и как шуршит обертка от конфеты, пройти по магазину и выйти без сладкого практически невозможно. Потом начинаются лакомства от бабушек, дедушек, садик, детские праздники. Пройдет совсем немного времени, и вот ваш ребёнок уже становится школьником. Поддерживать или контролировать его правильное питание становится все сложнее. Нагрузка постоянно растет, времени на регулярные приёмы пищи просто не хватает. Поэтому, несмотря на все наши старания, симптомы «несварения»: тяжесть и дискомфорт после еды, вздутие, метеоризм, нарушение стула у ребёнка не такая уж редкость. Он может даже не жаловаться на плохое самочувствие, а просто отказываться от еды.
Младенец отличается от подростка так же, как и их питание, а, соответственно, пищеварение. Только родившись, малыш еще не может жевать. Он способен питаться материнским молоком или специальными адаптированными детскими смесями, если грудное вскармливание по каким-то причинам невозможно.
Затем постепенно добавляется прикорм, начинают резаться зубы и к нескольким годам он ест уже обычную пищу практически без ограничений в разумных пределах.
Когда ребенок еще маленький, только от родителей зависит, чем его кормить. Но с каждым годом он делает свой выбор все более самостоятельно, как бы мы ни хотели на это влиять. Когда ребёнок достигает подросткового возраста, мы можем даже не знать, что он ел и когда.
Пищеварительная система
Пищеварительная система развивается вместе с организмом. С одной стороны, она растет, созревает, учится переваривать новые виды пищи. С другой стороны, она должна не только расти, но и своей работой обеспечивать питание клеток и тканей строительными веществами и энергией, а также выводить отработанные продукты. Есть еще множество функций, на которые пищеварительная система влияет опосредованно.
Что может приводить к «несварению желудка» у ребёнка? 1
Сколько причин, столь же много существует и проявлений нарушения пищеварения.
Основные симптомы «несварения желудка» у ребёнка: 1
Если процессы пищеварения нарушены длительно, это может проявляться еще и диареей и даже потерей веса из-за нехватки питательных веществ.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА СИМПТОМОВ «НЕСВАРЕНИЯ ЖЕЛУДКА» У ДЕТЕЙ
Общие рекомендации, которые могут помочь: 1
Старайтесь соблюдать рекомендации на регулярной основе, тогда они могут уменьшать или предотвращать появление симптомов «несварения желудка» у детей.
Препараты при «несварении желудка»
Подробнее о применении препарата у детей можно прочитать здесь.
Влияние алкоголя на желудок
Звоните! Работаем круглосуточно!
Содержание:
Общая информация
Этанол разрушительно действует на функционирование пищеварительного тракта, негативно влияя на клеточную структуру внутренней поверхности органов. Алкоголь и желудок не могут быть друзьями, так как происходит нарушение процесса всасывания полезных микроэлементов.
Вследствие этого возникают проблемы с перевариванием пищи, дискомфорт в области пупка, в дальнейшем может развиться сахарный диабет. У хронических алкозависимых зачастую диагностируются злокачественные новообразования, локализующиеся в пищеварительной системе.
Губительное действие
Инновационные диагностические методы позволяют увидеть, что происходит, когда человек выпивает натощак. Алкоголь всасывается в желудок мгновенно, вызывая покраснение слизистой и появление отека. Спустя час начинают образовываться кровоточащие язвочки, а затем — очаги с гнойным содержимым. Именно поэтому при систематическом распитии хмельного без закуски развиваются серьезные болезни.
Некоторые ошибочно полагают, что рюмка водки или бокал вина способствуют лучшему пищеварению, однако такие ритуалы часто приводят к формированию устойчивой тяги, излечиться от которой можно только с помощью опытных специалистов. Во избежание проблем со здоровьем рекомендуется не пить натощак, а лучше вовсе отказаться от веселящего зелья.
Хмельные напитки негативно влияют на слизистые оболочки верхних отделов желудочно-кишечного тракта, из-за этого человек может регулярно мучиться от изжоги, особенно в периоды алкогольной интоксикации. Частой болезнью алкоголиков является дисбактериоз, так как этанол обладает дезинфицирующими свойствами и нарушает баланс микрофлоры в ЖКТ.
Из-за распития крепких напитков на поверхностях слизистых возникают химические ожоги, воспаление органов пищеварения, возможны внутренние кровотечения. Ухудшается моторика пищевода. Спирт выступает раздражителем, который ликвидирует не только вредные, но и полезные микроэлементы. Вследствие этого нарушается функционирование иммунной системы, организм становится беззащитным перед токсинами и различными инфекциями.
Выпивка увеличивает количество желудочного сока и соляной кислоты, которые разрушают слизистую и более глубокие слои, провоцируют возникновение язв и нередко являются причиной появления опухолей. Также этанол закрывает капилляры, нарушая всасывание полезных микроэлементов, из-за этого организм постепенно ослабевает.
Ацетальдегид — продукт переработки спирта, который губительно воздействует на кишечник:
Мышечные структуры толстого кишечника продвигают остатки пищи, которые после всасывания воды трансформируются в кал. На этом этапе расщепляются белки, происходит синтез витаминов микроорганизмами. При систематическом потреблении спиртосодержащих жидкостей сбиваются естественные физиологические процессы, что может привести к хроническим запорам, формированию анальных трещин и геморроя.

Что делать, если не работает желудок после алкоголя
При первых признаках желудочных патологий следует незамедлительно обратиться к гастроэнтерологу.
Наиболее распространенные тревожные симптомы:
Также важными сигналами являются сглаживание сосочков языка, образование налета на нем и изменение оттенка. Посетить доктора рекомендуется при хронической усталости, апатии, нервозности.
Как лечить желудок после алкоголя

Часто врачи для устранения негативных симптомов назначают медикаменты со спазмолитическим действием (Папаверин), сорбенты (Полисорб, Энтеросгель, Смекта), таблетки, нормализующие работу органов пищеварения (Лоперамид), противорвотные средства (Мотилиум), обезболивающие препараты (Но-шпа).
Помните, что ваше здоровье только в ваших руках, и для его сохранения следует отказаться от пагубного пристрастия. Опытные наркологи помогут побороть зависимость и вернуться к нормальной жизни.
Самые вредные продукты для здоровья кишечника
Бактерии и другие микроорганизмы в кишечнике помогают организму переваривать пищу. Эти бактерии также играют важную роль в борьбе организма с вредными бактериями, дрожжами и другими микроорганизмами и микробами.
Продукты, которые способствуют здоровью кишечника, могут питать хорошие бактерии и увеличивать количество полезных бактерий в кишечном тракте.
Менее полезные (или откровенно вредные) продукты могут способствовать развитию проблем с желудочно-кишечным трактом или разрушать микрофлору кишечника.
Влияние различных продуктов питания на здоровье кишечника зависит от множества факторов, включая общий рацион человека и чувствительность к пище. Тот, кто чувствителен к определенным продуктам, может страдать от проблем со здоровьем кишечника. В этой статье мы рассказываем о самых вредных продуктах для здоровья кишечника, о том, почему они способствуют возникновению желудочно-кишечных проблем.
Продукты питания, которые могут негативно влиять на здоровье кишечника
Есть целый ряд продуктов, которые у некоторых людей вызывают серьезные проблемы с пищеварением и нарушают работу кишечника.
Животный белок
Продукты животного происхождения, включая мясо, молоко и яйца, полезны для здоровья. Они богаты белком и другими питательными веществами, такими как холин. Однако люди, которые придерживаются диеты с высоким содержанием животного белка, могут пострадать от вредных изменений в микробиоме кишечника.
Исследования показывают, что люди, потребляющие много белка, особенно животного, имеют более высокий риск воспалительных заболеваний кишечника (ВЗК).
В исследовании 2010 года сравнивались кишечные бактерии детей из сельской местности в Буркина-Фасо (Африка) с бактериями кишечника итальянских детей.
Итальянские дети ели больше мяса, в то время как дети из Буркина-Фасо потребляли пищу с высоким содержанием клетчатки, а также больше горохового белка. Исследователи обнаружили, что в микрофлоре детей из Буркина-Фасо было больше хороших кишечных бактерий, которые быстрее справлялись с возможным воспалением (или не вызывали его).
Исследование 2019 года показало, что красное мясо может быть особенно вредным, поскольку оно повышает уровень триметиламин N-оксида (ТМАО). ТМАО — это побочный продукт жизнедеятельности кишечных бактерий. Исследователи связывают высокий уровень ТМАО с повышенным риском сердечного приступа и инсульта.
Продукты с высоким содержанием FODMAP
Продукты с высоким содержанием FODMAP — это продукты, которые многие люди могут употреблять в пищу, но они иногда вызывают желудочно-кишечные проблемы — например, у людей с синдромом раздраженного кишечника (СРК).
Ферментированные продукты, продукты, содержащие простые сахара, и продукты, содержащие сахарные спирты, могут раздражать желудок. К продуктам с высоким содержанием FODMAP относятся:
Многие высокопитательные продукты, такие как инжир, абрикосы и авокадо, также являются продуктами с высоким содержанием ФОДМАП.
Люди, придерживающиеся диеты с низким содержанием FODMAP, могут попробовать элиминационную диету. Этот процесс означает полное исключение, а затем медленное повторное включение потенциально проблемных продуктов, чтобы увидеть, какие из них вызывают проблемы с кишечником.
Продукты, содержащие антибиотики
Фермеры, особенно держащие большие хозяйства, часто лечат животных антибиотиками, чтобы снизить риск серьезных инфекций.
Использование антибиотиков остается спорным, и в некоторых европейских странах действуют строгие правила, ограничивающие и контролирующие эту практику. Чрезмерное воздействие антибиотиков, особенно на человека или животное, которые не больны, может способствовать развитию устойчивости бактерий к антибиотикам. Кроме того, антибиотики убивают не только плохие бактерии, но и полезные бактерии в кишечнике. Некоторые люди предпочитают принимать пробиотики при использовании антибиотиков, чтобы предотвратить побочные эффекты.
Многие люди знают о риске приема антибиотиков без необходимости, например, при простуде. Однако около 80% антибиотиков, продаваемых в США, используются в животноводстве и сельском хозяйстве.
Жареная пища
Жареные продукты труднее перевариваются организмом. Люди часто готовят их на масле, богатом насыщенными трансжирами, которые могут раздражать желудок, вызывая диарею, газообразование и боли в желудке.
Жареная пища также может способствовать росту вредных кишечных бактерий.
Известно, что ограничение жареной пищи снижает риск развития заболеваний печени, которые могут вызывать целый ряд проблем с желудочно-кишечным трактом и может подорвать здоровье человека в целом.
Почему важно здоровье кишечника?
Сложная колония организмов, живущих в кишечнике, может влиять практически на все аспекты здоровья. Исследователи только начинают понимать далеко идущие последствия изменений в любую сторону состояния микробиома кишечника.
Когда в организме нет правильного баланса бактерий, рост популяций некоторых микроорганизмов может выходить из-под контроля, влияя на грибковые и другие инфекции. Например, у человека, принимающего антибиотики, могут произойти изменения в бактериях кишечника, которые делают его более уязвимым к дрожжевым инфекциям.
На сегодняшний день исследования показывают, что здоровье кишечника может играть определенную роль для:
Лучшие продукты для здоровья кишечника
Множество питательных продуктов могут способствовать здоровью кишечника. К особенно полезным группам продуктов относятся пребиотики, которые помогают питать хорошие бактерии, и пробиотики, которые добавляют полезные бактерии в кишечник.
Пребиотики — это продукты или пищевые ингредиенты, которые организм не переваривает. Вместо этого бактерии ферментируют их и используют в пищу.
Все пребиотики являются одним из видов клетчатки, но не все волокна являются пребиотиками. Это помогает объяснить, почему некоторые виды клетчатки могут быть лучше для здоровья кишечника, чем другие.
Некоторые полезные пребиотики могут быть в следующих продуктах:
Пробиотические продукты
Пробиотики содержат полезные бактерии. Некоторые примеры пробиотиков: йогурт, творог и другие молочные продукты с культурами бактерий, ферментированные продукты, такие как кимчи, темпех, мисо и квашеная капуста.
Некоторые пребиотики и пробиотики также являются продуктами с высоким содержанием FODMAP, поэтому человеку может понадобиться изучить свои диетические цели при принятии решения о потреблении каждого продукта.
Резюме
Ни один продукт не является волшебным ключом к здоровью кишечника. Некоторые ферментированные продукты, которые считаются полезными, могут ухудшить здоровье кишечника у некоторых людей.
Другие продукты, такие как красное мясо и жареная пища, могут быть исключены из рациона, или нужно уменьшить их содержание в диете для улучшения здоровья кишечника.
Гастрит, язва, нарушение работы желудка: что нужно знать после праздников
Гастрит и его осложнение — язвенную болезнь — недаром называют болезнью цивилизации. Нездоровый образ жизни, питание на бегу и постоянные стрессы — все это, конечно, исподволь разрушает наши пищеварительные органы. И анализ запросов в поисковых системах показывает, что 80% людей боль в области желудка связывают с гастритом.
Между тем, чаще всего такая боль вызвана нарушением сократительной функции желудка и, как следствие, спазмами. К гастриту нарушение моторики не приводит. Если вы страдаете от изжоги и тяжести в желудке, если у вас «сосет под ложечкой», то гастрита, скорее всего, у вас НЕТ. В большинстве случаев эти симптомы сигнализируют о нарушении моторики пищеварительного тракта. Но когда к ним присоединяются боль, повышение температуры, тошнота, рвота и диарея, то надо обратиться к врачу.
Режим
Наш организм нуждается в распорядке: ему идет на пользу, когда мы регулярно и в свое время едим, занимаемся спортом, отдыхаем, спим. Продвижение пищи по пищеварительному тракту регулируется сложной цепочкой сигналов, «курсирующих» между отделами пищеварительного тракта и головным мозгом.
Причина нарушения моторики пищеварительного тракта — в «сбоях» его регуляции. Особенно негативно сказывается на моторике пищеварительного тракта плотный ужин. Пища задерживается в желудке для более тщательного переваривания, при этом «бездельничавшие» целый день ферментные системы сильно перегружаются. Результат такой перегрузки — спазмы. Моторика желудка основана на условном рефлексе.
Все наверное со школьной скамьи помнят «собаку Павлова». Так вот эта теория нисколько не устарела. Еще одна причина нарушения деятельности пищеварительного тракта — хронический стресс. Кроме того, стресс снижает местный иммунитет кишечника. Нарушение моторики пищеварительного тракта очень часто становится причиной изжоги, а также таких заболеваний, как функциональная диспепсия и синдром раздраженного кишечника.
Опять эта изжога…
Знаете ли вы, что причина изжоги не в повышенной кислотности желудочного сока, а в нарушении регуляции моторики желудка, пищевода и сфинктера, который разделяет эти два органа? Изжога появляется, когда происходит заброс части содержимого желудка в пищевод. И кислотность желудочного сока не имеет значения: он всегда значительно более кислый, чем содержимое пищевода. В норме сфинктер между пищеводом и желудком, который препятствует обратному току, открывается во время глотка.
Изжога появляется, если клапан закрывается неплотно или открывается под давлением со стороны желудка. Так, известна «изжога толстых». Ее причина в том, что человек, страдающий ожирением, желая скрыть свое физическое несовершенство, туго затягивает ремень или сильно втягивает живот. Большой объем пищи, и тем более жирной, также вызывает изжогу из- за увеличения давления на клапан, поскольку пища дольше задерживается в желудке для того, чтобы она лучше переварилась.
Гастрит не всегда болит
Долгое время главной причиной хронического гастрита считались нарушение режима питания, злоупотребление острой и жирной пищей и крепкими алкогольными напитками, стресс. Но открытие бактерии Helicobacter pylori кардинально изменило представление о причинах гастрита. Именно этот микроорганизм в 85% случаев является причиной хронического гастрита и язвы двенадцатиперстной кишки.
Врачи сходятся во мнении, что если человек заражен Helicobacter pylori, то гастрит у него наверняка есть. Но у большинства он протекает в легкой форме, затрагивая только верхний слой слизистой оболочки желудка. Болевых рецепторов в слизистой оболочке нет, поэтому гастрит не дает о себе знать.
По оценкам специалистов, у 90% инфицированных носителей Helicobacter pylori нет никаких симптомов. Примерно у одного человека из десяти развивается «настоящий» гастрит с эрозивными изменениями или язвенная болезнь. В этом случае появляется боль, потому что язва затрагивает мышечную ткань желудка, в которой есть болевые рецепторы.
В острой форме
Самая частая причина острого воспаления органов пищеварительного тракта — гастрита или энтерита — бактериальная или вирусная инфекция. Источником бактериальной инфекции могут быть испорченные продукты, грязная или несвежая вода, плохо вымытые фрукты и овощи. Основные симптомы инфекционного острого гастрита и острого энтерита — сильная боль, тошнота и рвота, диарея. Если диарея протекает тяжело, сопровождается признаками интоксикации, лихорадкой, обращаться к врачу надо как можно быстрее. Еще одна довольно частая причина острого гастрита — употребление чрезмерно острой или просто непривычной пищи. Острый гастрит также может развиться после приема больших доз крепких алкогольных напитков. Вызвать острый гастрит могут и некоторые лекарства: об агрессивном воздействии на слизистую пищеварительного тракта обязательно уведомляет инструкция.
Вездесущие ферменты
Реклама улучшающих пищеварение препаратов создает впечатление того, что они абсолютно «безобидны» и к тому же нейтрализуют все последствия кулинарных излишеств. Ферментные препараты применяются в комплексном курсовом лечении ряда заболеваний. Но врачи категорически против постоянного приема таких препаратов без медицинских показаний.
Во-первых, они действуют по‑разному, имеют свои особенности и подбирать их надо индивидуально, с учетом нарушений пищеварения у конкретного человека.
Во-вторых, регулярный прием ферментных препаратов провоцирует неправильное питание: получается, что они позволяют без последствий есть помногу и все подряд. А вот изредка, празднуя наступление Нового года, например, однократный прием ферментных препаратов может быть кстати, с учетом обильного застолья. Принимать лекарство надо во время еды.
Лечение требует времени
Если острый гастрит или энтерит не долечить (а клинически доказанный курс лечения — 21 день), он, скорее всего, перейдет в хроническую форму и будет напоминать о себе до конца жизни периодическими обострениями. Жизнь по расписанию, строгая диета, регулярный прием лекарств обеспечат вам полное выздоровление.
Код вставки на сайт
Гастрит, язва, нарушение работы желудка: что нужно знать после праздников
Гастрит и его осложнение — язвенную болезнь — недаром называют болезнью цивилизации. Нездоровый образ жизни, питание на бегу и постоянные стрессы — все это, конечно, исподволь разрушает наши пищеварительные органы. И анализ запросов в поисковых системах показывает, что 80% людей боль в области желудка связывают с гастритом.
Между тем, чаще всего такая боль вызвана нарушением сократительной функции желудка и, как следствие, спазмами. К гастриту нарушение моторики не приводит. Если вы страдаете от изжоги и тяжести в желудке, если у вас «сосет под ложечкой», то гастрита, скорее всего, у вас НЕТ. В большинстве случаев эти симптомы сигнализируют о нарушении моторики пищеварительного тракта. Но когда к ним присоединяются боль, повышение температуры, тошнота, рвота и диарея, то надо обратиться к врачу.
Режим
Наш организм нуждается в распорядке: ему идет на пользу, когда мы регулярно и в свое время едим, занимаемся спортом, отдыхаем, спим. Продвижение пищи по пищеварительному тракту регулируется сложной цепочкой сигналов, «курсирующих» между отделами пищеварительного тракта и головным мозгом.
Причина нарушения моторики пищеварительного тракта — в «сбоях» его регуляции. Особенно негативно сказывается на моторике пищеварительного тракта плотный ужин. Пища задерживается в желудке для более тщательного переваривания, при этом «бездельничавшие» целый день ферментные системы сильно перегружаются. Результат такой перегрузки — спазмы. Моторика желудка основана на условном рефлексе.
Все наверное со школьной скамьи помнят «собаку Павлова». Так вот эта теория нисколько не устарела. Еще одна причина нарушения деятельности пищеварительного тракта — хронический стресс. Кроме того, стресс снижает местный иммунитет кишечника. Нарушение моторики пищеварительного тракта очень часто становится причиной изжоги, а также таких заболеваний, как функциональная диспепсия и синдром раздраженного кишечника.
Опять эта изжога…
Знаете ли вы, что причина изжоги не в повышенной кислотности желудочного сока, а в нарушении регуляции моторики желудка, пищевода и сфинктера, который разделяет эти два органа? Изжога появляется, когда происходит заброс части содержимого желудка в пищевод. И кислотность желудочного сока не имеет значения: он всегда значительно более кислый, чем содержимое пищевода. В норме сфинктер между пищеводом и желудком, который препятствует обратному току, открывается во время глотка.
Изжога появляется, если клапан закрывается неплотно или открывается под давлением со стороны желудка. Так, известна «изжога толстых». Ее причина в том, что человек, страдающий ожирением, желая скрыть свое физическое несовершенство, туго затягивает ремень или сильно втягивает живот. Большой объем пищи, и тем более жирной, также вызывает изжогу из- за увеличения давления на клапан, поскольку пища дольше задерживается в желудке для того, чтобы она лучше переварилась.
Гастрит не всегда болит
Долгое время главной причиной хронического гастрита считались нарушение режима питания, злоупотребление острой и жирной пищей и крепкими алкогольными напитками, стресс. Но открытие бактерии Helicobacter pylori кардинально изменило представление о причинах гастрита. Именно этот микроорганизм в 85% случаев является причиной хронического гастрита и язвы двенадцатиперстной кишки.
Врачи сходятся во мнении, что если человек заражен Helicobacter pylori, то гастрит у него наверняка есть. Но у большинства он протекает в легкой форме, затрагивая только верхний слой слизистой оболочки желудка. Болевых рецепторов в слизистой оболочке нет, поэтому гастрит не дает о себе знать.
По оценкам специалистов, у 90% инфицированных носителей Helicobacter pylori нет никаких симптомов. Примерно у одного человека из десяти развивается «настоящий» гастрит с эрозивными изменениями или язвенная болезнь. В этом случае появляется боль, потому что язва затрагивает мышечную ткань желудка, в которой есть болевые рецепторы.
В острой форме
Самая частая причина острого воспаления органов пищеварительного тракта — гастрита или энтерита — бактериальная или вирусная инфекция. Источником бактериальной инфекции могут быть испорченные продукты, грязная или несвежая вода, плохо вымытые фрукты и овощи. Основные симптомы инфекционного острого гастрита и острого энтерита — сильная боль, тошнота и рвота, диарея. Если диарея протекает тяжело, сопровождается признаками интоксикации, лихорадкой, обращаться к врачу надо как можно быстрее. Еще одна довольно частая причина острого гастрита — употребление чрезмерно острой или просто непривычной пищи. Острый гастрит также может развиться после приема больших доз крепких алкогольных напитков. Вызвать острый гастрит могут и некоторые лекарства: об агрессивном воздействии на слизистую пищеварительного тракта обязательно уведомляет инструкция.
Вездесущие ферменты
Реклама улучшающих пищеварение препаратов создает впечатление того, что они абсолютно «безобидны» и к тому же нейтрализуют все последствия кулинарных излишеств. Ферментные препараты применяются в комплексном курсовом лечении ряда заболеваний. Но врачи категорически против постоянного приема таких препаратов без медицинских показаний.
Во-первых, они действуют по‑разному, имеют свои особенности и подбирать их надо индивидуально, с учетом нарушений пищеварения у конкретного человека.
Во-вторых, регулярный прием ферментных препаратов провоцирует неправильное питание: получается, что они позволяют без последствий есть помногу и все подряд. А вот изредка, празднуя наступление Нового года, например, однократный прием ферментных препаратов может быть кстати, с учетом обильного застолья. Принимать лекарство надо во время еды.
Лечение требует времени
Если острый гастрит или энтерит не долечить (а клинически доказанный курс лечения — 21 день), он, скорее всего, перейдет в хроническую форму и будет напоминать о себе до конца жизни периодическими обострениями. Жизнь по расписанию, строгая диета, регулярный прием лекарств обеспечат вам полное выздоровление.
Что происходит после удаления части желудка или всего органа
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Качество-жизни-после-операции.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Качество-жизни-после-операции.jpg?fit=825%2C550&ssl=1″/>
Есть болезни, заставляющие врачей удалять пациенту часть желудка. Эту операцию обычно проводят при онкологических заболеваниях. Как это влияет на жизнь больного? Как меняется диета? Сложно ли «переориентироваться» после столь значительного изменения в жизни?
Качество жизни после операции
Качество жизни после операции на желудке остается обычным: человек может жить нормальной жизнью, но должен немного ограничивать питание и соблюдать диету. Через 2-3 года после операции по частичному удалению желудка, диетических ограничений практически не остается.
Немного большие проблемы возникают после полного удаления желудка, когда больной должен адаптироваться к трансформации тела. Если в результате операции пищевод соединен с тонкой кишкой, в течение первого года возникают проблемы с дефекацией, с желудочно-кишечными и химическими процессами обработки пищевых продуктов (воздействие слюны, желудочного, желчного, панкреатического и кишечно- пищеварительных соков).
У небольшого количества пациентов после опорожнения желудка возникают следующие нарушения, осложняющие жизнь:
После полного удаления желудка почти все пациенты плохо переносят молоко, а значительная часть не может есть сладкое.
Физически, после операции на желудке люди могут вести достаточно активный образ жизни. Специальной реабилитации после удаления желудка из-за болезни нет — жизнь, осложняется только психологической настройкой. Обычно, чтобы привыкнуть к новым привычкам и режимам питания требуется полгода или год.
После частичного или полного удаления желудка могут появиться следующие симптомы:
Диета после операции на желудке
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/%D0%94%D0%B8%D0%B5%D1%82%D0%B0-%D0%BF%D0%BE%D1%81%D0%BB%D0%B5-%D0%BE%D0%BF%D0%B5%D1%80%D0%B0%D1%86%D0%B8%D0%B8-%D0%BD%D0%B0-%D0%B6%D0%B5%D0%BB%D1%83%D0%B4%D0%BA%D0%B5.jpg?resize=450%2C300&ssl=1″ alt=»Диета после операции на желудке» width=»450″ height=»300″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?resize=768%2C512&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/05/Диета-после-операции-на-желудке.jpg?w=900&ssl=1 900w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″/> Диета после операции на желудке
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.

_575.gif)