Рубелла вирус что это
Рубелла вирус что это
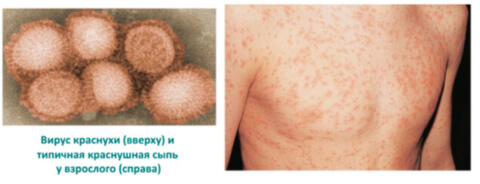
Краснуха
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
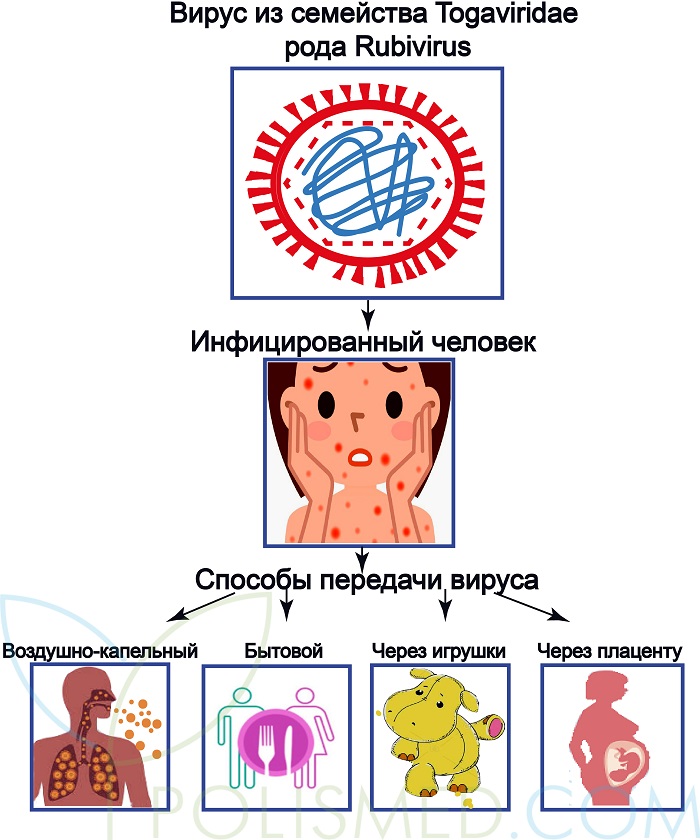
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
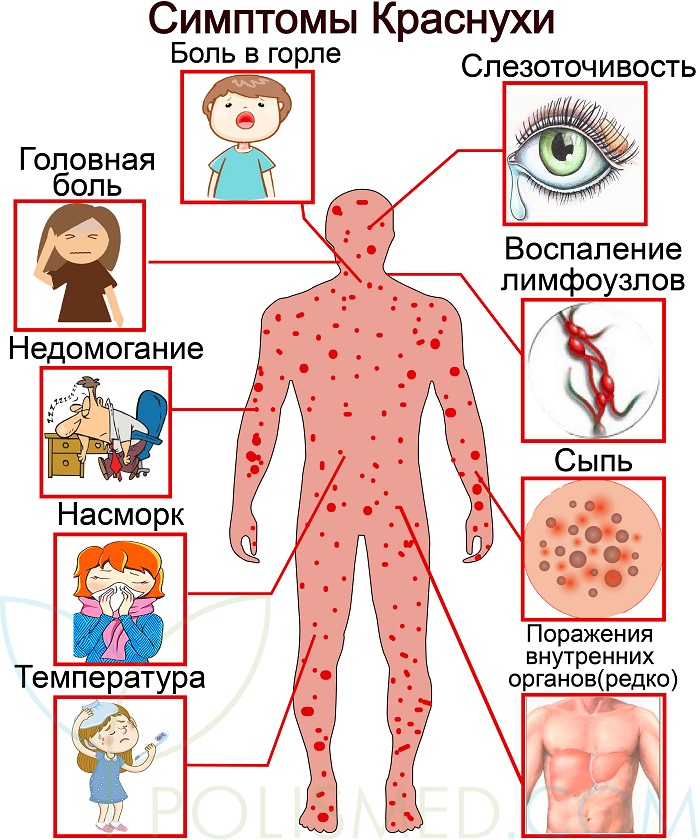
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
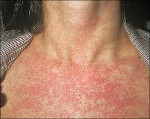
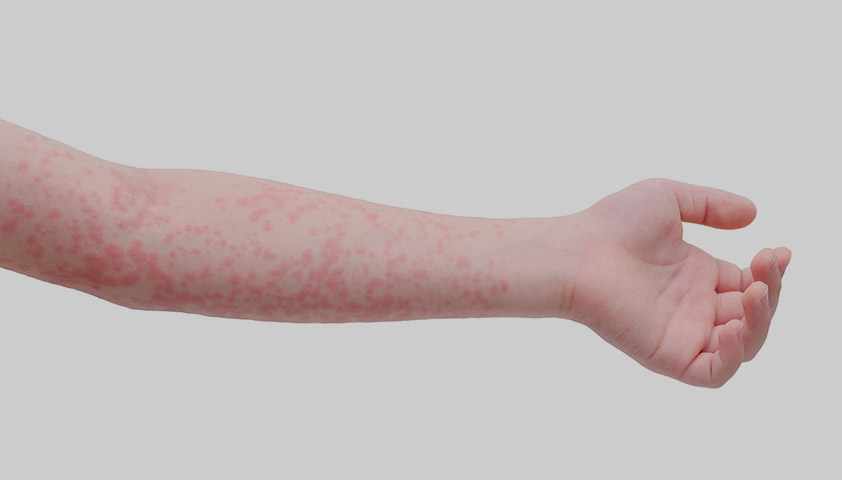
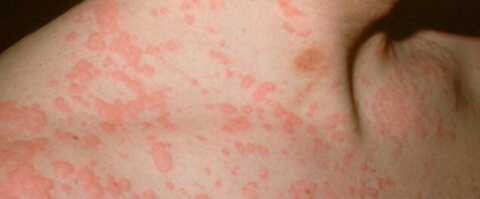
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Краснуха
Что такое краснуха
Краснуха — заразное вирусное заболевание, которое сопровождается высыпаниями на коже, покраснением глаз и повышением температуры тела. Инфекцию называют детской, потому что, как правило, люди впервые встречаются с ней в садах и школах.
Несмотря на то что заболевание у детей протекает достаточно легко, прививка от него входит в список обязательных. Это объясняется тем, что вирус очень опасен для беременных. Заражение краснухой в первом триместре в 85% случаев приводит к смерти плода или серьёзным дефектам его развития.
Пути передачи. Как можно заразиться краснухой
Краснуха передаётся воздушно-капельным путём: заразиться можно при тесном общении или если больной чихает или кашляет рядом.
Заболевание особенно заразно в первые 5 суток после появления высыпаний. Но вирус может распространяться в течение недели до появления сыпи: человек может даже не подозревать, что болен краснухой и заразен для окружающих. Поэтому важно сообщать о диагнозе всем, кто контактировал с носителем вируса за неделю до первых проявлений болезни.
Возможные источники инфекции:
Вирус краснухи чувствителен к высушиванию и неустойчив во внешней среде, поэтому заразиться через предметы общего пользования практически невозможно.
Стадии развития краснухи
Инкубационный период краснухи длится 2–3 недели. В это время болезнь никак себя не проявляет, а вирус активно размножается в лимфоузлах. За несколько дней до начала высыпаний человек становится заразным.
Высыпания сначала появляются на лице, а затем распространяются по всему телу. Для начальной стадии характерно увеличение лимфоузлов, повышение температуры, воспаление слизистой оболочки носоглотки и глаз.
Через 1–2 дня после появления высыпаний начинают вырабатываться антитела, способные нейтрализовать вирус, и симптомы постепенно стихают.
У взрослых краснуха может сопровождаться болями в суставах. Они могут сохраняться до 10 дней.
Человек остаётся заразным до 7 дней после исчезновения симптомов.
Классификация краснухи
Краснуху классифицируют по типу, тяжести течения и характеру осложнений.
Классификация краснухи по типу проявления симптомов:
Классификация по тяжести течения:
Классификация по наличию осложнений:
Классификация по МКБ-10. В Международной классификации болезней (МКБ-10) краснуха (немецкая корь) обозначается шифром В06. Краснуха с неврологическими осложнениями (энцефалит, менингит, менингоэнцефалит) обозначается шифром В06.0. Краснуха с другими осложнениями (артрит, пневмония) имеет шифр В06.8. Краснуха без осложнений обозначается шифром В06.9.
Симптомы краснухи
Выраженность клинических проявлений краснухи зависит от тяжести течения и возраста пациента.
Распространённые признаки краснухи:
Клинические проявления краснухи у детей
Температура при неосложнённом течении краснухи держится 1–3 дня и может сопровождаться признаками интоксикации: головной болью, слабостью, болью в мышцах и суставах.
Катаральные проявления — покраснение горла и воспаление глаз — выражены слабо. Могут появляться сухой кашель и заложенность носа.
Затылочные и шейные лимфоузлы увеличиваются и могут стать болезненными за 1–3 дня до появления сыпи и возвращаются к нормальным размерам через несколько дней после того, как сыпь проходит. В некоторых случаях развивается генерализованная лимфаденопатия, то есть увеличение лимфоузлов в двух или более несмежных зонах.
Сыпь появляется сначала на лице, за ушами, на волосистой поверхности головы, а затем распространяется по всему телу, поражая руки, ноги и туловище. Наиболее выражена на сгибах конечностей, на спине, пояснице, ягодицах. Сыпь не поражает ладони и подошвы стоп.
Сыпь может быть:
Сыпь сохраняется 2–3 дня, а затем пропадает. Около трети всех случаев заболевания протекают без сыпи.
Краснуха у взрослых
У подростков и взрослых краснуха протекает тяжелее, чем у детей. Температура может подниматься до 39 °C и держаться до 4 дней. Заболевание сопровождается общим недомоганием, симптомами интоксикации (головная боль, ломота в теле) и воспалением конъюнктивы. Иногда появляются боли в суставах, которые могут сохраняться до 10 дней.
У взрослых выше риск осложнений.
Осложнения краснухи
Как правило, краснуха переносится легко и не вызывает осложнений.
В редких случаях могут развиваться:
Стоит обратиться к врачу, если:
Краснуха при беременности
Краснуха при беременности крайне опасна для плода: вирус может передаваться от матери внутриутробно через плаценту и вызывать синдром врождённой краснухи у младенца. Заражение в первом триместре беременности наиболее опасно для плода.
У беременных краснуха может протекать бессимптомно или напоминать острое респираторное заболевание, сопровождаемое небольшим повышением температуры, покраснением глаз, увеличением лимфоузлов и высыпаниями на коже.
Для плода внутриутробное заражение может закончиться смертью или развитием патологий, в том числе умственной отсталости, глухоты, слепоты, пороков сердца и других внутренних органов.
Последствия заражения краснухой для плода зависят от того, в какой период беременности произошла встреча с инфекцией: в первом триместре риск развития синдрома врождённой краснухи наиболее высокий — около 85%. Во втором триместре вероятность значительно ниже, а в третьем — крайне низкая.
Что делать беременной, если появилась сыпь или был контакт с заболевшим?
Если женщина привита или переболела краснухой до беременности, никаких мер предпринимать не нужно.
Если информации о заболевании и вакцинации нет, необходимо как можно скорее сдать анализы на антитела IgM и IgG к краснухе, чтобы определить иммунный статус.
Наличие антител IgG говорит об иммунитете к краснухе. Врач может назначить повторный анализ, чтобы оценить, как меняется показатель в динамике.
Краснуха
Краснуха — острая вирусная инфекция с преимущественно легкой переносимостью. Она относится к повсеместным (глобальным) заболеваниям, которыми болеет большая часть человечества. Возбудителем является тогавирус из семейства Togaviridae. Это заболевание до середины прошлого века не вызывало должной настороженности у врачей.
Лишь после того, как в 1942 году австралийский врач Н. М. Грегг установил связь вируса краснухи с врожденной катарактой у детей, оно стало активно изучаться.
Возбудители краснухи неустойчивы в окружающей среде. При комнатной температуре они сохраняют жизнеспособность в течение нескольких часов. При кипячении погибают через несколько секунд, быстро инактивируются под влиянием обычных антисептических средств, высушивания, прямых солнечных лучей.
Различают четыре формы краснухи:
Причины
Источник инфекции — больной краснухой человек. Вирусы краснухи выделяются в окружающую среду вместе с микрочастицами слизи из носоглотки и мокротой. Чаще всего заражение происходит через прямой контакт с носителем вируса.
Среди основных путей заражения:
Инкубационный период инфекции довольно продолжительный. В среднем он составляет 2-3 недели. Но окружающие могут заразиться от больного человека лишь в определенный период времени: за семь дней до момента появления первых симптомов и около 5 дней после того, как они проходят.
Восприимчивость человеческого организма к краснухе крайне высока — в большинстве случаев она составляет 100% (речь идет о непривитых людях, которые раньше не сталкивались с вирусом). У лиц, которые ранее переболели краснухой, развивается стойкий иммунитет, поэтому повторное заражение исключено.
Наибольшее количество людей краснуха поражает в зимний период и в начале весны — в это время вирус наиболее агрессивен. Это обусловлено благоприятными погодными условиями, резким изменением температуры воздуха и массовым снижением иммунитета.
При типичном течении краснухи инфицированный человек начинает выделять возбудителей за 7-10 дней до появления сыпи. Наиболее интенсивно вирусы выделяются из организма больного в первые пять суток периода высыпаний. Выделение возбудителей прекращается через две-три недели от начала сыпи.
При инаппарантной и атипичной форме краснухи возбудители выделяются из организма инфицированного человека менее интенсивно и в течение более короткого промежутка времени. Однако эти формы краснухи представляют наибольшую эпидемиологическую опасность, поскольку случаются у взрослых в несколько раз чаще по сравнению с типичным течением заболевания и обычно остаются нераспознанными.
Значительную эпидемиологическую опасность также представляют дети с врожденной краснухой. При врожденной краснухе вирусы содержатся не только в слизи из носоглотки и мокроте, но и в моче и кале. Они могут выделяться в окружающую среду в течение 1,5-2 лет.
Основной механизм распространения краснухи — воздушно-капельный. Инфицирование также может происходить контактно-бытовым путем (значительно реже, преимущественно в детских коллективах (через игрушки). Существенного эпидемиологического значения он не имеет.
Чаще всего от краснухи страдают дети дошкольного возраста, школьники, подростки и социально активное взрослое население. Чаще всего болеют дети в возрасте от двух до девяти лет. На протяжении первых двух-трех лет жизни дети, как правило, еще не посещают детские дошкольные учреждения, поэтому риски их инфицирования и заболевания в несколько раз ниже по сравнению с детьми старшего дошкольного и младшего школьного возраста. Большинство подростков и взрослого населения невосприимчивы к краснухе, поскольку переносят эту инфекцию в детском возрасте.
Также временно невосприимчивы к краснухе дети в первые шесть месяцев жизни, рожденные от матерей, которые имеют специфический иммунитет.
Основными мишенями для вируса краснухи являются структуры лимфатической системы, кожа, слизистые оболочки респираторного тракта, синовиальная ткань суставов, а при беременности — плацента и эмбриональные ткани.
Симптомы и признаки
После попадания в человеческий организм вирус краснухи впадает в кратковременную «спячку». Активно атаковать иммунитет он начинает в первые дни после возникновения сыпи. У взрослых людей первые симптомы напоминают простуду в легкой форме.
Во время инкубационного периода вирус краснухи проникает в слизистые оболочки организма и закрепляется на их поверхности. Вскоре после этого он поселяется и в подслизистых тканях. Затем вирус быстро распространяется по лимфатической системе. Наблюдается значительное увеличение шейных лимфатических узлов, при их пальпации у больного возникает боль.
С этого момента заболевание переходит в продромальный период, продолжительность которого составляет от нескольких часов до двух дней. Инкубационный период завершается вместе с появлением высыпаний.
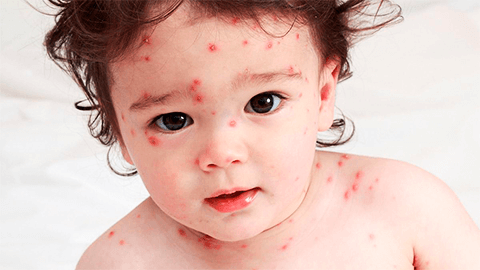
Характерная сыпь является первым и ключевым признаком краснухи. Сначала она возникает на коже лица и за ушами. В дальнейшем высыпания распространяются на волосистую часть головы, после чего они поражают всю поверхность тела. Элементы сыпи также могут возникать и в другой последовательности.
Высыпания имеют круглую либо овальную форму. Их цвет варьируется от розового до красного. Размер каждого пятнышка составляет от 2 до 3 миллиметров. Сыпь не возвышается над кожей и больше напоминает пятна от пролитой краски. При мануальном исследовании сыпь оказывается гладкой на ощупь.
В некоторых случаях краснуха сопровождается сыпью сливного характера. При этом на теле возникают сплошные красные поля. Из-за этого симптома недуг бывает трудно отличить от скарлатины или кори, впоследствии чего может быть поставлен ложный диагноз.
Но есть видимое отличие: при сливных высыпаниях лицо и тело больного выглядит так же, как и при кори, тогда как конечности покрывает сыпь, которая подобна скарлатине. Важно знать, что сыпь при краснухе немного больше в диаметре, нежели при скарлатине, и чуть меньше, чем при коревой болезни.
У взрослых высыпания проявляются более выражено, чем у детей. Они полностью покрывают тело, при этом пятна находятся максимально близко друг к другу. Нередко они соединяются в одно большое пятно. На кожных покровах спины и ягодиц могут возникнуть целые эритематозные участки.
У части больных краснуха проходит без сыпи, со слабыми или умеренными проявлениями интоксикационного и катарального синдромов (атипичное течение). По одним данным краснуха без сыпи случается у 30-50% больных, по другим — это очень редкая форма болезни, и чаще такой диагноз является следствием недостаточно тщательного обследования больного.
Протекание краснухи у детей и взрослых, в том числе и у беременных, существенно не отличается. У взрослых чаще, чем у детей регистрируются бессимптомные формы краснухи. Состояние детей изменяется за сутки до появления высыпаний. Они много капризничают, быстро утомляются, могут жаловаться на дискомфорт и общее недомогание.
У детей краснуха может протекать совершенно по-разному:
В детском возрасте тяжелая форма краснухи и краснуха средней тяжести диагностируется в 10 раз реже, чем у взрослых пациентов.
Один из первых симптомов проявления вируса — поражение слизистой оболочки носоглотки. В комплексе с высыпанием или же задолго до него на слизистой появляется энантема — дерматозное изменение в виде пятнышек бледно-розового цвета. Это явление также называют пятнами Форксгеймера. У детей данный симптом обычно выражен слабо.
При краснухе больного некоторое время сопровождает повышенная температура тела (не более 38 градусов Цельсия). Она свидетельствует о сразу двух вещах: воспалительном процессе в организме и о борьбе иммунной системы против инфекции. Нет необходимости искусственно понижать температуру, если она не поднимается выше 38,5 градусов.
Краснуху неизменно сопровождает ухудшение общего самочувствия. Больного беспокоят стандартные проявления инфекционного заболевания:
В отдельных случаях появляются изменения в анализе крови — может иметь место небольшая лейкопения и лимфоцитоз.
Краснуха может проявляться и в атипичной (стертой) форме. Больного не беспокоит сыпь и другие проявления интоксикации. Единственные симптомы — боль в горле и повышение температуры тела. Из-за нехарактерной симптоматики стертую форму краснухи часто путают с ангиной или ОРЗ. В этом случае обнаружить заболевание можно лишь с помощью лабораторных анализов.
Несмотря на отсутствие сыпи, больной атипичной краснухой все равно является распространителем вируса. Это является наиболее частой причиной эпидемий и вспышек заражения в коллективах.
Краснуха у беременных: симптомы врожденной краснухи
Особенную опасность краснуха представляет для беременных женщин. Нередко она приводит к катастрофическим случаям:
Больше всего вирус угрожает беременной женщине и ребенку в первый триместр беременности. Он проникает в организм плода через плаценту. После этого он постепенно поражает все ткани и органы, которые только начинают закладываться, что приводит к их неправильному развитию.
Степень поражения плода зависит от формы, в которой протекает заболевание. Нередко женщину могут беспокоить лишь катаральные проявления: насморк, чихание, слезотечение. Но плод в это время может страдать гораздо больше. Поэтому любые симптомы при беременности, даже самые незначительные, являются поводом обратиться к врачу и сдать необходимый анализ.
Чем меньше срок беременности, тем больше вероятность возникновения серьезных осложнений. К примеру, на 3-4 недели она составляет 58-62%, а 14-15 — уже 8%. Наиболее часто страдает нервная система плода: слух, зрение, условные рефлексы. Нередко имеют место врожденные пороки сердца, недоразвитость и заболевания желудочно-кишечного тракта.
На 9-12 недели от момента зачатия краснуха может привести к самым страшным последствиям. Как правило, в этот период она влечет за собой выкидыш или внутриутробное замирание плода. Даже если беременность удается сохранить, почти исключается возможность её нормального протекания в дальнейшем.
На последних неделях беременности органы ребенка уже полностью сформированы, поэтому, вирус краснухи не представляет столь серьезной опасности его жизни и здоровью.
В зависимости от того, какие органы и системы плода были поражены вирусами краснухи, синдром врожденной краснухи клинически может проявляться нарушениями со стороны:
Кроме перечисленных нарушений, характерными признаками синдрома врожденной краснухи является низкая масса тела ребенка при рождении, тромбоцитопеническая пурпура, гемолитическая анемия, интерстициальная пневмония, паховая грыжа, разные аномалии дерматоглифики.
Нарушения зрения проявляться по-разному. При катаракте наблюдается помутнение кристаллика (на одном или двух глазах). Глазное яблоко может увеличиваться или уменьшаться в размере. В общем заболевания зрения фиксируются в 85% случаях.
Пороки сердца или артерий диагностируются у 98% новорожденных с «малым» краснушным синдромом. На остальные 22% приходятся патологии слуха (чаще всего — полная или частичная глухота). Обычно её сопровождают расстройства вестибулярного аппарата.
Более серьезные поражения органов и систем называют «большим» краснушным синдромом. У детей часто наблюдается водянка головного мозга — гидроцефалия. Главный симптом — значительное увеличение черепа, что обусловлено накоплением жидкости внутри него. Иногда может развиться противоположное заболевание — микроцефалия, которое характеризуется уменьшением мозга и черепа в объеме.
При наличии подобных врожденных патологий прогнозы врачей неутешительные. У младенцев нередко диагностируют тяжелые психические отклонения, а в будущем — отставания в развитии. Врожденная форма краснухи приводит также к нарушениям опорно-двигательного аппарата, судорогам, параличу.
Если женщина переболела краснухой на позднем сроке беременности, вероятность возникновения видимых нарушений у ребенка значительно снижается, но не исключается полностью. Вместо этого инфекция может приобрести хроническую форму. В этом случае патологию сложно выявить при рождении — она проявляется позже и может периодически обостряться.
Диагностика
Наиболее достоверными лабораторными методами диагностики краснухи являются вирусологический и молекулярно-биологический (ПЦР) анализ. Вирусологический метод базируется на выделении вирусов со смывов из биологических жидкостей:
Обнаружить вирус можно путем заражения культуры клеток. Метод ПЦР позволяет выявить ДНК вирусов во всех вышеупомянутых биологических жидкостях. Оба метода могут быть применены к пациентам как с приобретенной, так и врожденной формой краснухи.
Тем не менее, вирусологический метод из-за его сложности и высокой стоимости на практике почти не применяется. Метод ПЦР, в основном, используется для диагностики врожденной краснухи. У новорожденных и детей возрастом до 1,5-2 лет материалом для исследования служит кровь и смывы из носоглотки, реже проводиться анализ мочи.
В перинатальном периоде с 11-й недели гестации исследуют околоплодные воды беременной, а с 22-23-й недели — околоплодные воды и пуповинную кровь. Получить эти материалы для анализов можно путем амнио- и кордоцентеза.
В клинической практике для диагностики краснухи наиболее широко используются серологические методы — анализ крови на антитела к вирусу. Наличие специфических антител свидетельствует о том, что на момент забора крови организм пациента борется с этим заболеванием.
Оценка результатов исследования проводится с учетом особенностей иммунного ответа организма на проникновение вирусов. Это позволяет дифференцировать острый процесс с иммунитетом и реинфекцией. С помощью такого анализа также можно диагностировать внутриутробное инфицирование плода.
Установлено, что при приобретенной краснухе специфические антитела к вирусу появляются в крови уже с первых дней болезни. Это значит, что отправляться к врачу можно сразу после появления первых симптомов. Ведь чем быстрее будет поставлен диагноз и назначена схема лечения, тем лучше. Особенно это касается беременных женщин.
Самой высокой концентрации в крови больного антитела достигают через три-четыре недели после заражения. После этого их уровень постепенно снижается. Окончательно антитела перестают определяться только через три месяца, то есть выявить их в крови можно даже после полного выздоровления.
Независимо от формы перенесенной краснушной инфекции, специфические антитела в невысоких концентрациях обнаруживаются в крови человека пожизненно. Вырабатывается приобретенный иммунитет, который исключает возможность повторного заражения. Случаи реинфицирования медицине все же известны, но они обусловлены проблемами с иммунной системой и случаются они крайне редко.
Атипичная (скрытая) форма краснухи обычно протекает бессимптомно, поэтому обследование терапевта является бессмысленным. В этом случае достоверный диагноз можно установить только на основе результатов анализа крови.
Серологические методы исследования также наиболее информативны при скрининговом обследовании женщин во время беременности и в период её планирования. Лучше всего обследоваться заранее, ведь инфекция, которая выявлена во время беременности, может уже нанести непоправимый вред ребенку.
В этом случае положительный результат на наличие антител к вирусу исключает возможность рождения ребенка с синдромом врожденной краснухи. Ведь если в матери есть специфический иммунитет, он передается и плоду. В этом случае возможность инфицирования плода исключается. Иммунитет к инфекции сохраняется в течение первых шести месяцев жизни ребенка.
Отрицательный результат предусматривает планирование беременности после иммунизации (прививки).
Наиболее информативные методы диагностики внутриутробной краснухи — результаты серологических исследований, которые получены до 12-й недели гестации. Благодаря им можно максимально точно определить степень поражения плода вирусом. Если существует высокая степень риска рождения ребенка с тяжелыми отклонениями, может быть показано прерывание беременности.
Негативные результаты анализа на определение антител обусловливают необходимость динамического наблюдения за беременной женщиной. Обязательно показано периодическое исследование крови и применение медикаментов, которые направлены на предотвращение инфицирования.
Если в женщины на любом сроке беременности, которая никогда не болела краснухой и не была привитой, обнаруживают рост антител в два и более раза, значит, в её организме происходит острый процесс развития инфекции. Это также свидетельствует о высокой вероятности поражения плода.
Лечение краснухи
В неосложненных случаях лечение краснухи ограничивается щадящим режимом, назначением жаропонижающих и десенсибилизирующих средств. Инфекция приводит к общей интоксикации организма больного, поэтому лечение должно быть направлено на выведение токсинов из организма.
При развитии осложнений применяется медикаментозное лечение сопутствующего заболевания. У взрослых на фоне краснухи чаще всего возникают:
В этом случае лечение проводят в соответствии с протоколом медицинской помощи, которая должна оказываться при этих синдромах. Могут назначаться как таблетки, так и внутривенные и внутримышечные инъекции.
Специфическое противовирусное лечение краснухи не разработано. Ведь вскоре после инфицирования иммунная система человека начинает вырабатывать специфическую защиту, которая в результате преодолевает краснуху.
Есть данные о применении донорского иммуноглобулина у беременных и рекомбинантных α-интерферонов при врожденной краснухе. Эти методы направлены на создание искусственного иммунитета к вирусу. Однако существенного эффекта в лечении синдрома врожденной краснухи этими препаратами ученые не обнаружили.
Быстрее преодолеть краснуху можно с помощью специальной диеты. Она помогает предотвратить осложнения и улучшить самочувствие в период заболевания. Прежде всего, нужно исключить из рациона продукты, которые тяжело усваиваются: жареную и жирную пищу, острые блюда и т. д.
Отдавайте предпочтение кисломолочным продуктам и нежирному мясу (лучше — отварному). Употребляйте большое количество свежих фруктов и овощей, а также зелени. На время заболевания стоит отказаться от пищи, которая провоцирует газообразование: мучного и сладкого.
Чтобы избежать осложнений, необходимо забыть о вредных привычках: сигаретах и алкоголе. Они раздражают слизистые оболочки носоглотки и пищевода, которые и так истощены от воздействия инфекции. К тому же, лекарственные препараты и алкоголь сочетать противопоказано.
Как правило, полное выздоровление наступает через 3-4 недели. Больному показан постельный режим. Большинство симптомов заболевания вызваны жизнедеятельностью вируса. Чтобы поскорее очистить организм от токсинов, необходимо употреблять много воды (1,5-2,5 л в сутки).
К каким врачам обратиться дополнительно
Если у больного все же возникли осложнения, нужно немедленно обратиться к специалисту соответствующего профиля. В этом случае лечение будет направлено на устранение сопутствующего заболевания. Проблемы могут иметь как внутренний, так и косметический характер.
В большинстве случаев краснуху сопровождает сыпь, после которой могут оставаться следы. Для устранения проблемы нужно обратиться к косметологу. Следы от высыпаний можно убрать с помощью лазерной шлифовки.
Если вас беспокоят заболевания носоглотки, запишитесь на прием к отоларингологу (ЛОР). Проблемами дыхательных путей занимается пульмонолог.
Иногда у больного наблюдается индивидуальная непереносимость инфекции. При сильной аллергической реакции организма, особенно у детей, необходимо проконсультироваться с врачем-аллергологом.
Профилактика
Сегодня единственным средством предотвращения синдрома врожденной краснухи является профилактика болезни у матери. Во-первых, необходимо осуществлять общепринятые санитарно-гигиенические мероприятия. Среди них:
К сожалению, они являются малоэффективными и практически не предохраняют беременную от инфекции, хоть и снижают вероятность заражения. Предотвратить заболевание краснухой у беременных и, соответственно, синдром врожденной краснухи, возможно только путем специфической профилактики путем создания искусственного активного иммунитета на популяционном уровне.
По данным ВОЗ, в странах, где не принята программа обязательной вакцинации против краснухи, частота рождения детей с синдромом врожденной краснухи составляет четыре случая на 1000 детей. При этом в статистику попадают только те дети, которые родились живыми, не считая выкидышей и замерших беременностей, к которым привела внутриутробная краснуха.
Эти показатели на несколько порядков выше по сравнению со странами, где проводятся плановые прививки против этой болезни.
Специфическая профилактика краснухи осуществляется преимущественно живыми краснушными вакцинами. Хорошо себя зарекомендовали вакцины, которые получены с использованием ослабленного штамма вируса краснухи Wister RА 27/3. Они стимулируют гуморальный и секреторный иммунный ответ.
Антитела появляются через две-три недели после введения вакцины, иммунитет формируется в 95% привитых лиц и сохраняется напряженным в течение 15-20 лет. Живые краснушные вакцины нельзя применять во время беременности, так как при их введении возникает кратковременное поражение организма вирусом. Это может привести к поражению плода и рождению ребенка с синдромом врожденной краснухи. Беременность можно планировать не раньше, чем через три месяца после проведенной прививки. За три месяца организм очиститься от лишних антител и будет готов к вынашиванию ребенка.
Полноценного эффекта в профилактике синдрома врожденной краснухи можно достичь только при условии плановой вакцинации мальчиков и девочек в детском возрасте и массовой иммунизации, как девочек-подростков, так и юношей в возрасте 15 лет.
Часто задаваемые вопросы
Краснуха. Симптомы, признаки, лечение, последствия и профилактика болезни. Прививка от краснухи – сроки, эффективность, делать ли прививку, осложнения после прививки. Краснуха при беременности – последствия, профилактика.
Краснуха — это вирусное заболевание, которое в большинстве случаев протекает в легкой форме, сопровождается кратковременным повышением температуры тела, мелкой сыпью, увеличением всех лимфатических узлов. У беременных женщин заболевание приводит к поражению плода.
Симптомы краснухи впервые были описаны в 1740 году терапевтом из Германии Ф. Хофманом. В 1880 году краснуха была признана отдельным самостоятельным заболеванием, но ее причины были неизвестны, поэтому эффективного лечения не существовало. Сам вирус впервые выделен и изучен в 1961 году сразу независимо несколькими учеными: Т. X. Уэллером, П. Д. Паркманом, Ф. А. Невой.
Возбудитель краснухи
Вирус краснухи имеет размеры 60 – 70 нм, он покрыт белковой оболочкой, на которой имеется некоторое подобие ворсинок — при помощи них возбудитель прикрепляется к клеткам.
Главные характеристики этого возбудителя — способность разрушать и склеивать между собой эритроциты. Для этого у него имеются специальные белки-ферменты. Также в его состав входит фермент нейраминидаза, который поражает нервную ткань.
Во внешней среде вирус краснухи быстро разрушается.
Факторы, которые уничтожают вирус краснухи:
Причины Краснухи
Источники инфекции и способы передачи
Человек может заразиться краснухой только от другого человека. Инфекция передается воздушно-капельным путем (вирус попадает в воздух со слизистой оболочки дыхательных органов больного человека, а затем вдыхается здоровым).
Источники инфекции:
Заразиться от больного можно только во время последней недели инкубационного периода или в течение недели с того момента, когда на коже у пациента появится сыпь.
Если краснухой болеет беременная женщина, то вирус способен передаваться плоду с током крови через плаценту – этот путь передачи называется трансплацентарным.
Заболеваемость
Для краснухи характерны эпидемические вспышки, которые происходят через каждые 6 – 9 лет. Чаще всего вспышки происходят в период с апреля по июнь. При этом начинают заболевать не только дети, но и взрослые, в особенности те, которые постоянно находятся в большом коллективе.
После того, как стали массово использоваться вакцины, заболеваемость краснухой от вспышки к вспышке постоянно снижается. Для сравнения: в 1964 году в США было отмечено 1,8 миллионов случаев заболевания, а в 1984 году – всего 745 случая.
Механизм развития заболевания
Попадая в дыхательные пути, вирус начинает проникать в клетки слизистой оболочки, а из них — в кровь. С кровотоком он распространяется по всему организму, вызывая наиболее выраженные нарушения в лимфатических узлах и коже.
Организм реагирует на внедрение вируса образованием специфических антител. Их количество в кровотоке постоянно увеличивается во время болезни, и их можно выявить, если провести лабораторные анализы.
После выздоровления у человека на всю жизнь остается иммунитет против вируса краснухи.
Вирус краснухи обладает цитопатическим эффектом: он способен повреждать хромосомы в клетках эмбрионов, приводя к мутациям и врожденным порокам развития. Поэтому заражение беременной женщины представляет высокую угрозу для плода. При инфицировании во время беременности вирус попадает в кровь и переносится в плаценту — орган, при помощи которого пуповина прикрепляется к стенке матки, который обеспечивает насыщение крови плода кислородом и его питание. В плаценте вирус накапливается в большом количестве, после чего он попадает в кровь плода.
Подпишитесь на Здоровьесберегающий видеоканал

Симптомы краснухи
С момента заражения краснухой до появления первых симптомов проходит инкубационный период, который продолжается 11 – 24 суток (у большинства пациентов — 16 – 20 суток). В это время вирус проникает в клетки слизистой оболочки органов дыхания, а оттуда — в кровоток, распространяется с током крови по всему организму, размножается и накапливается.
Во время инкубационного периода обычно пациентов ничего не беспокоит, они не предъявляют никаких жалоб.
Симптомы, которые могут возникать во время инкубационного периода краснухи:
Инкубационный период заканчивается тем, что на теле больного появляется сыпь. За неделю до этого пациент начинает быть заразным.
Типичная (обычная) форма краснухи
Вирус краснухи оказывает токсичное действие на мелкие сосуды, которые находятся под кожей. Из-за этого на теле пациента появляется сыпь красного цвета. В зависимости от состояния больного, выделяют легкую и среднетяжелую форму заболевания. Тяжелая форма характеризуется развитием осложнений.
Общие симптомы
При легком и среднетяжелом течении краснухи иные симптомы кроме сыпи практически отсутствуют. Человек чувствует себя удовлетворительно. Температура не повышается или не превышает 37 °С.
Сыпь появляется на коже лица и затем распространяется вниз по всему телу. Она состоит из пятен красного цвета, имеющих диаметр 5 – 7 мм и расположенных на гладкой неизмененной коже. Пятна не возвышаются над уровнем кожи. Если надавить на пятно или растянуть кожу, то оно исчезнет, а затем снова появится. Это связано с тем, что пятна вызваны сильным расширением подкожных капилляров. Они всегда сохраняют свои первоначальные размеры и не сливаются между собой.
Нехарактерные разновидности сыпи при краснухе, которые встречаются в отдельных случаях:
Сыпь при краснухе лучше заметна на туловище, чем на лице. Особенно хорошо она видна в локтевых и подколенных ямках, на ягодицах, верхней части спины, пояснице. Обычно сыпь держится 2 – 3 дня, а потом исчезает.
Если сыпь бледная и плохо заметна, то ее выявляют при помощи «метода манжетки». На руку пациента надевают манжетку от тонометра (прибора для измерения артериального давления) и накачивают ее. Манжетка сдавливает вены, в итоге кровь застаивается в руке, капилляры под кожей расширяются еще больше, сыпь усиливается, и ее можно легко выявить.
Некоторые больные жалуются на то, что их беспокоит зуд кожи.
Симптомы со стороны органов дыхания и глаз
Сыпь на нёбе
На небе у некоторых больных краснухой можно обнаружить мелкие пятна ярко-красного цвета. Они появляются по той же причине, что и сыпь на коже.
Поражение лимфатических узлов, селезенки и печени
С током крови и лимфы вирус краснухи попадает в лимфатические узлы и вызывает в них воспаление, в результате чего они увеличиваются в размерах. Их можно прощупать под кожей.
У некоторых больных увеличиваются в размерах печень и селезенка, также из-за того, что в них накапливается вирус.
Тяжелое течение краснухи
Диагноз тяжелой формы краснухи устанавливают при наличии хотя бы одного осложнения:
Атипичная (нехарактерная) форма краснухи
При этой форме заболевания пациента беспокоит насморк, кашель, выделения из носа, боль и чувство саднения в горле, увеличение лимфатических узлов. Но сыпи нет. Самочувствие нормальное – атипичная краснуха всегда протекает в легкой форме.
Врачу очень сложно распознать заболевание. Чаще всего таким пациентам ставят диагноз ОРЗ. Краснуху можно заподозрить в том случае, если незадолго до явки к врачу пациент находился в контакте с больным.
Субклиническая (бессимптомная) форма краснухи
Эту форму заболевания практически невозможно диагностировать, так как у нее нет никаких симптомов. Считается, что субклиническая форма краснухи встречается в 2 – 4 раза чаще, чем типичная. Врач может выявить болезнь только в том случае, если он назначит обследование человеку, состоявшему в контакте с больным.
Врожденная краснуха
Врожденная краснуха развивается в том случае, если вирус попадает в организм ребенка от беременной женщины через плаценту.
Симптомы врожденной краснухи:
Частота пороков развития при врожденной краснухе в зависимости от срока беременности, на котором произошло заражение женщины:
Расширенный синдром врожденной краснухи (осложнения, которые встречаются у некоторых детей):
Диагностика краснухи
Типичная форма краснухи диагностируется на основании осмотра и расспроса пациента. Признаки, на которые ориентируется врач:
Заболевания, похожие по симптомам на краснуху:
Инструментальные и лабораторные методы диагностики краснухи:
| Метод диагностики | Суть |
| Общий анализ крови | Выявляется снижение общего содержания белых кровяных телец, отвечающих за иммунитет и защитные реакции организма – лейкоцитов. Среди них увеличивается доля лимфоцитов, вырабатывающих антитела. Это косвенно подтверждает диагноз краснухи. |
| Выявление в крови антител, которые вырабатываются в ответ на внедрение вируса. | Анализ проводят дважды с промежутком 10 – 14 суток. Если содержание антител увеличивается, то диагноз можно считать подтвержденным. |
| Выявление самого вируса. | Сегодня существуют специальные методики, но они не применяются из-за дороговизны и необходимости сложного оборудования. |
| УЗИ плода | Применяется для выявления пороков развития, вызванных вирусом краснухи. |
Лечение краснухи

При краснухе организм сам успешно справляется с вирусами, поэтому противовирусные лекарственные препараты не назначают. Лечение направлено на устранение симптомов заболевания.
Во время высыпаний и повышения температуры тела назначается постельный режим. Специальной диеты не требуется.
Лекарства, которые используются при краснухе:
Лечение энцефалита, вызванного вирусом краснухи:
Профилактика краснухи
Вакцины
Для предотвращения краснухи применяется вакцина, в состав которой входит живой ослабленный вирус. Основная цель ее применения — предотвращение врожденной краснухи. Инъекции делают будущим мамам – девочкам в возрасте 14 – 15 лет (такая практика принята в России, а в некоторых странах вакцина вводится в возрасте 10 – 14 или даже 9 – 11 лет).
После введения вакцины стойкий иммунитет против краснухи формируется у 95% девочек. Иммунные реакции, которые возникают в организме после прививания, пока еще изучены недостаточно хорошо. Но не известно ни одного случая, когда вакцина становилась бы причиной краснухи у девушки или у ее ребенка в будущем.
Прививка от краснухи практически не имеет осложнений. Лишь у некоторых на ее введение развиваются аллергические реакции.
Противопоказания к прививке:
Профилактика краснухи при выявлении больного
Если у человека выявлена краснуха, то он должен быть изолирован до того момента, пока не пройдет неделя с момента появления у него сыпи. После этого он становится незаразен.
В очаге, где было выявлено заболевание, не нужно проводить дезинфекцию, потому что вирус быстро погибает в окружающей среде.
Прогноз при краснухе
Чаще всего благоприятный. При краснушном энцефалите половина пациентов погибает. Врожденные пороки развития, вызванные краснухой, с возрастом не восстанавливаются.
Что такое коревая краснуха?
Коревая краснуха – это еще одно название краснухи. Такой термин сохранился за этим заболеванием из-за того, что ранее краснуху считали одной из разновидностей кори. И только в 1881 году ее признали отдельной патологией, с подачи австрийского ученого И. Вагнера, изучившего отличия кори, скарлатины и коревой краснухи. Сам же вирус был выделен только в 1961 году.
В литературе можно встретить еще и название краснухи «Германская корь», а так ее называли из-за того, что именно немецкие врачи еще в XVI веке описывали симптомы заболевания с красной сыпью.
И действительно, симптомы кори и краснухи чем-то схожи, только краснуха протекает намного легче, а вот для беременных вирус краснухи намного опасней, чем вирус кори. Да и возбудители этих двух заболеваний абсолютно разные, их объединяет только отношение к РНК-содержащим вирусам, но они относятся к разным видам, родам и даже семействам.
Краснуху также называют рубеллой (от латинского языка rubella – красный), такое же название имеет и возбудитель заболевания – вирус рубелла (Rubella virus).
Еще в литературе можно встретить название краснухи «Третья болезнь», что связано с тем, что ученые составили список всех болезней, которые сопровождались высыпаниями на теле, а краснуха стояла под третьим номером.
Почему дети и взрослые болеют краснухой, несмотря на массовую вакцинацию (прививки)?
С введением массовой вакцинации от краснухи дети действительно практически перестали болеть краснухой, также перестали регистрироваться пандемии краснухи (массовое поражение инфекцией практически всего населения).
От этой массовой вакцинации ожидали полное прекращение циркуляции вируса в природе, ведь он быстро разрушается в окружающей среде.
Однако так не произошло, ведь всегда есть люди, у которых нет поствакцинального иммунитета от краснухи, поэтому дети все равно продолжают болеть краснухой, несмотря на массовую вакцинацию, по различным причинам:
Но спустя многие годы после начала массовой вакцинации эпидемиологи столкнулись с другой проблемой, иммунитет после прививки не является на 100% стойким, как после перенесенного заболевания, и редко у кого сохраняется пожизненно, он угасает через 5, 8, 10, 15, 20 и более лет (индивидуально). Так взрослый человек к 20-30 годам остается без противокраснушного иммунитета, поэтому в наше время актуальны детские инфекции среди взрослого населения. То есть краснуха «постарела» и в какой-то мере перестает быть сугубо детским заболеванием.
Медики стараются решить и эту проблему, поэтому в 13-14 лет подросткам рекомендуется пройти обследование на наличие антител к краснухе, и при их отсутствии дополнительно прививают. Так в частности девочек 14 лет и молодых женщин, планирующих семью, готовят к будущей беременности. Но, к сожалению, эту вакцинацию проходит лишь небольшая часть подлежащих, поэтому и в наше время наблюдаются грубые патологии новорожденных вследствие перенесенной во время беременности краснухи, и учащаются случаи заболевания среди взрослых.
Все же без вакцинации никак, но проводить ее надо правильно.
Почему взрослые краснуху переносят тяжело, в отличие от детей?
Взрослые действительно намного тяжелее переносят краснуху, чем дети.
Определимся, каковы же особенности краснухи у взрослых:
1. Более выражен интоксикационный синдром (высокая температура тела, недомогание, слабость, головная боль и так далее).
2. Высыпания имеют большую интенсивность и распространенность.
3. Частые осложнения:
Осложнения у взрослых встречается намного чаще, чем у детей. Все эти состояния, а также поражение плода у беременных, являются проявлениями хронической инфекции.
4. Половина взрослых, как и детей, переносят краснуху бессимптомно или малосимптомно, что объясняет отсутствие своевременного диагноза.
То, что взрослые тяжело переносят детские инфекции, подтверждено наблюдениями многих десятков лет, а почему так происходит, ученые точно ответить не могут, так как патогенез (механизм развития) до конца еще не изучен.
Но выделяют ряд факторов, которые предположительно способствуют более тяжелому течению у взрослых детских инфекций:
Краснуха во время беременности, как уберечься?
Но помимо вреда малышу, у матери также возможны осложнения краснухи:
Актуальность проблемы понятна, специфического лечения краснухи во время беременности, устраняющего риск развития патологии плода нет. Поэтому всем девушкам и женщинам, планирующим семью необходимо предупреждать краснуху.
Единственным методом профилактики является вакцинация, но когда и как ее проводить, я постараюсь разъяснить.
Какие женщины относятся к группе риска к развитию краснухи беременных?
*Перед планированием семьи любой паре рекомендовано пройти детальное обследование у гинеколога, уролога, терапевта, стоматолога и других врачей, но наиболее важно пройти лабораторное обследование на заболевания, передающихся половым путем и TORCH-инфекции, к последним относят и краснуху.

После перенесенной краснухи беременеть сразу нельзя, зачатие ребенка необходимо отложить не ранее, чем через 3 месяца, но лучше через 6 месяцев, когда организм полностью выведет инфекцию из организма и выработает к ней стойкий иммунитет. Беременность в период до 3-х месяцев после перенесенной краснухи может привести к хронической краснухе у плода со всеми вытекающими последствиями. Поэтому рекомендовано предохраняться от незапланированной беременности на этот период. Если беременность наступила во время заболевания или несколько позже, то рекомендации о сохранении или прерывании беременности дают врачи после проведенного тщательного обследования, естественно последнее слово за самой женщиной.
Можно ли делать прививку во время беременности?
Беременность является абсолютным противопоказанием для вакцинации от краснухи.
Еще в начале использования такой вакцины было проведено много исследований по поводу воздействия вакцинного штамма на плод. Также обследуют случаи случайной вакцинации беременных уже много лет. Было доказано, что риск развития патологии ребенка намного ниже, чем при заболевании беременной женщины «дикой» краснухой, но все же он есть. Поэтому вакцинацию в таком положении делать не рекомендовано, ведь на кону жизнь и здоровье малышей.
За какой период перед беременностью можно делать прививку от краснухи?
Прививку от краснухи рекомендовано планировать за 3 месяца до зачатия ребенка, этот период необходимо предохраняться, иначе есть риск развития врожденных пороков у ребенка, выкидышей и так далее. К планированию семьи необходимо относиться ответственно, тщательно и терпеливо, вы ведь готовитесь дать жизнь человеку, который должен быть полноценным и абсолютно здоровым.
Женщинам, планирующим беременность, обычно проводят вакцинацию моновакцинами (одна прививка от одной инфекции):
Хотя женщинам, которые не болели еще свинкой и корью, можно провести вакцинацию поливакциной Приорикс (производства Бельгии) или MMR (производства США) от кори, краснухи и паротита.
Можно ли делать прививку от краснухи после родов?
Некоторые матери, которые во время беременности узнали, что у них нет иммунитета против краснухи, планируя следующие беременности, задумываются о вакцинации против краснухи после родов. Но многими исследованиями доказано, что некоторые дети, которые находились на грудном вскармливании во время вакцинации матери, в будущем имели психические расстройства в виде аутизма, а после вакцинации таких детей в возрасте 12-18 месяцев у них возникали симптомы краснухи.
Исходя из этого, кормящим матерям вакцинация против краснухи противопоказана.
Могут ли дети после прививки от краснухи заразить беременную женщину?
Считается, что вакцинный штамм краснухи (аттенуированный вирус) попадая в организм человека дальше не передается, то есть, человек после вакцинации не заразен для других. Хотя после прививки в течение 3-4-х недель из носоглотки человека выделяют аттенуированный вирус, но он не является опасным для окружающих. Описаны лишь единичные случаи передачи краснухи от привитого ребенка беременным женщинам, но нет доказательств того, что женщина заразилась именно этим вирусом, а не диким штаммом от другого больного лица.
Поэтому нечего бояться беременной мамочке, надо прививать своих старшеньких деток, ведь привитые малыши для нее никаких угроз не несут, а опасны не привитые члены семьи, которые могут заразиться и привести в дом настоящую краснуху.
Бывает ли краснуха у грудничков (детей до 1 года), каковы особенности, симптомы и лечение?

Но с другой стороны ребенок до 1 года не привит против краснухи, и если мать не кормит грудью или у нее нет антител к краснухе, то шанс заболеть у младенца возрастает. Так что не зря так высоко ценят грудное молоко, ведь ни одна смесь, даже самая адаптированная и дорогая, не передаст ребенку иммуноглобулины против многих инфекций.
Ну а если грудничок все же заразился краснухой, то заболевание может протекать тяжелее, чем у детей постарше. Это связано с несовершенным иммунитетом у детей до 2-х лет. Особенно опасно заболевание для детей возрастом до 3-х месяцев и деток с ВИЧ или иммунодефицитами. У них вирус может проникнуть в центральную нервную систему и вызвать краснушный энцефалит или привести в будущем к психоэмоциональным нарушениям, например, к аутизму или отставанию в развитии.
Особенности симптомов краснухи у детей до 1 года:
1. Выраженный интоксикационный синдром:
2. Более распространенная краснушная сыпь (экзантема) по всему телу, у детей до года часто сыпь выявляется и на слизистой оболочке полости рта (энантема).
3. Продромальный период (насморк, кашель, покраснение в горле и прочее) у младенцев часто отсутствует.
4. Часто встречается вариант течения с наличием единичных элементов сыпи с выраженными симптомами интоксикации, или наоборот, выраженные высыпания без повышения температуры тела.
5. Без оказания специализированной помощи имеется высокий риск осложнений.
6. Что касается инкубационного периода, периода заразности, длительности заболевания, то они такие же, как и у деток старшего возраста.
Принципы лечения краснухи у детей до 1 года:
Наиболее частые осложнения краснухи у детей до 1 года:
Приобретенную краснуху у младенцев обязательно необходимо отличать от врожденной краснухи. Врожденная краснуха встречается у детей, матери которых переболели этим вирусом в любой период беременности и все симптомы проявляются сразу после рождения малыша. Про симптомы врожденной краснухи можно прочитать в разделе статьи «Врожденная краснуха».
Интересно! Дети с врожденной краснухой заразны еще 1,5-2 года, так как у них наблюдается хроническое течение заболевания и на слизистых оболочках вирус сохраняется так долго. Поэтому, если в отделении для грудных детей лежит такой ребенок с нераспознанным диагнозом врожденной краснухи, то среди других деток будет вспышка приобретенной краснухи.
Можно ли делать прививку ребенку 1 года после перенесенной краснухи?
Можно, но не нужно. Переболевший ребенок и так сформировал стойкий пожизненный иммунитет против краснухи, поэтому на вакцину против этого вируса он никак не отреагирует. Но в нашей стране для профилактики краснухи в возрасте 1 года используют поливакцину от кори, краснухи и паротита, поэтому некоторых переболевших детей приходится прививать и от краснухи. Ничего страшного не произойдет.
Анализ на краснуху, что значит положительные антитела класса G к вирусу краснухи?
Что значит иммуноглобулины G?
Иммуноглобулины класса G – специфические антитела, которые вырабатываются после перенесенной инфекции в знак памяти о ней. При повторном контакте пациента с данной инфекцией эти антитела борются с инфекционным агентом. Иммуноглобулины являются одним из наиболее важных звеньев иммунитета («высший иммунитет»). Антитела находятся в виде специфических рецепторов на иммунных клетках – В-лимфоцитах.
Интересно! Иммуноглобулины имеют белковую природу, поэтому любой человек должен получать достаточное количество белка, который является строительным материалом не только для мышц, но и для иммунитета.
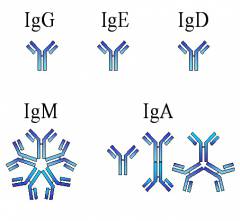
Для диагностики краснухи используют серологические реакции на наличие иммуноглобулинов класса G, М и А.
Когда назначают анализ на антитела к краснухе?
Отрицательный результат на краснуху – это отсутствие иммуноглобулинов G и М к краснухе в сыворотке крови или их уровень меньше 5 ЕД/мл, что говорит о том, что у обследуемого человека нет иммунитета против краснухи вообще и пациент не болен ею на момент обследования. Такому человеку доктор будет рекомендовать вакцинацию (кроме беременных женщин). Особенно актуальна прививка для женщин, планирующих беременность и детей 14-ти лет (в первую очередь девочек) во избежание развития инфекции при беременности.
Какова норма иммуноглобулинов G к краснухе?
Самым оптимальным вариантом является наличие иммуноглобулинов G, при условии отсутствия иммуноглобулинов М. Это значит, что у человека есть антитела к краснухе в результате перенесенного заболевания или вакцинации. С таким результатам пациенту не показана прививка от краснухи, а женщинам можно беременеть со спокойно душой.
Концентрация иммуноглобулинов в сыворотке крови к краснухе*.
| Интерпретация результатов | Иммуноглобулин М | Иммуноглобулин G |
| Отрицательный результат | менее 20 Au/мл | менее 5 ЕД/мл |
| Сомнительный результат (требует пересдачи анализа через 14-20 дней) | 20-25 Au/мл | 5-10 ЕД/мл |
| Положительный результат | более 25 Au/мл | более 10 ЕД/мл |
*Некоторые лаборатории представляют свои референсные значения, это зависит от оборудования и единиц измерения. О том, как интерпретировать результаты, обычно указывается в выданных результатах.
Расшифровка анализа на краснуху:
Авидность на краснуху, что это и когда назначают это обследование?
Авидность к иммуноглобулинам G – это специальный индекс, который определяет соотношение новых и старых иммуноглобулинов G. С помощью данного анализа можно предположить, когда человек перенес краснуху. Этот анализ актуален для беременных женщин с высоким уровнем иммуноглобулинов G (более 100 ЕД/мл), в этом случае непонятно, женщина переболела краснухой задолго до беременности, или непосредственно во время беременности или перед ней.
Интерпретация результатов:
Авидность менее 50% во время беременности указывает на высокий риск поражения краснухой плода, в таком случае рекомендовано прерывание беременности, но последнее слово остается за будущими родителями.
ПЦР – метод лабораторной диагностики, направленный на выявление генетического материала инфекционного возбудителя. Данный вид исследования дает достоверный результат более 95%. В качестве исследуемого материала можно использовать абсолютно любую биологическую жидкость (кровь, слюна, моча, спинномозговая жидкость и так далее).
Данный метод используют при любых сомнительных результатах ИФА (выявление иммуноглобулинов). Особенно актуально в ситуациях, когда идет решение вопроса о прерывании желанной беременности.
Положительный результат говорит о наличии вируса в организме.
Осложнения и реакции после прививки от кори, краснухи, паротита (КПК), может ли возникнуть краснуха после прививки?
Поэтому многие родители опасаются возможных осложнений, ведь три вакцины в одном уколе, и все живые.
Как мы уже выяснили, моновакцина против краснухи переносится хорошо и очень редко вызывает осложнения и побочные реакции. Попробуем разобраться, как переносится поливакцина от кори, краснухи и паротита.
Что содержится в вакцине?
В вакцине КПК содержатся специальные ослабленные штаммы (культуры) вирусов кори, краснухи и паротита. То есть, эта вакцина живая, в отличие от убитых прививок (например, АКДС) содержит в себе не готовые антитела или антигены (токсины) возбудителей, а саму инфекцию, которая не вызывает заболевание, но способствует выработке собственных иммуноглобулинов (антител). Эти антитела при встрече с вирусами защищают привитого человека от возможного заболевания.
Какова эффективность прививки против кори, краснухи и паротита?
Иммунитет после прививки намного слабее, чем после перенесенной детской инфекции, но все же вакцина сводит риск заболевания до минимума, или эти заболевания у привитых детей проходят в легкой степени. После первой вакцинации иммунитет сохраняется в течение 5-ти лет (в среднем), с каждой последующей вакцинацией длительность иммунитета увеличивается. Одновременное введение трех вакцин никак не сказывается на эффективности и не повышает риск развития осложнений.
Сухой порошок вакцины разводят водой для инъекций. Многие вакцины КПК уже расфасованы в шприцы или ампулы по одной дозе (на одного человека).
Одна доза – это 0,5 мл готовой вакцины.
Прививку вводят подкожно в область плеча или бедра, предварительно кожу обрабатывают 70% спиртом.
Какие возможны реакции на введение вакцины против кори, краснухи и паротита (побочные действия)?
1. Реакции в месте введения:
Это наиболее часто встречаемые побочные действия (10 из 100 случаев), при такой реакции ребенку рекомендованы противоаллергические препараты (антигистаминная группа), такие как Супрастин, Тавегил, Лоратадин, Дезлоратадин и другие. Возможно использование противоаллергических мазей, гелей (гидрокортизоновая мазь, гели Псилобальзам, Фенистил и прочие). Обычно такие реакции проходят через 3 дня и не угрожают жизни и здоровью ребенка.
2. Повышение температуры тела (встречается в каждом десятом случае вакцинации):
Температура может сбиваться самостоятельно, но при нарушении общего самочувствия ребенка, рекомендованы жаропонижающие препараты (Парацетамол, Ибупрофен, Аспирин и прочие).
3. Со стороны ЛОР-органов (также частая реакция):
Эти симптомы возникают через 7-14 дней, в большинстве случаев не требуют особого лечения и проходят самостоятельно в течение нескольких дней.
4. Аллергические реакции (редко в 1 на 10 000 случаев):
Такие аллергии возникают непосредственно сразу после введения еще в прививочном кабинете или через 30 минут. Купируется введением Преднизолона или других глюкокортикоидов, антигистаминных препаратов (Тавегил, Супрастин), а затем такому ребенку проводится дезинтоксикационная терапия в условиях реанимации или педиатрического отделения больницы.
Аллергия на прививку обычно возникает при наличии тяжелой аллергии на антибиотик Неомицин (группа аминогликозидов) или куриные яйца, так как эти компоненты в небольших дозах содержатся в вакцине.
5. Высыпания на коже (частые осложнения):
Такая реакция также возникает через 7-14 дней, сыпь быстро проходит самостоятельно, не требует особого лечения. Это указывает на то, что у ребенка возникло легкое течение заболевания, от которого ребенок прививается (корь или краснуха).
6. Редкие осложнения (1 случай на 10 000 и реже):
Все эти осложнения лечатся в условии стационара, протекают легче, чем осложнения от кори, краснухи, паротита.
Противопоказания к прививке КПК:
Заразен ли ребенок после вакцинации от кори, краснухи и паротита?
Нет, никакой эпидемической угрозы привитой ребенок не несет, опасен только не привитой ребенок после возможного контакта с корью, краснухой и паротитом.
Как КПК можно совмещать с другими прививками?
Можно ли гулять и купаться в день проведения прививки КПК?
Не рекомендовано перегреваться и купаться в ванной в день прививки. Возможен кратковременный негорячий душ.
Гулять можно, но только без контактов с другими людьми, которые могут ребенка заразить различными инфекциями. Также во время прогулки нельзя перегреваться и переохлаждаться.
Могут ли стать причиной бесплодия у мужчин и женщин краснуха и другие детские инфекции?
Детские инфекции и бесплодие у мужчин.
Многие, насмотревшись сериалов и наслушавшись жизненных историй, думают, что все детские инфекции у мужчин приводят к бесплодию. Но на самом деле к мужскому бесплодию может привести только свинка или паротит. Краснуха и другие инфекции таких осложнений не несут, по крайней мере, фактов нет.
Да и свинка не у всех мальчиков приводит к бесплодию, есть факторы риска развития бесплодия после перенесенного паротита:
Как мы видим, не все мальчики со свинкой попадают под эти риски, поэтому можно развеять миф о том, что свинка у мальчиков и мужчин = бесплодие на всю жизнь.
Да и бесплодие в результате паротита тоже не приговор, есть методы лечения, и у таких мужчин также могут быть родные дети.

Краснуха и другие детские инфекции для репродуктивного здоровья женщин угрозы не несут, по крайней мере напрямую.
Краснуха опасна во время беременности, может привести к выкидышам, требует прерывания беременности, даже на поздних сроках, приводит к осложненным родам. Именно самопроизвольные и медицинские аборты по причине краснухи могут стать причиной вторичного бесплодия у женщин, а не сама инфекция.
Фото, как выглядит краснуха, первые ее признаки и симптомы?
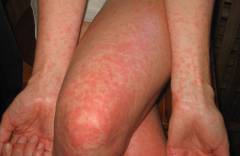
Так выглядят свежие высыпания краснухи у взрослых. Сыпь обычно распространяется по телу быстро (в течение нескольких часов или одних суток).

Врожденная краснуха может привести к слепоте ребенка.
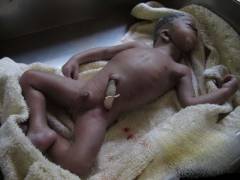
А так может выглядеть ребенок с уродствами и множественными врожденными патологиями (пороки развития кишечника, половой системы, костей черепа, органов зрения и прочие тяжелые аномалии) в результате перенесенной матерью краснухи во время беременности.
Как мы видим, высыпания при краснухе и кори очень похожи. Различаются эти заболевания тем, как проявляются и как исчезают элементы сыпи.
Таблица. Как отличить краснуху от кори?
| Краснуха | Корь |
| Быстрое распространение сыпи (до 24 часов). | Постепенное распространение высыпаний (в течение нескольких дней). |
| Элементы сыпи не сливаются между собой. | Сыпь часто сливного характера (мелкие высыпания соединяются в крупные пятна). |
| Сыпь через несколько дней уходит полностью, не оставляя после себя никаких следов. | Через 4 дня коревые высыпания начинают постепенно бледнеть, на их месте остаются шелушения и темные пятна, которые могут сохраняться достаточно длительный период. |
| При краснухе редко отмечаются высыпания на слизистых оболочках рта. | Для кори высыпания в полости рта являются типичными. |
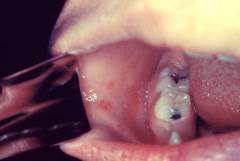
А так выглядят высыпания на слизистых оболочках ротовой полости при краснухе (энантемы).
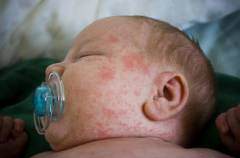
У детей возрастом до 1 года необходимо краснушную сыпь дифференцировать с атопическим дерматитом (диатезом).
Краснуха у детей: вирус, пути передачи, инкубационный период, носительство и иммунитет
Краснуха
Краснуха — это инфекция, которая в основном поражает кожу и лимфатические узлы.
Заболевание вызывается вирусом краснухи (долгое время считалось, что краснуха — легкий вариант течения кори, однако позже наука научилась различать эти болезни), передается воздушно-капельным путем, через частички слюны чихающего больного человека. Кроме того, вирус краснухи может передаваться трансплацентарно, то есть от беременной женщины к плоду.
Обычно краснуха протекает довольно легко, осложнения вызывает редко, хотя встречаются и краснушные энцефалиты, и даже случаи с летальным исходом. Основная медицинская опасность краснухи — инфицирование беременных женщин, поскольку вирус краснухи может вызывать синдром врожденной краснухи у плода.
До того, как вакцина против краснухи стала доступной в 1969 году, эпидемии заболевания происходили каждые 6–9 лет, обычно среди детей в возрасте 5–9 лет, наряду с множеством случаев врожденной краснухи (то есть глухоты, пороков сердца и других физических дефектов у новорожденных детей, матери которых переболели краснухой во время беременности). Благодаря массовой иммунизации, случаев краснухи и синдрома врожденной краснухи стало несравнимо меньше.
Большинство случаев краснухи в настоящее время возникает не у детей, а у молодых невакцинированных взрослых.
Симптомы
Болезнь обычно начинается с одного-двух дней легкой лихорадки (до 38 °C) и опухших болезненных лимфатических узлов, как правило, в задней части шеи или за ушами. Затем на лице появляется бледно-розовая пятнистая сыпь, которая распространяется вниз. По мере того, как она распространяется на нижние части тела, лицо обычно уже очищается.
Сыпь при краснухе часто является первым признаком болезни, которую замечает родитель. Она может выглядеть как многие другие вирусные высыпания, проявляясь в виде розовых или светло-красных пятен, которые могут сливаться, образуя пятна равномерного цвета. Сыпь может чесаться и держится до 3 дней. Когда сыпь исчезает, на ее месте может оставаться мелкопластинчатое шелушение.
Другие симптомы краснухи (чаще встречаются у подростков и взрослых) могут включать головную боль, потерю аппетита, легкий конъюнктивит (воспаление слизистой оболочки век и глазных яблок), заложенность или отделяемое из носа, увеличение лимфатических узлов в других частях тела.
Если краснухой заболеет беременная женщина, у нее может возникнуть синдром врожденной краснухи с разрушительными последствиями для развивающегося плода. Дети, инфицированные краснухой до рождения, подвержены риску нарушения роста, дефектов интеллекта, пороков сердца и глаз, глухоты, проблем с печенью, селезенкой и костным мозгом.
Сыпь при краснухе обычно держится 3 дня. Лимфатические узлы могут оставаться увеличенными в течение недели или более, а боль в суставах может длиться свыше 2 недель. Дети, больные краснухой, обычно выздоравливают в течение 1 недели, но взрослым может потребоваться больше времени.
Заразность
Вирус краснухи передается от человека к человеку через крошечные капли жидкости из носа и горла при чихании и кашле. Люди, болеющие краснухой, наиболее заразны в период 1 недели (и более) до появления сыпи, а также до 1 недели после ее появления. Тот, кто инфицирован, но не имеет симптомов, тоже может распространять вирус.
Младенцы с синдромом врожденной краснухи могут выделять вирус с мочой и с носовой слизью в течение года и даже более, а значит могут заражать непривитых людей.
Профилактика
Краснуху можно предотвратить с помощью вакцины. Эта прививка входит в календари всех стран, имеет решающее значение для сдерживания распространения болезни и предотвращения врожденных дефектов у плода, вызванных синдромом врожденной краснухи.
Первую дозу вакцины обычно вводят детям в возрасте 12 месяцев в рамках плановой иммунизации против кори, эпидемического паротита и краснухи. Вторую дозу обычно вводят в возрасте 6 лет. Допустимо вводить вторую дозу вакцины через 6 месяцев от первой или даже через 1 месяц, если нам известно, что ребенок подвергается повышенному риску заражения болезнью.
Вакцину против краснухи нельзя вводить беременным женщинам или женщинам, которые планируют забеременеть в течение 1 месяца после вакцинации. Если вы думаете о беременности, убедитесь, что у вас есть иммунитет к краснухе — сделайте анализ крови или найдите документы о введенных вам вакцинах (у вас должно быть две дозы вакцины). Если иммунитета нет, вам следует сделать прививку как минимум за 1 месяц до беременности.
Лечение краснухи у детей и взрослых
Лечения краснухи не существует. Все что мы можем — облегчать симптомы и следить за осложнениями.
Краснуха не лечится антибиотиками!
Любая беременная женщина, перенесшая краснуху, должна немедленно обратиться к своему акушеру.
Чтобы облегчить дискомфорт после прививки, вы можете дать ребенку парацетамол или ибупрофен. Помните, что ни в коем случае нельзя давать аспирин ребенку с вирусным заболеванием, так как его использование в таких случаях связано с развитием синдрома Рейе.
Краснуха без осложнений (B06.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Включая:
Краснуху беременных
Исключая:
P35.0 Синдром врожденной краснухи
B06.0+ Краснуха с неврологическими осложнениями
B06.8 Краснуха с другими осложнениями
Период протекания
Минимальный инкубационный период (дней): 10
Максимальный инкубационный период (дней): 25
В среднем длительность инкубационного периода принято оценивать как 16-21 день. Продромальный (катаральный) период 1-3 дня. Период высыпания 2-4 дня.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Ощепринятая классификация отсутствует. Наиболее часто применяется следующая.
По типу:
1. Типичные.
2. Атипичные:
— с изолированным синдромом экзантемы;
— с изолированным синдромом лимфаденопатии;
3. Иннапарантная (субклиническая).Протекает бессимптомно. Диагностируется только лабораторно путем обнаружения нарастания титра противокраснушных антител.
По тяжести:
1. Легкая форма.
2. Среднетяжелая форма.
3. Тяжелая форма. Критерии тяжести:
— выраженность синдрома интоксикации;
— выраженность местных изменений.
По течению (по характеру):
1. Гладкое
2. Негладкое:
— с осложнениями;
— с наслоением вторичной инфекции;
— с обострением хронических заболеваний.
Этиология и патогенез
Эпидемиология
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Типичная краснуха характеризуется чёткой сменой периодов заболевания.
Инкубационный период краснухи составляет 10-25 дней.
Осмотр.
В катаральном периоде при осмотре выявляется конъюнктивит и гиперемия слизистой оболочки зева. Лимфатические узлы затылочные, околоушные, заднешейные увеличены и болезненны при пальпации.
В период сыпи на кожных покровах выявляются розовые пятна круглой или овальной формы, не возвышающиеся над уровнем кожи, размером 2-5 мм. Расположены элементы сыпи на неизмененной коже, не сливаются между собой. Локализация экзантемы: разгибательные поверхности конечностей, ягодицы, спина, скудная на других участках тела. На подошвах и ладонях сыпь отсутствует. На мягком небе может выявляться энантема в виде красных пятен. Лимфаденопатия сохраняется. Со стороны органов дыхания характерных изменений нет.Со стороны сердечно-сосудистой системы в разгар заболевания возможны тахикардия, гипотония, ослабление и приглушение сердечных тонов, аритмия. Возможна спленомегалия.
Особенности течения краснухи у детей. Катаральный период, как правило, не выражен. Сыпь не склонна к слиянию. Часто инфекция протекает бессимптомно.
Особенности течения краснухи у взрослых. У взрослых заболевание протекает тяжелее, чем у детей. Выражен катаральный синдром, сыпь обильнее, склонна к слиянию с образованием эритематозных полей, возможны единичные геморрагии, в основном в подмышечной области. У девушек и женщин возможны признаки полиартрита в виде припухания и уплотнения в области суставов. Течение полиартрита благоприятное, продолжительность около 2 недель.
Особенности краснухи у беременных. Клинические проявления краснухи у беременной женщины отличия не имеют, но заболевание во время беременности приводит к инфицированию плода, что приводит к формированию врожденных пороков развития.
Диагностика
В большинстве случаев диагноз устанавливается на основании анаменза иклиники заболевания. При сборе эпидемиологического анамнеза устанавливают наличие контактов с больными детьми и взрослыми, перенесшими заболевание со сходными клиническими симптомами. Уточняются перенесенные детские инфекции, сделанные прививки от детских инфекций, в частности, если они были сделаны в ближайшие дни. Клиническая диагностика также может быть затруднительной потому что многие заболевания с высыпаниями могут имитировать краснуху. Кроме того, до 50% случаев краснухи могут протекать субклинически, поэтому, лабораторные исследования имеют важное значение в первую очередь
— при сомнительном диагнозе (стёртые, атипичные формы)
— у беременных женщин
— у иммунокомпроментированных пациентов
Дополнительные инструментальные обследования показаны лицам с клиникой осложнений краснухи.
Лабораторная диагностика
ОАК. Выявляется лейкопения, относительный лимфоцитоз, плазматические клетки (до 10-30%).
Серология.
— Выявление антител к вирусу краснухи IgМ в одном образце сыворотки. Ig M, не проникающий через плаценту, свидетельствует о приобретённой и/или недавно перенесенной краснухе. Они выявляются с первых дней инфекции, исчезают через 1,5 мес. после ее начала и не появляются при контакте с вирусом у уже имеющего иммунитет человека. В спорных случаях берутся 2 пробы с интервалом 10-15 дней, и если во второй пробе нарастание концентрации IgM составляет более 30%, ставится окончательный диагноз первичной инфекции. Ложно-положительные результатыспецифического IgM теста были зарегистрированы у лиц с другими вирусными инфекциями (например,вызванными вирусом Эпштейна-Барра, инфекционным мононуклеозом, цитомегаловирусом, парвовирусом В19) и при наличии ревматоидного фактора (РФ ).
— Значительный (более чем 4-кратный) рост титра специфического иммуноглобулина G (IgG), наблюдаемого в парных сыворотках с интервалом 2-3 недели (минимум 10 дней). Чтобы продемонстрировать, 4-кратный рост специфических для краснухи антител IgG, первый образец сыворотки должен быть получен и тестирован как можно скорее, во время острой фазы инфекции. Часть образца этой первой сыворотки должна быть заморожена и сохранена для повторного тестирования позже. Второй образец сыворотки собирается через 2-3 недели и исследуется в той же лаборатории, одновременно с первым (ранее замороженным) образцом сыворотки. Уровни IgG сравниваются между первым и вторым образцом в реакциях РСК, ИФА, РИФ.
ПЦР. является высокоинформативным методом в первые дни энантемного периода.
Диагностика краснухи у женщин, планирующих беременность.
Оптимально исследование крови женщин с помощью ИФА на наличие IgM-и IgG-антител к вирусу краснухи. При обнаружении IgG-антител (в том числе при обнаружении высокоавидных IgG-антител) и отсутствии антител класса IgM считается, что женщина перенесла краснуху или вакцинирована против нее и имеет иммунитет, напряженность которого в случае реинфицирования достаточна для предупреждения развитие плацентита и заражения плода вирусом краснухи. В этом варианте клинико-лабораторный мониторинг по краснухе во время беременности не проводится.
При обнаружении только IgM-антител или IgM- и IgG-антител, а также низкоавидных IgG-антител (как при наличии, так и отсутствии какой-либо клинической симптоматики) данное исследование повторяют или исследуют кровь в ПЦР. Положительный результат повторного исследования является основанием для постановки диагноза «краснуха». В этом случае проводят терапию в соответствии с формой течения заболевания (бессимптомная или манифестная) и рекомендуют женщине воздерживаться от беременности в течение 3 месяцев. В течение 1 месяца после выздоровления проводится диспансерное наблюдение с посещением врача-инфекциониста, а при необходимости, и других специалистов 1 раз в 2 недели. При этом варианте во время беременности клинико-лабораторный мониторинг по краснухе также не проводится.
При отрицательном результате ИФА женщину необходимо вакцинировать против краснухи, после чего ей рекомендуют воздерживаться от беременности в течение 3 месяцев. При отказе от вакцинации или при невозможности ее проведения после наступлении беременности проводится обязательный клинико-лабораторный мониторинг. При этом кровь беременной исследуют на IgM- и IgG-антитела дважды — в первый и второй триместры беременности. После 20 недель беременности необходимость в мониторинге отпадает.
Диагностика краснухи у беременных
При проведении клинико-лабораторного мониторинга по краснухе возможны следующие ситуации:
1. В сыворотке крови в первом триместре беременности отсутствуют антитела к вирусу краснухи. В этом случае повторное обследование проводится во втором триместре (до 20 недели). При отсутствии сероконверсии дальнейший мониторинг не проводится.
Введение человеческого гамма-глобулина беременным после возможного контакта с целью профилактики инфицирования плода не рекомендуется, так как это не предотвращает поражения плода, а лишь облегчает течение болезни.
2. Антитела класса IgM отсутствуют, но обнаруживаются IgG-антитела (в том числе высокоавидные IgG-антитела). В этом случае делается заключение о наличие у беременной напряженного иммунитета, приобретенного за счет перенесенной в прошлом краснухи или вакцинации. В дальнейшем мониторинг не проводится.
3. Обнаружены IgM-антитела при отсутствии IgG-антител, или выявлены и те, и другие, или только низкоавидные IgG-антитела. В этом случае рекомендуется исследование сыворотки крови в ПЦР или повторная постановка ИФА через 10-14 дней на IgM- и IgG-антитела. Положительная ПЦР, или повторное выявление в ИФА IgM-антител, или достоверное (в 4 раза) увеличение содержания IgG-антител являются основаниями для постановки диагноза «краснуха», после чего ставится вопрос о прерывании беременности.
При возникновении у беременной женщины заболевания, сходного по клинике с краснухой, или при ее контакте с больным краснухой необходимо в кратчайшие сроки обследовать и беременную, и бывшего с ней в контакте больного. При этом возможны следующие ситуации:
1. Если в течение первых 10 дней от первого дня контакта или 4 дней от начала заболевания в сыворотке крови беременной обнаружены IgG-anti-Rubella (в том числе высокоавидные) и отсутствуют IgM-антитела, высока вероятность того, что она уже перенесла краснуху в прошлом или была против нее вакцинирована, соответственно, контакт с больным не представляет для нее угрозы, а текущее заболевание не является краснухой. И все же обследование в этом случае повторяют через 10-14 дней, чтобы избежать ошибки вследствие неправильно собранного эпиданамнеза о днях контакта и убедиться в действительном отсутствии реинфекции.
1.1. Если повторное исследование дало те же результаты, делается окончательный вывод об отсутствии у беременной краснухи.
1.2. Если при повторном исследовании обнаружены IgM-антитела и/или достоверное увеличение содержания IgG-антител, рекомендуется исследование сыворотки крови в ПЦР и еще одно исследование на IgM- и IgG-антитела через 10-14 дней после повторного.
Отрицательные результаты в ПЦР, отсутствие IgM-антител и по-прежнему высокий уровень IgG-антител позволяют сделать вывод о том, что настоящее заболевание не является краснухой (а у беременной, бывшей в контакте, — реинфекция).
2. Если в течение первых 10 дней от первого дня контакта или 4 дней от начала заболевания в сыворотке крови беременной не обнаружены ни IgG-, ни IgM-антитела, необходимо через 10-14 дней повторить обследование.
Если при первичном обследовании обнаружены IgM-антитела, необходимо сразу же исследовать сыворотку крови в ПЦР и повторить исследование на антитела через 10-14 дней.
2.1. Если в повторном обследовании также не обнаружены специфические антитела обоих классов, текущее заболевание у беременной не является краснухой. Здоровую беременную, имевшую контакт с соответствующим больным, через 10-14 дней вновь обследуют на наличие в крови специфических антител; при отрицательных результатах этого (третьего) обследования предположение о возможном инфицировании снимается.
2.2. Положительная ПЦР после первичного выявления IgM-антител, или подтверждение при повторном исследовании наличия IgM-антител, или выявление при повторном исследовании антител обоих классов к вирусу краснухи дает основания для вывода о том, что настоящее заболевание у беременной является краснухой (или контакт с больным закончился развитием краснухи у беременной).
Следует заметить, что если кровь беременной, имевшей контакт с больным краснухой, взята для исследования IgM-антител позже 6 недели с момента контакта, антитела этого класса уже могут не определяться, так как период обнаружения их в крови составляет 6-8 недель от инфицирования.
При заболевании краснухой после 28 недель беременная берется на особый учет в группу высокого риска. В дальнейшем проводятся профилактические мероприятия по защите плода, лечение фетоплацентарной недостаточности, профилактика и лечение внутриутробной гипоксии плода, невынашиваемости, септических осложнений общепринятыми методами.
Роды следует вести как угрожающие аномалиями родовой деятельности, кровотечением, септическими осложнениями, асфиксией новорожденного.Для диагностики краснухи у беременных используют реакцию бласттрансформации лимфоцитов. Первое исследование сыворотки беременной, контактировавшей с больным краснухой, проводят не позднее 12-го дня после контакта.
Для диагностики краснухи у беременных используют также реакцию бласттрансформации лимфоцитов. Первое исследование сыворотки беременной, контактировавшей с больным краснухой, проводят не позднее 12-го дня после контакта.