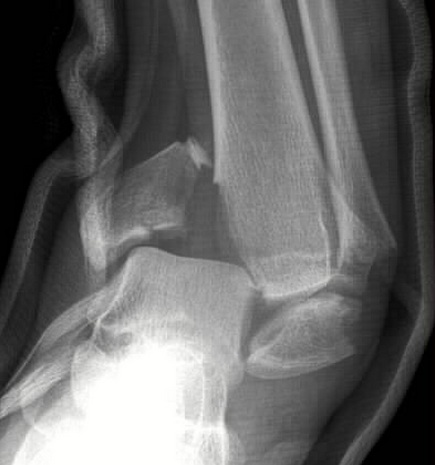
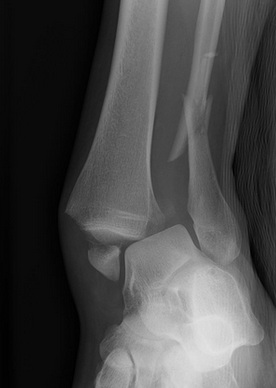
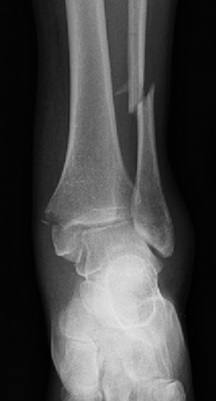
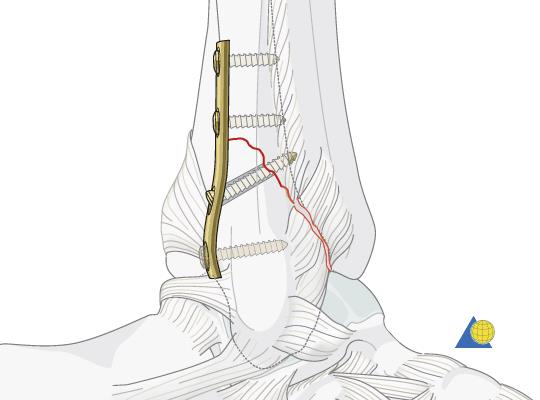
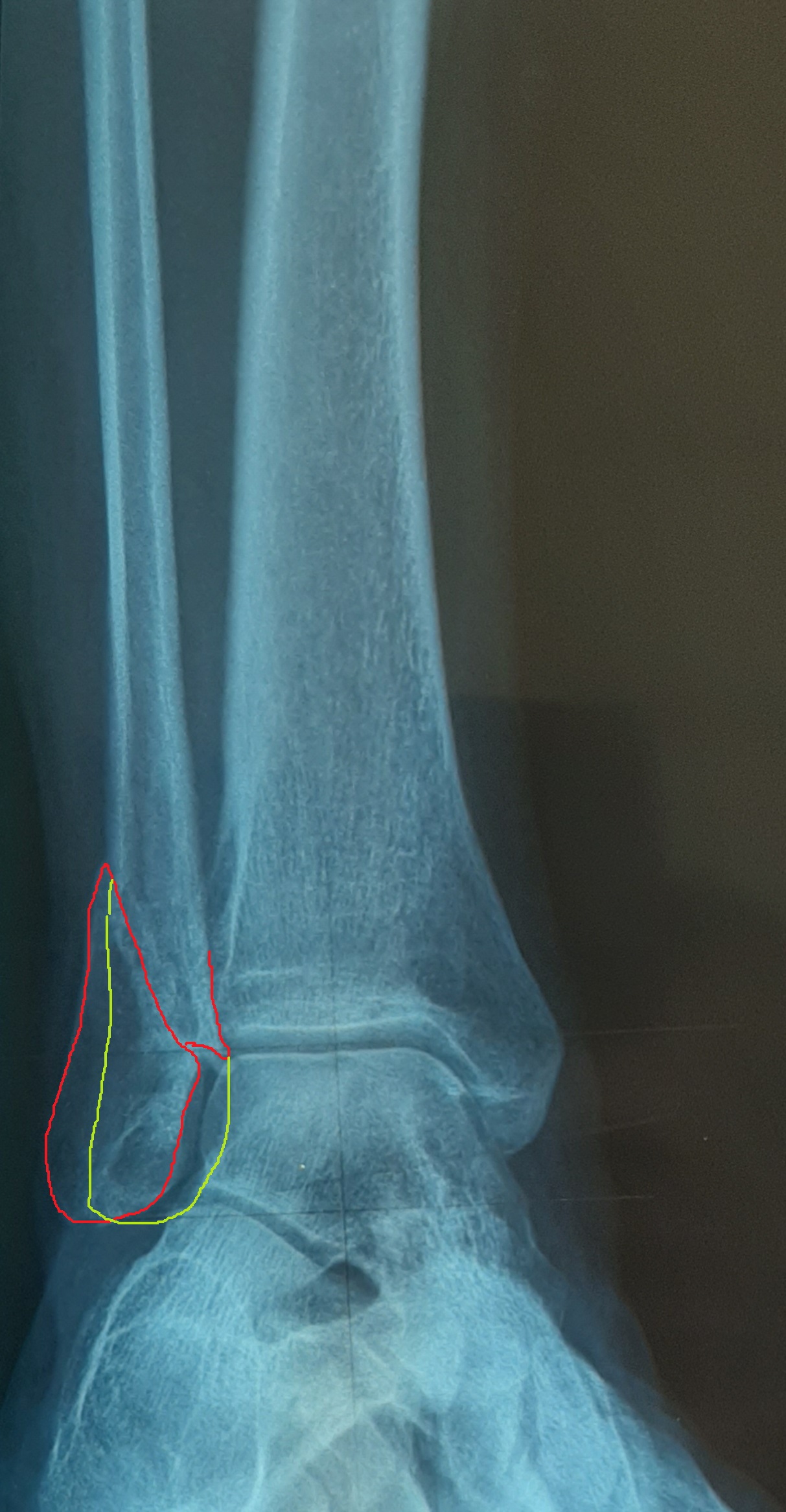
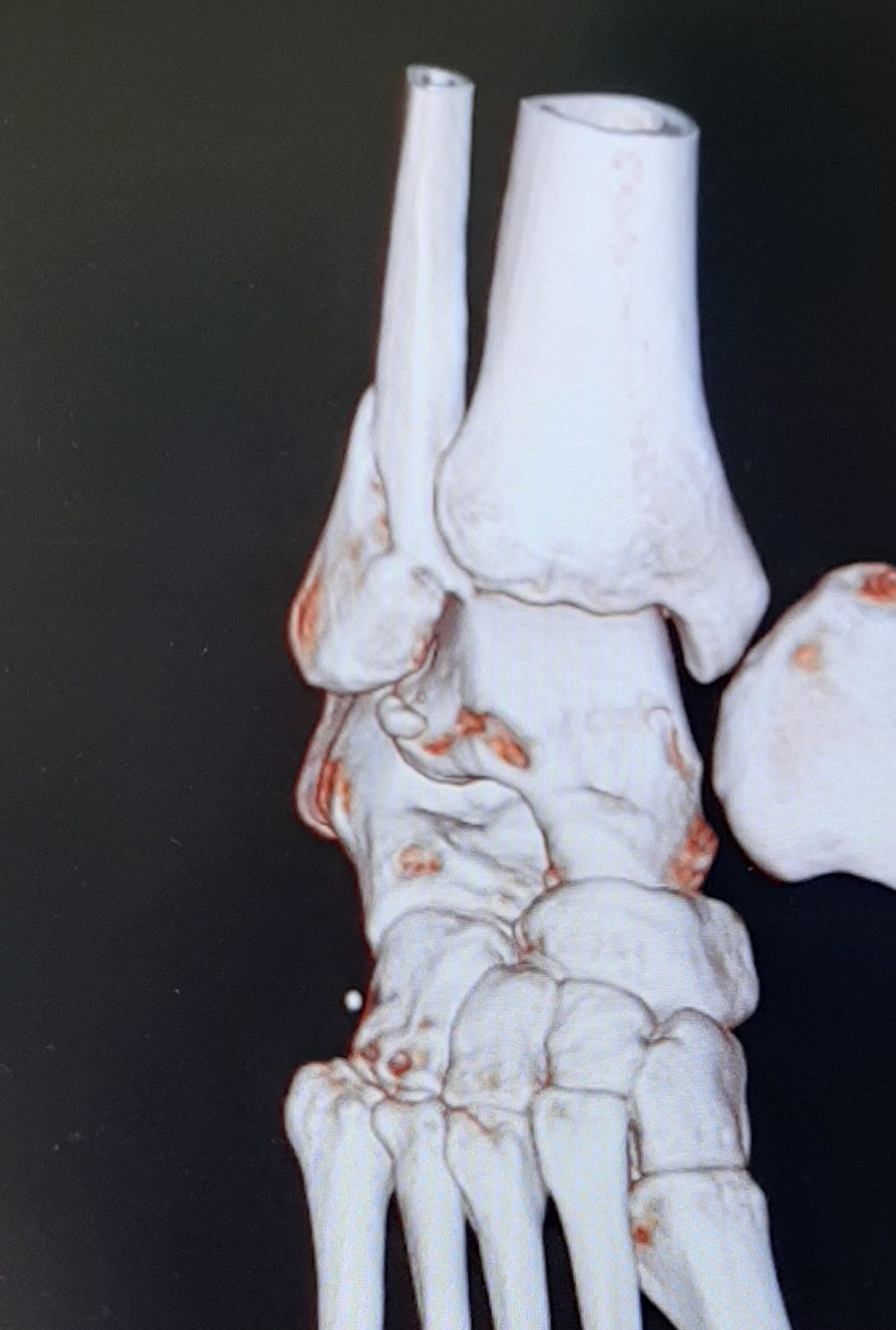
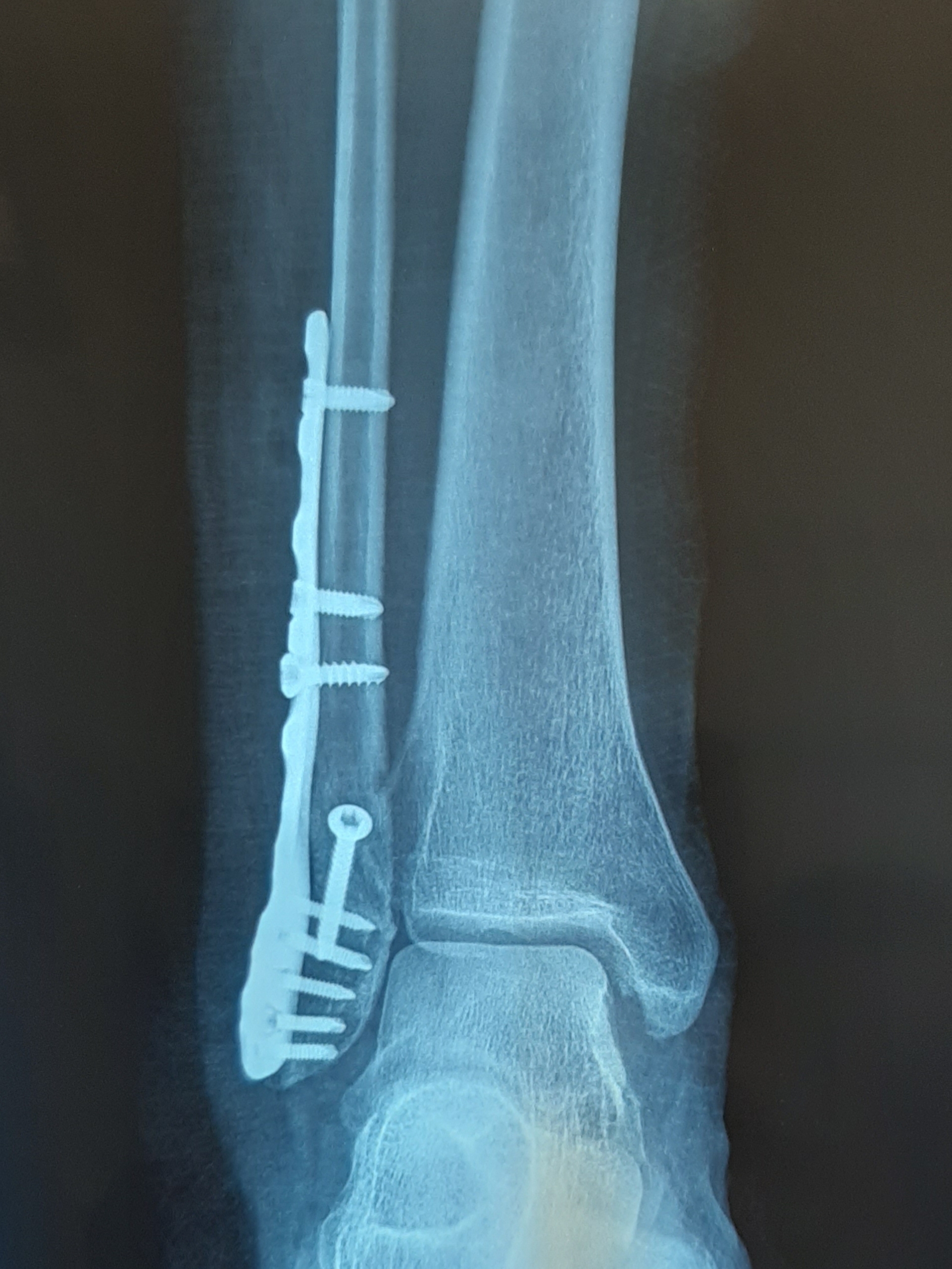
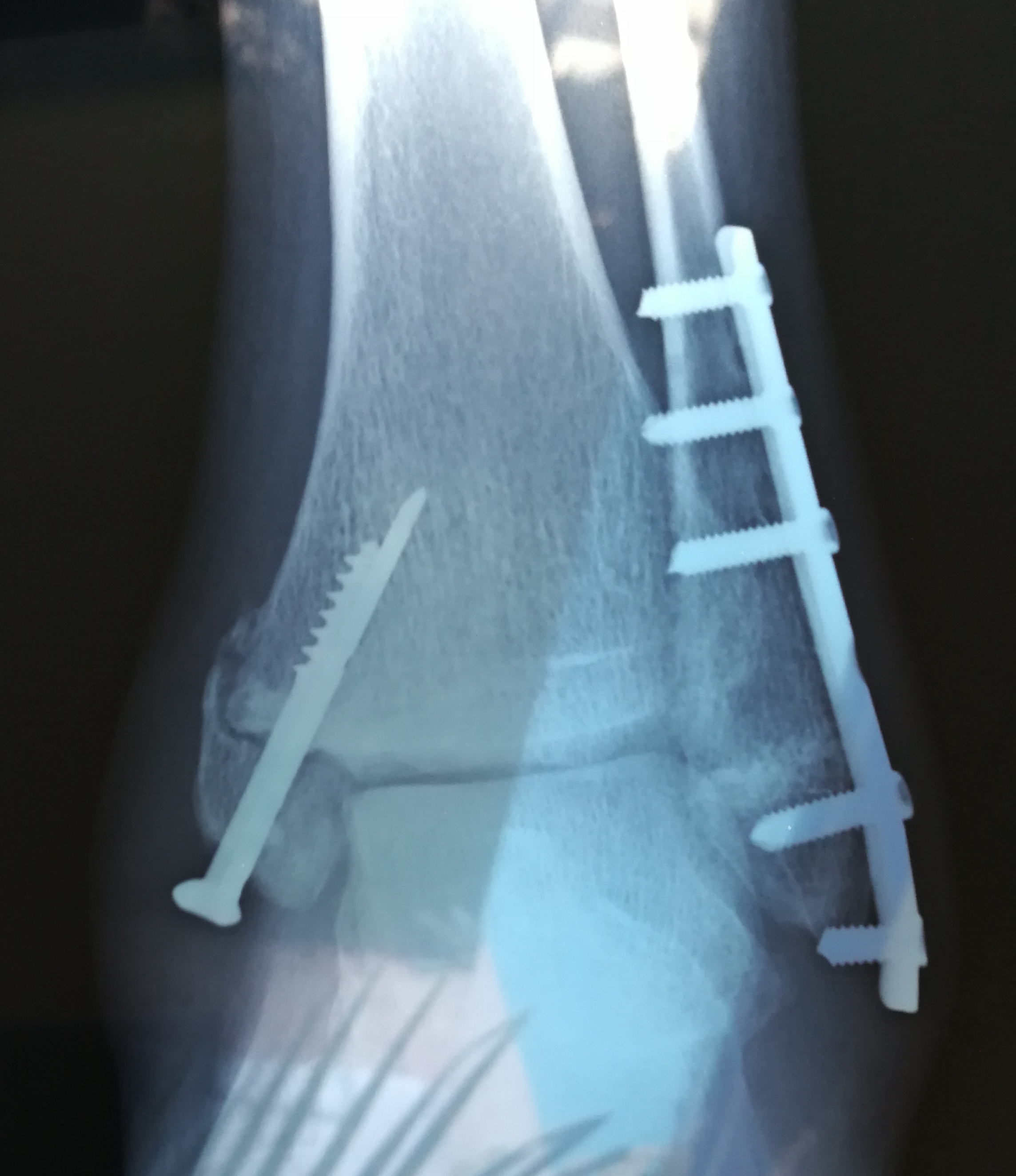
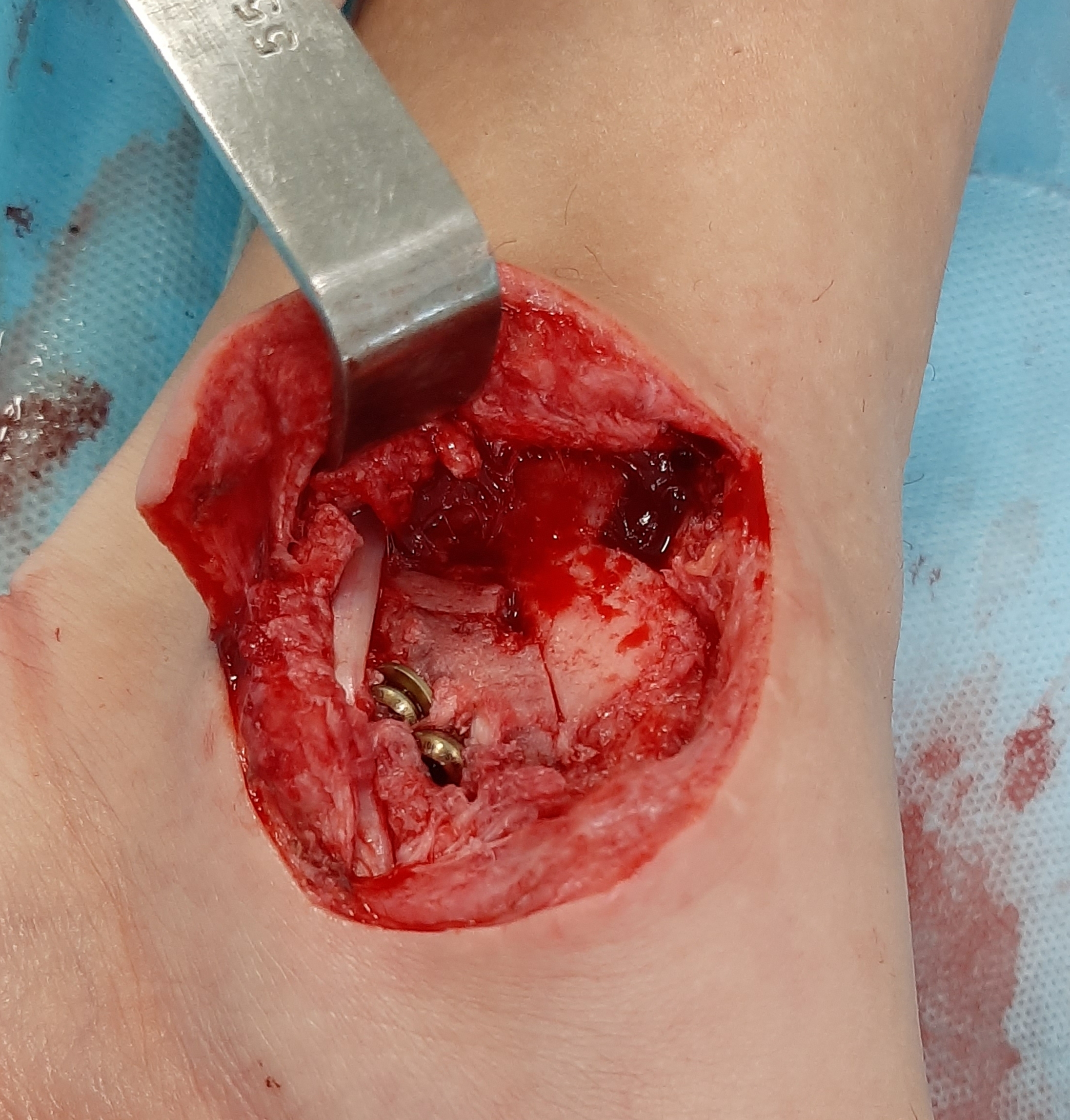
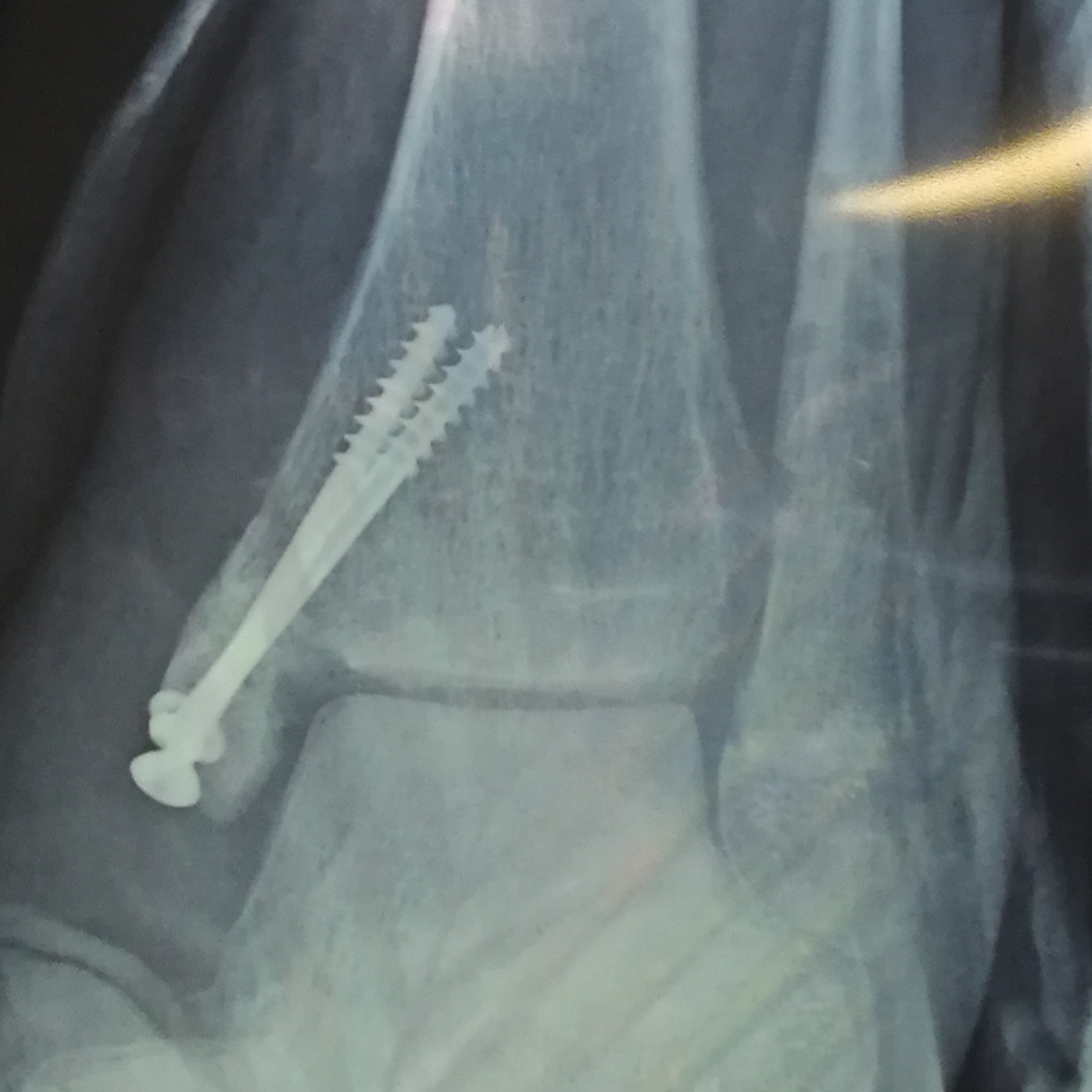
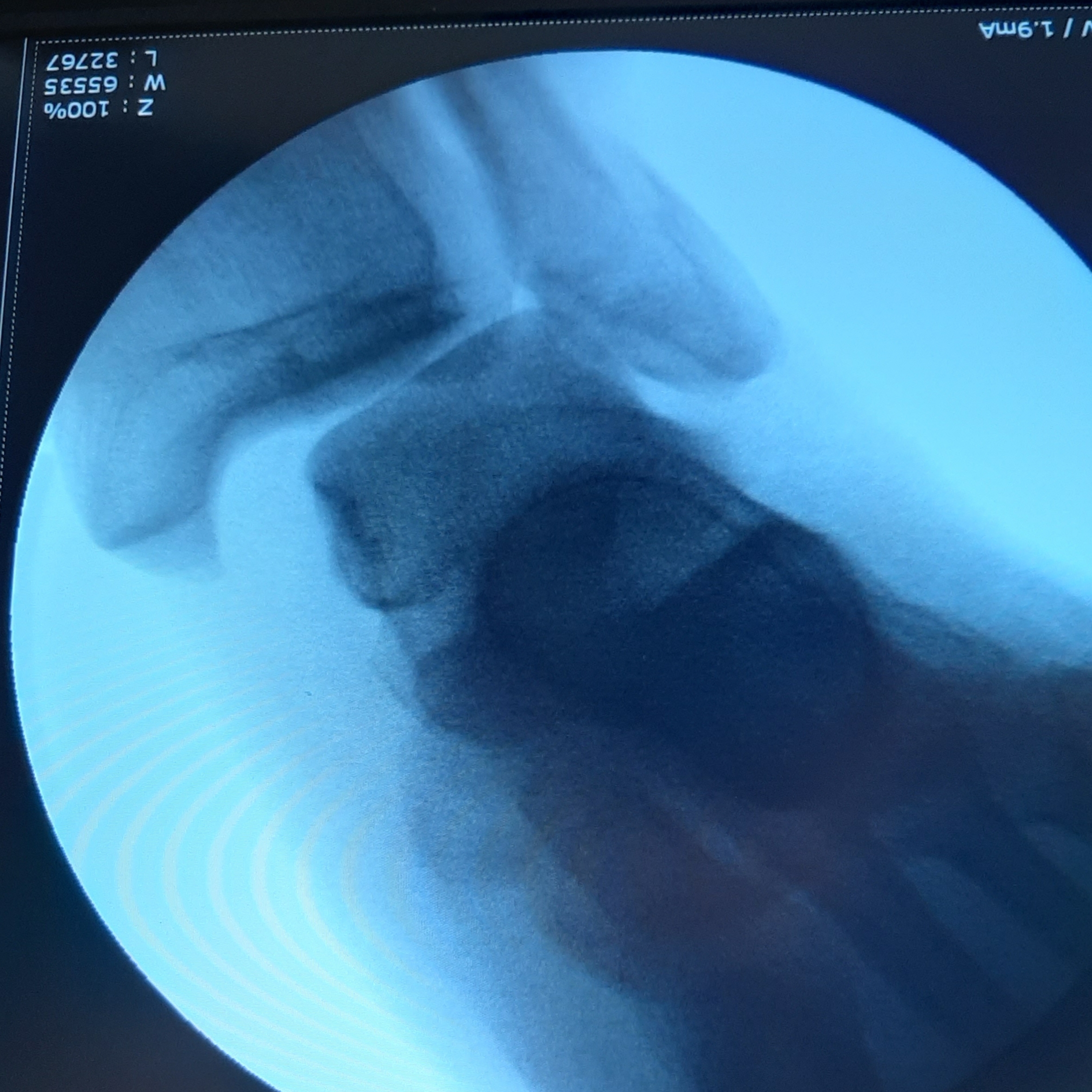
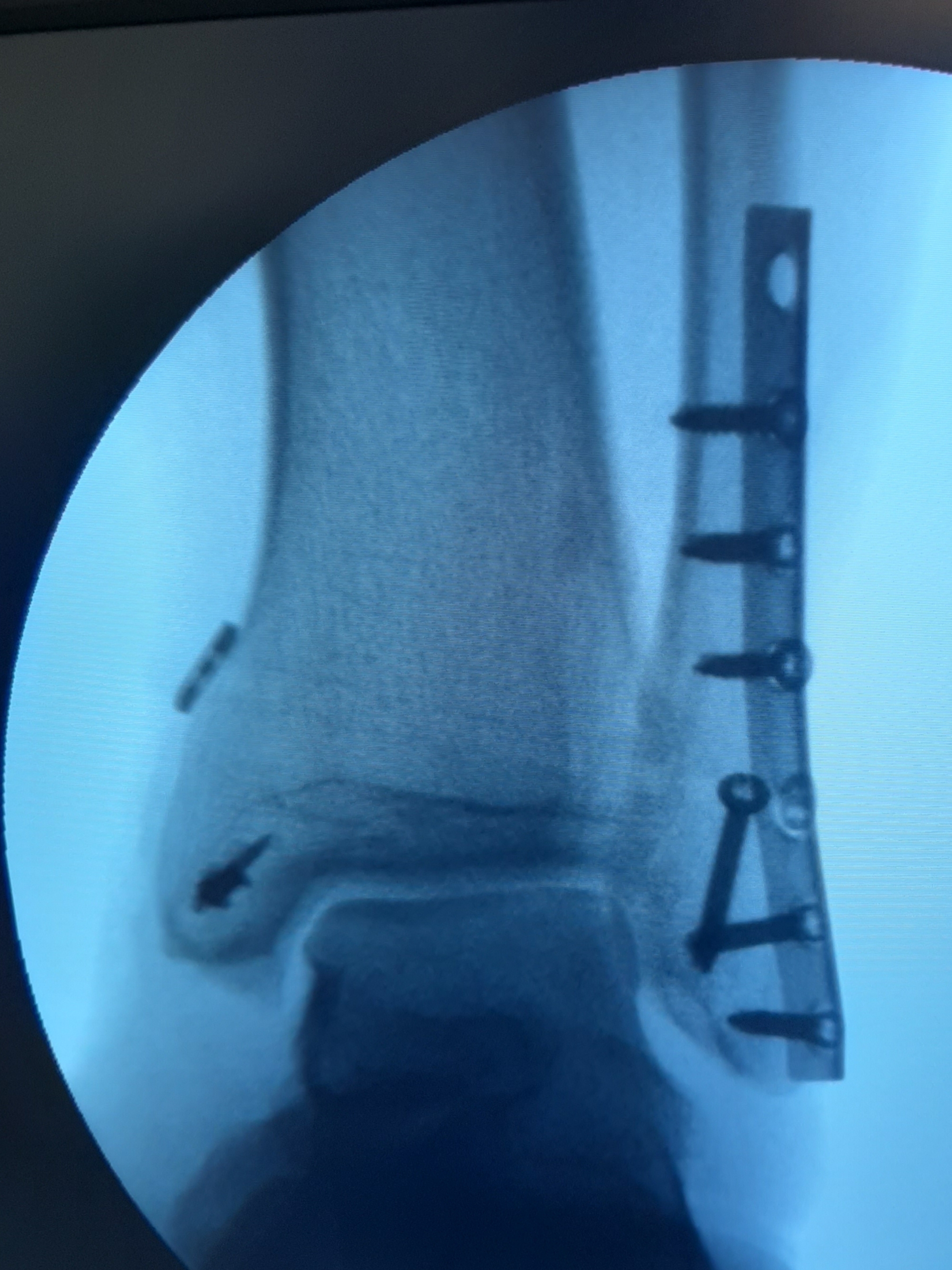
закрытый эпифизеолиз наружной лодыжки правой голени
Повреждения зон роста
Повреждения зон роста
Повреждения пластинок возникают у детей и подростков. Пластины является самой слабой областью растущего скелета, они слабее даже, чем соседние связки и сухожилия, которые соединяют кости с другими костями и мышцами. У ребенка в период роста при серьезных травмах суставов, наиболее вероятно,будет повреждение пластин роста, чем связок, отвечающих за стабильность сустава. Травмы, которые могут вызвать растяжение связок у взрослых, могут вызвать повреждение пластин роста у детей.
Причины
На основании определенных исследований травматизма у детей были получены данные, что повреждения пластин роста возникают в результате падений на детской площадке или со стульев. На такие виды спорта такие, как футбол, легкая атлетика и гимнастика, приходится одна треть всех травм. На другие виды физической активности такие, как езда на велосипеде, катание на санях, катание на лыжах и катание на роликовой доске, приходится одна пятая всех переломов пластин роста. Травмы при езде на автомобиле, мотоцикле, и связанных с ними транспортных происшествиях составляют лишь небольшой процент переломов пластин роста.
Eсли у ребенка после острой травмы или чрезмерной нагрузки возникает боль, которая не исчезает или проходит изменение физической активности или есть локальная болезненность,то в таком случае обязательно необходима консультация врача. Ребенок, ни в коем случае,не должен двигаться через боль. Дети, которые занимаются спортом, часто испытывают некоторый дискомфорт, так как им приходится выполнять новые движения. В некоторых случаях появление определенных неприятных ощущений вполне предсказуемо, но,тем не менее,любая жалоба ребенка заслуживает внимания так,как некоторые травмы при отсутствии адекватного лечения могут приводить к необратимым изменениям и нарушить надлежащий рост костей поврежденной конечности.
Хотя в большинстве случаев травмы пластин роста связаны с травмами во время игры или занятий спортом,тем не менее, возможны и другие причины повреждения зон роста (например, при инфекции костей ),которые могут изменить нормальный рост и развитие костной ткани.
Другие возможные причины травмы пластинок роста
Жестокое обращение с детьми может стать причиной травм костей, особенно у маленьких детей, у которых рост костных тканей только начинается.
Воздействие холода (например, обморожение) может также повредить пластинки роста у детей и в результате чего могут быть короткие пальцы в старшем возрасте или ранее развитие дегенеративного артрита.
Радиационное излучение, которое используется для лечения некоторых видов рака у детей, может привести к повреждению роста пластины. Более того, недавние исследования показали,что и химиотерапия, используемая для лечения онкологических заболеваний у детей, может негативно повлиять на рост костей. Аналогичное действие оказывает и длительное применение стероидов для при лечении ревматоидного артрита.
Наличие у детей определенных неврологических нарушений, которые приводят к сенсорному дефициту или мышечному дисбалансу, повышает риск переломов пластинок роста, особенно в области лодыжки и колена.
Подобные типы травм часто наблюдаются у детей, которые родились с нечувствительностью к боли.
Область зон роста является местом приложения многих наследственных заболеваний, которые влияют на опорно-двигательный аппарат. Наука постепенно изучает гены и мутации генов, участвующих в формировании скелета, роста и развития костной ткани. Со временем эти исследования помогут лечить различные отклонения в нормальном функционировании пластин роста.
Симптомы
Диагностика
После выяснения обстоятельств травмы врач назначает рентгенографию для определения типа перелома и выработки плана лечения. Поскольку зоны роста не имеют такой плотности, как кости, то рентгенография их не визуализирует и они определяются как промежутки ( зазоры) между метафизом и эпифизом длинной трубчатой кости.В связи с плохой визуализацией на рентгенографии зон роста рекомендуется проводить рентгенографию парной конечности для сравнения изображений.
МРТ (магнитно-резонансная томография) позволяет достаточно четко визуализировать изменения в тканях и, поэтому, может быть назначена для диагностики повреждений пластин роста. В некоторых случаях, возможно использование другие диагностических методов, таких как компьютерная томография (КТ) или УЗИ исследование.
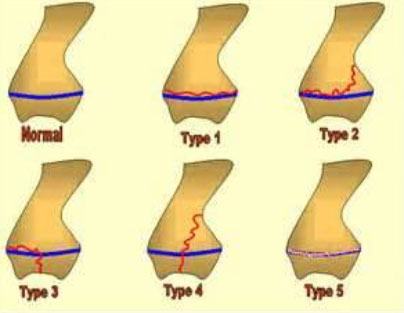
Классификация переломов пластин роста (Солтер и Харрис)
Лечение
Как правило, лечением травм (за исключением незначительных) занимается врач-травматолог. В некоторых случаях требуется детский ортопед-травматолог так,как травмы у детей нередко имеют свои особенности.
Лечение при переломах зависит от типа перелома.Лечение, которое должно быть начато как можно раньше после травмы и, как правило, представляет собой следующие действия:
Прогноз
Почти в 85 процентов случаев переломов пластинок роста происходит полное заживление без каких-либо последствий.
Нарушение формирования костной ткани при травме пластинки роста возникают в следующих случаях:
Лечение зависит от вышеперечисленных факторов, а также опирается на прогноз.
Наиболее частым осложнением перелома пластины роста является преждевременная остановка роста костей. Пораженная кость растет медленнее, чем это было бы без травмы, и в результате конечность может быть короче, чем неповрежденная конечность. Если же повреждена только часть пластинки роста, рост кости может быть в одну сторону и происходит искривление конечности. Травмы зоны роста в колене подвержены наибольшему риску осложнений. Так как нередко травма зоны роста в колене сопровождается повреждением нервов и сосудов, то поэтому травмы зон роста в колене чаще сопровождаются нарушением роста костей и искривлениями конечности.
В настоящее время в ведущих исследовательских клиниках проводятся исследования, изучающие возможности стимуляции регенерации тканей с использованием результатов генной инженерии, что позволит в будущем избежать остановки роста и деформации конечностей после перенесенных травм зон роста.
Хирургия коленного сустава
Ростковая зона кости представляет собой участок развивающейся хрящевой ткани на концах длинных костей. Ростковая пластинка регулирует и определяет длину и форму зрелой кости.
Кости растут из зоны ростковой пластинки. После завершения созревания организма ростковая зона закрывается, и рост кости прекращается. Ростковая пластинка расположена между метафизом (расширением на конце кости) и эпифизом кости.
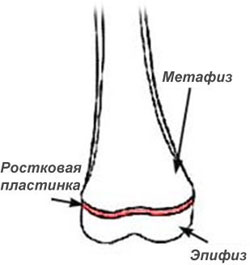
расположение ростковой пластинки
на конце бедренной кости
Статистика
На долю эпифизеолиза приходится от 15 до 30% всех переломов детского возраста. Данные переломы требуют неотложной медицинской помощи, поскольку могут приводить к искривлению и разнице в длине конечностей.
Сращение переломов у детей происходит быстрее, чем у взрослых.
Детский хирург-ортопед, который проводит соответствующее обследование, поможет определить природу травмы ростковой пластинки, выберет соответствующий метод лечения и назначит последующее наблюдение для оценки процесса восстановления.
Переломы в области ростковой пластинки встречаются часто, но серьезную проблему они обычно не представляют. Деформация костей сопровождает эпифизеолиз лишь в 1-10% случаев.
Группа риска
В группу риска развития эпифизеолиза входят:
Классификация эпифизеолиза
В настоящее время разработано несколько систем классификации. Самой распространенной системой, возможно, является классификация Салтера-Харриса.
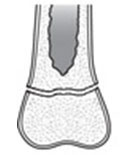 | Переломы типа I Линия перелома проходит через всю зону роста кости, полностью отделяя эпифиз от тела кости. Сопровождается разрушением ростковой пластинки. |
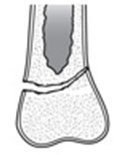 | Переломы типа II Линия перелома проходит через зону роста, частично затрагивая и тело кости. |
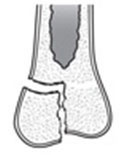 | Переломы типа III Линия перелома частично проходит через зону роста и сопровождается отрывом участка эпифиза. |
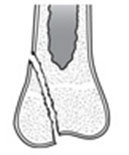 | Переломы типа IV Линия перелома проходит через тело кости, зону роста и эпифиз. |
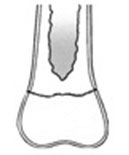 | Переломы типа V Перелом возникает при сдавлении кости и сопровождается раздавливанием ростковой пластинки. Данные переломы крайне редки. |
Лечение
Переломы типа I
Переломы типа II
Переломы типа III
Переломы типа IV
Переломы типа V
(495) 506-61-01 — где лучше оперировать колено и коленный сустав
Эндопротезирование коленных суставов в Германии
Ортопедическая клиника Кассель это ведущий европейский центр по эндопротезированию коленных и тазобедренных суставов. Подробнее
Эндопротезирование коленного сустава в Израиле
Многие пациенты для операции эндопротезирования коленных суставов выбирают Израиль, где уровень ортопедической помощи является одним из самых высоких в мире, а стоимость лечения ниже, чем в Европе или США. Подробнее
Перелом лодыжки
Заболевания
Операции и манипуляции
Истории пациентов
Перелом лодыжки
Переломы лодыжек включают как простые переломы наружной лодыжки, которые позволяют ходить с полной опорой на травмированную ногу, так и сложные двух- и трёх-лодыжечные переломы, с подвывихом и даже вывихом стопы, требующие хирургического лечения и длительной последующей реабилитации. Переломы лодыжек являются одними из самых распространённых, составляя до 10 % всех переломов костей скелета и до 30 % переломов костей нижней конечности.
Существует множество различных классификаций переломов лодыжек, используемых в повседневной работе врача травматолога-ортопеда, однако ни одна из них не получила решающего перевеса в клинической практике. Выделяют следующие основные паттерны повреждения при переломах лодыжек:
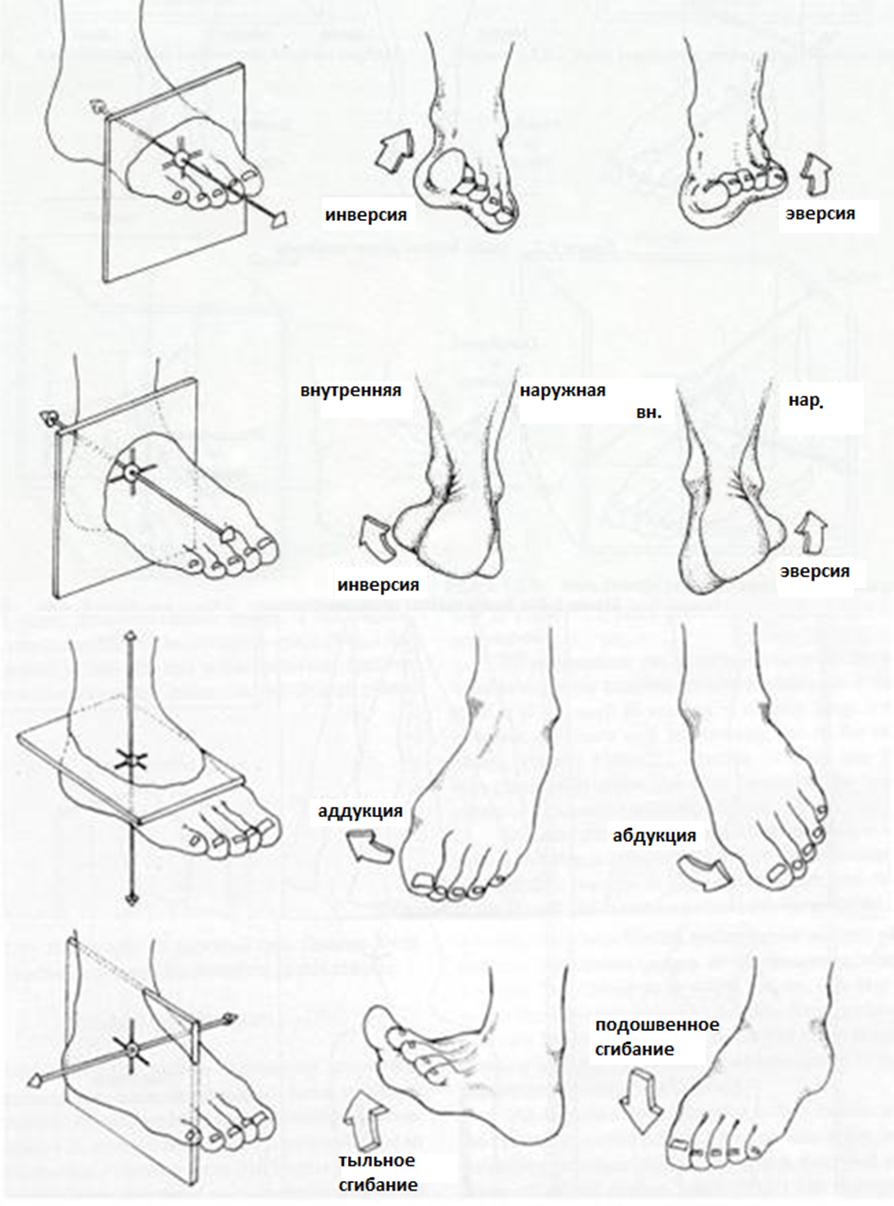
— Изолированный перелом наружной лодыжки
— Изолированный перелом внутренней лодыжки
— Переломовывих лодыжек Босворта
— Открытый перелом лодыжек
— Перелом лодыжек с повреждением межберцового синдесмоза
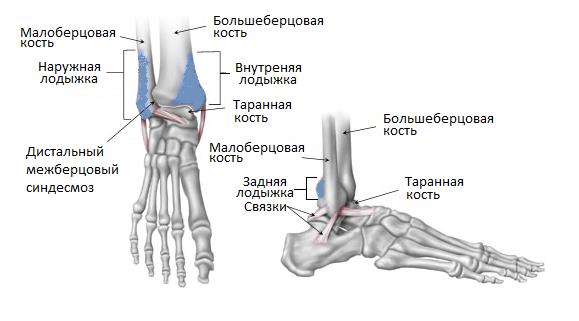
Анатомия голеностопного сустава, лодыжки.
Анатомия голеностопного сустава. Лодыжки.
Симптомы перелома лодыжек.
Так как повреждение связок голеностопного сустава может сопровождаться такой же симптоматикой, как и перелом лодыжек, любое подобное повреждение должно быть тщательно оценено на предмет костной патологии. Основными симптомами перелома лодыжек являются:
— Немедленно следующая за травмой и ярко выраженная боль
— Боль при пальпации
— Невозможность осевой нагрузки
— Деформация (при переломовывихах)
Диагностика переломов лодыжек.
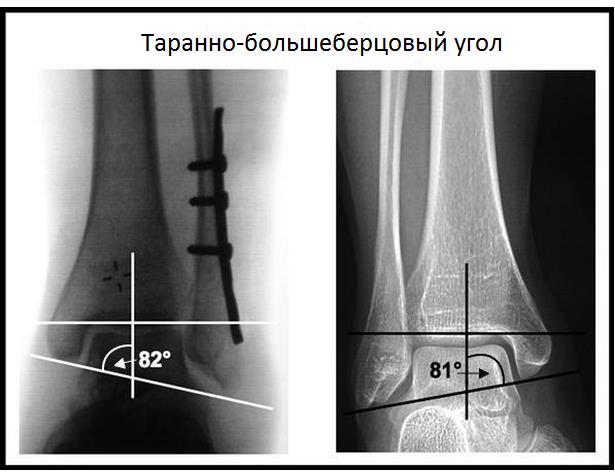
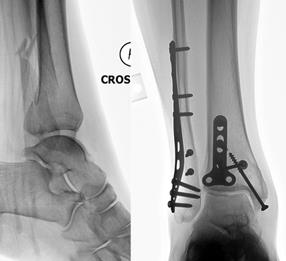
Помимо характерного анамнеза и клинической картины в диагностике перелома лодыжек первостепенное значение имеет рентгенография. Помимо прямой и боковой проекции целесообразно выполнить рентгенографию с 15° внутренней ротации для адекватной оценки дистального межберцового сустава и состояния дистального межберцового синдесмоза. При диастазе более 5 мм между большеберцовой и малоберцовой костью встаёт вопрос о необходимости реконструкции дистального межберцового синдесмоза. В редких случаях, когда происходит разрыв межберцового синдесмоза на всём протяжении, перелом наружной лодыжки может происходить в области шейки малоберцовой кости, поэтому необходимо как тщательно осматривать данную область, так и захватывать её при рентгенографии. Также при рентгенографии необходимо оценивать таранно-большеберцовый угол, который позволяет оценить степень укорочения малоберцовой кости вследствие перелома, а также оценить адекватность её длины после оперативного лечения.
Таранно-большеберцовый угол (слева после остеосинтеза перелома наружной лодыжки, справа норма)
Классификация переломов лодыжек.
Существующие классификации переломов лодыжек можно разделить на три группы. Первая группа это чисто анатомические классификации, учитывающие только расположение линий переломов, к этой группе относится классификация приведённая выше во введении. Вторая группа учитывает как анатомический аспект, так и основной биомеханический принцип повреждения. К ней относятся классификация Danis-Weber и AO-ATA делящие переломы на основные группы в зависимости от их расположения относительно дистального межберцового синдесмоза на инфрасиндесмозные, транссиндесмозные и надсиндесмозные. Третья группа учитывает главным образом биомеханику травмы, наиболее известна классификация Lauge-Hansen. Для понимания принципов классификации, а также биомеханики повреждений, следует помнить об основных видах движений осуществляемых в голеностопном суставе.
Базовые движения в голеностопном суставе.
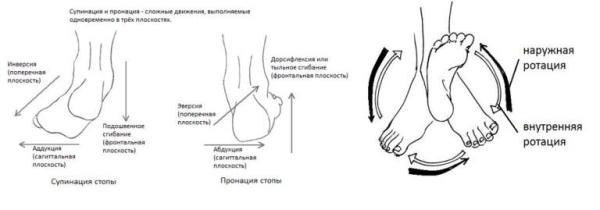
Сложные движения в голеностопном суставе.
Механизм травмы по Lauge-Hansen
1.Разрыв таранно-малоберцовых связок или отрывной перелом наружной лодыжки. 2. Вертикальный перелом внутренней лодыжки или импакционный перелом передне-внутренней части суставной поверхности большеберцовой кости
1.Разрыв передней межберцовой связки 2. Короткий косой перелом наружной лодыжки 3. Разрыв задней межберцовой связки или отрывной перелом задней лодыжки. 4. Поперечный перелом внутренней лодыжки или разрыв дельтовидной связки
1.Поперечный перелом внутренней лодыжки или разрыв дельтовидной связки. 2.Разрыв передней межберцовой связки 3.Поперечный оскольчатый перелом малоберцовой кости над уровнем дистального межберцового синдесмоза
Классификация переломов лодыжек Lauge—Hansen
Лечение переломов лодыжек.
Лечение перелома лодыжек может быть консервативным и оперативным. Показания к консервативному лечению сильно ограничены, к ним относятся: изолированные переломы внутреней лодыжки без смещения, отрывы верхушки внутренней лодыжки, изолированные переломы наружной лодыжки со смещением менее 3 мм и отсутствием наружного смещения, переломы задней лодыжки с вовлечением менее 25% суставной поверхности и менее 2 мм смещения по высоте.
Целью оперативного лечения прежде всего является стабилизация положения таранной кости, так как даже 1 мм наружного смещения приводит к потере 42% площади большеберцово-таранного контакта.
Оперативное лечение оказывается успешным в 90% случаев. Характерен длительный реабилитационный период, ходьба с нагрузкой возможна через 6 недель, вождение автомобиля через 9 недель, полное восстановление спортивной физической активности может занимать до 2-х лет.
Перелом внутренней лодыжки.
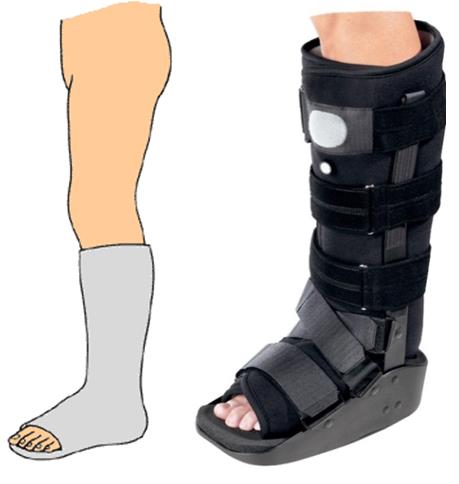
Как говорилось выше при изолированных переломах без смещения показано консервативное лечение. Иммобилизация в короткой циркулярной гипсовой повязке или жёстком ортезе на срок до 6 недель.
Короткая циркулярная гипсовая повязка на голеностоп и жёсткий голеностопный ортез, применяемые для консервативного лечения перелома лодыжек.
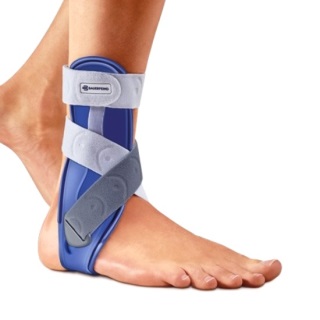
После окончания периода иммобилизации начинается фаза активной разработки активных движений, усиления мышц голени, тренировка мышечного баланса. На начальном этапе, сразу же после снятия гипса или жёсткой повязка ходьба может доставлять сильный дискомфорт, поэтому лучше использовать дополнительную опору, такую как костыли и трость, по крайней мере, в течение ещё двух недель. Учитывая высокий риск сопутствующего повреждения связочного аппарата голеностопного сустава, с целью частичной разгрузки после снятия повязки, в раннем реабилитационном периоде так же показано ношение лёгкой ортезной повязки.
Полужёсткий ортез на голеностопный сустав, применяемый во время реабилитации после перелома лодыжек.
По мере восстановления силы мышц голени и подвижности голеностопного сустава возможно постепенное возвращение к спортивным нагрузкам. Однако не стоит сразу форсировать высокие спортивные достижения, так как для окончательной перестройки костной ткани в зоне перелома потребуется от 12 до 24 месяцев.
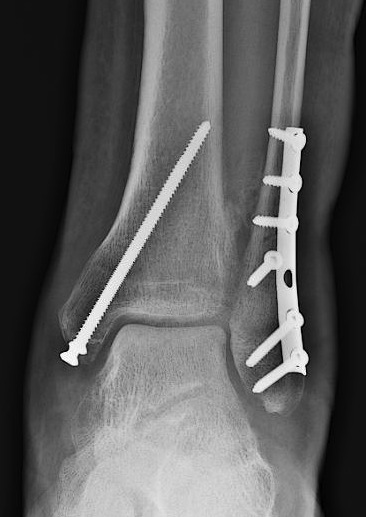
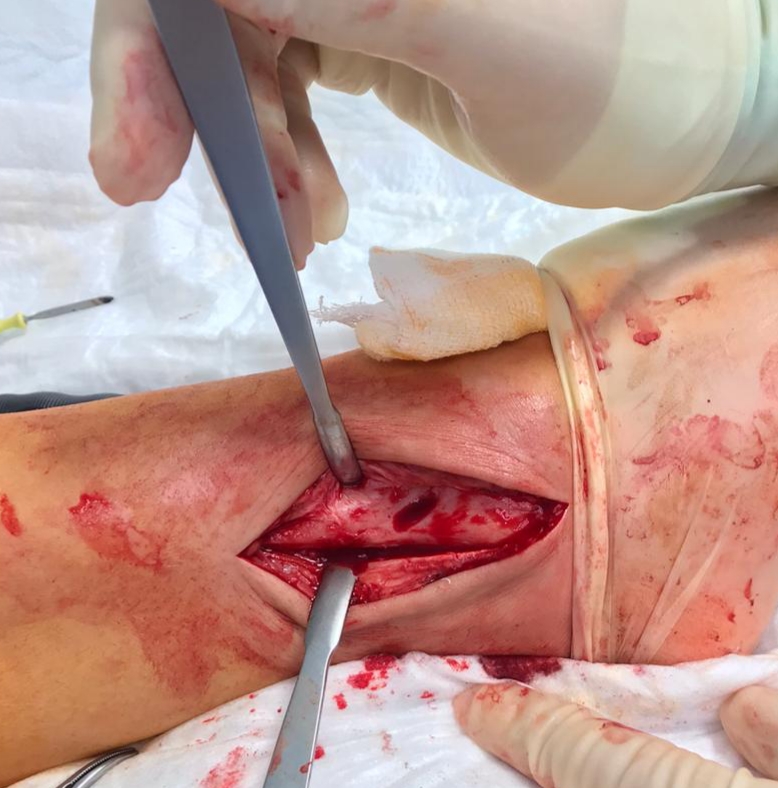
Оперативное лечение показано при любом переломе внутренней лодыжки со смещением, чаще всего сводится к открытой репозиции и остеосинтезу перелома двумя компрессирующими винтами.
Остеосинтез перелома внутренней лодыжки двумя компрессирующими винтами.
Альтернативными вариантами является использование противососкальзывающей пластины при косых переломах и проволочной петли и спиц Киршнера.
Остеосинтез перелома внутренней лодыжки одним компрессирующим винтом и противососкальзывающей пластиной.
Перелом наружной лодыжки.
Консервативное лечение как указывалось выше показано при отсутствии смещения таранной кости (то есть при интактных внутренних стабилизаторах голеностопного сустава), и менее 3 мм смещения собственно наружной лодыжки. Классическая точка зрения о том что ширина суставной щели по внутреней поверхности более 5 мм свидетельствует о разрыве внутрених стабилизаторов в последнее время пересмотрена. Это связано с тем, что в биомеханических исследованиях на трупах показано что возможно смещение тараной кости вплоть до 8-10 мм при смоделированном переломе наружной лодыжки и интактной дельтовидной связке. По этой причине существует необходимость подтверждения разрыва дельтовидной связки при помощи УЗИ или МРТ.
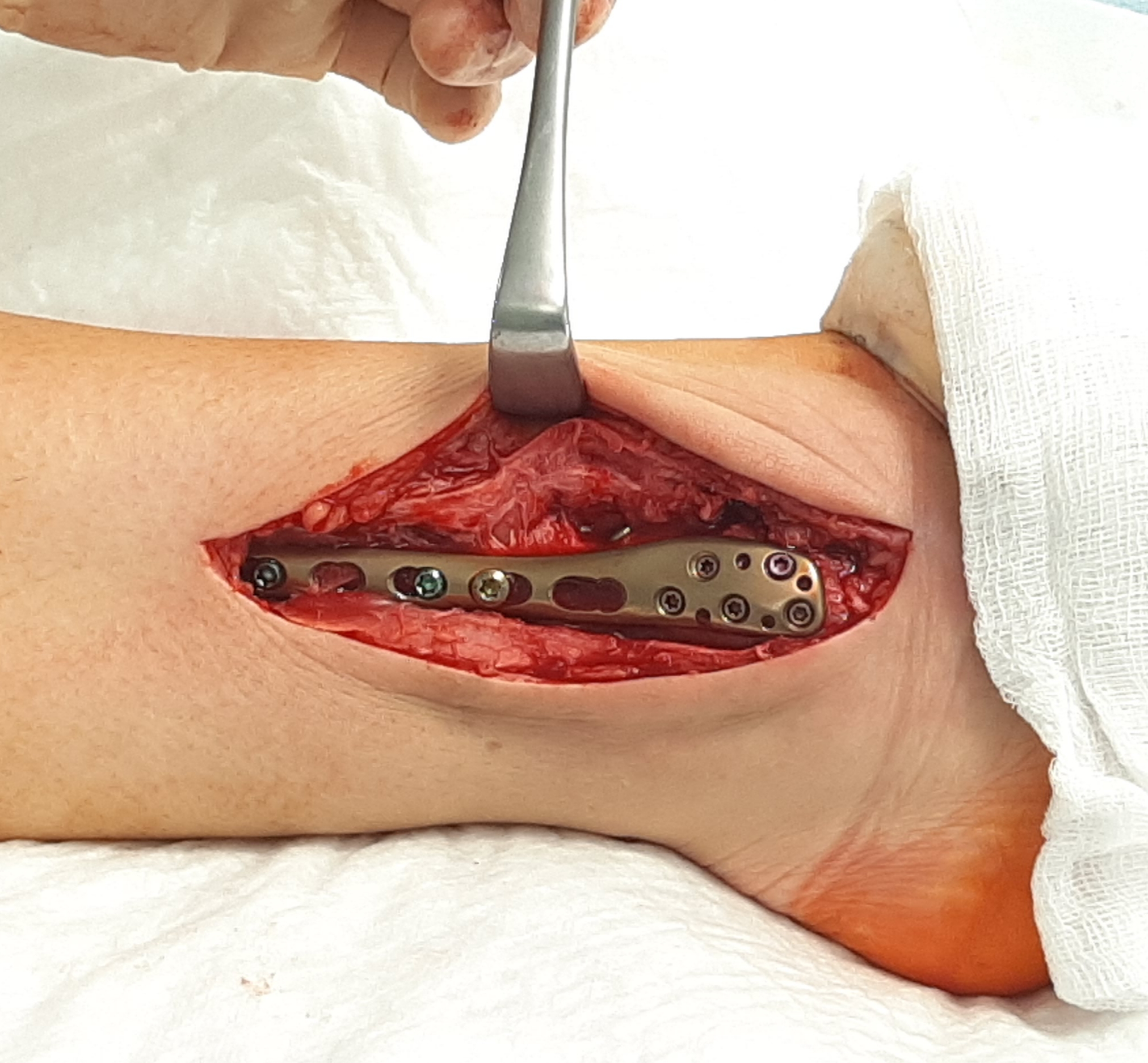
Остеосинтез перелома наружной лодыжки при помощи компрессирующего винта и нейтрализующей пластины установленной по наружной поверхности малоберцовой кости.
или использование блокируемой пластины как мостовидного фиксатора.
Остеосинтез перелома наружной лодыжки при помощи пластины установленной по наружной поверхности малоберцовой кости по принципу мостовидной фиксации, с дополнительной фиксацией дистального межберцового синдесмоза двумя винтами.
При установке пластины по задней поверхности малоберцовой кости возможно использование её как противососкальзывающей пластины,
Остеосинтез перелома наружной лодыжки при помощи пластины установленной по задней поверхности малоберцовой кости по принципу компрессирующей и противососкальзывающей.
Или как нейтрализующей пластины при использовании компрессирующего винта. Заднее расположение пластины более оправдано в биомеханическом плане, однако частым осложнением является раздражение сухожилий малоберцовых мышц, что может приводить к длительному болевому синдрому.
Альтернативными вариантами могут быть изолированная фиксация перелома несколькими компрессирующими винтами, интрамедуллярными штифтами или TEN, но они менее распространены в хирургической практике.
После открытой репозиции и накостного остеосинтеза следует 4-6 недель иммобилизации в гипсе или в ортезе, продолжительность иммобилизации в два раза выше в группе диабетических больных.
Перелом задней лодыжки.
Чаще всего встречается в сочетании с переломом наружной лодыжки или как часть трёхлодыжечного перелома. Оперативное лечение показано при вовлечении более 25% площади опорного плато большеберцовой кости, смещении более 2 мм. Чаще всего используется фиксация винтами, в случае если смещение удаётся устранить закрыто винты устанавливаются спереди назад, если выполняется открытая репозиция из параахиллярного доступа, то винты устанавливаются с задней стороны кпереди, также возможно использование противососкальзывающей пластины, устанавливаемой проксимально.
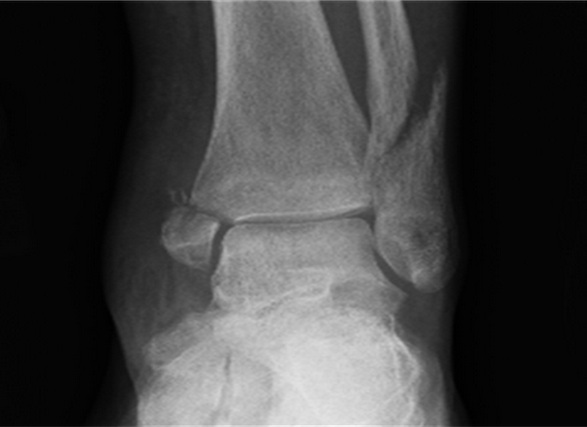
Двухлодыжечный перелом.
Остеосинтез перелома наружной лодыжки при помощи компрессирующего винта и нейтрализующей пластины установленной по наружной поверхности малоберцовой кости, остеосинтез перелома внутренней лодыжки двумя компрессирующими винтами.
При повреждении дистального межберцового синдесмоза, которое часто имеет место при надсиндесмозных (высоких) переломах малоберцовой кости, показана установка позиционного винта на срок 8-12 недель с полным исключением осевой нагрузки.
При лечении функционального двухлодыжечного перелома нет необходимости выполнять шов дельтовидной связки если она не мешает репозиции, то есть при удовлетворительном положении таранной кости. При её подворачивании в полость сустава устранить подвывих закрыто невозможно, по этой причине выполняется доступ к внутренней лодыжке, устранение блока сустава и шов дельтовидной связки.
Трёхлодыжечный перелом.
Как следует из названия включает в себя перелом всех трёх лодыжек. При оперативном лечении изначально устраняется смещение наружной лодыжки, затем следует репозиция и остеосинтез задней и внутренней лодыжки.
Остеосинтез перелома наружной лодыжки при помощи 2-х компрессирующих винтов и блокируемой пластины установленной по наружной поверхности малоберцовой кости по принципу мостовидной фиксации, остеосинтез перелома внутренней лодыжки компрессирующим винтом, остеосинтез задней лодыжки компрессирующим винтом и противососкальзывающей пластиной.
Необходимо отдельно выделить повреждения межберцового синдесмоза в комплексе с переломом лодыжек. Разрыв синдесмоза часто сопровождает «высокие» переломы малоберцовой кости, также встречается при переломах диафиза большеберцовой кости. Для подтверждения диагноза часто недостаточно прямой, боковой и косой проекций, и приходится прибегать к стресс-рентгенограммам с наружной ротацией и аддукцией стопы. Так же необходимо оценить подвижность малоберцовой кости относительно большеберцовой интраоперационно после выполнения остеосинтеза. Это можно выполнить с использованием малого однозубого костодержателя и пальцев хирурга. Для фиксации синдесмоза чаще всего используется 1 или 2 3,5 или 4,5 мм кортикальных винта, проходящих через 3 или 4 кортикальных слоя. Винты проводятся под углом 30° кпереди, после их проведения следует оценить амплитуду движений голеностопного сустава так как возможно их «перезатягивание». Необходимо воздержаться от осевой нагрузки в течение 8-12 недель после операции. Альтернативным вариантом может быть использование искусственных связок и специального шовного материала, в комплексе с пуговчатыми фиксаторами.
Отрыв передней межберцовой связки от переднего большеберцового бугорка (повреждение Tillaux-Chaput) является разновидностью повреждения межберцового синдесмоза. Часто отрыв происходит с костным фрагментом, достаточно большим чтобы выполнить его остеосинтез 4 мм винтом, если размер фрагмента небольшой возможно использование 2 мм винта или трансоссального шва. В редких случаях связка отрывается не от большеберцовой, а от малоберцовой кости, принципы хирургического лечения остаются те же.
Для хирургического лечения переломов лодыжек характерен хороший функциональный результат в 90% случаев. Риск инфекционных осложнений составляет 4-5%, в 1-2% это глубокая инфекция. Риск инфекционных осложнений значительно выше в группе больных с сахарным диабетом (до 20%), особенно в случае периферической нейропатии.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом лодыжек и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом лодыжек, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Трудности и спорные моменты в лечении переломов лодыжек.
Учитывая огромное разнообразие переломов лодыжек существует великое множество спорных моментов, которые продолжают обсуждаться в травматологическом сообществе и их решение ещё до конца не определено. К ним относятся: когда оперировать изолированный перелом лодыжки, а когда можно лечить его консервативно? В какой последовательности выполнять остеосинтез лодыжек при трёхлодыжечных переломах? когда и как оперировать или не оперировать переломы задней лодыжки? когда и как фиксировать дистальный межберцовый синдесмоз?
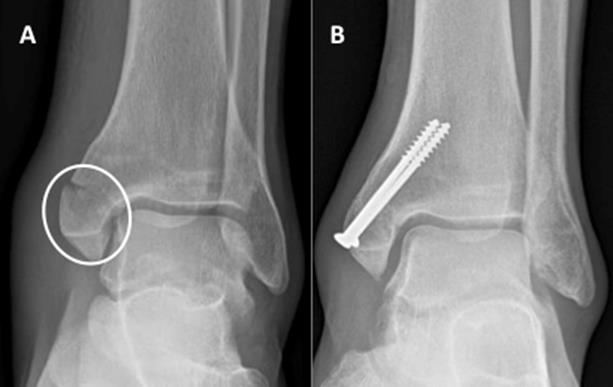
Пример. Девушка с изолированным переломом наружной лодыжки. 28 лет. 6 месяцев после травмы.
Если оценивать только прямую и боковую проекцию может сложиться впечатление что этот перелом относится к категории без смещения(на первичных снимках смещение точно такое же как и на снимках через 6 месяцев). Собственно именно так и расценят такой перелом абсолютное большинство травматологов амбулаторного звена и просто большинство травматологов оперирующих. Поэтому девушка лечилась консервативно, 6 недель в гипсе. Потом 6 недель лечебной физкультуры. Но боль и ощущение нестабильности в суставе не пропали. И через 6 месяцев девушка пришла к нам в клинику.
На фотографии хорошо видно что на большом протяжении перелом не сросся, так как отсутсвовал нормальный контакт между костными отломками. По передней и задней поверхности образовались кортикальные мостики, которые пришлось разделять при помощи долота. Освобождённый дистальный отломок низведён и ротирован кнутри, фиксирован пластиной с угловой стабильностью Synthes. При клинической оценке во время операции латеральный тилт таранной кости полностью устранён.
Рентгенологически определяется полное устранение смещения, нормальное взаимоотношение костей в голеностопном суставе восстановлено.
Наиболее частыми ошибками остеосинтеза является неадекватное устранение смещения и недостаточно стабильная фиксация.
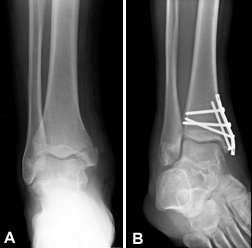
Клинический пример одного из пациентов, проходивших лечение у нас в клинике. Перелом двух лодыжек со смещением, операция выполнена в одной из больниц нашей необъятной родины.
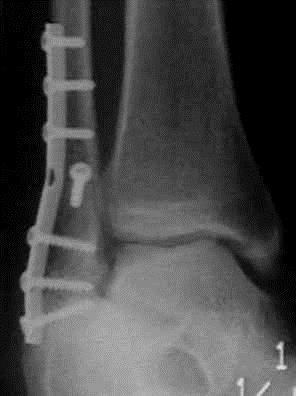
Определяется отсутсвие консолидации в области перелома медиальной лодыжки, винт и спица мигрировали в дистальном направлении. Пластина на латеральной лодыжке установлена ниже чем требуется на 1,5 см. Рентгенограммы выполнены через 12 недель после операции. Сохраняется боль в области внутренней лодыжки при ходьбе. Пациентка обратилась в нашу клинику, рекомендовано повторное оперативное вмешательство.
Ещё одной дискутабельной проблемой в лечении переломов лодыжек является разрыв дистального межберцового синдесмоза и разрыв дельтовидной связки, а также способы их восстановления.
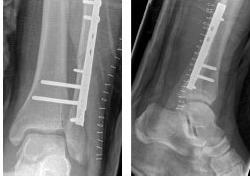
Пример, пациент с низким косым переломом латеральной лодыжки, разрывом дельтовидной связки и разрывом дистального межберцового синдесмоза. Все три структуры должны быть восстановлены во время хирургического вмешательства.
Остеосинтез перелома наружной лодыжки выполняется с использованием классической методики AO\OTA компрессирующим винтом и нейтрализирующей пластиной Synthes, фиксация межберцового синдесмоза при помощи 2 пуговиц и стягивающей петли Tight-Rope Arthrex, фиксация отрыва дельтовидной связки при помощи анкерного фиксатора.
Тонкостей и нюансов в хирургическом лечении переломов лодыжек множество, и все они в итоге оказывают влияние на результат. Конечно, чем тяжелее перелом лодыжек и чем больше повреждены мягкие ткани и суставная поверхность тем хуже прогноз. Но во избежание развития посттравматического артроза и других осложнений крайне важно выполнять хирургическое лечение своевременно и технически правильно, с использованием качественных имплантов и грамотного предоперационного планирования.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
.gif)