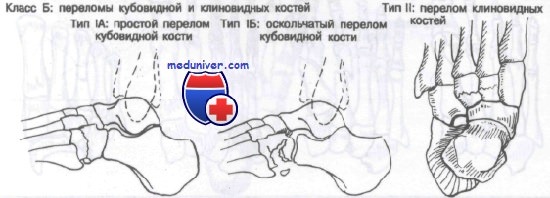
закрытый краевой перелом кубовидной кости правой стопы без смещения
Закрытый краевой перелом кубовидной кости правой стопы без смещения
1. Общая характеристика:
• Лучший диагностический критерий:
о Перелом: деформация кубовидной кости, при рентгенографии линия перелома может не визуализироваться
о Вывих: нарушение конгруэнтности суставных поверхностей, может быть слабо заметным
• Локализация:
о Перелом: средняя часть, проксимальный или дистальный край
о Вывих: вывих сустава Шопара, Лисфранка или кубовидной кости
2. Рентгенография при переломе кубовидной кости:
• Краевой импрессионный перелом:
о Линия склероза, проходящая параллельно суставной поверхности
• Центральный перелом:
о Угловая деформация борозды длинной малоберцовой мышцы
о Часто перелом выглядит в виде звезды
• Вывих пяточно-кубовидного сустава:
о В норме пяточно-кубовидный сустав при рентгенографии без нагрузки виден под углом:
— Следует обращать внимание на отсутствие параллельности суставных поверхностей
о Вывих почти всегда сочетается с вывихом таранно-ладьевидного сустава или переломом его суставных поверхностей
• Стресс-перелом:
о Линия склероза, проходящая параллельно кортикальному слою проксимального или дистального края кости
о Часто не визуализируется при рентгенографии
о Может выявляться у детей в возрасте 1-3 лет и взрослых
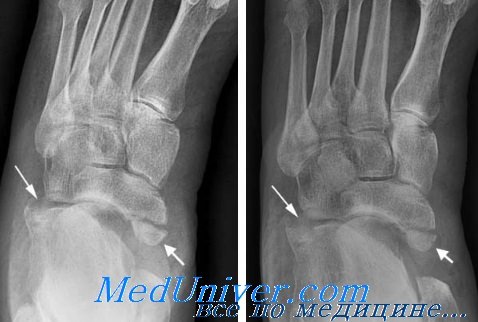
(Справа) У этого же пациента при рентгенографии среднего отдела стопы в боковой проекции тень головки таранной кости накладывается на тень ладьевидной кости. Пяточно-кубовидный сустав не виден вследствие отсутствия конгруэнтности его суставных поверхностей. Заметить перелом кубовидной кости достаточно трудно. Важным его признаком является угловая деформация кости в области борозды длинной малоберцовой мышцы. 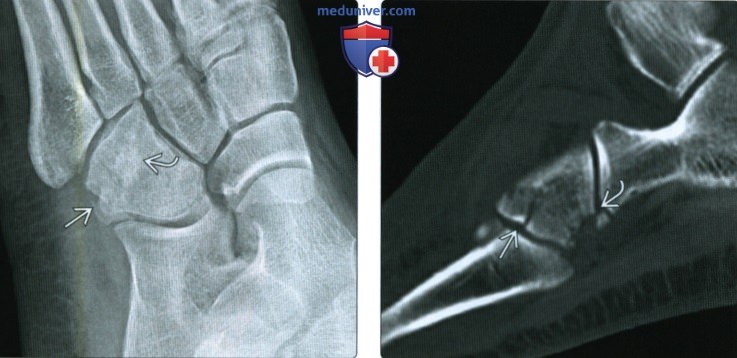
(Справа) У этого же пациента при Кт в сагиттальной плоскости лучше видна обширность повреждения суставных поверхностей пяточно-кубовидного и предплюсне-плюсневого суставов. 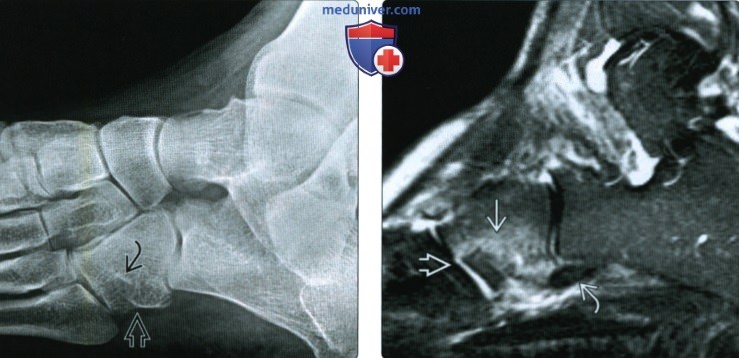
(Справа) При МРТ в сагиттальной плоскости в режиме STIR визуализируется изолированный перелом кубовидной кости, возникший вследствие избыточного отведения стопы. Следует отметить ступенеобразную деформацию суставной поверхности предплюсне-плюсневого сустава и ушиб сухожилия длинной малоберцовой мышцы.
3. КТ при переломе кубовидной кости:
• Улучшает визуализацию суставных поверхностей
4. МРТ при переломе кубовидной кости:
• Преимущества аналогичны КТ, однако МРТ позволяет обнаружить еще и отек костного мозга
• Используется для выявления стресс-переломов
• Позволяет оценить состояние сухожилия длинной малоберцовой мышцы:
о Проходит в одноименной борозде кубовидной кости, может повреждаться при переломе последней
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ
б) Дифференциальная диагностика перелома кубовидной кости:
1. Вывих сустава Лисфранка:
• Встречается чаще, чем перелом кубовидной кости
• Могут наблюдаться вывихи 4-5 предплюсне-плюсневых суставов ± перелом кубовидной кости
2. Изолированный вывих таранно-ладьевидного сустава:
• Обычно выявляются вывихи как таранно-ладьевидного, так и пяточно-кубовидного суставов
• Вывих пяточно-кубовидного сустава без вывиха таранно-ладьевидного сустава не происходит
3. Нормальная подвижность сустава:
• При рентгенографии без нагрузки тень суставной поверхности кубовидной кости простирается несколько ниже тени пяточной кости
• Края сустава остаются параллельными
4. Борозда длинной малоберцовой мышцы в норме:
• Борозда длинной малоберцовой мышцы имеет вид линии склероза
• Может напоминать вколоченный перелом
• Контур округлый в отличие от линии импрессионного перелома, изгибающейся под углом
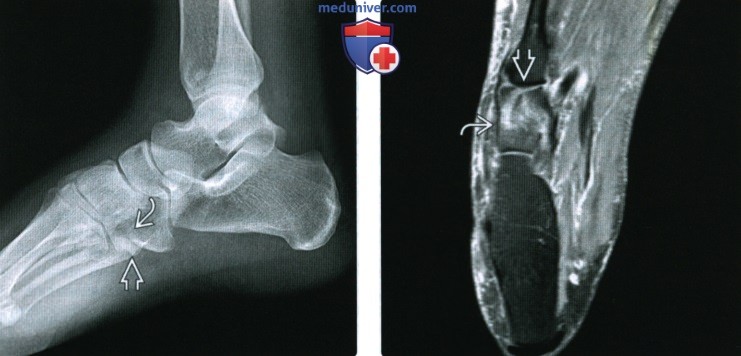
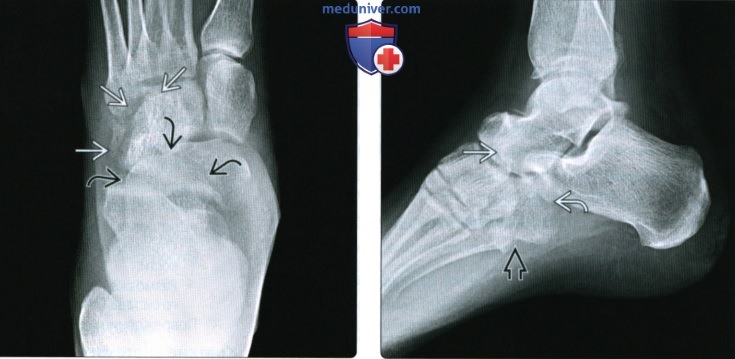
(Справа) У футболиста при МРТ в аксиальной плоскости на ППВИ в режиме FS визуализируется изолированный оскольчатый перелом кубовидной кости. Следует отметить наличие вколоченного перелома суставной поверхности предплюсне-плюсневого сустава. 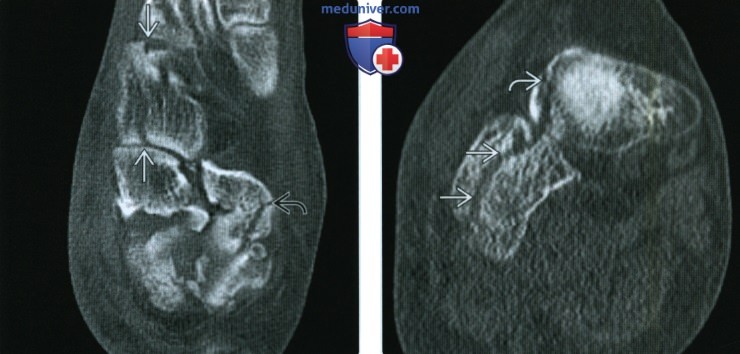
(Справа) У этого же пациента при КТ в коронарной плоскости визуализируются вертикально ориентированные переломы кубовидной и ладьевидной костей. Изолированные переломы кубовидной кости встречаются редко, чаще они сочетаются с переломами прочих костей стопы. 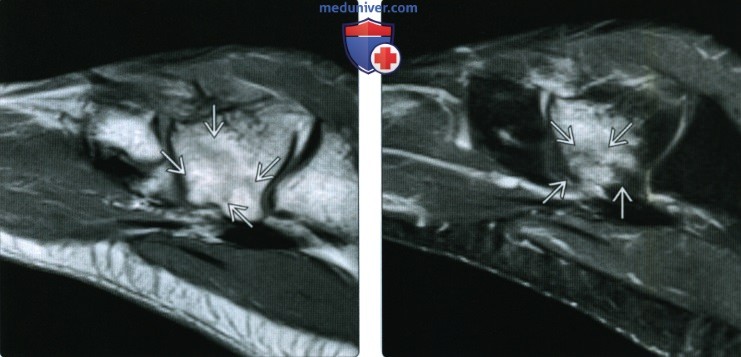
(Справа) У этого же пациента при МРТ в сагиттальной плоскости в режиме STIR большую часть кубовидной кости занимает обширная зона отека костного мозга. На фоне отека хорошо видны линии перелома.
1. Общая характеристика:
• Этиология:
о Различный механизм травмы:
— Скручивание
— Воздействие осевой нагрузки в направлении от пальцев до пяточной области
— Сдвигающее усилие, приложенное вдоль среднего отдела стопы
— Стресс-перелом (редко)
• Сопутствующие патологические изменения
о Переломы прочих костей стопы
о Вывих сустава Шопара или Лисфранка
о «Щипцовая» травма:
— Отрывной перелом срединного возвышения ладьевидной кости
— Размозжение суставных поверхностей пяточно-кубовидного сустава (либо кубовидной, либо пяточной кости)
о Повреждение сухожилия длинной малоберцовой мышцы
2. Краткие анатомические сведения:
• Борозда длинной малоберцовой мышцы:
о Располагается на нижней поверхности средней части кубовидной кости
• Сустав лисфранка: предплюсне-плюсневый сустав
• Сустав Шопара: поперечный сустав предплюсны:
о Таранно-ладьевидный + пяточно-кубовидный суставы
о Суставы имеют раздельные полости, однако действуют, а часто и повреждаются совместно
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Травма: видимая деформация кости при наличии вывиха:
— Симптомы перелома кубовидной кости часто не заметны на фоне симптомов повреждения других структур стопы
о Стресс-перелом: неясные боли в среднем отделе стопы, слабость
2. Течение и прогноз:
• Прогноз зависит от тяжести повреждения сустава
• При вколоченном переломе происходит укорочение латеральной колонны стопы
д) Диагностическая памятка:
1. Советы по интерпретации изображений:
• Перелом кубовидной кости заметить при рентгенографии достаточно трудно; следует обращать внимание на деформацию или склерозирование кости
• В норме суставные поверхности пяточно-кубовидного сустава при рентгенографии без нагрузки в боковой проекции кажутся несколько неконгруэнтными
2. Рекомендации по отчетности:
• Следует помнить о феномене «насыщения поиска»:
о Необходимо тщательно оценивать изображения, чтобы не пропустить прочие травмы
е) Список использованной литературы:
1. Traister Е et al: Diagnostic considerations of lateral column foot pain in athletes. Curr Sports Med Rep. 13(6):370-6, 2014
2. Borrelli J Jr et al: Fracture of the cuboid. J Am AcadOrthopSurg. 20(7):472-7, 2012
3. Sangeorzan BJ et al: Displaced fractures of the cuboid, i Bone Joint Surg Br. 72(3):376-8, 1990
Редактор: Искандер Милевски. Дата публикации: 16.11.2020
Закрытый краевой перелом кубовидной кости правой стопы без смещения
Переломы кубовидной и клиновидных костей обычно возникают в результате прямого сдавления стопы. Вывихи кубовидной и клиновидных костей встречаются редко и могут быть результатом резкой инверсии или эверсии стопы.
Как правило, больной жалуется на резкую боль, болезненность при пальпации и припухлость над пораженной областью. Вывих обычно проявляется пальпируемой деформацией и сильной болью.
Для выявления этих переломов достаточно снимков в прямой, боковой и косой проекциях. При скрытых переломах или переломах суставной поверхности для исключения смещения могут понадобиться снимки в сравнительных проекциях. При подозрении на вывих для уточнения диагноза часто требуются снимки в сравнительных проекциях.
Переломы кубовидной и клиновидных костей обычно возникают в результате повреждений от сдавления и часто сочетаются со значительными повреждениями мягких тканей. Перелом кубовидной кости нередко сочетается с переломом пяточной кости. Переломы клиновидных костей могут быть в комбинации с переломом плюсневых костей или вывихом в предплюсне-плюсневых сочленениях.
Аксиома: следует считать, что дистальный перелом кубовидной или клиновидной кости сочетается с вывихом в предплюсне-плюсневом сочленении, который мог спонтанно вправиться, если не доказано обратное
Лечение перелома кубовидной или клиновидкой костей стопы
Переломы кубовидной или клиновидных костей без смещения следует лечить хорошо отмоделированным коротким гипсовым сапожком в течение 6 нед. После снятия гипсовой повязки показано ношение продольного супинатора в течение 5—6 мес. После репозиции вывихи или переломовывихи кубовидной и клиновидных костей часто становятся нестабильными, поэтому настоятельно рекомендуется срочная консультация ортопеда.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Переломы костей стопы
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
МКБ-10
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей

Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Переломы костей среднего отдела стопы
Патогенез (что происходит?) во время Переломов костей среднего отдела стопы:
В большинстве случаев переломы среднего отдела стопы являются внутрисуставными. Часто при таких переломах нарушаются анатомические соотношения в суставах Лисфранка и Шопара. В дальнейшем эти нарушения вызывают боли, ограничивают пронацию, супинацию стопы, приведение и отведение ее. Все это приводит к длительной болезненной хромоте, потере трудоспособности, а иногда и к инвалидности.
Симптомы Переломов костей среднего отдела стопы:
Клиническими признаками переломов ладьевидной, клиновидных и кубовидной костей являются резкий отек в среднем отделе стопы, распространяющийся на переднюю поверхность голеностопного сустава; выраженная деформация среднего отдела стопы непосредственно после травмы; боль в месте перелома при пальпации и толкании пальца по оси; невозможность нагружать поврежденную ногу. Окончательный диагноз ставят с учетом результатов рентгенологического исследования.
Лечение Переломов костей среднего отдела стопы:
Переломы ладьевидной кости бывают как изолированные, так и в сочетании с переломами других костей стопы. Изолированные переломы встречаются крайне редко. Переломы ладьевидной кости составляют 2,2-2,5% от всех переломов костей стопы. В большинстве случаев переломы ладьевидной кости возникают в результате падения тяжести на стопу при увеличенной подошвенной флексии.
Эти переломы бывают без смещения, но чаще со смещением отломков. Смещение, как правило, происходит в тыльную сторону, так как связки, расположенные на тыльной поверхности между таранной, клиновидными и кубовидной костями, менее прочны, чем на подошвенной поверхности стопы.
Наблюдаются также и усталостные переломы ладьевидной кости стопы. Ранее такие переломы считались редкостью, однако в последние годы отмечается рост этой патологии у занимающихся профессиональным спортом и игровыми видами спорта; встречаются такие переломы и у гимнастов. Как правило, течение перестроечного процесса в ладьевидной кости стопы может длиться 1-1,5 года. Это можно объяснить прежде всего неправильной и несвоевременной диагностикой, а отсюда ранним началом нагрузок после лечения.
Ладьевидную кость исследуют в прямой (подошвенной) и боковой (аксиальной) проекциях. Для компрессионного перелома характерны клиновидная деформация ладьевидной кости, а также уплотнение тени кости вследствие сдавления костных балок. Все эти признаки рельефно выступают на рентгеновских снимках в боковой проекции.
При переломе ладьевидной кости без смещения отломков накладывают гипсовую повязку типа «сапожок» в умеренном подошвенном сгибании стопы. В подошвенную часть повязки вгипсовывают специальный металлический супинатор для предотвращения уплощения свода стопы. Продолжительность иммобилизации до 8 нед. Дозированная нагрузка на стопу разрешается через 3-4 нед. В процессе лечения периодически осуществляют рентгенологический контроль.
При переломах ладьевидной кости со смещением отломков следует произвести попытку их сопоставления ручным способом под наркозом или внутрикостным обезболиванием. Больной лежит на столе, нога согнута в коленном суставе до прямого угла. Один ассистент держит пятку, другой тянет за пальцы вперед, сгибает стопу и делает эверсию. При этом пространство между клиновидными костями и головкой таранной кости увеличивается. В этот момент нужно надавить большим пальцем на выступающий отломок ладьдевидной кости, который в большинстве случаев вправляется на свое место. После контрольной рентгенографии накладывают гипсовую повязку типа «сапожок».
Иногда компрессионные переломы ладьевидной кости с вывихом стопы в суставе Шопара представляют значительные трудности для консервативного лечения. В таких случаях показано открытое вправление.
Ладьевидную кость не следует удалять даже при значительном ее повреждении, так как возможность сращения не исключается при длительной гипсовой иммобилизации. Удаление ладьевидной кости может сказаться в дальнейшем на статике стопы в виде резко выраженного уплощения подошвы и вальгусного искривления переднего отдела стопы. При тяжелых повреждениях ладьевидной кости выполняют артродез по линии сустава Шопара с костной пластикой. После операции накладывают глухую гипсовую повязку до коленного сустава с металлическим супинатором сроком на 3 мес. Нагружать больную конечность в такой гипсовой повязке начинают через 5-6 нед. После снятия гипсовой повязки назначают лечебную физкультуру, массаж, плавание в бассейне или ванночки. В дальнейшем больные должны носить ортопедическую обувь не менее 6-8 мес или стельки-супинаторы до года и более.
Все клиновидные кости, кроме первой, со всех сторон сочленяются с другими костями стопы. Поэтому изолированные переломы их встречаются крайне редко. Чаще переломы сочетаются с вывихами плюсневых костей в суставе Лисфранка. Такое повреждение объясняется тем, что передние суставные поверхности клиновидных костей сочленяются с задними суставными поверхностями первых трех плюсневых костей, а линия, проходящая между этими костями, и составляет внутреннюю часть сустава Лисфранка.
Из трех клиновидных костей чаще всего повреждается I, расположенная у внутреннего края стопы и менее защищенная от внешних воздействий. Тем не менее возможны переломы одновременно всех клиновидных костей.
Техника рентгенологического исследования и методика распознавания переломов клиновидных костей такая же, как при переломах ладьевидной кости. Разница состоит в том, что наложение II и III клиновидных и сочленяющихся с ними метатарсальных костей нередко симулирует линию перелома. Небольшое изменение направления рентгеновских лучей позволяет избежать наложения контуров.
При переломах клиновидных костей без значительного смещения отломков показано наложение циркулярной гипсовой повязки типа «сапожок». В подошвенную часть повязки вгипсовывают металлический супинатор для предупреждения развития посттравматического плоскостопия.
Ходьба запрещается в течение 7-10 дней, затем разрешают дозированную нагрузку на поврежденную конечность. Гипсовую повязку снимают через 5-7 нед и назначают лечебную физкультуру, массаж, ванночки. Рекомендуется ношение обуви с ортопедической пробковой стелькой в течение года. Трудоспособность восстанавливается через 8-10 нед.
При переломах клиновидных костей со смещением отломков, когда консервативные мероприятия не дают должного эффекта, производят операцию с трансартикулярной фиксацией металлической спицей Киршнера.
Прогноз при переломах клиновидных костей в целом благоприятен; правда, нередко наблюдаются боли, которые могут продолжаться долго.
Кубовидная кость является ключом к наружному своду стопы и ломается очень редко, несмотря на то что располагается в области наружного отдела стопы. Практически перелом кубовидной кости возникает в результате прямой травмы. В редких случаях кубовидная кость разламывается на несколько отломков при сжатии ее между пяточной костью и основаниями IV и V плюсневых костей. Перелом кубовидной кости может быть вызван падением тяжести на стопу в положении резкого сгибания ее. Наиболее часто линия перелома кубовидной кости проходит в сагиттальном или слегка косом направлении. Наружный отломок имеет выступ, который ограничен спереди бороздой для длинной малоберцовой мышцы.
Оскольчатые переломы кубовидной кости нередко комбинируются с переломами других костей стопы, в частности с переломами основания плюсневых костей, III клиновидной и ладьевидной костей. Изолированные переломы кубовидной кости встречаются крайне редко. При диагностике перелома кубовидной кости не следует забывать о существовании дополнительных костей, которые могут быть приняты за отрывной перелом кубовидной кости. Отрыв костной ткани от кубовидной кости наблюдается довольно часто при тяжелой травме в области среднего отдела стопы.
Рентгенологическое исследование кубовидной кости наиболее информативно в прямой проекции.
Как и переломы клиновидных костей, переломы кубовидной кости обычно не сопровождаются большим смещением отломков. Поэтому лечение в основном сводится к иммобилизации стопы гипсовой повязкой типа «сапожок», в подошвенную часть которой вгипсовывают специальный металлический супинатор.
Ходьба запрещается в течение первых 5-7 дней, затем разрешают дозированную нагрузку на поврежденную конечность. Гипсовую повязку накладывают на 4-6 нед, после чего назначают лечебную физкультуру, массаж, плавание в бассейне или ванночки. Ношение ортопедической обуви с пробковой стелькой следует в течение года. Трудоспособность восстанавливается через 6-8 нед.
Нередко при многооскольчатых переломах остаются боли в течение нескольких месяцев, особенно при длительной ходьбе. В таких случаях необходимо оперативным путем удалить мелкие осколки. Если оскольчатый перелом кубовидной кости сопровождается переломами других костей стопы, то рекомендуется оперативное лечение.