Атопический дерматит как лечить
Атопический дерматит как лечить
Атопический дерматит
Атопический дерматит возникает чаще всего в раннем детском возрасте. Основной причиной его возникновения у детей можно назвать отягощенную наследственность (у мамы или папы были проявления аллергии в связи с нерациональным питанием, интоксикациями, обменными нарушениями, расстройствами нервной и эндокринной систем). Но заболевание может сформироваться и в зрелом возрасте.
Ведущим признаком атопического дерматита является сильный зуд. Кожные покровы, особенно в период «дремлющего течения» (ремиссии), отличаются сухостью и шелушением. Кожа туловища и разгибательных поверхностей конечностей покрыта блестящими, телесного цвета бляшками.
В период «дремлющего течения» единственными минимальными проявлениями атопического дерматита могут быть едва шелушащиеся пятна или трещины в области прикрепления мочки ушной раковины. Кроме того, такими признаками могут быть заеды в углах рта (хейлит), срединная трещина нижней губы, а также шелушение и покраснение верхних век.
Атопический дерматит у детей
Развитие атопического дерматита обычно начинается с 7-8-й недели жизни ребенка. Высыпания располагаются главным образом на лице, поражая кожу щек и лба. Постепенно появляются изменения на разгибательной поверхности голеней, плеч и предплечий. Нередко поражается кожа ягодиц и туловища.
Она начинается после 18-месячного возраста и продолжается до подросткового периода.
Кожный атопический дерматит у детей на ранних этапах этой фазы представлен красными, отечными пятнами, склонными к образованию сплошных очагов поражений. В результате расчесoв очаги поражений покрываются корочками. Высыпания располагаются главным образом в локтевых и подколенных сгибах, на боковых поверхностях шеи, верхней части груди и кистях. Со временем у большинства детей кожа очищается от высыпаний, и остаются пораженными лишь подколенные и локтевые cгибы.
Атопический дерматит у взрослых
Взрослая фаза атопического дерматита наступает в подростковом возрасте. Особенно часто поражаются верхняя часть туловища, шея, лоб, кожа вокруг рта, сгибательная поверхность предплечий и запястья. При тяжелом течении кожа может поражаться по всему телу.
Наблюдения указывают на роль наследственности в передаче болезненных признаков от родителей детям. Так, от отца–аллергика признаки атопического дерматита у ребенка развиваются в 40–50% случаев, от матери – в 60–70%. Если оба родителя являются носителями атопии, то частота развития заболевания у ребенка достигает 80%. (Мазитов Л.П. 2001).
У определенного числа детей формируется скрытая аллергизация, которая реализуется в виде атопического дерматита в возрасте 19–20 лет. Наследуется не болезнь, а совокупность генетических факторов способствующих формированию в организме аллергии (Феденко Е.С. 2001).
В формировании болезни большое значение имеет функциональное состояние желудочно–кишечного тракта. Риск развития атопического дерматита возрастает в связи с несоблюдением рационального питания беременной женщины, детей первых месяцев жизни, находящихся на искусственном вскармливании.
Так, у детей первого года жизни частой причиной развития заболевания являются куриные яйца, белки коровьего молока, злаков.
Течение усугубляется развитием дисбактериоза кишечника, в связи с бесконтрольным приемом антибиотиков, гормонов, наличием очагов хронической инфекции, аллергических заболеваний (астма, ринит), дисметаболических нефропатий, паразитов.
Важным направлением в лечении атопического дерматита является создание оптимального психоэмоционального окружения. Необходимо учитывать, что эмоциональный стресс может провоцировать зуд.
Прежде всего необходимо исключить:
Проводится строго индивидуально и может включать транквилизаторы, антиаллергические, противовоспалительные и дезинтоксикационные средства.
Антигистаминные препараты назначают для снятия зуда и отечности при кожных проявлениях, а также при атопическом синдроме (астма, ринит).
Применяя ежедневно антигистаминные препараты первого поколения (супрастин, тавегил, диазолин, феркарол), необходимо помнить, что к ним развивается быстрое привыкание. Поэтому эти препараты следует менять каждые 5-7 дней. Проникая через кровь в ткань мозга, препараты первого поколения вызывают успокаивающий эффект, поэтому их не следует назначать учащимся, водителям и всем тем, кто должен вести активный образ жизни, так как снижается концентрация внимания и нарушается координация движений.
Гормоны применяются ограниченно и при распространенных процессах, а также нестерпимом, мучительном зуде, не устраняемом другими средствами. Гормоны (лучше метипред или триамцинолон) даются на несколько дней для снятия остроты приступа с постепенным снижением дозы.
При распространенности процесса и явлений интоксикации применяется интенсивная терапия с использованием внутривенных средств (гемодез, реополиглюкин, полийонный раствор, физиологический раствор и др.). Хорошо зарекомендовали себя гемосорбция и плазмаферез (специальные методы «очистки» крови).
В лечении упорного атопического дерматита весьма полезным вспомогательным методом может оказаться световая терапия. Ультрафиолетовый свет требует всего 3-4 процедуры в неделю и имеет мало побочных эффектов.
При присоединении инфекции применяются антибиотики широкого спектра. Назначаются эритромицин, рондомицин, вибрамицин в течение 6-7 дней. В детском возрасте препараты тетрациклинового ряда (тетрациклин, доксициклин) назначаются с 9 лет. Осложнение герпетической инфекцией является показанием к назначению ацикловира или фамвира в возрастных дозировках.
Наружное лечение проводится с учетом остроты воспалительной реакции, распространенности поражения, возраста и сопутствующих осложнений местной инфекцией.
В острой стадии, сопровождающейся мокнутием и корками, применяются примочки, содержащие противовоспалительные, дезинфицирующие препараты (например, жидкость Бурова, настой ромашки, чая). После снятия явлений острого воспаления применяют кремы, мази и пасты, содержащие зудоуспокаивающие и противовоспалительные вещества (нафталанская нефть 2-10%, деготь 1-2%, ихтиол 2-5%, сера и др.).
Широкое применение в наружной терапии получили гормональные препараты. Среди них можно назвать целестодерм (крем, мазь), целестодерм с гарамицином и тридерм (крем, мазь), элоком и адвантан.
Атопический дерматит
Атопический дерматит (атопическая экзема, нейродермит) — незаразное хроническое воспалительное заболевание кожи. Возникает в раннем возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам, и сохраняет свои проявления в течении жизни. Болезнь может протекать, как с легким раздражением и покраснением кожи, так и образованием глубоких язвенных дефектов, приступами сильного зуда.
Поликлиника Отрадное располагает современной диагностической аппаратурой, собственной лабораторией с широким перечнем аллергических исследований, опытными практикующими специалистами, что обеспечивает возможности раннего выявления и успешного лечения атопического дерматита.
Патогенез и причины
В норме кожа здорового человека выполняет защитные функции. При несостоятельности иммунной системы, воздействии эндогенных и экзогенных раздражителей развивается воспалительная реакция. В очаге воспаления расширяются капилляры, нарушается кровообращение, повышается проницаемость сосудистой стенки, появляется типичная для дерматита сыпь в виде зудящих элементов. Ощущение зуда связано с раздражением болевых рецепторов отечными тканями.
Атопический дерматит имеет наследственный характер. Наличие экземы у близких родственников увеличивает вероятность передачи заболевания ребенку до 75–80%. В группе риска люди астенического телосложения, а также пациенты с аллергическими, эндокринными, психическими заболеваниями в анамнезе.
Толчком к началу и прогрессированию атопической экземы служат внешние раздражители:
ультрафиолетовое и радиоактивное излучение;
воздействие горячего или холодного воздуха;
контакт с химическими веществами: бытовой химией, щелочами, кислотами, ядами;
длительное трение, сдавливание кожи;
К развитию дерматита предрасполагают иммунодефицитные состояния, пищевые погрешности, гипо- и авитаминоз, прием антибактериальных и других лекарственных препаратов, очаги хронической инфекции (кариес, тонзиллит, гайморит). Спровоцировать обострение может психоэмоциональное переутомление, ухудшение экологической обстановки, пассивное курение.
В младенческом и детском возрасте вероятность развития дерматита увеличивают погрешности в питании беременной женщины, ранний перевод на искусственные смеси, перекармливание, гипоксия плода во внутриутробном периоде, частые ОРВИ. Атопическая экзема возникает у детей с гельминтозами, дисбактериозом, гастритом.
Симптомы атопического дерматита
В 90% случаев экзема развивается в раннем детстве, обычно на протяжении первых пяти лет жизни. К 14–18 годам симптомы ослабевают, практически исчезают, но периоды обострения возможны на протяжении всей жизни.
Первые признаки атопического дерматита:
эрозии, покрытые корочкой,
Клиническая картина разнообразна, и зависит от возраста пациента, распространенности процесса, тяжести течения болезни. Атопический дерматит у детей проявляется пузырьками и мокнущими участками кожи, которые позже покрываются корочкой. Во взрослом возрасте очаги эритемы бледнеют, усиливается кожный рисунок, в местах поражения кожа сухая, с трещинами и шелушениями. Вне зависимости от возрастной динамики постоянно присутствует кожный зуд.
Справка! Обострение экземы чаще происходит в осенне-зимний период, а ремиссия — летом.
Основное место локализации высыпаний в детском и подростковом возрасте — лицо, ягодицы, паховые складки, у взрослых — грудь, спина, шея, локтевые и подколенные сгибы.
Чем опасен атопический дерматит у взрослых и детей
Нейродермит осложняется наслоением вторичной инфекции. В результате постоянного расчесывания кожи нарушается ее целостность, снижаются защитные свойства, возрастает риск присоединения микробной или вирусной инфекции.
Наиболее частое осложнение — пиодермия. Это бактериальная инфекция кожи, которая проявляется гнойничковыми высыпаниями. Вторые по частоте возникновения осложнений атопии это вирусные инфекции, в частности вирус простого герпеса. Основные зоны поражения — губы, нос, слизистые оболочки ротовой и носовой полости, конъюнктива глаз, половые органы.
Отягощение атопического дерматита грибковой инфекцией провоцирует у детей молочницу, у взрослых — поражение ногтей, кожных складок, волосистой части головы.
Экзема служит триггером для аллергических заболеваний, бронхиальной астмы.
Диагностика
Диагностика, лечение и профилактика дерматита это компетенция дерматолога или аллерголога-иммунолога. Консультация начинается с внешнего осмотра: специалист оценивает общее самочувствие, состояние кожи, характер и место высыпаний, выраженность других симптомов. Из разговора выясняет в каких условиях и когда появились первые признаки, получал ли человек лечение и какое, страдают ли ближайшие родственники аллергическими и дерматологическими заболеваниями.
Для подтверждения предварительного диагноза назначают клинический анализ крови, исследование на иммуноглобулины. При наличии аллергической реакции уровень эозинофилов в крови повышен, хотя при легком течении атопии может быть в норме.
Кожные аллергопробы помогают определить аллерген или группу аллергенов, которые запускают атопический дерматит. Для диагностики сопутствующих заболеваний может потребоваться консультация узких специалистов — инфекциониста, иммунолога, эндокринолога, гастроэнтеролога.
Дифференциальную диагностику атопического дерматита проводят с другими формами дерматита, псориазом, лишаем, чесоткой, иммунодефицитными патологиями.
Лечение атопического дерматита
Лечение проводят с учетом фазы заболевания, выраженности симптомов, наличия сопутствующих заболеваний.
Фармакотерапия
При атопическом дерматите назначают антигистаминные, противовоспалительные, дезинтоксикационные, иммуномодулирующие препараты, системные глюкокортикостероиды, витамины. При инфекционной форме показаны антибактериальные, противовирусные или противогрибковые препараты.
Ведущая роль в лечении экземы отводится антигистаминным препаратам. Они облегчают зуд, снимают отек и другие аллергические проявления. В дополнение к ним наружно используют гормональные мази, крема, гели, бальзамы.
Местно высыпания обрабатывают антисептическими растворами, растительными отварами и настойками. При лечении мокнущих участков кожи хороший эффект дают влажно-высыхающие повязки с антисептиком. Везикулы и пустулы вскрывают, обрабатывают бактерицидными препаратами.
Справка! Так как постоянный зуд вызывает дискомфорт, провоцирует неврологические расстройства, которые замедляют процесс выздоровления, всем пациентам назначают седативные препараты: настойку валерианы, пустырника, глицин.
Диетотерапия
В период обострения рекомендована гипоаллергенная диета. Из рациона исключают жирное мясо, супы и борщи на первом бульоне, мучное, сладкое, цитрусовые, сладкие газированные напитки, кондитерские изделия. Под запрет попадают продукты с высоким содержанием красителей и консервантов: соусы, приправы, пряности, консервы, копчености.
Физиотерапия
Физиолечение усиливает эффект от медикаментозной терапии. Ультрафиолетовое облучение повышает сопротивляемость организма к внешним и внутренним раздражающим факторам, рефлексотерапия — активирует иммунитет, нейрогуморальные процессы, нормализует аппетит и сон.
В лечении атопической экземы используют также климатотерапию, гипербарическую оксигенацию (насыщение организма кислородом под высоким давлением).
Аллергенспецифическая иммунотерапия (АСИТ)
Это самый эффективный метод лечения и профилактики дерматита. Сущность процедуры заключается во введении в организм причинного возбудителя в возрастающих дозах. Постепенно организм адаптируется к действию аллергена, снижается его чувствительность, симптомы аллергии уменьшаются или не возникают вообще. Курс лечения длится от нескольких месяцев до нескольких лет. Процедуру не назначают детям до 5 лет.
Прогноз и профилактика атопического дерматита
При соблюдении всех рекомендаций и назначений врача исход заболевания относительно благоприятный. У 70% пациентов незначительные кожные высыпания стихают в течение 1–3 дней, на протяжении недели стабилизируется общее состояние. Риск осложнений связан с прогрессирующим основным заболеванием. В таком случае прогноз зависит от эффективности его лечения.
ограничение контакта с возможными возбудителями;
своевременная диагностика и лечение инфекций, заболеваний эндокринной и пищеварительной системы;
здоровый образ жизни;
прием лекарственных препаратов по назначению врача;
выполнение санитарно-гигиенических норм организации труда.
Для профилактики рецидивов важно соблюдать гипоаллергенную диету, выбирать одежду из натуральных тканей, санировать очаги хронических инфекций.
Что такое атопический дерматит и диатез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева Михаила Евгеньевича, аллерголога со стажем в 52 года.
Определение болезни. Причины заболевания
Атопический дерматит (эндогенная экзема) — это хронически рецидивирующее воспалительное заболевание кожи, которое сопровождается мучительным зудом и появлением экзематозных и лихеноидных высыпаний.
Такая форма дерматоза часто протекает одновременно с другими аллергическими болезнями, например, бронхиальной астмой, аллергическим ринитом и конъюнктивитом, пищевой аллергией, а также с ихтиозом. Это сочетание усугубляет течение атопического дерматита.
Краткое содержание статьи — в видео:
Распространённость атопического дерматита
Причины и факторы риска атопического дерматита
Сама по себе такая генетическая мутация не приводит к атопическому дерматиту, но предрасполагает к его развитию. Такую «запрограммированную» склонность сейчас принято называть диатезом. Он не является самостоятельным заболеванием и может привести к развитию атопического дерматита только под влиянием провоцирующих факторов. К ним относятся:
Значительную роль в обострении атопического дерматита играют:
Симптомы атопического дерматита
Клиническая картина заболевания зависит от возраста пациента, в котором впервые возникли его симптомы. Начинается болезнь, как правило, в раннем детстве и к школьным годам затихает, но во время полового созревания и позже она может возникнуть снова.
Выделяют три фазы заболевания:
По мере смены этих фаз локализации атопического дерматита постепенно меняются.
В младенческой фазе атопический дерматит протекает остро в форме младенческой экземы. При этом возникают красные отёчные папулы (узелки) и бляшки, которые мокнут и покрываются коркой. В основном они покрывают кожу щёк и лба, боковой поверхности шеи, верхней части груди, сгибательной поверхности конечностей и тыльной стороны кистей рук. На волосистой части головы образуется скопление чешуек-корок — гнейс.
В детской фазе заболевание протекает в форме детской экземы. Первыми признаками в этот период являются зуд кожи и лёгкий отёк, сглаживающий мелкие складки. При этом складка нижнего века, наоборот, становится более выраженной (симптом Денни).
Первичным элементом кожной сыпи становятся везикулёзные (пузырьковые) высыпания. Затем образуются экзематозные бляшки величиной с монету, покрытые мелкими кровянистыми корками. По-другому эту сыпь называют экземой сгибов, т. к. в основном она располагается на сгибательной поверхности рук и ног.
При обострении заболевания на месте регрессирующих высыпаний появляется шелушение, папулы, похожие на красный плоский лишай, и очаги лихенификации — утолщение кожи с увеличением складок. Процесс становится распространённым. Сыпь поражает в основном кожу сгибов локтевых и коленных суставов, лица, шеи и кистей рук. Нередко она стойко держится в области тыльной поверхности кистей рук, приобретая картину «хронической экземы кистей у атопика».
При продолжительном обострении общее состояние ухудшается. У некоторых возникают признаки астено-депрессивного синдрома — повышенная утомляемость, раздражительность, тревожность.
В период ремиссии кожа отличается сухостью (атопический ксероз), бледностью и раздражимостью.
Помимо основных проявлений болезни, т. е. экзем и зуда, становятся более выраженными симптомы сопутствующих заболеваний, таких как:
У людей с врождённым ихтиозом нередко развивается субкапсулярная катаракта.
При нерациональном лечении и повторном воздействии раздражающих средств помимо свежих высыпаний появляются парадоксальные вегетативные реакции кожи:
Кроме того, появляются такие симптомы, как:
Патогенез атопического дерматита
В основе патогенеза атопического дерматита лежит патологическая реакция организма. Она возникает из-за сложного взаимодействия трёх факторов [4] :
Изменение проницаемости кожи связано с дефицитом филаггрина, который возникает из-за дефекта генов, регулирующих строение рогового слоя эпидермиса. Другими причинами нарушения кожного барьера являются:
Когда защитный барьер кожи нарушен, она становится более проницаемой для аллергенов, токсинов и раздражающих веществ, при проникновении которых возникает патологический иммунный ответ. Как правило, он протекает с участием Т-хелперов второго типа (Th2) — клеток, усиливающих адаптивную иммунную реакцию. Они приводят к продукции интерлейкинов (ИЛ-4, ИЛ-5, ИЛ-13), которые активируют В-лимфоциты, производящие иммуноглобулин Е (IgE), запускающий аллергическую реакцию. В результате в периферической крови происходит увеличение эозинофилов — лейкоцитов, которые участвуют в развитии аллергической реакции и защищают организм от аллергенов.
Расчёсывание при возникшем иммунном ответе травмирует кожу и стимулирует кератиноциты к выработке провоспалительных цитокинов, приводящих к хроническому воспалению.
Классификация и стадии развития атопического дерматита
В зависимости от степени вовлечения кожного покрова различают три формы болезни:
При ограниченной форме высыпания возникают на коже шеи, локтевых и подколенных сгибов, тыльной стороне кистей и стоп, в области лучезапястных и голеностопных суставов. За пределами этих очагов кожа с виду здорова. Зуд приступообразный.
При распространенной форме сыпь появляется на коже предплечий, плеч, голеней, бёдер и туловище. На красновато-отёчном фоне возникают обширные участки лихеноидных папул с расчёсами и корками. Границы очагов поражения нечёткие. Кожные покровы сухие с отрубевидным шелушением. Зуд приводит к бессоннице.
При универсальной форме сыпь покрывает более 50 % поверхности кожи кроме ладоней и носогубного треугольника. Кожа ярко красного цвета, напряженная, уплотнённая, покрыта многочисленными трещинами, особенно в складках. Пациентов беспокоят нестерпимый зуд, приводящий к расчёсам, глубоко травмирующим кожу. Щетинковые волосы обломаны в области бровей и усов. Возникает лихорадка до 38,2 °C и озноб.
По характеру преобладающих высыпаний выделяют три типа атопического дерматита:
Осложнения атопического дерматита
Осложнения младенческой фазы:
Осложнения детской фазы:
Осложнения взрослой фазы:
Длительные обострения атопического дерматита осложняются неврастеническим, депрессивным синдромами и истерией. По сути, это проявление чрезмерно выраженных черт характера, которое уходит сразу после выздоровления.
Диагностика атопического дерматита
У данного заболевания нет специфического лабораторного анализа, поэтому диагноз основывается на выявлении симптомов с учётом критериев Rajka [2] и оценки степени тяжести по шкале SCORAD.
Чтобы определить степень тяжести п о шкале SCORAD, нужно оценить объективные и субъективные критерии. К объективным относят интенсивность и распространённость поражений, к субъективным — интенсивность зуда днём и нарушение сна. Общая оценка высчитывается по определённой формуле. Максимальный возможный балл — 103, он указывает на крайне тяжёлое течение болезни.
О стадии заболевания можно судить по двум вегетативным изменениям:
Также для установления диагноза необходимо выявить специфические антитела класса IgE к экологическим аллергенам. С этой целью проводятся накожные аппликационные тесты, но только если у пациента выявлена гиперчувствительность замедленного типа.
При гистологическом исследовании участка поражённой кожи возникает следующая картина:
Часто атопический дерматит можно спутать с другими заболеваниями. Чтобы избежать ошибки, проводится дифференциальная диагностика с простым и аллергическим контактным дерматитом, монетовидной экземой, простым лишаем Видаля, псориазом, чесоткой, себорейной экземой, микозом гладкой кожи, СПИДом, энтеропатическим дерматитом и гистиоцитозом.
Для этого прибегают к лабораторным исследованиям:
Лечение атопического дерматита
Тактика лечения зависит от тяжести и длительности заболевания:
При развитии среднетяжёлой и тяжёлой формы болезни, если топические препараты не помогают, больному вводят Дупилумаб (противопоказан пациентам младше 18 лет).
Второй задачей лечения является коррекция сухости кожи (ксероза), сосудистых и обменных нарушений. Для этого нужно устранить провоцирующие факторы, избегать запоров и диареи, принимать антигистаминные, седативные и иммунокорригирующие средства. Также показана рефлексотерапия, облучение кожи ультрафиолетом, селективная фототерапия и фотохимиотерапия. На кожу накладывают антисептические влажно-высыхающие повязки, горячие припарки и аппликации из парафина и наносят мази с кортикостероидами.
Диетотерапия проводится в три этапа:
При младенческой форме заболевания следует уделять особое внимание прикорму: он должен быть гипоаллергенным. Для этого нужно исключить такие продукты и вещества, как молоко, глютен, сахар, соль, бульон, консерванты, искусственные красители и ароматизаторы. Если у ребёнка есть желудочно-кишечные нарушения, то первым прикормом должны стать безмолочные каши промышленного производства, в составе которых нет сахара и глютена (например, гречневая, рисовая и кукурузная). В случае запоров или избыточной массы тела малыша прикорм начинают с пюре из кабачков, патиссонов, капусты и других овощей. Белковая часть рациона включает пюре из мяса кролика, индейки, конины и ягнёнка. Фруктовый прикорм состоит из зелёных и белых яблок. Соки рекомендуется давать только к концу первого года жизни.
При госпитализации проводится инфузионная терапия — внутривенное введение раствора «Циклоспорин» с начальной дозой 2,5 мг/кг в сутки. В тяжёлых случаях доза может быть увеличена до 5 мг/кг в сутки. При достижении положительного результата дозировку постепенно снижают до полной отмены. Комплексно рекомендуется применять увлажняющие и смягчающие кремы «Локобейз Рипеа», «Ликоид Липокрем», «Липикар» и молочко «Дардиа».
Прогноз. Профилактика
При достижении школьного возраста обычно наступает стойкая ремиссия. Обострения возникают крайне редко. У пациентов с сопутствующим ихтиозом, бронхиальной астмой и аллергическим риносинуситом заболевание затягивается до взрослого возраста.
К профилактике заболевания относят:
В случае начала обострения заболевания рекомендуется следующая формула профилактики: сон 8-10 часов в день + гипоаллергенная диета + ежедневные четырёхчасовые прогулки.
Атопический дерматит у детей
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
МКБ-10
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.
Причины
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Системный подход в лечении атопического дерматита
Атопический дерматит (АтД) — это аллергическое заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, а также возрастные ос
Атопический дерматит (АтД) — это аллергическое заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, а также возрастные особенности, связанные с локализацией и морфологией очагов воспаления. АтД характеризуется кожным зудом и обусловлен гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям [1].
АтД начинается в раннем детском возрасте и почти у половины пациентов проходит к 15 годам. У остальных 45—60% пациентов АтД может наблюдаться на протяжении всей жизни. Поэтому проблемы лечения АтД волнуют и педиатров, и аллергологов, и дерматологов. Для АтД характерны многообразие клинических форм поражения кожи, стадийное течение и развитие сопутствующих патологических изменений во многих системах организма. В основе АтД лежат генетическая предрасположенность к аллергии, а также сложные иммунные механизмы развития аллергического воспаления в органе-мишени — коже, часто затрагивающего также и слизистую респираторного тракта. Часто АтД сочетается с респираторными проявлениями атопии: бронхиальной астмой и аллергическим ринитом. По данным ряда эпидемиологических исследований, бронхиальная астма развивается у 10—20% детей, страдающих АтД [20], а у 80% детей, заболевших АтД в раннем детстве, впоследствии развивается аллергический ринит [23]. Сочетание АтД с респираторными проявлениями аллергии носит название дермореспираторного синдрома у детей, тяжелого атопического синдрома и атопической триады у взрослых.
АтД характеризуется хроническим рецидивирующим течением, полиморфизмом кожных высыпаний, возрастными особенностями клинической картины, а также часто сочетается с другими проявлениями атопии и поражением различных органов и систем. Поэтому подход к лечению АтД должен быть комплексным и охватывать все звенья патологического процесса, лежащего в основе этого заболевания.
Цели терапии больных АтД [1]:
Элиминация причинных аллергенов
Лечение АтД следует начинать с элиминации причинных аллергенов, предусматривающей применение индивидуальных элиминационных диет и охранительных режимов. Ниже приводится перечень элиминационных мероприятий, разработанных совместно аллергологами, педиатрами и дерматологами [1], в зависимости от типа повышенной чувствительности.
Элиминационные мероприятия
При аллергии к домашней пыли
Не менее важную роль в успешном лечении АтД играет и устранение других провоцирующих факторов. Поэтому пациенту можно дать следующие общие рекомендации:
Естественное вскармливание для детей грудного возраста, страдающих АтД, является предпочтительным. Поскольку у детей ведущую роль в формировании АтД играют пищевые аллергены, их элиминация и правильный подбор питания являются основой лечения АтД. У взрослых аллергия к пищевым продуктам не имеет решающего значения в течении заболевания и формировании обострении: на первое место в качестве аллергенов, вызывающих обострение АтД, выступают аэроаллергены (например, клещи домашней пыли). При наличии у больных АтД повышенной чувствительности к пыльцевым аллергенам обострение могут вызвать пищевые продукты, имеющие перекрестные аллергенные свойства с пыльцой растений. Например, при аллергии к пыльце деревьев спровоцировать обострение АтД может употребление в пищу моркови, косточковых, орехов и других продуктов, а при аллергии к пыльце луговых трав — продуктов, содержащих пищевые злаки. Многие пищевые продукты, пищевые добавки, специи, алкоголь и т. д. неспецифически воздействуют на тучные клетки, что приводит к высвобождению гистамина и как следствие к усилению кожного зуда и обострению АтД. Назначение гипоаллергенной неспецифической диеты по А. Д. Адо у большинства взрослых больных АтД благоприятно влияет на течение заболевания.
Общая неспецифическая гипоаллергенная диета по А. Д. Адо
Рекомендуется исключить из рациона:
В пищу можно употреблять:
Пищевой рацион предусматривает употребление около 2800 ккал (15 г белков, 200 г углеводов, 150 г жиров).
Среди широкого спектра лечебных мероприятий наружная терапия занимает одно из ведущих мест в комплексном лечении АтД. Лечение проводят с учетом возраста, клинической формы, стадии болезни, распространенности и тяжести процесса, эффективности и переносимости предшествующих методов лечения, сопутствующей патологии [2].
Наружная терапия должна отвечать следующим требованиям:
Среди всех средств, применяемых в наружной терапии АтД, наиболее широкое распространение получили топические КС [19]. Наружное применение КС основано на их противовоспалительном, иммуносупрессивном, антиаллергическом, противозудном действии [8, 25]. Применение КС показано при выраженных воспалительных явлениях, сильном зуде и при отсутствии эффекта от применения традиционных наружных средств. КС наносят только на пораженные участки кожного покрова, не затрагивая здоровую кожу. Предпочтение отдают препаратам последнего поколения, характеризующимся высокой эффективностью, минимальными побочными эффектами, а также пролонгированным действием (мометазона фуроат — элоком, метилпреднизолона ацепонат — адвантан). Выпускают КС в различных лекарственных формах (лосьон, аэрозоль, гель, крем, мазь), выбор которых зависит от остроты и локализации кожных проявлений.
Назначая топические КС, необходимо помнить о возможных побочных эффектах, которые могут быть местными и системными [16,18]. Механизм развития местных побочных эффектов связан главным образом с тем, что при наружном использовании КС тормозят пролиферацию фибробластов, синтеза коллагена и мукополисахаридов, а также вызывают задержку митозов клеток эпидермиса и дермы.
Побочные действия чаще отмечаются при длительном применении фторированных препаратов и проявляются в основном следующими местными признаками: атрофией кожи, телеангиэктазиями, гипертрихозом, стероидными акне, стриями, вторичной пиодермией, нарушением пигментации.
На коже лица и шеи длительно использовать КС, особенно фторсодержащие, не рекомендуется. Исключение составляют нефторсодержащие препараты последнего поколения — элоком, локоид, адвантан, афлодерм, которые можно применять более продолжительное время.
Топические КС классифицируют по составу действующих веществ, по содержанию или отсутствию фтора, по силе противовоспалительной активности.
Системная фармакотерапия АтД
Системная фармакотерапия включает в себя применение глюкокортикостероидов (ГКС), антигистаминных препаратов, антибактериальных, седативных и других психотропных средств, а также препаратов, воздействующих на другие органы при нарушении их функции [21].
Применение антигистаминных препаратов
Одним из основных симптомов, доставляющих наибольшее беспокойство больным АтД, является кожный зуд. Зуд определяют как ощущение, вызывающее желание чесаться. Расчесывания усугубляют повреждения кожи и существенно повышают вероятность вторичного инфицирования. Зуд приводит также к нарушению сна и к развитию невротических состояний.
В терапии АтД ведущее место занимают мероприятия, направленные на снижение кожного зуда. Как хорошо известно, гистамин является важнейшим посредником аллергического процесса, в том числе при АтД, что обосновывает необходимость применения антигистаминных препаратов в качестве средств, уменьшающих зуд [9,14,15]. В последние годы эффективность Н1-антагонистов при АтД подвергается сомнению [21] в связи с недостатком данных, отвечающих требованиям доказательной медицины [15]. Однако применение этих препаратов в терапии АтД клинически оправданно, так как, во-первых, существует многолетний опыт их успешного использования и, во-вторых, из-за отсутствия альтернативных средств. Кроме того, наличие у многих больных АтД респираторных проявлений атопии, таких как поллиноз, круглогодичный аллергический ринит, также является бесспорным показанием к их использованию.
Сегодня в арсенале врачей имеются противогистаминные препараты I, II и III поколений. Практически все современные антигистаминные препараты в той или иной степени снижают кожный зуд при АтД. Выбор антигистаминного препарата зависит в первую очередь от субъективных ощущений больного (быстрота наступления противозудного эффекта, улучшение сна). Из-за наличия у Н1-антагонистов I поколения, помимо противогистаминной активности, седативных свойств можно рассчитывать на более выраженное их терапевтическое действие при АтД. Именно за счет этого эффекта — седативного — удается снизить зуд. Если кожный зуд сохраняется даже в период ремиссии, возможно сочетание препаратов I поколения, которые лучше принимать на ночь, с препаратами II и III поколений, назначаемыми в дневное время. При сочетании АтД с респираторными проявлениями атопии применение антигистаминных препаратов тем более оправданно, поскольку помимо противозудного эффекта они угнетающе действуют и на такие симптомы, как ринорея, чихание, а также покраснение глаз, слезотечение в случае риноконъюнктивита, что значительно улучшает общее состояние больных.
Применение системных ГКС
Системные ГКС обладают широким спектром противовоспалительных и иммуносупрессирующих эффектов, за счет которых они значительно уменьшают воспаление и зуд у больных АтД. Их эффективность при этом заболевании доказана на практике, хотя специальных контролируемых масштабных исследований на эту тему до сих пор не существует. Целесообразность применения системных ГКС при АтД не нуждается в специальных доказательствах. Однако необходимо учитывать, что системные ГКС — препараты «отчаяния», которые должны назначаться по строгим показаниям с целью экстренной помощи, а не в ходе базисной терапии АтД. Применение системных ГКС при АтД требует тщательного обоснования, причем следует принимать во внимание как предполагаемую пользу от приема препаратов, так и возможные нежелательные эффекты, которые значительно ограничивают использование ГКС в клинической практике.
Системные ГКС могут применяться в случае длительного и выраженного обострения распространенных форм АтД (распространенность поражения не менее 20% кожного покрова) при неэффективности наружной терапии, а также у больных с тяжелым диффузным АтД, протекающим без клинических ремиссий. В таких случаях системные ГКС следует рассматривать как препараты «резерва», применяемые с целью купирования обострения, когда необходимо достичь быстрого терапевтического эффекта. Определенных схем применения системных ГКС не существует, что обусловлено отсутствием контролируемых исследований, касающихся их эффективности при АтД. С целью быстрого достижения противовоспалительного и иммуносупрессирующего эффектов системные ГКС рекомендуется назначать перорально или парентерально, начиная с больших первоначальных доз с последующим снижением — до полной отмены [5, 13]. Внутривенное введение ГКС можно сочетать с введением гемодеза, системных антигистаминных препаратов I поколения, а также тиосульфата натрия, препаратов кальция, которые применяют с целью купирования обострения. В особенно тяжелых случаях, а также при развитии глюкокортикостероидной зависимости используют также пролонгированные формы ГКС для перорального и парентерального введения (целестон, дипроспан и др.).
Часто после отмены ГКС возникает необходимость их повторного назначения, что может привести к эффекту тахифилаксии, потребовать повышения суточной дозы и закончиться развитием осложнений, характерных для длительного приема системных ГКС. Поэтому проведение системной ГКС-терапии следует рассматривать как первый шаг на пути выведения больного из кризиса и подготовки его к другим видам лечения, например к аллергенспецифической иммунотерапии (АСИТ).
С учетом побочных эффектов, возникающих при длительном применении ГКС системного действия, а также из-за развития обострения заболевания после их отмены следует отказаться от использования этих препаратов у детей, страдающих АтД.
Применение других препаратов системного действия
При выраженном обострении АтД с явлениями интоксикации следует назначать различные дезинтоксикационные средства, среди которых чаще используются гемодез, а также тиосульфат натрия. Препараты кальция применяют при наличии экссудативных проявлений. Использование антибиотиков системного действия целесообразно при АтД, осложненном пиодермией, а также при наличии очагов хронической инфекции. Показанием для системного применения антибиотиков является недостаточная эффективность местной антибактериальной терапии, а у детей также мокнутие кожи и образование корочек.
Очень важным этапом в терапии АтД является лечение сопутствующих заболеваний и очагов хронической инфекции.
Для больных АтД характерны различные нарушения психоэмоциональной сферы: тревога, депрессия, нарушения сна. Поэтому назначение психотропных средств, таких как антидепрессанты, транквилизаторы, нейролептики, является в большинстве случаев оправданным. Чаще других препаратов используются амитриптилин, паксил, ксанакс, сонапакс, синекван и др. При необходимости назначения психотропных препаратов следует направлять больного на консультацию к психиатру. Применяют также немедикаментозные методы лечения, обладающие достаточной терапевтической эффективностью в отношении психоэмоциональной сферы и не вызывающие побочных эффектов. К ним относятся электросонотерапия, транскраниальная электроанальгезия, рефлексотерапия и др.
Среди выявляемой у больных АтД сопутствующей патологии ведущее место занимают заболевания желудочно-кишечного тракта (ЖКТ), такие как нарушение микробиоциноза кишечника, гастриты, нарушения моторики, паразитарные инвазии, лямблиоз и др. Лечение выявленных нарушений проводится в соответствии с установленными стандартами лечения соответствующей патологии. Чаще других назначают сорбенты, ферментные препараты, бактериофаги, пробиотики и т.д.
Аллергенспецифическая иммунотерапия (АСИТ) при АтД
АСИТ аллергенами представляет собой единственный пример противоаллергического лечения, воздействующего на все патогенетически значимые звенья аллергического процесса и обладающего длительным профилактическим эффектом после завершения лечебных курсов [3]. АСИТ заключается во введении в организм больного возрастающих доз аллергена, к которому установлена повышенная чувствительность. Показанием к проведению АСИТ являются те состояния, при которых полное и постоянное прекращение контакта со специфическим аллергеном невозможно, например бытовая, пыльцевая и инсектная аллергия. АтД является одним из таких заболеваний.
Показано, что наиболее важная роль в развитии и поддержании АтД принадлежит бытовым аллергенам: клещам домашней пыли, самой домашней пыли, тараканам, а также эпидермальным и грибковым аллергенам. Клещ домашней пыли Dermatophagoides pteronissinus представляет собой основной антигенный материал домашней пыли. Есть мнение, что обострение кожного процесса при АтД связано как с общим ингаляционным воздействием клещей домашней пыли, так и с непосредственным контактом их с кожей [22]. Клинические и лабораторные доказательства сенсибилизации больных АтД к ингаляционным аллергенам могут служить теоретическим обоснованием применения АСИТ при этом заболевании. В пользу этого утверждения говорит и тот факт, что природа кожных проявлений при АтД и симптомов атопической бронхиальной астмы имеет общий иммунологический механизм, заключающийся в преобладании Т-клеточного ответа по Тh2-типу. Аллергический ответ возникает в определенном органе-мишени: в коже при АтД и в слизистой респираторного тракта — при бронхиальной астме или риноконъюнктивите. В том и другом случае наблюдается локальная инфильтрация Тh2 клетками, секретирующими провоспалительные цитокины, происходит повреждение эпителия, являющееся следствием аллергического воспаления тканей [17]. Этим также обосновывается применение АСИТ при АтД, в особенности при сочетании его с респираторной аллергией.
В доступной литературе имеются единичные и довольно противоречивые сведения о применении АСИТ при АтД. В одних публикациях сообщается о неэффективности и опасности этого метода при АтД, в других — напротив, о положительном эффекте в отношении как кожных, так и респираторных проявлений [7, 10, 11, 12]. По данным отечественных авторов, АСИТ оказалась эффективной у 83% больных АтД при условии ее проведения в стадию ремиссии кожного процесса, которая в свою очередь достигалась благодаря комплексу лечебных мероприятий: элиминации причинных аллергенов, дезинтоксикационной терапии, направленной на купирование обострения, наружной терапии, лечению сопутствующей патологии, в том числе очагов хронической инфекции. АСИТ проводили строго в стационарных условиях специализированного аллергологического отделения, что исключало влияние естественной экспозиции бытовых аллергенов. Использовали водно-солевые экстракты аллергенов из клеща домашней пыли, самой домашней пыли, а также пыльцевых аллергенов. В процессе АСИТ у больных отмечались побочные явления, заключавшиеся, как правило, в усилении кожного зуда и высыпаний, поэтому введение аллергенов осуществляли на фоне базисной терапии топическими ГКС и антигистаминными препаратами [5]. Ранее также сообщалось об эффективности АСИТ причинными аллергенами у больных АтД [4,6].
В педиатрической практике АСИТ при АтД не нашла широкого применения в первую очередь из-за противопоказаний для проведения АСИТ у детей младше 5 лет [24], а также в связи с высоким риском возникновения осложнений. Проведение АСИТ возможно у больных по достижении ими 16-летнего возраста.
Таким образом, системный подход в лечении АтД патогенетически оправдан, так как позволяет охватить все звенья патологического процесса, лежащие в основе этого заболевания. По достижении клинического эффекта необходимо проводить профилактические и реабилитационные мероприятия, направленные на поддержание ремиссии и улучшение качества жизни больных АтД. Не меньшее значение для достижения этой цели играют и обучающие программы, позволяющие в доступной форме информировать больных и их родственников о причинах заболевания, принципах его терапии и профилактики.
Е. С. Феденко, доктор медицинских наук
ГНЦ — Институт иммунологии МЗ РФ, Москва
По вопросам литературы обращайтесь в редакцию
Атопический дерматит
Лечением атипического дерматита занимается дерматолог. Легкие формы может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т.д.), необходимо обратиться к врачу.
Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик.
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи. Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения. С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Подробнее
Преимущества методик лечения атопического дерматита
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
Атопический дерматит, как лечить и можно ли вылечить хронический атопический дерматит
Как проявляется атопический дерматит? Почему хронический?
Какой врач лечит? Что обостряет заболевание?
Реально ли вылечить атопический дерматит?
Какой крем, мазь применять?
Где отдыхать больным АтД?
Отвечают врачи. (обновлено авг. 2022 г.)
Атопический дерматит (АтД) – хроническое иммунное воспаление кожи, вызванное наследственными факторами и аллергиями (пищевая, астма, ринит), которое врачи диагностируют как хронический атопический дерматит.
На 2019 год доля атопического дерматита составляет от 5 до 30% из всех дерматозов для разных регионов, при этом аллергодерматозов из них – 50-60%. Заболеваемость АтД преобладает у детей — от 3% до 15% среди всех дерматозов. Исследователи отмечают рост заболеваемости АтД во всем мире.
Чем отличаются «детская экзема», «диатез» и атопический дерматит?
Традиционные наименования «детская экзема» или «диатез» у детей раннего возраста по сути являются атопическим дерматитом (АтД), в ВОЗ также принято решение обозначать эти патологии как АтД.
Как атопический дерматит становится хроническим?
На данный момент считается, что заболевание является следствием “соединения” генетических и средовых факторов.
По статистике постановка диагноза “Атопический дерматит” во взрослом возрасте незначительна (поздняя манифестация), в 60-70% случаев диагноз устанавливают уже в первые месяцы жизни ребенка. Затем наблюдается хронизация процесса под воздействием внешних факторов окружающей среды и физиологического состояния человека, зависящее от возраста, пола, наследственности, образа жизни и т.д.. Так заболевание переходит в хроническую форму – хронический атопический дерматит.
Симптомы и какой врач лечит АтД
Проявление заболевания высыпания, сопровождающиеся зудом и шелушением кожи, часто рецидивирующее.
Локализация очагов у детей в области лица, рук и коленей, у подростков – спина, области живота и паха.
Сильный зуд мешает спать, люди с АтД становятся раздражительными, а дети капризными.
Лечение проводит врач аллерголог, так как
60% аллергодерматозы или дерматолог.
Что такое атопический дерматит?
Атопический дерматит – это одно из самых распространенных заболеваний аллергического характера, проявляющееся в тяжелой форме, поражая кожу. Заболевание дерматитом обусловлено генетически и, к сожалению, является хроническим. Проявления атопического дерматита достаточно типичны.
Основным клиническим симптомом атопического дерматита можно считать кожный зуд. Он встречается во всех возрастных группах.
Заболевание является местным проявлением внутренних нарушений в иммунной системе.
При диагнозе атопический дерматит, прежде всего, лечение должно иметь комплексный характер и способствовать нормализации общих функций иммунной системы. В связи с этим, ключевая роль при лечении заболевания должна отводиться иммунотропным препаратам или, по-другому – иммуномодуляторам.
Какой крем от атопического дерматита применять?
Во врачебной практике, для лечения атопического дерматита, не первый год применяется препарат Тимоген, который выпускается в форме крема, спрея для носа, а также – в парентеральной форме.
(Информация о применении Тимогена для специалистов)
Хоть в медицине и был сделан огромный шаг вперед в этой области, вопрос о том, как же лечить атопический дерматит, по-прежнему стоит достаточно остро. Проблема лечения дерматита является серьезное и требует как совместной работы врача с пациентом, так и поддержки больного со стороны членов его семьи.
Другие препараты для лечения в форме крема: Адвантан, Нафтадерм линимент, Элидел
Как проявляется атопический дерматит?
Обычно первые проявления атопического дерматита начинаются в детстве. Тем не менее, известны случаи, когда заболевание давало о себе знать и в более позднем возрасте.
У половины больных первые признаки атопического дерматита возникают уже на первом году жизни. Из них у 75% первые симптомы можно обнаружить в возрасте от 2 до 6 месяцев. Более редкими являются случаи, когда у пациентов обнаруживают дерматит в период от года до 5 лет жизни. Наиболее редким случаем является появление клинической картины в 30-летнем возрасти или даже в 50-летнем.
Лица мужского пола, по статистике, являются более подверженными заболеванию АтД.
На всех стадиях атопического дерматита отмечается интенсивный кожный зуд, а также повышенная кожная реактивность к разным раздражителя.
Обычно зуд является предшественником кожной сыпи и меняет свою интенсивность в течение дня, усиливаясь к вечеру.
Впоследствии зуда на коже возникают неприятные высыпания, отеки и расчесы.
Атопический дерматит у детей
Диагностика и симптомы атопического дерматита у детей
Понятие “атопический дерматит” не слишком распространено вне медицинских кругов. В простонародье дерматит обычно называют диатезом, в медицине, тем не менее, такого понятия не существует. При этом различают стадии атопического дерматита: самую раннюю, младенческую, которую и называют диатезом, детскую, а также подростково-взрослую (позднюю).
Младенческая, самая ранняя стадия, – это период до 2-х лет. На коже ребенка появляются пятна красного цвета, локализованные чаще всего на лице (на щеках и на лбу). Протекает дерматит достаточно остро: пораженные участки намокают, возникает отечность, образуются корочки. Кроме лица, дерматиту могут быть подвержены и другие участки тела (ягодицы, голени, волосистая часть головы). Острую стадию характеризует покрасневшая кожа и папулезные элементы (кожные бугорки).
Период обострения дерматита характеризуется тем, что папулы и красные пятна в основном появляются в кожных складках, за ушами, на поверхности локтевых или коленных суставов. Кожа становится сухой и начинает шелушиться. В последствии, у ребенка появляется, так называемое, “атопическое лицо”. Усиленная пигментация вокруг глаз, дополнительные кладки на нижнем веке, а также тусклые цвет кожи характеризуют “атопическое лицо”.
Если же стадия атопического дерматита не является обостренной, то чаще всего дерматит проявляется в виде сухости кожных покровов, а также трещин на коже на тыльных поверхностях кистей и в области пальцев.
Осложнения атопического дерматита у детей
Атрофия кожи, наряду с присоединением бактерий пиодермии, при атопическом дерматите, являются одними из наиболее частых осложнений.
Стоит помнить, что при лечении атопического дерматита, следует избегать расчесываний кожи, так как они нарушают барьерные и защитные свойства кожи, сказываясь достаточно пагубно. Интенсивное расчесывание может способствовать развитию микробных инфекций и возникновению грибковой флоры.
При пиодермии на коже образуются гнойнички, которые через какое-то время подсыхают, а на их месте образуются корочки. Высыпания могут быть локализованы совершенно разнообразно. Бактерии пиодермии вызывают повышение температуры и нарушение общего самочувствия у человека.
Еще одно довольно часто возникающее при атопическом дерматите осложнение – это вирусная инфекция. На коже появляются пузырьки, наполненные прозрачной жидкостью. Провоцирует это явление вирус герпеса, который является возбудителем, так называемой, простуды на губах. Подобные высыпания часто образуются в области воспалительных очагов, но также могут поражать и здоровую кожу или слизистую оболочку (полости рта, половые органы, глаза, горло).
Грибковое поражение также является частым осложнением при атопическом дерматите. Чаще всего от грибка страдают ногти, волосистая поверхность головы и кожный складки. Это характерно для взрослых. В детском возрасте же чаще всего грибок поражает слизистую оболочку полости рта.
И бактериальные, и грибковые поражения могут иметь место одновременно.
Примерно у 80% пациентов, которые страдают атопическим дерматитом, нередко возникает бронхиальная астма или ринит аллергического характера. Обычно это происходит в позднем детском возрасте.
Лечение атопического дерматита у детей
Задаваясь вопросом о том, как лечить атопический дерматит, в первую очередь, стоит помнить, что лечение не следует начинать самостоятельно. Для установления точного диагноза и назначения лекарственных препаратов стоит обратиться к врачу. Это обусловлено тем, что ряд серьезных заболеваний имеет очень схожие с дерматитом симптомы. Самостоятельное лечение может поставить здоровье и даже жизнь ребенка под угрозу.
Более того, не стоит самостоятельно продлевать курс лечения лекарственными препаратами. Побочные действия имеют любые лекарственные препараты, и, даже если они помогают справиться с недугом, при неправильной методике лечения, эти побочные действия могу дать о себе знать.
Общие принципы или как лечить атопический дерматит:
Также следует помнить, что при обострение дерматита, методики лечения отличаются от тех, что рекомендованы при обычном течении болезни.
И помните, что атопический дерматит (АтД) – это хроническое заболевание, которое требует достаточно длительного лечения, даже если обострение заболевания отсутствует.
Гипоаллергенная диета при атопическом дерматите у детей
Важно помнить, что только врач может поставить точный диагноз и назначить адекватное лечение.
При этом вылечить атопический дерматит полностью невозможно, так как это хроническое заболевание. Тем не менее, существуют методы и средства, способные уменьшить покраснения и устранить зуд.
Прежде всего, стоит попытаться устранить аллерген, который может вызывать у ребенка негативную реакцию.
Принимая во внимание степень обострения дерматита, нужно обуспечивать бережный уход за кожей малыша.
Возможны случаи, когда аллергические воспаления протекают без явных клинических воспалений, при этом изменяются свойства кожи. Влажность и проницаемость кожи страдают в первую очередь. Для устранения симптомов хорошо помогает лечебная косметика. Нарушенные свойства кожных покровов хорошо восстанавливаются с помощью витаминизированной косметики.
Важное место занимает особая диета, при лечении дерматита. В периоды обострения за питанием следует следить особо внимательно. Смягчить диету можно, если нет обострения заболевания.
Сохранение грудного вскармливания на максимально долгий срок (не менее 6 месяцев) является ОЧЕНЬ ВАЖНЫМ элементом для здоровья ребенка. Продукты, способные вызвать обострение аллергии, мама должна исключить из рациона.
Новорожденного ребенка, как и в первый год его жизни, важно правильно купать. Мылом пользоваться нельзя. Рекомендуется использовать специализированные шампуни, а лучше – лечебные.
Молочный белок, яйца, рыба, арахис и соя – это одни из наиболее распространенных аллергенов. Нужно не забывать, что, даже если вы не подвержены этому, существует потенциальный риск развития пищевой аллергии у ребенка.
В разном возрасте проявления аллергии различны. На первом-втором году жизни у детей явно преобладает пищевая аллергия.
У маленьких детей лечение пищевой аллергии – достаточно сложный процесс. Для ребенка и его мамы, в период кормления, необходимо грамотно подобрать диету – это один из главных принципов, помогающих лечению АтД.
Профилактика у детей
При профилактике и лечении атопического дерматита существуют два основных принципа: это создание гипоаллергенной среды, для устранения контакта с аллергенои и, конечно же, соблюдение особой диеты. Если не следовать данным принципам, эффективность лечения снижается в значительной степени.
По сути, построение гипоаллергенной среды – это соблюдение особого образа жизни. Главное целью является устранение факторов, которые потенциально могут вызывать раздражение кожи, провоцируя тем самым обострение дерматита.
Для профилактики атопического дерматита и создания гипоаллергенной среды существуют следующие рекомендации:
Ошибки при отдыхе с ребенком больным атопическим дерматитом
Ребенку, который болеет атопическим дермтаитом, нельзя загорать – об этом стоит помнить родителям. Распространенной ошибкой является пребывание больного на солнце в течение длительного времени. Несмотря на то, что это может привести ко временным улучшениям, в дальнешем, сильное оюбострение заболевания практикчески неизбежно.
Где отдыхать больным атопическим дерматитом?
Больным атопическим дерматитом показан сухой морской климат.
Благоприятным является побережье Азовского моря и другие места отдыха с теплым, но сухим климатом.
Что вызывает обострение дерматита? Какие факторы, провоцируют рецидивы?
Диета и образ жизни больных с АтД
У больных атопическим дерматитом в еде не должны пристутствовать аллергены, а диета должна быть специальная, строго предписанная врачом.
Существуют продукты, употребление которых следует свести к минимуму при дерматите:
– Строго не рекомендуется употребление морепродуктов, шоколада,цитрусовых, орехов, рыбы, кофе, майонеза, баклажанов, горчицы, специй, томатов, красного перца, молока, яиц, сосисок, колбас, грибов, газированных напитков, клубники, земляники, меда, арбузов, ананасов.
– Категорически запрещен алкоголь.
– Можно: крупяные и овощные супы; вегетарианские супы; масло оливковое; масло подсолнечное; отварной картофель; каши из гречневой, рисовой, овсяной круп; молочнокислые продукты; огурцы; петрушку; чай; отрубной или цельнозерновой хлеб; сахар; укроп; яблоки печёные; биойогурты без добавок; однодневный творог; простоквашу компот из яблок или из сухофруктов (кроме изюма).
Все факторы, которые усиливают потение и зуд (например, физическая нагрузка) стоит избегать. Нужно контролировать воздействие температуры и влажности, избегая их крайних значений. Влажность воздуха, которая считается оптимальной – 40%. Сушка вещей должна проходить вне комнаты, где находится больной. Больны противопоказан оносить одежду из грубых тканей. Перед ноской новой одежды ее необходимо тщательно простирывать.
При стирке одежды и постельных принадлежностей нужно стараться использовать минимальное количество кондиционера для белья, после чего белье нужно дополнительно прополоскать. Стоит исключить использование средств личной гигиены, содержащих спирт.
По возможности следует избегать стрессовых ситуаций.
1-2 раза в неделю следует проводить смену постельного белья. Очень важно обеспечить устранение источников скопления пыли и плесени. Телевизор, компьютер, бытовую технику из спальни больного атопическим дерматитом следует убрать. Легкая влажная уборка проводится 1 раз в день, генеральная уборка не реже 1 раза в неделю.
Очень рекомендовано на кухен разместить вытяжку. В спальне полезно установить очиститель воздуха. Кондиционеры с фильтром на выходе хороши в жаркое время года.
В доме, где находится больной, нельзя курить.
При дерматите большое внимание следует уделять водным процедурам. Не стоит пользоваться обычным мылом, предпочтительнее всего использовать масло для душа или лечебный шампунь.
После душа больному обязательно необходимо смазать кожу увлажняющими средствами.
Длительное пребывание на солнце противопоказано всем страдающим от дерматита пациентам.
Не стоит ни в коем случае расчесывать и растирать кожу, иначе все средства для лечения атопического дерматита будут неэффективны.
Реально ли вылечить атопический дерматит?
К сожалению, заболеванию, способствует множество факторов. Обычно атопический дерматит обусловлен генетической предрасположенностью. Кроме того, на его развитие оказывают влияние факторы окружающей среды. Под влиянием иммунологической реакции организма нарушается функциональное состояние кожного барьера, изменяется реактивность сосудов и нервов, что отражается в виде описанных ранее симптомов.
Этот факт подтверждают и исследования – в 30-60% случаев заболевание персистирует и во взрослом возрасте.
Однако разрешение клинических проявлений заболевания все же возможно, для этого необходимо:
Атопический дерматит– хроническое заболевание. Несмотря на развитие медицины, к сожалению, вылечить атопический дерматит нельзя, но вполне реально контролировать его течение.
Сравнение препаратов для лечения атопического дерматита
Препарат: Элоком крем/мазь/лосьон
Состав, действие препарата: Глюкокортикостероид – мометазон; потивовоспалительное, противозудное
Показания к применению:
Дерматит, простой лишай, солнечная крапивница; использовать только по назначению врача и при строгом соблюдении инструкции
Побочные эффекты / особые рекомендации:
Не рекомендован детям до 2 лет, беременным и кормящим женщинам, не рекомендуется использовать более 2 недель, при длительном использовании может возникнуть подавление функции гипоталамо-гипофизарно-надпочечниковой системы, а также симптомы надпочечниковой недостаточности после отмены препарата, следствие этого у детей замедление роста.
Препарат: Адвантан мазь/мазь жирная/крем/эмульсия
Состав, действие препарата: Глюкокортикостероид Метилпреднизалона ацепонат; противозудное; противовоспалительное
Показания к применению:
Дерматит, экзема, термические и химические ожоги; использовать только по назначению врача и при строгом соблюдении инструкции
Побочные эффекты / особые рекомендации:
Не рекомендован детям до 2 лет, беременным и кормящим женщинам, не рекомендуется использовать более 2 недель, при длительном использовании может возникнуть подавление функции гипоталамо-гипофизарно-надпочечниковой системы, а также симптомы надпочечниковой недостаточности после отмены препарата, следствие этого у детей замедление роста.
Препарат: Тимоген крем
Состав, действие препарата: Тимоген – иммуностимулятор; вследствие восстановления иммунитета клетки оказывает противовоспалительное, противозудное, регенерирующее, заживляющее действия
Показания к применению:
Дерматит, Дерматит, осложненный вторичной инфекцией, экзема, механические, термические и химические травмы кожных покровов.
Побочные эффекты / особые рекомендации:
В редких случая возможны аллергические реакции на вспомогательные вещества.
Препарат: Нафтадерм линимент
Состав, действие препарата: Линимент нафталанской нефти; противозудное, противовоспалительное, антисептическое, смягчающее, болеутоляющее
Показания к применению:
Псориаз, экзема, атопический дерматит, себорея, фурункулез, раны, ожоги, пролежни, радикулит, невралгия
Побочные эффекты / особые рекомендации:
Выраженная анемия, почечная недостаточность, гиперчувствительность, склонность к кровоточивости слизистых, только после консультации при беременности и кормлении грудью и применение у детей, пачкает белье, имеет своеобразный запах, может возникнуть сухость кожи
Препарат: Элидел крем
Состав, действие препарата: пимекролимус- иммуносупрессант, противовоспалительное, противозудное
Показания к применению: Атопический дерматит, экзема
Побочные эффекты / особые рекомендации:
С осторожностью применять беременным и кормящим грудью женщинам, а также детям до 2 лет, при ослаблении иммунитета возникает опасность появления инфекций и иммунодефицита организма.
Не нашли ответа на вопрос?
Задайте вопросы по применению Тимогена врачу онлайн, и вы получите профессиональный ответ специалиста. Исследовательский отдел фармацевтической компании производителя МБНПК «Цитомед» ведет исследования и разработку новых лекарств в России, подробнее о нас здесь.
Атопический дерматит
Кандидат медицинских наук Ирина Марковна Корсунская; доцент кафедры дерматологии Российской медицинской академии последипломного образования врачей, кандидат медицинских наук, врач КВД № 5 Евгения Викторовна Дворянкова
ЧТО ТАКОЕ АТОПИЧЕСКИЙ ДЕРМАТИТ, ПОЧЕМУ ОН ВОЗНИКАЕТ?
Причиной развития атопического дерматита является повышенная чувствительность организма человека к различным воздействиям окружающей среды. Это свойство наследуется ребенком от родителей. Но совершенно необязательно, что кто-то из родителей также должен страдать этим заболеванием. И необязательно у родителей, страдающих атопическим дерматитом, должен родиться ребенок с таким же заболеванием.
Для того чтобы максимально помочь своему ребенку, нужно хорошо знать причины возникновения атопического дерматита и выполнять некоторые правила поведения для родителей.
КОГДА АТОПИЧЕСКИЙ ДЕРМАТИТ МОЖЕТ НАЧАТЬСЯ И КОГДА ЗАКОНЧИТСЯ?
Атопический дерматит протекает с периодическими обострениями и улучшениями. Чаще всего он начинается у детей с первого года жизни. Однако симптомы этого заболевания могут впервые проявиться не только в детстве, но даже и в более позднем, зрелом возрасте.
КАКОВЫ ЖЕ ПРОЯВЛЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА?
Обязательными признаками атопического дерматита являются зуд, сухость кожи и появление высыпаний в местах, типичных для этого заболевания. Клинические проявления атопического дерматита очень многообразны и зависят от возраста, в котором проявляется заболевание.
У детей в возрасте от 2 месяцев до 2-3 лет атопический дерматит проявляется покраснением и отечностью кожи, появлением мелких пузырьков, мокнутием с последующим шелушением и образованием корочек. При этом поражается кожа щек, лба, разгибательных поверхностей рук и ног, ягодиц. К 2-3-летнему возрасту заболевание может пройти, но нередко оно переходит в следующую фазу.
В возрасте от 3 до 12 лет при атопическом дерматите высыпания более сухие, чем у малышей, и появляются они в локтевых и подколенных складках, на сгибательных поверхностях предплечий, на тыле кистей.
При наружной терапии атопического дермаитита широко применяются средства, направленные на устранение сухости кожи. К ним относится Топикрем, разработанный французской фармацевтической лабораторией Нижи.
ЧТО ВЫЗЫВАЕТ ОБОСТРЕНИЕ АТОПИЧЕСКОГО ДЕРМАТИТА?
У большинства детей первого года жизни атопический дерматит является реакций на введение новых пищевых продуктов. При этом причиной аллергической реакции может стать практически любой пищевой продукт. Кроме этого, аллергическую реакцию и обострение атопического дерматита могут вызвать шерсть животных, бытовая пыль, пыльца растений, различные лекарства, химические вещества, консерванты, ароматизаторы и т.д.
У детей более старшего возраста обострение атопического дерматита также вызывают: психоэмоциональные нагрузки, страх, перевозбуждение, сезонные изменения погоды (наиболее часты обострения ранней весной и поздней осенью), неблагополучная экологическая обстановка.
МОЖНО ЛИ ОГРАНИЧЕНИЯМИ В ДИЕТЕ ИЗБАВИТЬСЯ ОТ АТОПИЧЕСКОГО ДЕРМАТИТА?
Безусловно, пищевая аллергия у детей, особенно младшего возраста, является одной из основных причин обострения атопического дерматита, но, к сожалению, не единственной. Атопический дерматит вылечить одной диетой нельзя, поскольку он возникает не только из-за аллергии на пищевые продукты.
Естественно, что продукты, вызывающие обострение болезни, следует исключить из рациона на какое-то время, но не обязательно на всю оставшуюся жизнь. Ребенок растет, изменяется его пищеварительная и иммунная система. И со временем он может избавиться от непереносимости какого-то продукта.
КАКИЕ ПРОДУКТЫ НЕ СЛЕДУЕТ ДАВАТЬ РЕБЕНКУ С АТОПИЧЕСКИМ ДЕРМАТИТОМ?
МОЖНО ЛИ КУПАТЬ РЕБЕНКА С АТОПИЧЕСКИМ ДЕРМАТИТОМ?
Купать ребенка с атопическим дерматитом необходимо. Но вода для купания такого малыша должна быть достаточно мягкой. Очень хорошо добавлять в воду для купания специальные масла для ванной, которые подходят для кожи вашего ребенка. При этом не стоит увлекаться отварами и настоями лечебных растений, таких, как ромашка, чистотел, череда. Существует несколько ошибочное мнение, что использование этих растений хорошо для детей с проблемной кожей.
Нередко у малышей, болеющих атопическим дерматитом, обострение заболевания развивается вследствие аллергии как раз на эти целебные травы.
МОЖНО ЛИ ПОЛЬЗОВАТЬСЯ КАКИМИ-ЛИБО КОСМЕТИЧЕСКИМИ СРЕДСТВАМИ ДЛЯ УХОДА ЗА КОЖЕЙ РЕБЕНКА С АТОПИЧЕСКИМ ДЕРМАТИТОМ?
Кожа детей, страдающих атопическим дерматитом, чрезвычайно суха и поэтому легко повреждаема. Такая кожа плохо выполняет свои защитные функции. Поэтому кожу малыша с атопическим дерматитом обязательно нужно хорошо увлажнять и смягчать.
Сейчас существуют различные крема, масла, пенки для купания, созданные специально для ухода за кожей детей, страдающих атопическим дерматитом. Но все же о том, какое средство подходит вашему ребенку, нужно спросить у лечащего врача.
ЧЕМ ЛЕЧАТ АТОПИЧЕСКИЙ ДЕРМАТИТ?
Медикаментозное лечение атопического дерматита должен назначить врач, и оно может включать лекарственные препараты как для приема внутрь, так и для наружного применения.
В настоящее время существует ряд препаратов, представленных ведущими фармацевтическими компаниями, например, Фенистил4, Деситин5, и многие другие.
Эти препараты быстро и эффективно устраняют зуд и воспаление на коже и разрешены для применения у детей грудничкового возраста.
Препараты для приема внутрь, которые назначают больным атопическим дерматитом, устраняют зуд и высыпания на коже, регулируют процессы пищеварения.
Для наружного применения используют различные кремы, мази, пасты, жидкости, снимающие зуд и воспаление кожи, антисептики. В тяжелых случаях врач может назначить и препараты, содержащие гормоны.
КАК ЕЩЕ МОЖНО ПОМОЧЬ РЕБЕНКУ С АТОПИЧЕСКИМ ДЕРМАТИТОМ?
Очень важно обеспечивать ребенку, страдающему атопическим дерматитом, психологический комфорт. Стрессы и психологические перегрузки очень часто бывают причиной обострения заболевания. Кроме этого, постоянный зуд приводит к нарушению сна у детей и становится причиной капризов и плохого настроения. Поэтому по возможности нужно оберегать своего малыша от стрессов.
Атопический дерматит, современная стратегия в терапии

Рассмотрены подходы к диагностике и терапии атопического дерматита (АтД), фенотипы АтД и современные представления о патогенезе этого заболевания, основные принципы комплексного лечения детей с АтД, включая диетотерапию и препараты для системной и наружн
Approaches to the diagnostics and therapy of atopic dermatitis (AtD) were studied, as well as AtD phenotypes and modern views on pathogenesis of this disease, main principles of complex therapy for children with AtD, including dietary therapy and preparations for systemic and topical AtD therapy.
Атопический дерматит (АтД) — широко распространенное хроническое воспалительное заболевание кожи, в развитии которого участвуют сложные генетические и иммунные механизмы [1–3]. Заболевание возникает в раннем детском возрасте, особенно у детей с наследственной предрасположенностью к атопии, характеризуется рецидивирующим течением, возрастными особенностями локализации и морфологии очагов воспаления. Многочисленные исследования и клинические наблюдения свидетельствуют о различных фенотипах АтД, обуславливающих неодинаковый ответ и эффективность на проводимую стандартную терапию, что связано с многообразием триггерных факторов и разнообразием факторов окружающей среды в разных странах мира, влияющих на течение заболевания [4, 5]. В настоящее время большинство исследователей выделяют группу больных с ранним дебютом заболевания и высоким риском развития респираторных проявлений аллергии, таких как бронхиальная астма и аллергический ринит. Отмечено, что сопутствующие заболевания достоверно чаще развиваются у детей раннего возраста с тяжелым течением АтД [6].
В последние годы наблюдается существенный прогресс в изучении генетических и патофизиологических механизмов АтД. Все это дает мощный импульс для разработки новых терапевтических подходов с позиций стратегической и персонифицированной медицины. Однако, несмотря на многочисленные исследования, механизмы, вызывающие воспаление в коже при АтД, остаются до конца не раскрытыми. Предполагают, что, помимо иммунных факторов, воспаление в коже обусловлено нейропептидами, вызывающими мучительный зуд и механическое повреждение кожи вследствие расчесывания, которое, в свою очередь, приводит к высвобождению провоспалительных цитокинов кератиноцитами [7, 8]. C другой стороны, в условиях нарушения функций эпидермального барьера развивается иммунное воспаление в коже в ответ на внешнее воздействие аллергенов/антигенов [9]. Многие исследования доказали роль IgE-сенсибилизации при АтД [7, 10]. Возможность формирования сенсибилизации организма в ответ на чрескожное введение аллергена показана у пациентов с аллергией к пыльцевым и пищевым аллергенам [11, 12]. Однако не всегда IgE-опосредованные реакции лежат в основе развития клинической симптоматики заболевания. Это дало повод для выделения «IgE-независимого атопического дерматита».
Прогресс в понимании патогенеза АтД связан с открытием мутаций в гене, кодирующем филаггрин — белок, вырабатываемый кератиноцитами. Это показало, что в основе развития заболевания лежит генетически детерминированное нарушение функций эпидермального барьера [13–16]. В этой связи выделены две основные гипотезы патогенеза АтД. Первая гипотеза, «outside-to-inside» (снаружи — внутрь), согласно которой нарушение проницаемости и функции эпидермального барьера кожи является первичным в развитии иммунного ответа при АтД. Вторая гипотеза, «inside-to-outside» (изнутри — наружу), предполагает нарушения функции эпидермального барьера при АтД вторичными вследствие первичных изменений иммунного ответа. Данные гипотезы не противоречат друг другу. Все это еще раз подтверждает многофакторность АтД, а сочетание различных причинных факторов определяет полиморфизм клинических проявлений заболевания. Диагностические критерии заболевания, предложенные J. Hanifin и G. Rajka в 1980 г., усовершенствованы и модифицированы. В 2003 г. группой экспертов Американской академии дерматологии (American Academy of Dermatology, AAD) предложены модифицированные критерии диагностики АтД для детей и взрослых (табл. 1).
Разработаны диагностические шкалы для оценки степени тяжести АтД на основании субъективных и объективных показателей. Наиболее широко используются индексы SCORAD, EASI и IGA [18–21]. В клинической практике диагноз АтД устанавливают на основании клинических симптомов. Необходимо учитывать, что заболевание имеет определенные особенности клинического течения, которые зависят от возраста, тяжести течения, гендерных и расовых различий, воздействия инфекционных, неинфекционных аллергенов, ирритантов и психоэмоциональных факторов, а также ответа на терапию. В этой связи D. Y. M. Leung и соавт. [22] предлагают выделять следующие основные клинические фенотипы АтД (табл. 2).
В зависимости от механизмов развития выделят следующие фенотипы АтД (табл. 3).
Следует заметить, что различные фенотипы АтД нередко имеют общие черты и симптомы и в большинстве случаев доминирующая клиническая картина определяет соответствующий клинический фенотип заболевания. Очень важно, что выделение клинических фенотипов, установление провоцирующих факторов, определение генетических и биологических маркеров помогают в выборе адекватного лечения и профилактике развития респираторных проявлений аллергии (бронхиальной астмы и аллергического ринита) [23–25].
Согласно современным представлениям патогенез АтД обусловлен следующими механизмами:
1) нарушение эпидермального барьера на разных уровнях: физическом (pH кожи, роговой слой, десмосомы, плотные межклеточные контакты), биохимическом (липиды, органические кислоты, лизосомы, антимикробные пептиды) и иммунном (лимфоциты, нейтрофилы, моноциты, клетки Лангерганса) [26, 27];
2) нарушение иммунного ответа;
3) особенности микробиома кожи;
4) развитие IgE-зависимой специфической сенсибилизации к аллергенам;
5) аутоиммунные механизмы развития заболевания.
Нарушение функций эпидермального барьера приводит к избыточной трансэпидермальной потере воды. Уменьшение гидратация кожи за счет увеличения трансэпидермальной потери влаги создает благоприятные условия для хронического воспаления в коже, которое, в свою очередь, усиливает зуд, экскориации, образуя дополнительные входные ворота для S. aureus и других патогенов [28, 29]. В настоящее время доказано, что нарушения эпидермального барьера при АтД обусловлены генетическими мутациями гена филаггрина, белка, принимающего важнейшее участие в формировании эпителия. Филаггрин образуется из белка профилаггрина, который содержится в кератогиалиновых гранулах кератиноцитов. Ген филаггрина находится на 1q21.3 хромосоме, его мутации при АтД могут приводить к снижению способности корнеоцитов удерживать влагу, а также снижению эластичности и прочности кожи. Наряду с геном филаггрина в развитии заболевания могут участвовать и другие гены. Известны мутации генов белка псориазина, гены так называемого эпидермального дифференциального комплекса, белка клаудина [30, 31].
Иммунопатогенез АтД связан с участием различных популяций иммунокомпетентных клеток. Основными участниками иммунного ответа являются Т-лимфоциты, дендритные клетки, кератиноциты, моноциты и эозинофилы. В настоящее время существует концепция двухфазного иммунного ответа при АтД. Так, в первую фазу иммунного ответа при остром воспалении при АтД происходит активация Th2-иммунного ответа различными антигенами, проникающими через кожу, и выработка специфических IgE антител В-клетками. Активация синтеза IgE-антител — это ведущее патогенетическое звено в развитии АтД. При хроническом течении АтД происходит переключение Тh2-типа иммунного ответа на Th1-тип в то время, когда продукция цитокинов Th2-профиля резко уменьшается. Для этой фазы характерно повышение уровней ИЛ-12, ИЛ-5, ИЛ-8 и ИФН-γ, ИЛ-3 и GM-CSF. Иммунный ответ характеризуется не количеством Т-лимфоцитов, а изменением дифференцировки Т-лимфоцитов (Th0) и профиля их цитокинов. Роль ИЛ-4, ИЛ-5, ИЛ-12, ИФН-γ, ИЛ-31, ИЛ-10 в патогенезе АтД изучена достаточно хорошо. В то же время участие ИЛ-17, ИЛ-22 пока не раскрыто. Появляются сведения об участии ИЛ-25 в патогенезе этого заболевания. Исследование роли цитокинов в механизмах развития АтД крайне перспективно, поскольку именно нарушения в этой системе служат мишенью для разработки новых методов терапии. Большинство современных методов лечения АтД относятся к иммунотерапии, поскольку они направлены на коррекцию дисбаланса иммунного ответа и подавление патологических иммунных реакций. Активно развиваются новые иммунологически обоснованные методы терапии, к которым относятся не только традиционные фармакологические препараты, но и биологические агенты (цитокины, антитела и гибридные белки).
Успех терапии АтД во многом определяется комплексным подходом с использованием терапевтических мероприятий, среди которых следует выделить: элиминацию триггерных факторов, диетотерапию, системную и наружную терапию, а также психокоррекцию. В первую очередь следует исключить причинно-значимые в развитии заболевания факторы, необходимо удаление источников различных аллергенов из окружения ребенка.
Основной и неотъемлемой частью комплексного лечения детей с АтД является диетотерапия, основными принципами которой являются:
а) исключение из рациона питания доказанных непереносимых пищевых продуктов с соблюдением длительности элиминации;
б) элиминируемый продукт должен быть заменен на переносимый, сопоставимый по пищевой ценности, содержанию макро- и микронутриентов;
в) полноценное обеспечение физиологических потребностей организма в энергии, основных пищевых веществах, витаминах и минералах;
г) соблюдение квоты белка;
д) обеспечение в диете количества жира, составляющего не более 30% от суточной калорийности рациона;
е) дробный режим питания: 4–6-разовый прием пищи в зависимости от возраста.
Точное установление пищевого продукта, вызывающего развитие аллергических реакций, правильное определение длительности элиминации в значительной мере определяют эффективность диетотерапии.
В клинической практике нередко встречаются ситуации, когда элиминационные диеты назначаются без доказательства причинно-значимой связи с употреблением непереносимого пищевого продукта и развитием симптомов болезни. Все это приводит к необоснованному исключению многих продуктов питания из рациона ребенка и является причиной развития дефицитных состояний и/или недостаточности макро- и микроэлементов с соответствующими функциональными нарушениями. Несбалансированное питание и недостаточное поступление витаминов и микроэлементов существенно отражаются на общем состоянии ребенка, могут приводить к нарушению минерального и костного метаболизма и утяжелению кожного процесса.
Бесспорное преимущество в достижении положительных результатов лечения принадлежит персонализированной диетотерапии, которая дает возможность подбора индивидуального лечебного питания. Для диетотерапии молочной аллергии у детей первого года жизни, находящихся на искусственном вскармливании, используют следующие виды специализированных продуктов:
К лечебным смесям на основе глубокого гидролиза белков коровьего молока относятся: «Альфаре», «Альфаре Аллерджи», «Нутрилак Пептиди СЦТ», «Нутрилон Пепти Аллергия», «Нутрилон Пепти Гастро», «Пептикейт», «Симилак Алиментум», «Фрисопеп АС», «Фрисопеп». При неэффективности высокогидролизованных смесей используются смеси, содержащие свободные аминокислоты, которые назначаются как на короткий, так и длительный периоды.
Из других методов лечения АтД следует указать фототерапию и системную терапию, которые постоянно совершенствуются. Среди методов фототерапии наиболее эффективными считаются узкополосная средневолновая терапия с длиной волны 311 нм и ультрафиолетовая длинноволновая терапия с длиной волны 340–400 нм.
Препараты для системной терапии АтД, рекомендуемые при тяжелом течении болезни, представлены в табл. 4. Данные препараты обладают выраженным иммуносупрессивным или цитостатическим действием. Они способны подавлять пролиферацию Т-лимфоцитов и высвобождение провоспалительных цитокинов.
Данные литературы свидетельствуют, что каждый из представленных препаратов для системной терапии АтД может быть эффективным для конкретного больного. Однако они имеют ряд побочных реакций, для предупреждения которых следует строго придерживаться выполнения инструкций к данным препаратам. Очень важно оценивать риск и пользу при назначении этих препаратов.
В период обострения АтД, протекающего с выраженным зудом кожных покровов, нарушением сна, имеющих другие аллергические появления, назначаются антигистаминные препараты.
Характерные особенности АтД, отличающие его от других заболеваний кожи, требуют постоянного применения средств наружной терапии. В клиническую практику предложен и внедрен новый подход к проведению наружной терапии АтД. Смысл этого подхода заключается в использовании активных наружных средств не только в период обострений, но и в период ремиссий, когда сохраняются патологические изменения в коже даже без видимых признаков воспаления [31–33]. В соответствии с клиническими проявлениями заболевания и локализацией очагов поражения используются различные лекарственные средства и различные их формы. Для купирования острых проявлений АтД применяются нестероидные и стероидные противовоспалительные наружные средства (табл. 5).
Эффективность топических кортикостероидов при АтД хорошо изучена в многочисленных исследованиях. Они по-прежнему остаются «золотым стандартом» для лечения обострений АтД. Они обладают противовоспалительным, противоаллергическим, иммуносупрессивным и антипролиферативным эффектами, которые реализуются через достаточно хорошо изученные механизмы. Они тормозят синтез цитокинов ИЛ-1, ИЛ-3, ИЛ-4, ИЛ-5, ИЛ-6, ИЛ-8, GM-CSF. Противовоспалительный эффект осуществляется за счет связывания с глюкокортикостероидными (ГКС) рецепторами, расположенными внутри клеток-мишеней. На клеточном уровне выраженное противовоспалительное и антипролиферативное действие топических ГКС связано с ингибированием маркеров воспаления в эндотелиальных клетках и молекул адгезии эндотелия сосудов. Универсальный механизм действия топических ГКС позволяет эффективно контролировать АтД на любой стадии болезни. В настоящее время выделяют несколько классов топических ГКС в зависимости от степени их активности (в Европе I–IV, в США — I–VII).
Топические ГКС применяют строго в соответствии с инструкциями. Они наносятся на пораженные участки кожи 1–2 раза в сутки, длительность до 5–10 дней. Побочные эффекты возникают в случаях неконтролируемого длительного применения без учета локализации очагов поражения.
Для восстановления функций эпидермального барьера в настоящее время используют целый ряд увлажняющих средств, или эмолентов. Регулярное использование этих средств составляет основу базовой терапии АтД. Средства по уходу за кожей в зависимости от цели их применения подразделяют на очищающие, увлажняющие, питательные и противовоспалительные. Их подразделяют также на традиционные (индифферентные) и современные средства лечебной дерматологической косметики [34]. Вещества (вазелин, силикон, парафин) создают на поверхности кожи водонепроницаемую пленку и предотвращают потерю влаги и устраняют сухость кожи. Гигроскопические вещества (глицерин, гиалуроновая кислота, компоненты естественного увлажняющего фактора: мочевина, аминокислоты и др.) способны удерживать влагу. Репаративные вещества (декспантенол, витамины) способствуют регенерации кожи. Комплексы микроэлементов (медь, цинк, марганец) обладают заживляющими свойствами. Клиническая эффективность эмолентов при АтД была продемонстрирована в нескольких мультицентровых исследованиях [35–38]. Особенно важно сочетать эмоленты с топическими ГКС, что позволяет достичь «стероидсберегающего эффекта» и уменьшить потребность применения активных противовоспалительных средств [39].
В настоящее время активно изучаются топические препараты из группы ингибиторов фосфодиэстеразы-4, фермента, который регулирует метаболизм циклического аденозинмонофосфата (цАМФ) в иммунных клетках [40]. Они подавляют все фазы воспаления (синтез и продукция провоспалительных цитокинов, выделение свободных радикалов, пролиферация фибробластов, выделение протеолитических ферментов). Для терапии АтД предложены топические формы (крем ципамфиллина и крем крисоборола), эффективность которых в настоящее время исследуется.
В последние годы большой интерес вызывают препараты таргетной терапии, действие которых направлено на определенные иммунопатогенетические механизмы АтД (табл. 6), а именно повышение устойчивости к воздействию специфических антигенов, подавление Th2-иммунного ответа, а также воздействие на определенные белки, которые участвуют в развитии воспаления.
Некоторые препараты, такие как омализумаб, ингибиторы ФНО-α, ИФН-γ, пока не зарегистрированы для лечения АтД. Они применяются при других аллергических и воспалительных заболеваниях.
Активно изучается эффективность и безопасность целого ряда биологических препаратов (рекомбинантных и человеческих), воздействующих на определенные мишени: антагонисты ИЛ-1R, ИЛ-2, ИЛ-4, ИЛ-5, ФНО-α и его рецепторов, ИЛ-8, ИЛ-31. Интересны исследования, посвященные изучению применения препаратов ИФН-γ при АтД [41].
Наиболее перспективным и обнадеживающим препаратом является дупилумаб, который обладает направленным действием на α-субъединицу рецептора ИЛ-4 (ИЛ4-Rα], которая является общей для рецепторов ИЛ-4 и ИЛ-13. Данный препарат уже зарегистрирован в ряде стран Европы, Азии и Америки.
Таким образом, очевидно, что системная иммунотерапия не может быть одинаково эффективна для всех больных АтД. Для них нужна индивидуальная схема лечения в зависимости от участия конкретных иммунных механизмов в каждом конкретном случае. Системная иммунотерапия показана при отсутствии контроля заболевания с помощью стандартных схем терапии. Они показаны в тех случаях, когда тяжесть течения АтД существенно влияет на повседневную активность, психоэмоциональное состояние пациента и оказывает негативное влияние на качество жизни больного.
Еще одним методом, широко применяемым при АтД, является энтеросорбция, смысл которой заключается в выведении из организма аллергенов и токсинов. Для этого используются энтеросорбенты — препараты медицинского назначения, обладающие высокой сорбционной емкостью, не разрушающиеся в желудочно-кишечном тракте (ЖКТ) и способные связывать экзо- и эндогенные вещества путем адсорбции, ионообмена или комплексообразования.
Особый интерес представляет «Комплекс с пектином Жидкий уголь для детей», в состав которого входит пектин, инулин и экстракт семян фенхеля. Пектин — пищевое волокно, которое обладает адсорбирующим действием и поэтому связывает и выводит из организма тяжелые металлы, радионуклиды, аллергены, токсические вещества, а также защищает слизистые от раздражения за счет обволакивающего действия. Пектин обладает более высокой сорбционной емкостью по сравнению с другими сорбентами на основе пищевых волокон, лигнина и активированного угля, не травмирует слизистую оболочку желудочно-кишечного тракта и способствует ее репарации. Второй компонент данного комплекса — инулин, который является эффективным пребиотиком. Инулин утилизируется бифидо- и лактобактериями, способствует их росту. При приеме инулина происходит улучшение нарушенного баланса микроорганизмов в кишечнике. Инулин обладает «обволакивающим действием», защищая слизистые оболочки желудка и частично кишечника от механического раздражения пищей. Инулин способен уменьшить действие токсических веществ при попадании в желудок. Третий компонент комплекса — экстракт плодов (семен) фенхеля. Основной составляющей экстракта фенхеля является эфирное масло, которое содержит трансанетол, фенхон, эстрагол, лимонен и другие компоненты. Кроме того, в состав входят флавоноиды, жирные кислоты и сахара.Препараты плодов фенхеля стимулируют пищеварение, усиливают секрецию и перистальтику ЖКТ, обладают спазмолитическим, ветрогонным, антимикробным и слабым противовоспалительным действием.
По данным клинического исследования применение «Комплекса с пектином Жидкий уголь для детей» в комплексной терапии АтД у детей по сравнению со стандартной терапией позволило уменьшить тяжесть основных симптомов заболевания, сократить сроки купирования гиперемии кожи на 27,7%, зуда кожи на 41,2%, сухости кожи на 20,3%, а также сократить сроки купирования запора на 24,6% [42].
Актуальным на сегодняшний день является поиск значимых специфических иммунологических и воспалительных маркеров АтД. Это поможет для разработки новых лекарственных средств направленного действия, а также даст возможность заранее проводить отбор пациентов, которым необходимо лечение определенными препаратами, что существенно повысит эффективность терапии.
Литература
* ФГБУН ФИЦ ПБ, Москва
** ФГАОУ ВО РУДН, Москва
Атопический дерматит, современная стратегия в терапии/ В. А. Ревякина, А. В. Таганов, Е. Д. Кувшинова, И. А. Ларькова, В. А. Мухортых
Для цитирования: Лечащий врач № 5/2019; Номера страниц в выпуске: 32-37
Теги: заболевания кожи, высыпания, зуд, аллергия


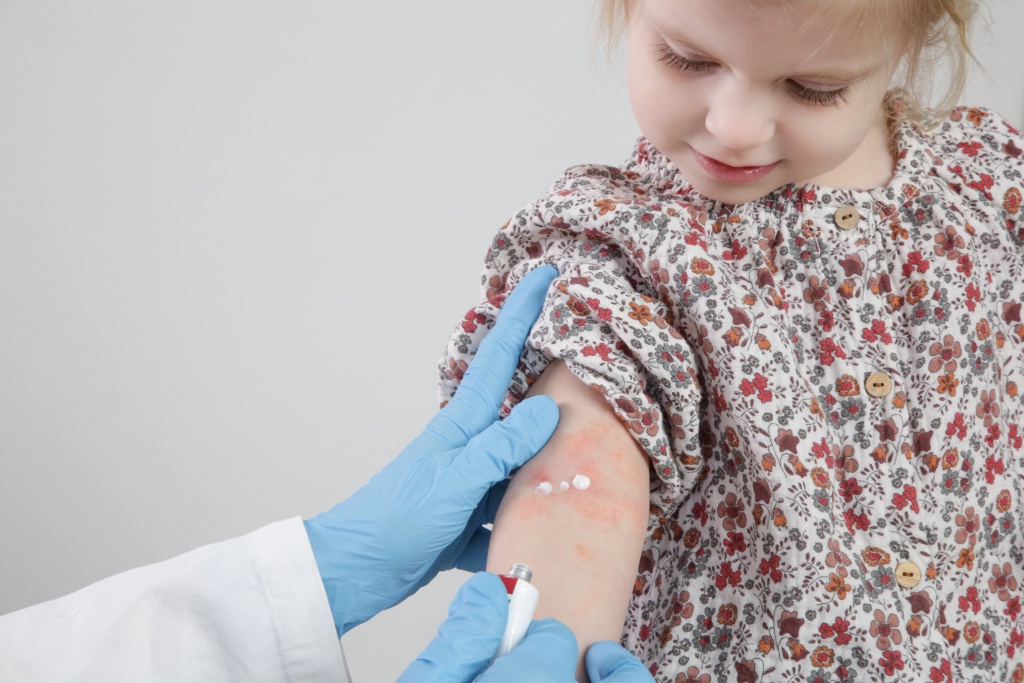

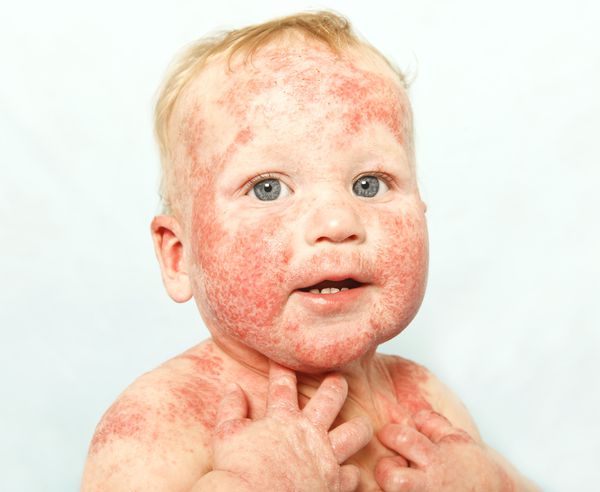
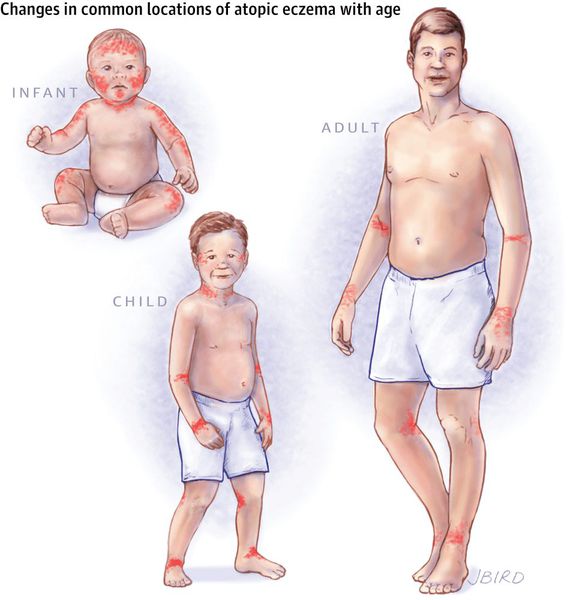
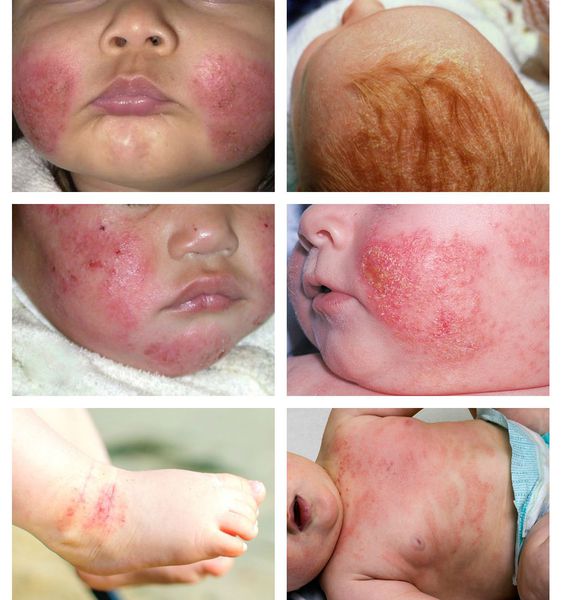
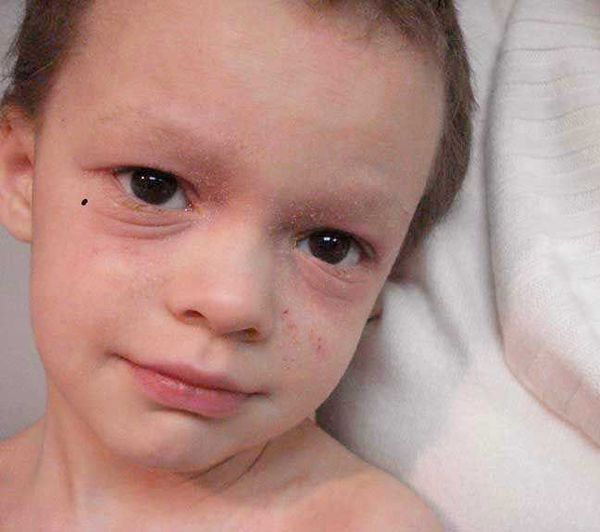
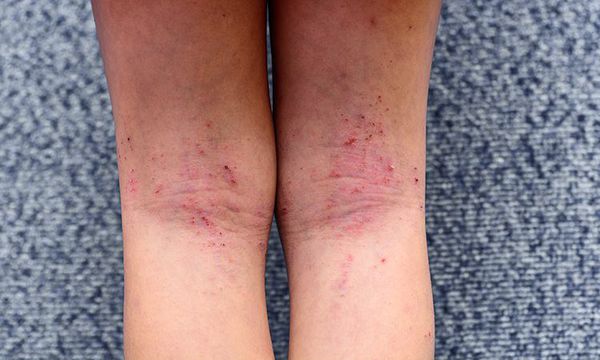
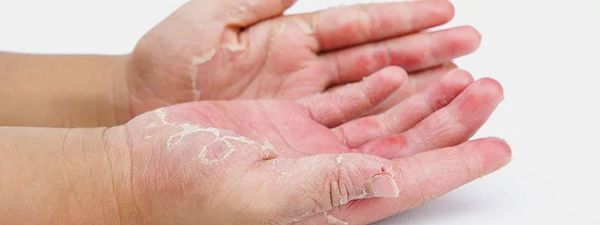
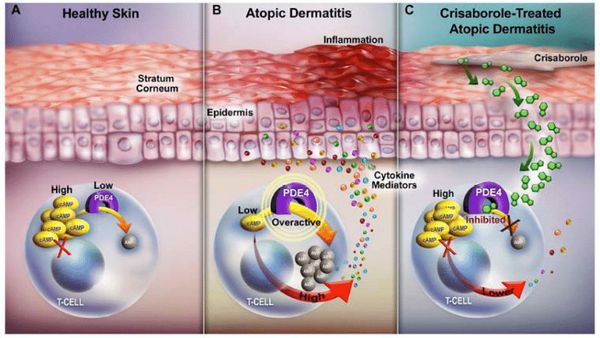
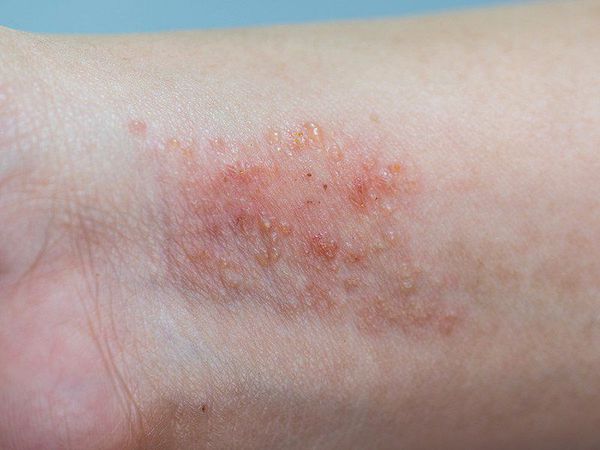
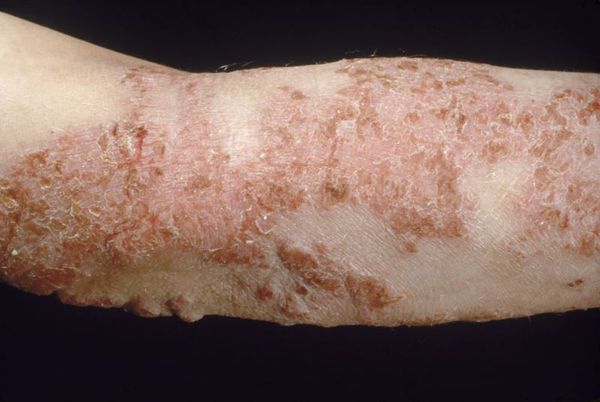
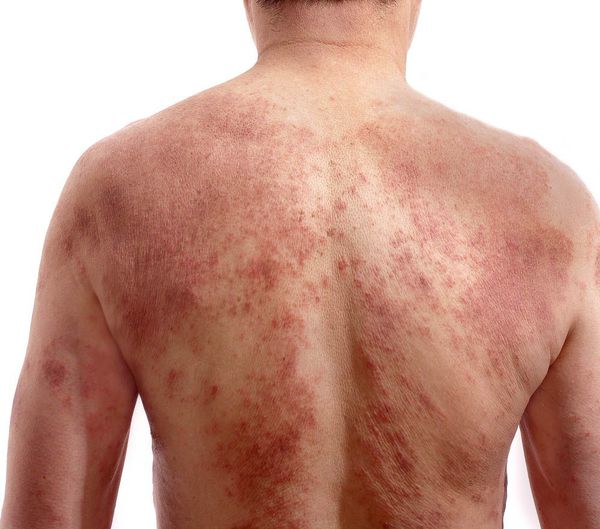
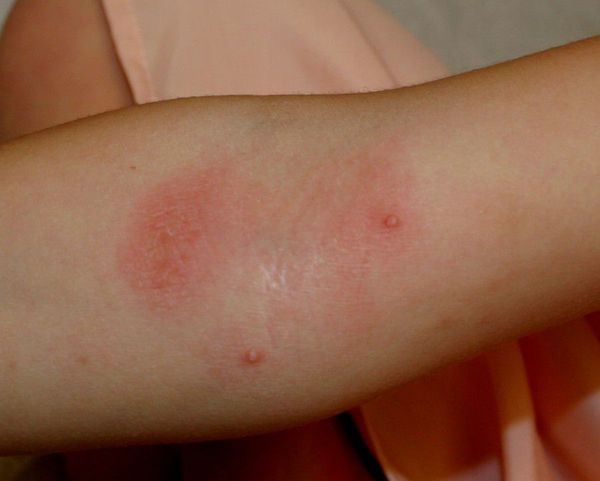
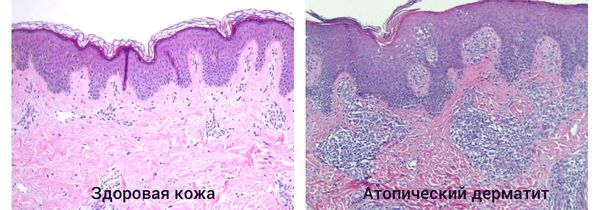
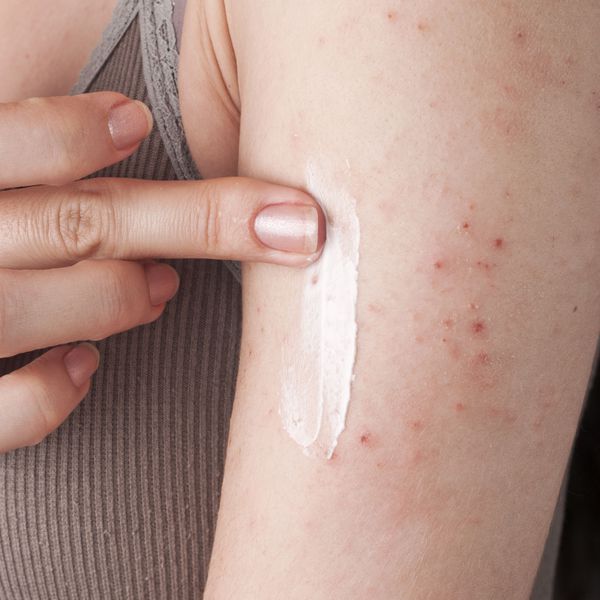
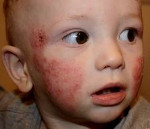
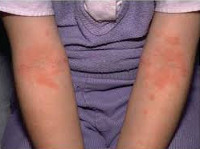
_575.gif)
.gif)
.gif)
.gif)
.gif)