Что такое ковид
Что такое ковид
COVID-19 — новое опасное заболевание, и важно знать, какие симптомы коронавируса должны насторожить, как отличить недуг от обычного гриппа или простуды. COVID-19 имеет определенные признаки, по которым его можно распознать самостоятельно. Тем не менее, вся информация по заболеванию имеет ознакомительный характер и не несет в себе задачу мотивировать к самостоятельному лечению. Каждый человек должен знать о симптоматике коронавируса, его нетипичных проявлениях, способах профилактики, чтобы при необходимости вовремя обратиться за медицинской помощью, а также уберечь себя и близких от риска заражения.
Первичная консультация терапевта
Особенности протекания заболевания
Вирус проявляется разным образом. У одних людей симптомы при поражении ковидом отсутствуют вообще или наблюдается легкая форма. Для нее типична заложенность носа, общее недомогание, небольшие боли в голове, проблемы в работе ЖКТ (в частности, диарея). Заболевание быстро проходит.
При обычном течении и тяжелой форме симптоматика ухудшается, появляется потеря обоняния, кашель становится удушающим. Если у человека хронические заболевания, выраженность симптомов коронавируса увеличивается, а проходят они не так быстро.
Примечательно, что 5-10 день протекания болезни считается определяющим. Уже можно понять, какая форма ковида у человека. Почти 80 процентов зараженных в это время начинают выздоравливать, а спустя еще несколько дней практически полностью избавляются от симптомов. Второй вариант развития сценария хуже. Состояние больного усугубляется, появляется изнуряющий кашель, одышка, изменяется цвет кожи.
Прогрессирование коронавируса на 10-12 день сопровождается болями в груди, усилением слабости, бледностью, что указывает на возможное воспаление легких. Уже требуется лечение в условиях стационара.
Примерно на 12-14 день 75% людей с коронавирусной пневмонией начинают постепенно поправляться. Если ситуация усугубляется дальше, с большой вероятностью человеку потребуется искусственная вентиляция легких.
При появлении серьезных осложнений и сильного поражения легких больному необходимо примерно 2 недели на выздоровление. После такого течения легкая одышка, слабость и другие симптомы могут сохраняться еще несколько месяцев.
Чем отличается коронавирус от гриппа и ОРВИ
COVID-19 — это тоже острая респираторная вирусная инфекция со схожими симптомами, но для него типичны случаи более острого протекания, чем для ОРВИ. При этом с серьезными осложнениями и даже смертельными исходами.
Сравнение с ОРВИ:
ОРВИ отличает более высокая температура, сопли, чихание.
Сравнение с гриппом:
В целом грипп и коронавирус имеют много общего. Например, могут сопровождаться кишечными расстройствами, передаются воздушно-капельным и контактным способом.
Сколько длится инкубационный период
Любой вирус скрытно развивается в организме в течение определенного времени. Спустя этот период клетки начинают стремительно размножаться и распространяться по телу, влияя на системы органов. Время с момента заражения до проявления симптоматики называется инкубационным периодом. В случае с COVID-19 он продолжается 5-6 дней (данные Института им. Роберта Коха). В некоторых случаях — 14 суток. Именно поэтому доктора настоятельно рекомендуют пациентам придерживаться карантина 2 недели, если был контакт с больным или есть типичные симптомы.
Проблема мутации вируса влечет за собой изменения инкубационного периода. Зафиксированы случаи, когда минимальный составил 2 дня, а максимальный — 27 суток. Причем зараженный человек не ощущает явных изменений в организме и признаков коронавирусной инфекции. Она протекает или скрытно, или в легкой форме, так, что даже не требуется лечение.
В целом нужно учесть, что продолжительность инкубационного периода зависит от иммунитета человека и полученной дозы вируса.
Основные симптомы заболевания
В период всемирной пандемии привычные признаки простуды вызывают сильную тревогу, поскольку большинство из них типичны и для COVID-19. Но есть некоторые особенности проявления симптомов при таком вирусе.
Кашель
Он отличается сухим характером, иногда с незначительным количеством мокроты. По ощущениям кашель раздражающий и словно щекочущий. В сутки появляется от 1 до 3 приступов длительностью час и больше. Если человек кашляет подобным образом, это первый повод показаться врачу.
Температура
Такой признак нередко появляется в числе первых и говорит о том, что вирус можно определить по анализу крови. Температура тела поднимается к 6-9 дню от заражения инфекцией, то есть сразу после инкубационного периода. Конкретные показатели назвать нельзя, поскольку все индивидуально. У одних пациентов все время температура удерживается в пределах нормы. Другие жалуются на показатель 37,2-37,3 градуса. Реже температура поднимается до 38.
Если брать среднее значение, субфебрильный показатель удерживается 1-3 суток. Иногда — до 5-6 дней. Если возникла такая ситуация, необходимо обратиться к лечащему врачу.
Сбивать или не сбивать? Многие врачи не рекомендуют принимать жаропонижающее при показателе ниже 38,5. Другие медики утверждают, что игнорирование такой температуры тела закончилось у многих пациентов госпитализацией на 6-7 день. Универсального правила здесь нет. Если у больного есть сопутствующие хронические заболевания или он находится в группе риска, сбить температуру все же стоит. Параллельно нужно пить много жидкости, придерживаться постельного режима и лечить заболевание по рекомендациям врача.
Утрата обоняния или вкуса
Один из самых распространенных и известных симптомов COVID-19. Ученые полагают, что аносмия протекает немного не так, как типично для ОРВИ. В случае с ковидом обоняние теряется практически внезапно, даже когда у человека нет заложенности носа.
Нередко аносмия сопровождается потерей вкуса, а в дальнейшем возникает искажение вкусового восприятия. В большинстве случаев все восстанавливается уже через несколько недель, но возможно затяжное нарушение функциональности органов чувств.
Насморк
Заложенность носа возникает обычно на начальных этапах заболевания. Напоминает течение ОРВИ, а уже через пару дней человек, как правило, может свободно дышать. Обилия слизи не наблюдается.
Головная боль
Для симптома типична средняя интенсивность. На протяжении двух недель после заражения вирусом головные боли могут усиливаться. Обычно симптом сопровождается другими явными проявлениями, как потеря обоняния, вкуса. Обратите внимание на то, что мигрень может указывать на обезвоживание организма.
Нарушение пищеварения
Порядка 5% больных сталкиваются с диареей, как первым симптомом COVID-19. Причем он актуален и для взрослых, и для детей. Важно заострить внимание на пищевом расстройстве и обратиться за медицинской помощью, так как проблема может привести к обезвоживанию.
Тошнота
Типична для легкой формы COVID-19. Иногда сопровождается неприятными ощущениями в животе и даже рвотой. Разумеется, симптом нельзя считать первым подтверждением наличия коронавирусной инфекции, поэтому смотреть нужно на совокупность признаков.
Общая слабость
Люди с коронавирусом нередко замечают сильную усталость и ноющие мышечные боли. Возникает чувство «ломки» даже при нормальной температуре. На данный момент нельзя назвать миалгию конкретным симптомом COVID-19, но при параллельном появлении других признаков нужно насторожиться.
Особенности симптоматики и протекания COVID-19 у разных пациентов
В ноябре 2020 года ученые провели исследование относительно протекания коронавируса у пациентов разных полов и возрастов.
Мужчины и женщины
Так как вирус нуждается в белках ACE-2 для закрепления в организме, заболеванию особенно подвержены те, у кого их больше. Повышенный уровень рецепторов обнаружили в мужских репродуктивных органах, поэтому у них ковид проявляется сильнее.
В целом ВОЗ пока не предоставила однозначных данных об отличии симптомов у мужчин и женщин. По итогам исследований ученых из США количество летальных исходов больше среди мужского пола и составляет 69% от всех случаев. Эта тенденция наблюдается и в остальном мире.
Исследования показали, что меньшая смертность среди женщин обусловлена такими факторами:
Еще есть мнение, что имеет влияние образ жизни. Курящих мужчин больше, чем женщин, а курильщики сильнее подвержены заражению.
Изначально ученые утверждали, что дети практически не страдают тяжелым течением заболевания и переносят его сравнительно легко. К примеру, в декабре 2020 не было известно случаев пневмонии у ребенка, спровоцированных коронавирусом. Но дети все равно переносят вирус, поэтому ориентироваться в симптоматике стоит:
Помните: даже если ребенок переносит «корону» легко и без симптомов, с подтвержденной инфекцией он обязан быть на карантине.
Что делать в первую очередь при проявлении симптомов
Первое и основное — самоизоляция. При обнаружении симптомов ковида необходимо максимально ограничить контакты и сообщить семейному врачу о симптоматике. Он назначит анализ на COVID-19, чтобы убедиться в наличии или отсутствии инфекции. Если ковид будет подтвержден, доктор подберет тактику лечения, а носителю нужно будет оставаться на карантине положенное время. Завершается самоизоляция при повторной сдаче теста с отрицательным результатом.
Другие важные рекомендации для тех, кто столкнулся с коронавирусом:
И обязательно соблюдайте все предписания врача.
Способы диагностики COVID-19 в лабораторных условиях
Заболевание диагностируют на основании клинического обследования, данных анамнеза, результатов инструментальных и лабораторных исследований.
На сегодняшний день проводятся такие тесты для определения SARS-CoV-2:
На сегодняшний день тестирование проводят во всех медицинских лабораториях. Можно выбирать место для сдачи анализа по отзывам, рекомендациям хороших врачей. Цены могут различаться в зависимости от региона и внутренней политики лаборатории. Тест понадобится для оформления справки Fit To Fly, которая необходима для выезда за границу.
Наши цены
Цена на диагностику Covid-19 в клиниках «МедикалКлаб»
| 1985 | 1977 | 27402 | 26423 | 26404 | 28977 | 2000 | 28030 | 30123 | 1967 | 1982 | 31828 | 33486 | 34856 | 35028 | 35551 | 35421 | 37862 | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Филиал | Володарского | м. Жулебино 19 | м. Бульвар Рокоссовского | м. Семеновская | м. Каховская-Севастопольская | Химки | Котельники | Красногорск, Ленина, 63 | Красногорск, Павшинский б-р, 34 | м. Кузьминки | м. Жулебино 13 | м. Авиамоторная | м. Университет | м. Щукинская | м. Молодежная | Красногорск, Школьная, 11 | м. Студенческая | м. Курская | Мин-цены |
| Услуга | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб | Цена, руб |
| ПЦР-тест на COVID-19 в клинике (результат в течение 24 часов) ПЦР-тест в клинике При сдаче ПЦР-теста до 12:00 результат будет готов в день сдачи анализа. | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | нет | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 | 2000 |
| Срочный ПЦР-тест на COVID-19 в клинике (результат за 1 час) |
Только в филиале у метро Курская (сдать тест можно с 08:00 до 20:00)
Только в филиалах у метро Каховская, Курская, Университет, Щукинская, Молодежная, Студенческая, Авиамоторная и в Красногорске * в течение 3 часов с момента поступления биоматериала в лабораторию.
В случае выявления предварительно положительного результата, время исследования увеличится до 6 часов.
Цена на диагностику Covid-19 с выездом на дом
Рекомендации по профилактике коронавируса
Нет 100% защиты от COVID-19, но вы своими силами можете свести вероятность заражения к минимуму. Для этого придерживайтесь элементарных рекомендаций:
Не забывайте также проветривать комнату. Люди до сих пор думают, что открытое для проветривания окно зимой может привести к простуде. Наоборот, чрезмерно сухой воздух и скопления бактерий быстрее провоцируют заболевание.
Выводы
Гадать в вопросе коронавируса точно не стоит. Если появились подозрительные признаки, и тем более вы контактировали с больным коронавирусной инфекцией, стоит обратиться за медицинской помощью. При тяжелом течении заболевание чревато серьезными осложнениями, вплоть до летального исхода.
Врачи нашей клиники назначат лабораторное обследование и подтвердят либо опровергнут наличие COVID-19. В первом случае окажем требуемую помощь для скорейшего выздоровления.
Основные сведения о COVID-19
Дата последнего обновления – 12 октября 2020 г.
COVID-19 — заболевание, вызываемое новым коронавирусом, который называется SARS-CoV-2. ВОЗ впервые узнала об этом новом вирусе ВОЗ 31 декабря 2019 г., получив сообщение о группе случаев заболевания «вирусной пневмонией» в городе Ухане, Китайская Народная Республика.
К наиболее распространенным симптомам COVID-19 относятся:
К другим, менее распространенным симптомам, которые встречаются у ряда пациентов, относятся:
Тяжелое течение COVID‑19 проявляется следующими симптомами:
К другим, менее распространенным симптомам относятся:
Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без необходимости в госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Могут иметь место фатальные осложнения, в том числе дыхательная недостаточность, острый респираторный дистресс‑синдром (ОРДС), сепсис и септический шок, тромбоэмболия и/или полиорганная недостаточность, в том числе поражения сердца, печени или почек.
В редких случаях у детей спустя несколько недель после заражения может возникать тяжелый воспалительный синдром.
Риску тяжелого течения заболевания подвержены лица в возрасте 60 лет и старше, а также люди с сопутствующими расстройствами здоровья, такими как повышенное артериальное давление, заболевания сердца и легких, диабет, ожирение или онкологические заболевания.
Тем не менее риск заражения COVID-19 и тяжелого течения или летального исхода затрагивает всех и имеется во всех возрастных группах.
У некоторых пациентов с перенесенной COVID-19 независимо от того, потребовалась ли им госпитализация или нет, сохраняются различные симптомы болезни, в том числе утомляемость, респираторные и неврологические нарушения.
ВОЗ в сотрудничестве с Глобальной технической сетью по вопросам клинического ведения COVID-19, исследователями и объединениями пациентов по всему миру содействует подготовке и проведению исследований состояния пациентов после окончания острой фазы болезни для определения того, какая доля пациентов сталкивается с долгосрочными последствиями болезни, и установления их продолжительности и причин возникновения. На основе этих исследований будут разработаны дополнительные рекомендации по оказанию помощи пациентам.
Чтобы обезопасить себя, следует применять простые меры защиты, в частности, держаться на расстоянии от других, носить маску (особенно при невозможности физического дистанцирования), хорошо проветривать помещения, избегать скоплений людей и тесного контакта с окружающими, регулярно проводить гигиеническую обработку рук и прикрывать рот сгибом локтя или салфеткой при кашле. Следите за рекомендациями для вашего населенного пункта и места работы. Применяйте все эти меры!
Ознакомьтесь с подробной информацией в разделе рекомендаций для населения.
Тестирование должны по возможности проходить все лица с симптомами инфекции. Кроме того, тестирование может быть необходимо лицам без симптомов инфекции, которые тесно контактировали с заболевшими или потенциально зараженными людьми; чтобы это выяснить, изучите и выполняйте рекомендации местного органа здравоохранения.
До появления результатов тестирования пациенты должны быть изолированы от окружающих. В случае, если возможности тестирования ограничены, его необходимо выполнять в первую очередь в группах высокого риска, например среди работников здравоохранения, а также в группах риска по тяжелой форме заболевания, например среди пожилых людей, в том числе проживающих в домах престарелых или в учреждениях долговременного ухода.
В большинстве случаев для выявления вируса SARS-CoV-2 и подтверждения инфекции прибегают к молекулярным методам тестирования. Наиболее распространенным молекулярным методом диагностики является полимеразная цепная реакция (ПЦР). Образец материала получают из полости носа или из горла при помощи тупфера. Молекулярные методы тестирования позволяют определить вирус в образце за счет амплификации его генетического материала до порога определения. В связи с этим молекулярные методы тестирования применяются для подтверждения активной инфекции, как правило, в течение нескольких дней после контакта с источником заражения, в период возможного дебюта симптомов.
Экспресс-тесты (также называемые диагностическими экспресс-тестами (ДЭТ) определяют наличие вирусных белков (так называемых антигенов). Образец материала получают из полости носа или из горла при помощи тупфера. Эти тесты дешевле, чем ПЦР, и позволяют быстрее получить результат, хотя их точность, как правило, ниже. Результаты таких тестов наиболее достоверны в условиях интенсивной циркуляции вируса среди населения и в тех случаях, когда образец материала берется в период наибольшей заразности носителя инфекции.
Тестирование на определение антител позволяет выявить ранее перенесенную инфекцию даже в том случае, если она протекала бессимптомно. Такие тесты также известны под названием серологических исследований, и для их выполнения, как правило, необходимы образцы крови, в которых определяют уровень антител, вырабатывающихся в ответ на заражение. У большинства людей антитела начинают вырабатываться в период от нескольких дней до нескольких недель после заражения, и их наличие может указывать на перенесенную инфекцию. Тесты на определение антител не пригодны для диагностики COVID-19 вскоре после заражения или на ранних этапах болезни, но помогают выявить ранее перенесенную болезнь.
Как изоляция, так и карантин являются мерами, направленными на предупреждение распространения COVID-19.
Карантин применяется по отношению ко всем контактным лицам пациентов, зараженных вызывающим COVID-19 вирусом SARS CoV 2, независимо от наличия симптомов у таких пациентов. Карантин предусматривает отделение людей, которые контактировали с источником инфекции и могли заразиться, от окружающих; он может быть организован в специальном учреждении или на дому. В случае COVID-19 карантин в учреждении или на дому продолжается 14 дней.
Изоляция применяется по отношению к тем, у кого имеются симптомы COVID-19 или получен положительный результат тестирования на вирус. Изоляция предусматривает пребывание отдельно от окружающих, лучше всего в медицинском учреждении, где возможно оказание медицинской помощи. Если изоляция в медицинском учреждении невозможна и заболевший не входит в группу высокого риска развития тяжелой формы болезни, то изоляция может быть организована на дому. При появлении симптомов следует оставаться в изоляции на протяжении как минимум 10 дней и дополнительно 3 дней после исчезновения симптомов заболевания. Зараженные лица с бессимптомным течением болезни должны оставаться в изоляции на протяжении 10 дней с момента получения положительного результата теста.
Если вы контактировали с заболевшим, даже в случае хорошего самочувствия нельзя исключить вероятность вашего заражения COVID-19.
После контакта с заболевшим COVID-19 необходимо:
Период времени от контакта с источником заражения COVID-19 до возникновения симптомов, как правило, составляет 5–6 дней и находится в диапазоне от 1 до 14 дней. В этой связи в целях профилактики распространения вируса лицам, которые контактировали с источником заражения, рекомендуется находиться дома, отдельно от окружающих, на протяжении 14 дней, особенно в районах, в которых тестирование малодоступно.
Да. Существует три вакцины против COVID‑19, одобренные к использованию национальными регулирующими органами. Ни одна из них еще не включена ВОЗ в реестр средств для использования в чрезвычайных ситуациях и не получила преквалификации ВОЗ, но мы ожидаем, что до конца декабря будет принято решение по вакцине Pfizer, а затем в скором времени и по некоторым другим вакцинам-кандидатам.
Результаты крупных исследований эффективности и безопасности пяти вакцин-кандидатов, в том числе трех из этих вакцин (а также вакцин фирм Moderna и AstraZeneca) опубликованы в виде пресс-релизов, но только одна фирма (AstraZeneca) опубликовала полученные результаты в рецензируемом журнале. Мы ожидаем публикации большего числа таких отчетов в ближайшем будущем. Вполне вероятно, что на одобрение органов регулирования будут представлены дополнительные вакцины-кандидаты. В настоящее время разрабатывается много потенциальных вакцин-кандидатов против COVID‑19.
Если доказано, что вакцина безопасна и эффективна, она подлежит одобрению национальным регулирующим органом, производится в соответствии со строгими стандартами и поступает в оборот. ВОЗ работает с партнерами по всему миру с целью помочь в координации основных этапов этого процесса, а также оказать содействие в обеспечении равного доступа к безопасным и эффективным вакцинам против COVID‑19 для миллиардов людей, которые в них будут нуждаться. Дополнительная информация о разработке вакцин против COVID‑19 представлена здесь.
При возникновении симптомов, которые могут указывать на заражение COVID-19, необходимо обратиться к поставщику услуг здравоохранения или на «горячую линию» по борьбе с COVID-19 и получить необходимые указания, в том числе в отношении порядка и сроков прохождения тестирования, а также оставаться дома, отдельно от окружающих, на протяжении 14 дней и контролировать состояние здоровья.
При появлении одышки либо боли или ощущения сдавления грудной клетки необходимо срочно обратиться за медицинской помощью. Для направления в подходящее лечебное учреждение необходимо в первую очередь связаться с поставщиком услуг здравоохранения или обратиться на «горячую линию».
В случае, если в регионе вашего проживания распространена малярия или лихорадка денге, при появлении признаков лихорадки необходимо обратиться за медицинской помощью.
В случае, если рекомендациями местных органов здравоохранения предписано посещение медицинского учреждения в целях тестирования, обследования или изоляции, по пути в учреждение или из него, а также во время лечебных мероприятий необходимо пользоваться медицинской маской. Кроме того, необходимо находиться на расстоянии не менее 1 метра от окружающих и не прикасаться руками к каким-либо поверхностям. Это правило касается как взрослых, так и детей.
Ученые всего мира трудятся над поиском и созданием средств для лечения COVID-19.
К числу оптимальных средств поддерживающей терапии относится кислородотерапия пациентов с тяжелым течением инфекции и лиц из группы риска по тяжелому течению инфекции, а также интенсивная поддержка функции дыхания у пациентов в крайне тяжелом состоянии.
Дексаметазон является кортикостероидным средством, применение которого может способствовать сокращению продолжительности пребывания на искусственной вентиляции и спасать жизни пациентов с тяжелым и крайне тяжелым течением заболевания. Ознакомьтесь с подробной информацией в разделе часто задаваемых вопросов о дексаметазоне и COVID-19.
По результатам исследования ВОЗ Solidarity установлено, что назначение схем лечения с ремдесивиром, гидроксихлорохином, лопинавиром/ритонавиром и интерфероном оказывает крайне слабое влияние либо вовсе не влияет на показатель 28‑дневной смертности или течение COVID-19 у госпитализированных пациентов при стационарном лечении.
Показано, что применение гидроксихлорохина неэффективно при лечении COVID-19. Ознакомьтесь с подробной информацией в разделе часто задаваемых вопросов о гидроксихлорохине и COVID‑19.
ВОЗ не рекомендует самолечения какими-либо препаратами, включая антибиотики, для профилактики COVID-19 или купирования проявлений этой инфекции. ВОЗ координирует усилия в области разработки средств для лечения COVID-19 и продолжит публиковать новые сведения по мере их появления.
Антибиотики не действуют на вирусы, они активны только в отношении бактериальных инфекций. Заболевание COVID‑19 имеет вирусную природу, поэтому антибиотики не эффективны. Не следует пользоваться антибиотиками для профилактики или лечения COVID‑19.
В некоторых случаях врачи назначают госпитализированным пациентам антибиотикотерапию для профилактики или лечения вторичных бактериальных инфекций, которые могут осложнять течение COVID-19 в тяжелых случаях. Применение этих средств допускается только по назначению врача с целью лечения бактериальной инфекции.
COVID-19: что мы знаем и чего не знаем
«Биомолекула» разбирается в научных аспектах сегодняшней эпидемии
Автор
Редакторы
Рецензенты
«Биомолекула» продолжает отвечать на вопросы, связанные с эпидемией коронавируса SARS-CoV-2, и на этот раз рассматривает вирус с точек зрения биологии, медицины и фармацевтической индустрии. Для этого мы проконсультировались с шестью экспертами в этих областях.
Ситуация с коронавирусом столь актуальна в эти дни, что мы открыли на «Биомолекуле» новый раздел SARS-CoV-2, а также публикуем уже четвертый материал по этой теме. Первые три вот такие: «2019-nCoV: очередной коронованный убийца?» [2], «Хроника распространения SARS-CoV-2» [3] и «COVID-19: отвечаем на вопросы» [1]. Эта статья уже четвертая и, может статься, не последняя.
В подготовке материала участвовала команда из шести экспертов:
Антон Гопка, генеральный партнер биотехфонда ATEM Capital, член Консультационного совета Национального института рака США, декан факультета itmotech Университета ИТМО
Дмитрий Купраш, д.б.н., главный научный сотрудник ИМБ РАН, профессор кафедры иммунологии биологического факультета МГУ им. М.В. Ломоносова и кафедры молекулярной и клеточной биологии МФТИ
Андрей Летаров, д.б.н., проф. кафедры вирусологии биологического факультета МГУ
Дисклеймер: Андрей Летаров работает с бактериофагами и не является специалистом по вирусным инфекциям людей и животных, поэтому его ответы базируются на общей вирусологической эрудиции и знакомстве с материалами по теме.
Александр Панчин, к.б.н., с.н.с. ИППИ РАН, биоинформатик и известный российский популяризатор науки
фото Екатерины Мамонтовой
Василий Штабницкий, к.м.н., пульмонолог, врач клиник «Рассвет» и «Чайка»
Илья Ясный, к.х.н., руководитель научной экспертизы фармацевтического фонда «Инбио Венчурс»
1. Откуда взялся SARS-CoV-2?
Китайское правительство сообщило о первых случаях «пневмонии неизвестной этиологии» в Ухане 31 декабря, но вирус появился в Китае на несколько недель раньше. В январе количество случаев заражения в Китае начало быстро нарастать, в стране ввели карантин в нескольких крупных городах [4]. Параллельно вирус стал распространяться сначала по разным частям региона (китайские специальные административные регионы Гонконг и Макао, Тайвань, Япония, Корея, Сингапур), затем первые случаи обнаружили в США и Европе (во Франции). Сейчас уже несколько недель как именно Европа стала эпицентром эпидемии. Ситуация же в Китае стабилизируется, и власти заявили, что жесткий карантин в Ухане планируется снять 8 апреля. Тем не менее есть вероятность наступления второй волны заболевания, как случилось, например, в Гонконге (китайском SAR): туда возвращаются его жители, которые не могли вернуться раньше из-за карантина, и завозят вирус снова. Подробно об истоках вируса и хронике эпидемии «Биомолекула» уже писала [2], [3].
Команда исследователей показала, что геном вируса, выделенного у группы пациентов с атипичной пневмонией после посещения Уханя, на 89% совпадает с вирусом летучих мышей SARS-like-CoVZXC21 и на 82% — с человеческим вирусом SARS-CoV [5], эпидемия которого случилась в 2002–2004 годах. По этой причине вирус получил название SARS-CoV-2 [6]. Также геном вируса совпадает на 96% с геномом вируса летучих мышей RaTG13 (GenBank Sequence ID: MN996532.1)
Если у вас возникают сомнения в естественном происхождении вируса, ознакомьтесь с постскриптумом к этой статье.
2. Что особенного в этой эпидемии?
Стоит отметить, что эпидемии и даже пандемии случаются с человечеством довольно регулярно (о некоторых из них «Биомолекула» писала: «Объяснена различная вирулентность вирусов гриппа — возбудителей “испанки”» [7]), и переход вируса с животного на человека — тоже не редкость. Например, если даже вспомнить недавние случаи, вирус Зика передается через укус комара [8]; вирусы, вызывающие другие опасные заболевания SARS и MERS, попали к человеку через мясо диких животных (природные носители этих вирусов — летучие мыши); названия птичьего и свиного гриппов говорят сами за себя; заразиться вирусом Эбола можно при контакте с естественными жидкостями из организмов, например, обезьян, которые в свою очередь подхватили вирус от крылановых [9]. Но есть ли что-то необычное в эпидемии SARS-CoV-2?
«Особенность в том, что она случилось в XXI веке, — комментирует вирусолог Андрей Летаров. — Существенно изменились возможности человечества по борьбе с такими инфекциями. Изменились и этические установки: принято считать, что сейчас жизнь отдельного человека стала более важной ценностью для общества, чем, например, в XX веке. И можно предположить, что в середине XX века на такую эпидемию мало бы внимания обратили, лишь потом в семейных преданиях говорили бы, что “когда твоя бабушка была молодая, ходила какая-то страшная болезнь”.
Если сейчас не делать вообще ничего по предотвращению эпидемии, то потери, в сухом бухгалтерском подсчете, не будут очень большими, по сравнению с ежегодной смертностью от других причин. Биологически ничего экстраординарного в этой эпидемии нет.
Возможно, на мой взгляд, особенностью этого вируса является то, что для заражения нужно совсем небольшое его количество. Это рассуждение основано на том, что при таких симптомах люди продуцируют мало инфекционных аэрозолей (из чего можно было бы сделать вывод, что передаваться вирус должен не очень хорошо), но коэффициент R0 [«базовая способность к размножению», среднее количество людей, которых может заразить один носитель вируса — прим. автора] при этом больше двух. Основной способ передачи вируса, как указывает ВОЗ, — контактный или капельно-контактный, значит, “доза” вируса, необходимая для заражения, низка. И это объясняет также и проблемы с диагностикой: концентрация вируса в разных биологических жидкостях больного довольно низка, и обнаружить его может быть сложно».
Сейчас никто не знает, сколько будет продолжаться эпидемия SARS-CoV-2, но, предположительно, вспышки заболеваемости могут продолжаться в зимний сезон и после основной эпидемии [10]. Еще некоторые предположения о том, какие биологические особенности нового коронавируса «помогли» ему вызвать такую глобальную эпидемию, можно прочесть в статье Why the coronavirus has been so successful [11].
3. Сколько штаммов вируса выявлено и что это значит?
В статье в National Science Review от 3 марта 2020 года ученые при анализе 103 геномов вируса выделили два штамма: типа L и типа S, причем указали, что более агрессивный L мутировал из S [12]. Позднее они сделали апдейт: употребление термина «агрессивный» было неверным и вводящим в заблуждение (misleading). Сейчас, даже после анализа гораздо большего количества сиквенсов, все еще трудно точно сказать, насколько значимы различия штаммов коронавируса для течения и исхода COVID-19. Возможно, чтобы окончательно ответить на этот вопрос, понадобится немало времени.
«SARS-CoV-2 — это РНК-содержащий вирус, который в силу особенностей своего воспроизводства достаточно часто подвергается мутациям, — рассказывает вирусолог Андрей Летаров. — Уже сейчас наблюдается несколько десятков различных генетических линий вируса, причем их филогения (родственные отношения) хорошо коррелирует с местом выделения изолятов, то есть распространение вируса по планете происходит в масштабах времени, сопоставимых с накоплением генетических изменений в его геноме. Однако не все мутации имеют сколько-нибудь существенное значение. В определенной обстановке та или иная мутация может иметь больший репродуктивный успех, и тогда этот вариант получит большее распространение в определенной местности. И тогда мы сможем говорить о появлении нового штамма. Важно, чтобы это были не просто отличия по последовательности, но и отличия, которые сопряжены с изменением экологически важных свойств вируса, например, его контагиозности или тяжести заболевания, которое он вызывает.
В целом, сейчас вообще не стоит особо обращать внимание на информацию о количестве штаммов: пока прошло мало времени с начала эпидемии, мы толком не знаем, какие свойства разных типов вируса есть и какие будут найдены».
4. Что происходит с вирусом SARS-CoV-2 в организме?
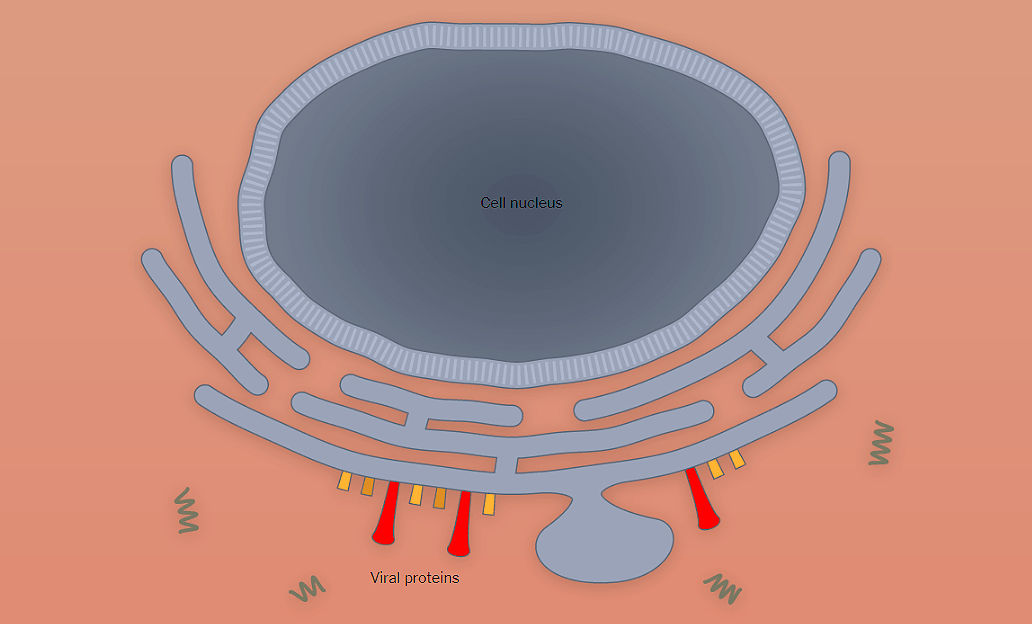
Наглядно попадание вируса в клетку, образование новых вирионов и распространение вируса по организму показано поэтапно на рисунке 1 с использованием графики The New York Times.
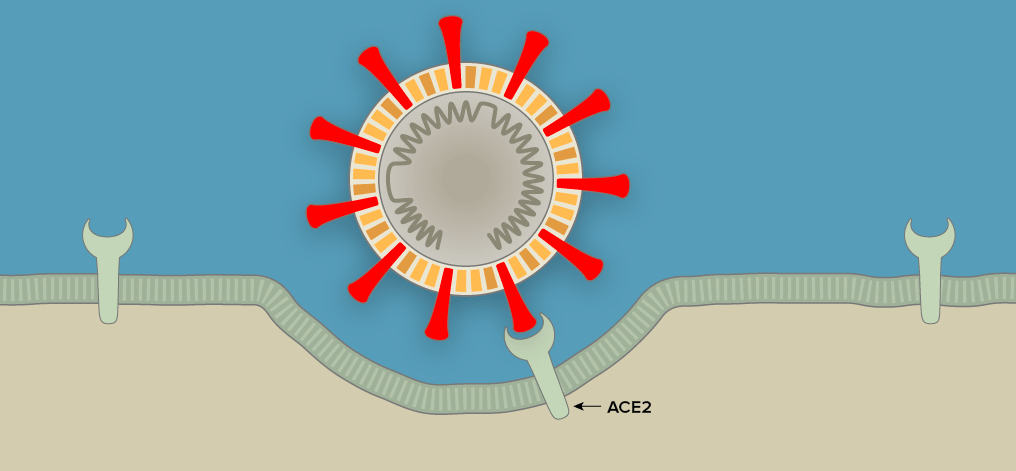
Рисунок 1а. Заражение SARS-CoV-2 клеток человека. SARS-CoV-2 проникает в организм через нос, рот или глаза, добирается до дыхательных путей и прикрепляется к альвеолярному эпителию (рецептор коронавируса — ангиотензинпревращающий фермент 2, ACE2) [13]. После того, как рецептор-узнающий белок Spike связывается с рецептором, вирусная частица попадает внутрь клетки путем эндоцитоза.
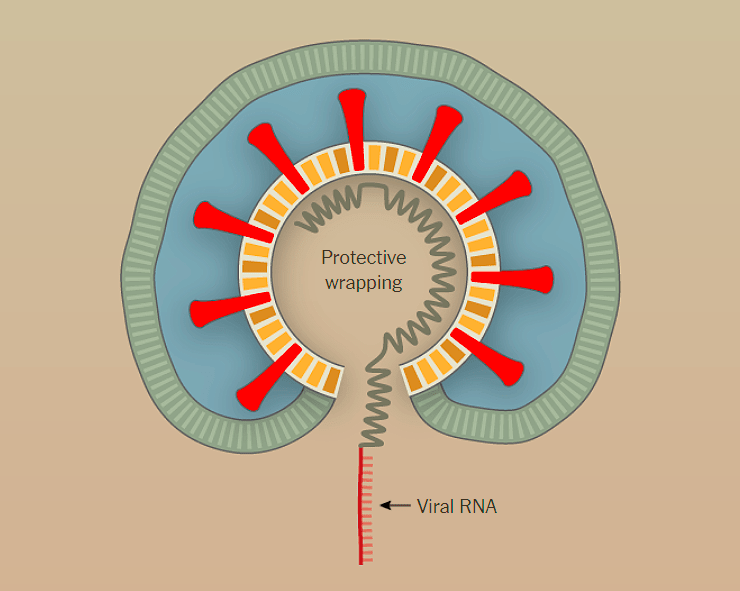
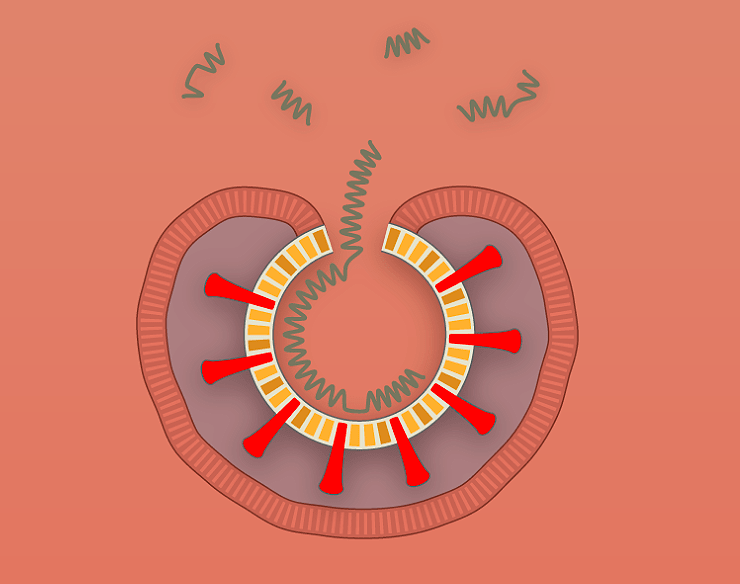
Рисунок 1б. Заражение SARS-CoV-2 клеток человека. Происходит слияние мембранной оболочки вируса с мембраной эндоцитозного пузырька, в результате чего содержимое вириона — РНК и некоторые белки — попадают в цитоплазму.
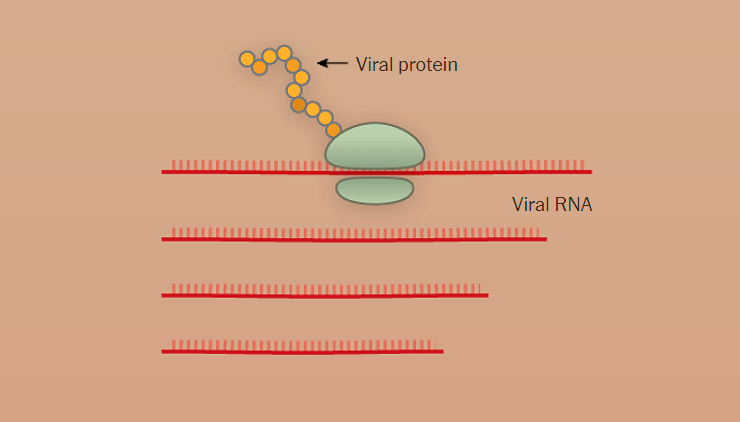
Рисунок 1в. Заражение SARS-CoV-2 клеток человека. Исполнение генетической программы, записанной на вирусной РНК, приводит к синтезу новых копий вируса.
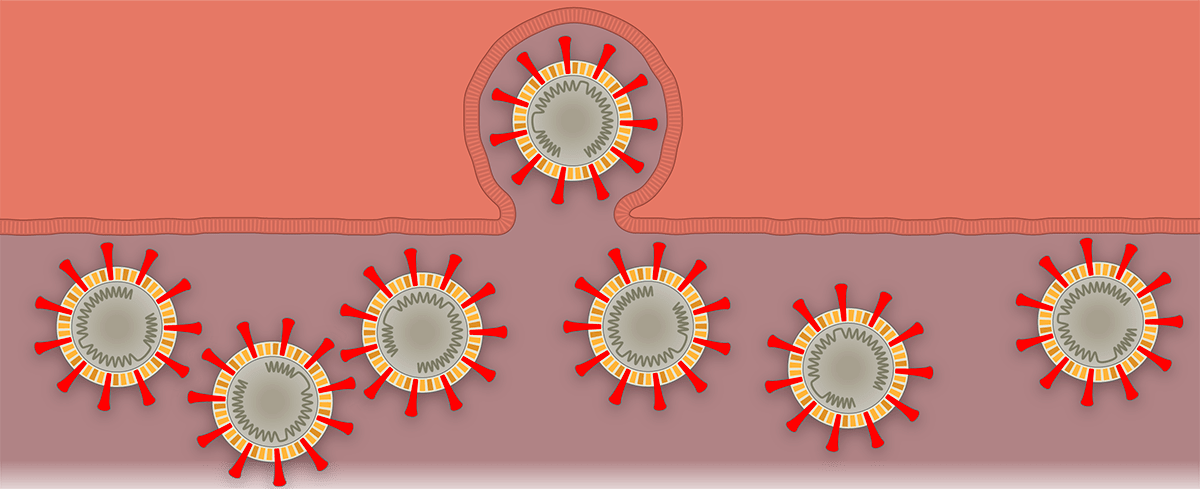
Рисунок 1г. Заражение SARS-CoV-2 клеток человека. Вирионы окончательно собираются в аппарате Гольджи.
Рисунок 1д. Заражение SARS-CoV-2 клеток человека. Новые вирионы наполняются генетическим материалом.
Рисунок 1е. Заражение SARS-CoV-2 клеток человека. Вирионы выходят из клетки путем экзоцитоза. Они распространяются по организму дальше или выходят с кашлем или чиханием наружу, заражая других людей.
Есть основания думать, что новый вирус поражает дыхательные пути меньше, чем SARS-CoV. Рассказывает врач-пульмонолог Василий Штабницкий: «Учитывая высокую летальность первого SARS и MERS, можно говорить о том, что механизмы повреждения тканей у них схожие. И нам, конечно, крупно повезло, что летальность от SARS второго типа гораздо ниже, иначе паника была бы гораздо более выраженная.
Насчет механизма заражения можно отметить несколько важных моментов. Во-первых, вирус может непосредственно размножаться в альвеолярном эпителии, или альвеолоцитах, и повреждать легочную ткань напрямую. Во-вторых — цитокиновый шторм, массированный выброс воспалительных веществ. Это защитный механизм организма: он борется с инфекцией, выбрасывая различные активные молекулы, но вместо борьбы получается полное уничтожение легких и развитие чего-то вроде септического шока (хотя относительно септического шока у вирусных инфекцией — это очень дискуссионный вопрос). И третий момент, тоже очень интересный, но не до конца понятный, — это то, как коронавирус взаимодействует с моноцитами: судя по всему, размножается в этих клетках и каким-то образом мешает работе иммунной системы. Возможно, именно с этим связано достаточно длительное течение этой инфекции, быстрое распространение и тот факт, что человек становится заразным не только до возникновения клинических симптомов, но, возможно, остается какое-то время заразен и после выздоровления. Эти особенности, конечно, не играют нам на руку».
Иммунолог Дмитрий Купраш подтверждает, что, согласно литературным данным, при тяжелом течении заболевания наблюдается заражение вирусом моноцитов (что приводит к чрезмерному неспецифическому воспалению), а кроме того — уменьшение количества Т-лимфоцитов (что приводит к иммуносупрессии), «то есть нечем ни дышать, ни с вирусом бороться».
Пока что подробности того, какие именно структурные характеристики вируса с какими патогенетическими механизмами связаны, еще мало ясны. Например, есть данные, что вирусный белок nsp (nuclear shuttle protein) способен блокировать врожденный иммунный ответ хозяина и что одна из субъединиц гликопротеинов «шипов» оболочки вируса высококонсервативна. В теории и то, и другое можно использовать для создания терапии против вируса. Однако все это требует дополнительных исследований [4].
«Механизмы взаимодействия SARS-CoV-2 с иммунной системой еще недостаточно изучены, — продолжает Дмитрий Купраш. — Как указано в недавнем обзоре в The Lancet [14], особенностью тяжелой коронавирусной инфекции может быть ее усиление за счет взаимодействия Fc-рецепторов иммунных клеток с антителами против S-белка оболочки (Spike — “шип”, тот самый белок, из-за которого частица вируса похожа на корону). Пишут, что антитела против S-белка могут не защищать от инфекции, а, наоборот, помогать проникновению вируса в иммунные клетки. Поэтому при разработке вакцины следует особенно тщательно проводить испытания на животных».
Подробнее про разработку лекарств и вакцин читайте ниже.
5. Какие хронические заболевания повышают риск тяжелого протекания заражения?
Стоит отметить, что те оценки по тяжести симптомов и смертности, которые можно встретить в прессе, возможно, окажутся завышенными, говорят эксперты [15], поскольку часто в расчет берутся только случаи подтвержденного заражения. У большинства же болезнь проходит или бессимптомно, или в мягкой форме, и люди даже не подозревают, что болеют. Количество таких случаев оценить сложно, поскольку для этого требуется массовое и очень надежное тестирование на наличие вируса, а также тестирование на антитела, которое бы показало, переболел человек вирусом или нет.
Какие факторы повышают риски тяжелого протекания заболевания, кроме возраста?
Государственная служба здравоохранения Великобритании и CDC, тем не менее, относят людей с тяжелыми респираторными заболеваниями (муковисцидозом, тяжелой астмой и тяжелой хронической обструктивной болезнью легких и пр.) к группе риска (см. врезку).
Кто входит в группу риска?
Помимо людей старше 65 лет и людей с диабетом и ССЗ, в группу риска сейчас включают и людей с определенными заболеваниями или на определенных стадиях лечения [16], [17]. К ним относятся:
А как особенности иммунной системы влияют на тяжесть заболевания?
«Об этом известно мало, — говорит Дмитрий Купраш, — но можно проводить аналогии с SARS, поскольку наблюдается значительное структурное сходство В-клеточных и Т-клеточных эпитопов двух вирусов. Для SARS-CoV (который после появления SARS-CoV-2 стали называть SARS-CoV-1) показаны ассоциации определенных аллелей главного комплекса гистосовместимости (HLA) обоих классов с тяжестью заболевания. Это отражает тот общий факт, что Т-лимфоциты видят любой вирус “через призму” молекул HLA, и в зависимости от того, какие варианты HLA присутствуют у данного индивидуума, картина будет разной.
Однако имеющихся для SARS-CoV-1 данных недостаточно, чтобы влиять на выбор поведения или стратегии лечения (например, пока не описаны “защитные” аллели, делающие тяжелое течение невозможным). С SARS-CoV-2, вероятно, ситуация будет такой же. Однако если вирус широко распространится в популяции, и будет набрана большая статистика, могут появиться какие-то конкретные рекомендации, касающиеся персональной генетики (хотя мне кажется, что это маловероятно)».
6. Какими методами борются с вирусом сейчас?
Первая стадия борьбы — это идентификация вируса. Симптомы COVID-19 неспецифичны, их можно спутать с заражениями другими вирусами, например, гриппом, риновирусом (вирусом обычной простуды), метапневмовирусом человека (HmPV), респираторно-синцитиальным вирусом (RSV) и другими [4].
Поэтому применяют тесты для однозначного определения именно нового коронавируса (о тестах мы писали в первой части ответов на вопросы [1]). Например, буквально несколько дней назад FDA одобрило тест-систему от Cepheid, результат с помощью которой можно получить всего за 45 минут, причем персоналу не надо проходить специального обучения для проведения тестирования. Также появилось заявление сингапурских ученых о создании теста, который выдает результат и вовсе за 5–10 минут [18].
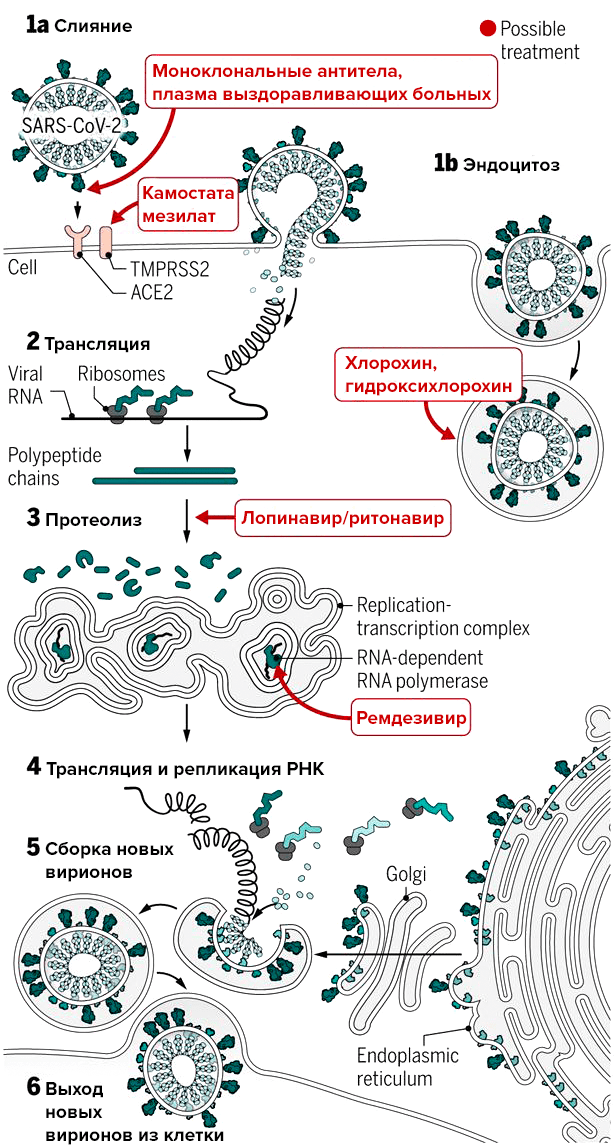
Специфического лекарства от SARS-CoV-2 еще нет, и врачи лечат болезнь симптоматически (информация суммирована на рис. 2). В тяжелых случаях может понадобиться оксигенотерапия и искусственная вентиляция легких. Как уже было отмечено выше, поражение легких часто является следствием излишней активации иммунной системы — так называемого цитокинового шторма. «При нем повышается уровень воспалительных цитокинов в крови, в частности, IL-6, — комментирует ситуацию редактор «Биомолекулы» Илья Ясный, руководитель научной экспертизы фармацевтического фонда «Инбио Венчурс». — Поэтому уже применяются антитела против этого цитокина, и компания Roche начала клиническое исследование фазы 3 у пациентов с COVID-19».
В качестве терапии из доступных средств исследуют альфа-интерферон и препарат лопинавир/ритонавир. Потенциально, по выводам, сделанным из доклинических исследований, возможно применение ремдезивира (GS-5734). Это противовирусный препарат, ингибитор РНК-полимеразы, который in vitro оказался эффективен против множества РНК-вирусов и был протестирован на модели MERS-CoV [4], [19], [20].
Рисунок 2. Воздействие экспериментальных препаратов, которые могут прерывать цикл репликации нового коронавируса на разных стадиях. На рисунке указан препарат камостата мезилат; остальные подробности — в тексте.
Исследования в Китае показывают, что эффективен и «приемлемо безопасен» (acceptable safety) оказался старый препарат для лечения малярии хлорохинфосфат [21]. Хотя это лекарство еще не одобрено для лечения COVID-19, в США компании Novartis, Mylan и Teva передают миллионы этих таблеток американским больницам и стараются наладить производство хлорохина и гидроксихлорохина на своих заводах.
Дополнительно об использовании старых лекарств в борьбе с новой эпидемией можно прочесть в статье How scientists are working 24/7 looking for old drugs that might treat COVID-19 [22].
«Разработка нового лекарства с нуля занимает лет восемь в среднем, в экстренной ситуации можно немного ускорить этот процесс, — говорит Илья Ясный. — Поэтому первое, за что все берутся, — это перепозиционирование существующих лекарств. (В новой статье Nature The pandemic pipeline [23] прекрасно описана ситуация с разработкой лекарств.) В этом направлении ведутся исследования японского фавипиравира, но результат пока неясен [в Китае его уже одобрили к использованию еще в середине февраля — прим. автора].
Только что было опубликовано французское исследование гидроксихлорохина в сочетании с азитромицином [24]. В группе, где пациенты получали комбинацию препаратов, на первый взгляд исходы были очень хорошие. Однако при внимательном рассмотрении публикации оказалось, что проведение исследования есть за что покритиковать: например, не были учтены пациенты, которые выбыли из исследования по разным причинам (среди них были и смертельные случаи). В общем, в достоверности данных можно усомниться, и рекомендовать эту комбинацию еще рано.
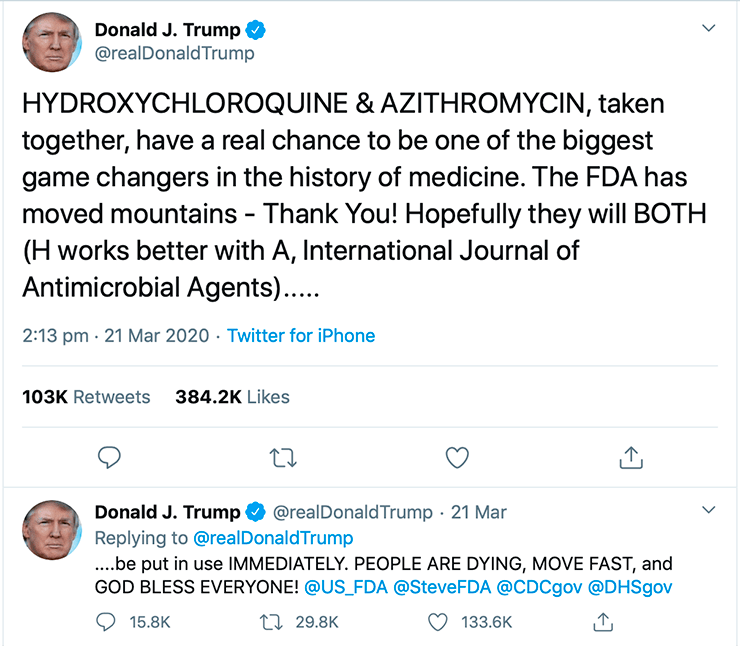
Большое возмущение вызвал и твит Дональда Трампа (рис. 3), где он призывает всех срочно принимать это сочетание препаратов. Такая комбинация в целом довольно токсична, поэтому всем точно не надо ее принимать в целях профилактики. В качестве терапии — может быть, если это будет доказано в дополнительном исследовании».
Рисунок 3. Твит Дональда Трампа, предлагающий использовать неодобренную и непроверенную комбинацию гидроксихлорохина и азитромицина, уже разошелся в интернете с шуточками, что фарма проплатила рекламу у известного блогера. Тем не менее некомпетентные рекомендации от такого публичного лица приводят к серьезным последствиям — подробности в тексте.
Также отравления хлорохинфосфатом отмечены в Нигерии [26].
7. Что является наиболее вероятными мишенями для будущих терапий?
Проблема с разработкой новых лекарств в первую очередь заключается в том, что новый вирус пока что плохо изучен, а значит, нам мало известно о мишенях на самом вирусе, на которые можно направить лекарства. Однако лекарства можно направлять и на мишени на клетках человека! Среди потенциальных кандидатов — ACE2, о котором шла речь выше (вирус связывается с этой молекулой на поверхности клетки), или фермент фурин, который необходим для размножения вируса [27].
О том, что такое лекарственная мишень и как ее найти, рассказывает статья «Поиск лекарственных мишеней» [28], опубликованная в рамках спецпроекта «Современные лекарства».
«Сейчас появилось более 20 различных разработок, — рассказывает Илья Ясный. — Среди них, например, моноклональные антитела, которые бы, например, препятствовали проникновению вируса в клетку; РНК-препараты, которые могли бы интерферировать с вирусной репликацией и вообще жизненным циклом вируса [то есть подавлять репродукцию вируса — прим. автора]. До появления таких препаратов на рынке тоже в самом лучшем случае пройдет года три. Как и в случае вакцин, помимо доклинических и клинических исследований, параллельно ведется фармацевтическая разработка процессов получения и контроля качества продукта. Она очень сложна, полна неожиданностей — в любой момент может что-то пойти не так. Сама по себе фармацевтическая разработка занимает месяцев 18, если все идет хорошо».
8. Как обстоят дела с вакциной?
«Теоретически, вакцины — это системное решение кризиса, — рассказывает Антон Гопка, генеральный партнер биотехфонда ATEM Capital, член Консультационного совета Национального института рака США, декан факультета itmotech Университета ИТМО. — Уже сейчас, согласно списку ВОЗ, ведется более 40 разработок. Две компании уже начали клинические исследования первой фазы: Moderna в США и CanSino Biologics в Китае».
«Разрабатываемые вакцины относятся к разным типам, — комментирует Илья Ясный. — На стадии доклинических испытаний находятся вакцины, которые используют ослабленные вирусы, субъединицы вируса. Например, в университете Пастера во Франции собираются использовать ослабленный вирус кори с антигеном коронавируса на поверхности. В России о начале работы над вакцинами заявили “Биокад” и “Вектор”. Китайские вакцины, которые сейчас входят в фазу клинических исследований, используют геномодифицированный аденовирус, выставляющий на своей поверхности белок коронавируса».
В компании Moderna же делают вакцину на основе мРНК. «Этот подход не валидирован — таких вакцин вообще нет. Поэтому трудно сказать, насколько он будет успешен», — говорит Илья Ясный. Кстати, именно такой подход, по заявлениям, был выбран и «Биокадом».
Эксперты единогласны, что в «нормальном темпе» подобная разработка занимает около десяти лет, и сокращение этой цифры даже до нескольких лет потребует больших усилий. «Во время пандемии такие разработки будут вестись в экстренном режиме, — комментирует Антон Гопка. — Но по словам главы Национального института аллергии и инфекционных заболеваний США Энтони Фаучи, первые результаты по эффективности вакцин мы сможем увидеть в самом оптимистичном сценарии в течение года-полутора. И я склонен согласиться с господином Фаучи, который вынужден регулярно в последние дни публично оппонировать Дональду Трампу, которому больше нравятся сроки в месяцы, чем в годы. Наглядный пример таких “ускоренных” разработок — история с вакциной против лихорадки Эбола. Разработок тоже было несколько десятков, а одобрена только одна вакцина от Merck в декабре прошлого года. Напомню, что она была впервые синтезирована учеными из канадского агентства здравоохранения еще в 2003 году. При этом предыдущие патогенные коронавирусы SARS и MERS так и остались без вакцин, потому что эти вспышки инфекций не оказались устойчивыми и достаточно быстро затухли».
«Ситуация с COVID-19 не настолько острая, чтобы пренебрегать необходимыми стадиями клинических испытаний, — добавляет Дмитрий Купраш, — поэтому вакцины, пригодные для широкого применения, появятся никак не раньше, чем через год, то есть даже не к следующей сезонной вспышке (если она будет), а в лучшем случае через одну. Даже если посмотреть на вебсайт Moderna, то видно, что ни один из продуктов их линейки пока не продвинулся дальше второй стадии клинических испытаний, так что практических результатов надо будет подождать, и в любом случае никакого влияния на нынешнюю эпидемию они точно не успеют оказать.
Про разработки вакцины российским государственным центром “Вектор” ничего определенного не могу сказать, — продолжает Дмитрий Купраш, — кроме того, что там работают разумные квалифицированные люди, которые ни законы природы, ни медицинские нормы нарушать не будут. Поэтому влияние их вакцинных разработок на текущую эпидемию также будет равно нулю».
Илья Ясный, напротив, считает, что в России или Китае можно представить ситуацию, когда будет заявлено о проведении клинического исследования за пару месяцев, после чего вакцину выпустят на рынок. «Но в таком случае у мирового сообщества не будет доверия к качеству продукта и проведенных исследований», — добавляет эксперт [29–31].
Возникает резонный вопрос: если разработка вакцины занимает так много времени, какая вероятность, что когда их все-таки выпустят на рынок, они не понадобятся (эпидемия закончится) или понадобятся в меньших количествах?
«Математические модели показывают [10], что вероятность того, что вирус будет полностью элиминирован, есть, но есть и вероятность того, что он станет сезонным, как грипп, — комментирует Илья Ясный. — Два ближайших родственника SARS-CoV-2 не вызывают долговременный иммунный ответ, он пропадает примерно через год. Таким образом, не исключено, что потребуется вакцинировать как можно больше людей. Кроме того, на самом деле, и вакцина может не получиться, поэтому так актуальна параллельная разработка множества подходов».
9. Какие стратегии применяют сейчас государства для защиты от эпидемии?
Но что же происходит сейчас? Большинство стран при резком возрастании количества случаев заболевания выбирали методы строгого карантина [32]. Про Китай речь уже шла [33]. В Италии, например, с 10 марта как минимум до 3 апреля ограничено передвижение людей без весомой причины [34]; закрылись школы, музеи, кинотеатры, театры и другие подобные заведения, как и большинство магазинов (кроме продуктовых и аптек); запрещены любые собрания в общественных местах. Похожие меры были предприняты во Франции.
В Великобритании, напротив, после первичной оценки ситуации власти решили, что распространение вируса уже не остановить, и поэтому надо направить всё внимание на защиту уязвимых групп населения. Так, несколько недель правительство давало только рекомендации по сокращению социальных контактов, избеганию общественного транспорта и работе из дома. Отказ от более строгих мер мотивировался стремлением попытаться развить коллективный иммунитет против вируса. Однако строгий карантин все же был введен 24 марта. Эту ситуацию комментируют наши эксперты.
«Про коллективный иммунитет уже много написано, в частности, очень хорошо это объяснил профессор Базыкин, — говорит Дмитрий Купраш. — Смысл в том, что пока вирус новый, один заболевший может заразить несколько окружающих, и инфекция распространяется в геометрической прогрессии. По мере того, как среди окружающих появляются переболевшие люди, у которых есть иммунитет, среднее число заражаемых (так называемый коэффициент R0) снижается, и когда он становится меньше 1, эпидемия идет на спад (люди выздоравливают быстрее, чем заболевают новые). В случае очень заразных заболеваний типа кори уровень коллективного иммунитета должен быть очень высоким, больше 90%, в частности поэтому так важно делать прививки (а не только чтобы не заболеть самому), и если уровень тяжелых последствий от заболевания достаточно высок, то прививки — более предпочтительный способ получения коллективного иммунитета, чем естественный. Британский эксперимент основан на том, что для SARS-CoV-2 группы риска ярко выражены, и в случае их эффективной изоляции риск естественного развития эпидемии для здоровой части популяции оказывается приемлемым, как и нагрузка на экономику. Теоретически, такая стратегия выглядит блистательно, а как она сработает на практике, покажет практика [вечером 23 марта премьер-министр Великобритании объявил о введении строгого карантина; на 25 марта в стране идентифицировано 8000 зараженных, среди которых и 71-летний принц Чарльз, наследник престола — прим. автора].
Согласно новому докладу команды Фергюсона [известного британского эпидемиолога, специализирующегося на построении математических моделей — прим. автора], британская система здравоохранения не выдержит контролируемой эпидемии, и надо применять жесткий карантин. И сам гуру уже приболел [тестирование подтвердило заражение — прим. автора]. Чего эта модель пока не учитывает — это возможного уменьшения летальности вируса по мере развития эпидемии, что кардинально облегчило бы ситуацию. Так ведут себя многие вирусы, но далеко не все, и для того, чтобы предсказать поведение SARS-CoV-2, пока недостаточно данных. Собственно, авторы много раз оговариваются, что надо постоянно мониторить ситуацию. Стоит отметить, что модель Фергюсона получила критику от коллег [35], в частности по поводу возможности в результате жестких мер отследить все контакты зараженных, всех посадить в карантин и таким образом полностью уничтожить вирус. Модель Фергюсона такую возможность в принципе не рассматривает и предполагает, что после ослабления карантина неизбежна новая вспышка, а оппоненты считают, что это не обязательно так. Все с замиранием сердца смотрят, что будет в Китае».
10. Какова ситуация в России?
Своим опытом делится врач Василий Штабницкий: «Любой врач сейчас готовится к инфекции, разрабатывает стратегию. Перерабатываются протоколы инфекционного контроля в частных и государственных клиниках, отрабатывают протоколы взаимодействия, когда поступает пациент с подозрением на коронавирусную инфекцию. Естественно, врачи каждый раз должны упоминать о необходимости соблюдения карантина, предосторожностей. Также, по моему мнению, упоминаться должна и необходимость ношения простых хлопчатобумажных масок, которые в целом могут снизить вероятность распространения вируса, особенно в скученных местах.
У меня опыт очень скромный. Один из моих друзей заболел инфекцией, очень похожей на коронавирусную, однако мы еще не получили официального результата тестирования (хотя прошло уже больше, чем 10 дней). К счастью, у него всё хорошо, пневмония разрешается. Также заболела его жена и сейчас сидит на карантине дома. Несколько человек с похожей на коронавирусную пневмонией уже госпитализированы в стационар. Очень много первичных контактов у тех пациентов, кто приезжает из других стран, и даже уже есть вторичные контакты, которые “чем-то” заболели. К сожалению, количество таких больных — подозрительно больных — сейчас будет становиться всё больше.
Есть и такие страны, как Италия, которые по количеству смертельных случаев находятся на уровне Китая, но есть и страны вроде Германии, где много выявленных случаев, но летальных из них очень мало. Это говорит о том, что эпидемия может проходить по-разному. Вряд ли дело в климате, скорее вопрос в готовности систем здравоохранения к проведению карантинных мероприятий или, например, малых больниц реагировать так же эффективно, как крупные. Если в нашей стране это удастся повторить, то это будет очень хорошо».
Что же можно сказать о сценариях развития ситуации в России?
«Сейчас мы имеем дело с инфекцией, от которой в разумный промежуток времени должна быть разработана вакцина, — рассказывает Андрей Летаров. — То есть стратегически можно ставить цель сдерживать эпидемию до тех пор, пока не появится возможность провести массовую вакцинацию населения. Я не знаю, в какой мере это реалистично в России, — для этого нужно обладать бóльшим объемом информации.
На момент написания статьи в России, по официальным данным, большинство случаев заражения — это люди, являющиеся непосредственными прямыми контактами тех, кто заразился первым и завез вирус в страну, — можно надеяться вручную контролировать все эпидемические цепочки. По этой причине и меры, которые сейчас принимают в Москве, не являются такими драматичными: метрополитен пока не закрывают, вузам дана рекомендация перейти на удаленное обучение, запрещают публичные мероприятия. Поэтому, если имеющаяся у населения информация соответствует действительности, эти решения оправданы.
Если же выход инфекции из-под “ручного контроля” всё же произойдет, и возникнут множественные очаги передачи инфекции, которые не удастся сразу отследить, тогда, по-видимому, потребуются более жесткие карантинные меры, которые позволят эти цепочки заражения прервать и свести к тому уровню, когда их можно контролировать.
Может возникнуть вопрос: почему наши власти не вводят жесткие карантинные меры сразу. На мой взгляд, ответ такой: если мы всех сейчас посадим по домам, то мы просто вернемся во времени немного назад. Случаи заражения исчезнут, но мы не можем остановить экономику и запретить все контакты навсегда. В какой-то момент эти жесткие меры придется снять, и тогда вся ситуация повторится вновь, поскольку восприимчивость населения к вирусу всё еще высока.
Кроме того, простой экономики чреват не только финансовыми потерями, но и человеческими, поскольку гибель от COVID-19, даже в Италии, не является ведущей причиной смертности в популяции. Если люди, например, с ССЗ, будут испытывать сложности с получением медицинской помощи, то можно получить еще больше смертей, чем от вируса. Так что карантин — безусловно, действенная мера, но он тоже имеет свою цену.
Есть и другой сценарий, который обсуждали в Великобритании. Если мы признаем, что не можем сдержать эпидемию совсем, то нам нужно размазать пик заболеваемости и принять полумеры, которые не остановят экономику совсем и несколько снизят эффективность передачи вируса. В таком случае вместо того, чтобы получить много больных сразу и перегрузить систему здравоохранения и, как следствие, увидеть возрастающую смертность (что и случилось в Италии), можно добиться более плавного нарастания количества случаев. В этой ситуации можно попробовать защитить группы риска.
В какой-то момент число переболевших в обществе достигнет критических величин, например, процентов 60 — включая тех, кто перенес инфекцию бессимптомно. Тогда количество иммуноустойчивых людей будет настолько велико, что параметр R0 упадет ниже единицы, и эпидемия затихнет.
Возможно, что в итоге будут реализованы какие-то промежуточные стратегии».
11. Как не допустить развития пандемий в будущем?
Согласно недавнему анализу, опубликованному в The Lancet, только у 104 (57%) из 182 стран мира есть функциональные возможности для выполнения мероприятий, связанных с эпидемией, на национальном и субнациональном уровнях [36]. 18% стран необходимы внешние ресурсы для контроля над ситуацией. Для эффективной борьбы эксперты настаивают на необходимости следующих шагов:
Наконец, очевидна необходимость разработки стратегий по предотвращению, обнаружению и борьбе со вспышками инфекционных заболеваний, поскольку идентификация вирусов у животных — один из важнейших этапов в предотвращении вирусных эпидемий.
«Как с любой заразой, самое действенное — это предотвращение контактов с источником заражения», — комментирует Дмитрий Купраш и добавляет, что Китай уже принимает меры на этот счет: временно запретили покупку, продажу и перевозку диких животных на рынках, в ресторанах и на онлайн-рынках по всей стране. Тем не менее остаются вопросы, например, насколько долгим будет этот запрет и на какие точно виды он распространяется.
12. Как SARS-CoV-2 влияет на фарминдустрию?
Радует, что противовирусные платформы вновь в фокусе интереса инвесторов. Уже многие годы этот сектор был недофинансирован в связи с тем, что эти препараты используются редко и коротко в жизни пациентов, регуляторный путь достаточно сложный, а цены низкие, несмотря на то, что препараты спасают жизни людей. Но есть риск, что при снижении давления эпидемии весь этот интерес и государственная поддержка улетучатся, как было в предыдущих случаях».
Эпидемия SARS-CoV-2 повлияла и на научное сообщество: обмен информацией происходит моментально, многие статьи «разлетаются» еще с платформ препринтов (хотя это может, конечно, отразиться и на качестве информации), лаборатории моментально заключают новые сотрудничества [37].
13. Есть ли хоть что-то позитивное в эпидемии SARS-CoV-2?
Как рассказывает Антон Гопка, COVID-19 стал тестом систем здравоохранения в мире: «Все явные перекосы и специфика государственного реагирования и финансирования проявились. Я очень рад, что в обществе и политике массово приходят к осознанию новых биоугроз. Что они готовились к достаточно маловероятным угрозам ядерной войны, и оказались фактически вообще не готовы к уже третьей вспышке распространения коронавирусной инфекции. При этом хорошо, что мы имеем дело с относительно “гуманным” вирусом, который позволит подготовиться к будущим возможным более тяжелым чрезвычайным ситуациям».
P.S.: 14. А вирус точно не из лаборатории? И вообще, это точно все не мировой заговор?
Честно говоря, у редакции были сомнения, комментировать ли такие слухи, но, видимо, все-таки это нужно сделать. Ученые убедительно показали, что новый вирус имеет естественное происхождение, и опубликовали свои результаты в рецензируемом уважаемом журнале [38]. Со статьей и ее аргументацией согласилось научное общество. Однако некоторых взбудоражила публикация 2015 года [39], где исследователи описали создание вполне конкретного гибридного коронавируса и показали, что он может инфицировать клетки человека. «А вдруг, — предположили любители конспирологических теорий, — это и есть тот же вирус, что и SARS-CoV-2, и произошла его утечка из лаборатории в Китае?»
«Любопытно, что Ши Чжэнли [знаменитый китайский вирусолог, открывшая десятки SARS-подобных вирусов и даже получившая прозвище Bat woman, поскольку она изучает летучих мышей — главного источника коронавирусов; ее лаборатория находится в Ухане — прим. автора] много дней не спала, перепроверяя лабораторные записи, чтобы убедиться, что ни один из штаммов, что был в работе у нее в лаборатории, не похож на SARS-CoV-2 [40], — добавляет Дмитрий Купраш. — То есть ключевой человек, лучше всех разбирающийся в теме, был до смерти напуган тем, что вспышка случилась около лаборатории, и всерьез рассматривал возможность утечки. А в США запретили подобные исследования (зря так сделали, но ведь сделали), и отношения между США и Китаем напряжены из-за споров о возможном источнике вируса. Так что биоинформатика — биоинформатикой, и сделанный анализ весьма убедителен, но все-таки это — не совсем конспирология на ровном месте. Как вести такие исследования — очень серьезная и непростая тема с рисками и ставками на уровне ядерной отрасли».
А так комментирует неутихающие слухи вокруг, казалось бы, уже решенного вопроса Александр Панчин, известный российский популяризатор науки и биоинформатик:
«Людям свойственно недооценивать вероятность случайных совпадений и находить закономерности там, где их нет. Есть замечательная статья психолога Питера Брюггера [41], который открыл эффект “избегания повторений”: людям, создающим случайные последовательности чисел, свойственно не ставить шестерку после шестерки, пятерку после пятерки и так далее. Причем верующим в странные вещи это свойственно еще больше обычного. Поэтому людям сложно смириться с фактом, что в месте, откуда вроде бы пошла инфекция, находится институт, сотрудники которого создавали гибридный коронавирус, способный инфицировать линию клеток человека.
Однако можно сравнить белки, кодируемые исходными вирусами, из которых делали гибрид 2015 года, с белками нового коронавируса. И такой анализ показывает, что сходства там очень мало. Зато очень много сходства между новым коронавирусом SARS-CoV-2 и вирусом, циркулирующим среди летучих мышей. И всё указывает на природное происхождение SARS-CoV-2. Специалистам это легко понять, но большинству людей понятно совпадение, а наука — нет». Александр опубликовал у себя в «Фейсбуке» небольшое биоинформатическое исследование, в котором показывает более вероятное происхождение SARS-CoV-2 от природных штаммов, нежели от «того самого» лабораторного штамма 2015 года.
Новости
Новости о медицине
и здоровом образе жизни
Чем опасен коронавирус?
Чем опасен коронавирус?
Мы подготовили для вас небольшое интервью с Тарасенко Иван Юрьевич, врачом-пульмонологом клиники Мединтерком, кандидатом медицинских наук. Задали Ивану Юрьевичу наиболее популярные вопросы, связанные с коронавирусом.
Что такое ковид-19?
Коронавирус SARS-CoV-2 впервые появился в декабре 2019 года, тогда этот вирус ещё приравнивали к заболеванию пневмонией. Но всего через несколько месяцев Всемирная Ассоциация Здравоохранения объявила о начале полноценной пандемии из-за распространения Ковид-19, он распространялся по всему миру с невероятность скоростью и со страшными последствиями для отдельной категории населения планеты, и вот уже больше года весь мир борется с этим вирусом. На текущий момент выработаны меры по профилактике заболевания, власти различных стран вводят социальные ограничения для сдерживания распространения вируса, был разработан и протестирован ряд вакцин, однако, борьба с Ковид-19 все ещё в самом разгаре.
Чем опасен ковид для организма?
Ковид 19, проникая в организм, вызывает эндотелиальную дисфункцию и оксидативный стресс. В результате чего образуется большое количество свободных радикалов, которые поражают различные органы и системы. Не только бронхолегочную систему, но и сердечно-сосудистую, центральную и периферическую нервную систему, желудочно-кишечный тракт и т.д.
Опасен коронавирус тем, что может привести к так называемому цитокиновому шторму. В результате чего человек достаточно быстро может стать реанимационным. Возникает полиорганная недостаточность, есть риск его декомпенсации.
Есть ли какие-то способы профилактики заражения?
В современном обществе есть много споров и бытуют различные мнения на этот счет, но объективно трудно отрицать банальные ношение маски и гигиенические способы. Если несколько человек будет рядом находиться в маске, то всё-таки риск заражения будет значительно ниже. Поэтому для безопасности окружающих вас людей я рекомендую всегда носить маску в общественных местах.
Средства профилактики, которые мы используем у себя в клинике:
Какие симптомы и как понять, что появились признаки болезни?
Всё симптомы схожи с обычным ОРВИ. Основной симптом — это повышение температуры и интоксикация. Кашель не всегда присутствуют, даже при достаточно большом проценте поражения легочной ткани. Симптомы могут меняться в зависимости от штамма.
Симптомы могут отличаться в значимости от того, какая система больше пострадала, у кого на какую систему больше подействовало. Есть люди, которые говорят, что у них болит кожа. Кто-то жалуется на сердечно-сосудистую систему, а кто-то на затуманенность сознания и неврологические проблемы.
Какие симптомы являются признаком того, что болезнь может пройти в тяжелую форму?
Это длительно (больше недели) существующая гипертермия, то есть повышенная температура тела, 38 и выше. И никакого тренда на снижение температуры несмотря на принимаемые меры то надо на это обратить внимание чтобы не довести до какого-то резкого ухудшения и до цитокинового шторма в том числе.
Высокий процент поражения легких на КТ, как следствие человек испытывает одышку.
Повышенная масса тела и сопутствующие заболевания. Это не симптом, но то, что может привести к неблагоприятным последствиям.
Нельзя сказать по одному какому-то признаку, что точно надо госпитализировать. Естественно, обращают внимание на сатурацию. Если сатурация ниже 90, то это звоночек к тому, что нужна госпитализация.
Нужно ли обследоваться, если переболел в легкой форме и пока никаких последствий нет?
Я считаю, что каждый человек решает сам. Прямых показаний для обследования таком случае нет.
Как лечить последствия ковид-19?
внутривенные инфузии с витаминами, антиоксидантами, пептидами, иногда плацентарные препарат лаеннек.
Курс капельниц всегда подбирается индивидуально исходя из анамнеза и анализов пациента.
В зависимости от того, что пострадало (сердечно-сосудистая система, нервная система и т.д.) подбираются реабилитационные мероприятия.
Что такое внебольничная пневмония и чем она отличается от коронавируса?
Все обычные пневмонии- внебольничные! Больничные пневмонии бывают в редких случаях (когда человек заболел пневмонией в больнице).
Корректнее говорить про бактериальную и вирусную пневмонию.
Если бактериальная пневмония связана с появлением бактерии в организме, то вирусная — соответственно, с вирусами.
При бактериальной пневмонии наиболее характерны высокая температура, сильная слабость, кашель с мокротой, с кровью.
При вирусной пневмонии может быть невысокая температура, сухой кашель, ломота в теле. Пневмонии, связанные с гриппом, COVID, корью, имеют немного разное течение.
При разных видах пневмонии поражаются разные отделы легких на микроскопическом уровне. Если мы говорим про вирусную пневмонию, то она чаще всего является интерстициальной пневмонией, а бактериальная — альвеолярной. То есть при вирусной пневмонии поражаются чаще структуры, находящиеся вокруг альвеол, а при бактериальной пневмонии поражаются сами альвеолы и происходит внутриальвеолярная инфильтрация.
Для бактериальной пневмонии характерно лечение антибиотиками, а для вирусной пневмонии у врачей мало средств.
Фиброз легких – одно из последствий сложной формы ковид, или нет?
Фиброз может формироваться и после обычной пневмонии. Зачастую пациенты путают фиброз и процент поражения легочной ткани. Процент поражения легочной ткани не означает фиброз. То, что мы видим на КТ (матовое стекло) — это не фиброз. Чем больше процент поражения легких, тем больше вероятность развития фиброза. Фиброза бояться не стоит, он бывает маленький и большой, и может не вносит существенного вклада в здоровье человека.
Как уберечь себя от болезни и что предпринять, если заболели?
«Важно следовать рекомендациям ВОЗ: соблюдать меры гигиены, социально дистанцироваться, носить маски и использовать антисептик, а также избегать контактов с поверхностями общественного пользования. Если вы все-таки заболели и перенесли коронавирус, то наиболее эффективным способом восстановления будет Водородотерапия совместно с витаминными капельницами. В любом случае важно понимать, что каждый случай индивидуален, так что в любом случае обязательно необходимо проконсультироваться со специалистом.»
Тарасенко Иван Юрьевич, кандидат медицинских наук, врач-пульманолог клиники Мединтерком.
Записаться на прием к специалисту можно через форму обратной связи или по телефону:8-495-212-08-85. Если вы хотите обратиться врачу-пульмонологу, то необходимо заранее сделать компьютерную томографию легких и принести с собой на прием. КТ – это основной инструмент, с которым работает пульмонолог и на основании которого вырабатывает план лечения.
Николай Стариков
политик, писатель, общественный деятель
Кто и зачем создал коронавирус COVID-19
Кто и зачем создал коронавирус COVID-19
Главный вопрос, который задают себе миллиард людей: откуда же взялся коронавирус COVID-19, который смог погрузить всю планету в совершенно новую реальность?
На этот вопрос уже есть ответ.
Но начнем мы с того, что такое вирус. Будем говорить просто, что называется, для обывателя.
Важно! Вирусы не лечатся. Вирус не может быть уничтожен таблеткой, антибиотиком. Все противовирусное лечение, по сути, это повышение иммунитета, и борьба с последствиями и неприятными симптомами вирусного заражения. Поэтому и шутят – будешь лечиться от гриппа, поправишься через неделю, не будешь – через семь дней.
2. Что такое коронавирус? Это семейство вирусов. Таких вирусов много, несколько. Они известны уже давно. Есть различные вирусы гриппа, есть вирусы гепатита, а есть коронавирусы. При этом некоторые из них поражают человека, а некоторые животных.
3. В чем особенность коронавируса COVID-19, пандемию которого объявила Всемирная организация здравоохранения? Особенность этого вируса в том, что это новый штамм коронавируса, который «вдруг» от диких животных (предположительно — от летучих мышей) стал передаваться человеку и использовать человеческие клетки для своего размножения.
То есть ранее вирус поражал только летучих мышей, и вдруг разом смог поражать людей, после чего и началась эпидемия.
Вот здесь самое время и задать тот самый, главный вопрос: является ли изменение коронавируса и его «переход» с летучих мышей на человека естественным процессом или это стало результатом сознательных действий человека? Является ли коронавирус COVID-19 продуктом сознательной работы?
Информации, позволяющей положительно ответить на вопрос об искусственном происхождении вируса, что превратил мир в одну большую тюрьму, все больше.
При этом опираться мы будем на первоисточники, проверяя и перепроверяя.
Вот на ленту информационного агентства РЕГНУМ ложится информация:
«Коронавирус был создан в США в 2015 году в секретной лаборатории Пентагона — армейском научно-исследовательском институте Уолтера Рида в Форте Детрик. «В 2015 году в журнале Nature была опубликована статья о том, что в лаборатории в американском Форте Детрик был проведен успешный эксперимент по модификации коронавируса китайской летучей мыши, который может уже без промежуточного животного проникать в клетки человека. И в этой же статье было указано, что авторы считают такие эксперименты крайне опасными»
РЕГНУМ
На слово мы никому не верим, поэтому прочитав информацию РЕГНУМА, проводим дополнительные поиски и находим статью с другого российского информресурса. Она любопытна уже тем, что написана за 4, 5 года до сегодняшних событий (13 ноября 2015 года) и называется «Ученых напугал успешный эксперимент по переделке вируса летучих мышей» (Лента).
Сегодняшняя версия естественного происхождения коронавируса COVID-19 говорит нам, что он перешел на людей, как раз от летучих мышей в китайском городе Ухане. Те, кто говорит, что COVID-19 был создан специально говорят тоже самое – но только, что это стало итогом не «эволюции» коронавируса или неких естественных причин, а результатом планомерной работы ученых.
«Успешный лабораторный эксперимент по созданию гибридной формы коронавируса летучих мышей, способной заражать человека, вызвал среди ученых опасения о непредсказуемых последствиях утечки вируса-мутанта. Об открытии и спорах вокруг него сообщает издание Nature News.
Американские биологи создали «химеру» из вируса подковоносых летучих мышей Китая, известного как SHC014: его поверхностный белок перенесли в вирус SARS, живущий в легких подопытных мышей (для моделирования заражения человека). Ученые доказали, что вирус SHC014 уже обладает всеми необходимыми орудиями для связывания с ключевым рецептором клеток человека. Эксперимент подтвердил гипотезу о возможности прямого заражения человека коронавирусами летучих мышей.
Однако другие вирусологи сомневаются, что полученный вывод оправдывает риск эксперимента: ученые же создали новый вирус, который отлично размножается в клетках человека. Более того, они продолжили свою работу даже после того, как в октябре 2014 года правительство США ввело мораторий на финансирование исследований вирусов гриппа, SARS и MERS (для проекта было сделано исключение).
Авторы исследования не согласны с этой позицией: если бы не эксперимент, об угрозе вируса SHC014 никто бы не узнал. Все ученые были уверены, что он не способен заражать человека, и только опыт с пересадкой показал, что вирус летучих мышей SHC014 уже преодолел ключевые препятствия и научился проникать в клетки».
Оказывается, работа по созданию коронавируса, который от летучих мышей сможет передаваться человеку, действительно велась американскими учеными! И об этом открыто писалось 4, 5 года назад.
То есть в 2015 году действительно было подобное исследование, и после публикации его итогов и началась дискуссия и поднялась волна критики, смысл которой в 2020 году куда понятнее. Риск распространения нового коронавируса крайне велик!
А мы двигается по информационным ресурсам дальше. На том же сайте Nature.com мы находим подробнейшую статью от 9 ноября 2015 года, в которой американские ученые рассказали о своей работе по конструированию нового коронавируса «от летучих мышей к человеку».
Приведем несколько цитат из этого обширного текста на английском языке, который каждый может полностью изучить самостоятельно.
Американские ученые подробно и обстоятельно рассказывают, что сознательно создавали новый «химерный вирус», который от летучих мышей сможет передаваться человеку, чтобы изучить потенциал возникновения (то есть потенциал заражения человека). После чего они проверили эффективность доступных иммунотерапевтических средств. Так прямо и пишут, что «чтобы расширить эти данные, первичные культуры эпителия дыхательных путей человека (HAE) были инфицированы и показали надежную репликацию обоих вирусов».
Думаю, что дискуссия об искусственности происхождения вируса COVID-19 на этом не закрыта. Но аргументов в пользу естественности эпидемии становится все меньше.
Думаю, что миллионам людей очень хочется получить ответ на два главных вопроса:
«Корона» вместо гриппа: как протекает шестая волна COVID-19 в России
В России поднимается новая волна коронавируса. Количество заболевших уже подбирается к ноябрьскому пику 2021 года, когда в стране бушевал штамм «дельта». Хорошая новость: смертность сейчас в десятки раз ниже. Уже понятно, что нынешняя волна, вызванная штаммом «омикрон» не сравнится с прежней, февральской, которая росла быстрее и на пике превышала 200 000 выявленных случаев заражения. И все же региональные власти объявляют масочный режим и готовят «красные зоны» в больницах. Тем временем специалисты уже говорят, что COVID-19 начинает вытеснять грипп.
Forbes выяснял, что происходит и как идет подготовка к нарастающей эпидемии.
Парадоксы «омикрона»
Не успели закончиться новогодние каникулы 2022 года, как вдруг резко начала расти заболеваемость коронавирусом. От минимума в 15 316 новых заражений 6 января, заболеваемость достигла к 11 февраля пика в 203 949 случаев. А потом резко пошла на спад. Многие заметили парадокс новой волны. Начиная с первых проявлений в России эпидемии COVID-19 весной 2020 года на статистических графиках кривая смертности уверенно повторяла колебания кривой заболеваемости: когда росло число заболевших, и количество умерших росло.
На этот раз все было иначе. 6 января, когда новая волна еще не начала подниматься, от коронавируса умерли 802 человека. Но на самом пике — всего 729 пациентов. Денис Логунов, заместитель главы Центра имени Гамалеи, разработчика вакцины «Спутник V», комментировал тогда: «Уровень и наклон заболеваемости на штамме «омикрон» — он абсолютно беспрецедентный, у нас может быть снижена на 60–70% летальность и количество госпитализированных, но при этом будет такой уровень заболеваемости, что он все это перекроет с запасом».
Первого марта глава Роспотребнадзора Анна Попова объявила, что масштабное генетическое исследование вируса выявило присутствие штамма «омикрон» в 95,1% случаев. Штамма «дельта», который доминировал в предыдущие месяцы, нашлось 4,2%, а остальных вариантов — 0,7%. Штамм «омикрон» отличался от своих предшественников более высокой заразностью, коротким, от двух до пяти дней, инкубационным периодом и более легким течением болезни.
В июле-августе 2022 года, стало понятно, что назревает новый рост заболеваемости (см. инфографику).
14 августа Попова заявила, что «с появлением новых подвариантов штамма «омикрон» мы увидим рост количества новых случаев, но новые подварианты не приводят к более тяжелому течению заболевания, к увеличению занятых коек». Уже на следующий день, 15 августа, в связи с ростом заболеваемости власти Бурятии вернули в республике масочный режим. Далее не проходило дня, чтобы власти не говорили о ношении масок: 16 августа министр здравоохранения Михаил Мурашко призвал россиян носить маски в общественных местах и своевременно ревакцинироваться; 17 августа рекомендательный масочный режим вернули в Татарстане, Дагестане, Горном Алтае, Красноярском крае, в Новосибирской и Вологодской областях.
Показатели заболеваемости находятся сейчас на уровне середины марта, когда рекордная волна «омикрона» резко шла на спад. Но сейчас заболеваемость растет.
Ковид на льду и на выставке
В пресс-службе московского департамента здравоохранения Forbes заверили, что «в Москве есть все необходимые мощности для борьбы с инфекцией и отработанные алгоритмы ведения пациентов, а все пациенты с симптомами коронавируса получают необходимую медицинскую помощь в полном объеме». Нет проблем и с вакцинацией, уверяют сотрудники департамента: «Медицинские организации обеспечены вакциной в полном объеме. Последняя поставка вакцины была осуществлена в июле этого года Министерством здравоохранения РФ».
Привиться против коронавируса можно без записи в пунктах вакцинации в ГУМе и Троицкой городской больнице, а в городских поликлиниках — по записи, в том числе через сайт mos.ru. «На сегодняшний день для записи на вакцинацию свободно более трети талонов, — извещает пресс-служба департамента. — А при необходимости пропускная способность действующих пунктов вакцинации будет увеличена». Чиновники объясняют, что «в Москве за все время борьбы с ковидом отработаны механизмы оперативного развертывания необходимых мощностей в зависимости от изменения текущей эпидемиологической ситуации». Какие мощности имеются в виду, в Депздраве не уточнили, но в 2020–2021 годах госпитали специально оборудовались даже в автомобильном торговом центре «Москва», в «Крокус Экспо», в 75-м выставочном павильоне ВДНХ, «Экспоцентре на Красной Пресне» и ледовом дворце «Крылатское».
Как и во время прошлых волн, к COVID-19 готовятся не только государственные клиники, но и частные. Медицинский директор группы компаний «Медси» Игорь Семенякин сообщил Forbes, что за последние четыре-пять недель в клинике наблюдали полуторакратный рост обращений пациентов с симптомами ОРВИ. «Сейчас количество обращений находится на уровне декабря 2021 года и существенно превышает аналогичный период прошлого года, — рассказал он. — В связи с ростом обращений по ОРВИ, за последние восемь недель в 2,5 раза увеличилось и число ПЦР-тестов». По его словам, в «Медси» не наблюдают более тяжелого течения заболевания, чем в предыдущие волны, «ранее применяемые подходы к лечению коронавирусной инфекции эффективны и в отношении нового штамма, но до конца спрогнозировать тяжесть и продолжительность новой волны сложно».
Семенякин напомнил, что еще с апреля 2020 года в Клинической больнице №1 у них функционирует «красная зона» для пациентов с коронавирусной инфекцией. «Сейчас необходимости перепрофилирования клинических отделений [под пациентов с коронавирусом] нет, но у нас есть возможность гибко расширять мощности, что неоднократно делали в предыдущие волны, — рассказал он. — Учитывая существующие сложности в логистике лекарственных препаратов, мы сформировали необходимый запас, а оснащение всем необходимым оборудованием, включая реанимационное, провели еще в начале пандемии».
Хронический коронавирус стал новым кошмаром пандемии: лонг-ковид глазами ученого
Таких больных в мире уже больше 5.5 миллионов, и с каждым днем их число увеличивается
Все чаще эксперты заявляют: далеко не всегда иммунной системе организма удаётся уничтожить коронавирус до конца, тогда инфекция переходит в хроническую форму со всеми вытекающими последствиями, в том числе, вероятно, с опасностью, исходящей от людей, переносящих вирус.
Еще в ноябре прошлого года упоминала глава Роспотребнадзора РФ Анна Попова: не исключено, что коронавирус может продолжать жить на слизистых, сохраняться в организме, как герпес или ВИЧ.
По состоянию на конец 2020-го года только диагностированных пациентов с лонг-ковидом, длительным COVID-19, в мире достигло 5523219 человек. И оно увеличивается ежедневно!
Известный врач и ученый, доктор медицинских наук, профессор Александр Кухарчук – один из тех, кто активно изучает и разрабатывает лечение длительного COVID-19. Сам он из Украины, сейчас живет в Мумбаи. Лечением людей, заболевших коронавирусом, занимается с марта прошлого года. Доктор медицинских наук, почетный профессор «MGM University of Health Sciences» (Индия, Мумбаи).. Автор 19 патентов, 354 научных работ.
⁃ Что такое пост-ковид, лонг-ковид и чем они отличаются друг от друга?
⁃ Терминология постковидных осложнений до сих пор не определена. В научных публикациях чаще всего встречаются попытки установить временные рамки развития COVID-19: острый период, подострый период и длительный COVID-19. Подход механический и, с моей точки зрения, совершенно не оправданный.
Я считаю, что постковидный синдром или пост-COVID-19 – это результат не леченного вообще или недолеченного СОВИД-19, когда вся борьба с коронавирусом была отдана на откуп иммунной системе организма, либо больного с ковидной пневмонией выписывали из стационара, как только он переставал быть кислородозависимым.
В результате вирус творил в организме все, что хотел, проникал во все органы и ткани, где для него имелись входные ворота, нанося массовые, хотя и мелкие повреждения, суммарный эффект которых дал постковидный синдром. То есть постковидный синдром – это клиническая ситуация, когда иммунная система все-таки справились с коронавирусом, и в организме вируса больше нет, но есть масса нанесенных им повреждений во многих органах и системах.
⁃ Кто первым стал заниматься темой лонг-ковида и почему?
⁃ А какая разница? Я никогда не понимал и не принимал этого болезненного стремления к приоритету. Важно не первенство, а результат. Которого до сих пор нет.
⁃ Да, при лонг-ковиде коронавирус продолжает оставаться в организме. Возможно, в ослабленной форме, но все равно способной вызвать повреждения органов и систем.
С удивлением смотрел ТВ-передачи и ролики популярных блогеров, где с каким-то тупым недоумием высмеивались китайские ученые, которые начали обследовать население на наличие коронавируса в анальных мазках. Уважаемые, это и есть попытка выявить лонг-ковид! И если вам так важен приоритет, то первым серьезно начал заниматься лонг-ковидом именно Китай.
Или мы так быстро забыли о том, что SARS-CoV-2 был обнаружен в сточных водах канализации Парижа? Забыли, что у «переболевших» COVID-19 в течение нескольких месяцев жизнеспособный и вирулентный вирус выделялся из образцов фекалий? С какого перепугу мы вдруг решили, что если ПЦР-тест на РНК SARS-CoV-2 дважды отрицательный, то человек здоров, а его организм свободен от вируса?
Дважды негативный ПЦР-тест означает только то, что вируса нет в носоглотке, и не более того. Если мы хотим эффективно бороться с лонг-ковидом и отличать его от постковидного синдрома, нам срочно нужны ПЦР-тест системы для определения РНК SARS-CoV-2 в кале, моче, слюне, мокроте, спинномозговой жидкости, в желчи, слезной жидкости, вагинальном секрете, сперме и в биоптатах тканей. Это не означает, что нужно проводить тотальный скрининг по всем этим параметрам, нет, каждого пациента с лонг-ковидом нужно обследовать прицельно, на основании превалирования тех или иных жалоб и симптомов.
⁃ Какой процент переболевших коронавирусом получает пост-ковидный синдром?
⁃ До недавнего времени, буквально до вчерашнего дня, считалось, что больных с лонг-ковидом и постковидным синдромом в мире насчитывается около 10% от всех переболевших COVID-19. Однако результаты клинических исследований лонг-ковида, а они уже проводятся во многих странах мира, показали, что таких пациентов значительно больше. В частности, британские медики сообщают, что больные лонг-ковидом составляют 1/3 от всех переболевших COVID-19. Причем лонг-ковидом страдают не только те, кто перенес инфекции тяжело и лечился в стационаре, но и молодые люди, которые прошли через “легкую” форму COVID-19.
⁃ Как в остром периоде можно распознать, какие органы и системы могут быть поражены в будущем и предупредить это?
⁃ На вопрос отвечу вопросом: а с поражением какого органа госпитализируются больные с «острым» COVID-19? Правильно, с поражением легких, да и то не все. Никто в период пандемии не заботится об исследовании иных органов (исключение составляют только больные в реанимации, где контролируют сердечный тропонин и печеночные ферменты). Следовательно, Ваш вопрос остается без ответа. Только сейчас начинаются клинические исследования на эту тему.
⁃ Британские учёные обнаружили вирус в структурах головного мозга погибших от коронавируса пациентов. А это значит, что нельзя исключить прямое воздействие SARS-CoV-2 на головной мозг и психику. Это может быть взаимосвязано с пост-ковидными осложнениями?
⁃ Разумеется, может. В первую очередь с расстройствами нервной системы и нарушениями психики. Если же повреждения сосудов головного мозга значительны, и вирус при этом активно размножается, то такая форма COVID-19 заканчивается менингоэнцефалитами или инсультами.
⁃ Сейчас все больше людей говорят, что переболели второй раз. У части из них действительно положительный ПЦР и (или) резкий повторный рост антител. Можно ли заразиться снова? Через какой срок? Можно ли заболеть повторно коронавирусом другого штамма?
⁃ Возможность повторного заражения коронавирусом научно доказана путем генетических исследований. Срок повторного заражения зависит от многих факторов (состояние иммунной системы, соблюдение человеком противоэпидемических мероприятий, его контактами и перемещениями внутри своей страны и вне ее), поэтому он не определен. Заболеть еще раз можно, заразившись повторно тем же самым вирусом, а уж тем более коронавирусом, который претерпел и закрепил свои мутации.
⁃ Если вирус периодически реактивируется, опасен ли больной в этот момент для окружающих? Как это определить?
⁃ Это зависит от локализации коронавируса при лонг-ковиде. Вряд ли больной заразен, если у него мозговая форма лонг-ковида, но точно опасен для окружающих при кишечной форме.
⁃ Следует ли создавать отдельные больницы или реабилитационные центры для больных пост- и лонг-ковидом? Будут ли разделены отделения, ведь в одних, насколько я поняла, станут лечить последствия заболевания, а в других – лечиться длительно инфицированные люди?
⁃ Более того, это просто необходимо, потому что сегодня пациенты с постковидным синдромом и лонг-ковидом брошены на произвол судьбы – семейный врач в одиночку не в состоянии справиться с этой проблемой.
Поскольку больные с лонг-ковидом представляют потенциальную угрозу заражения других пациентов и медицинского персонала, отделение лонг-ковида должно быть изолировано от отделения постковидного синдрома, и построено по принципу чистых и грязных зон. Основными задачами этого отделения являются контроль и коррекция нарушений иммунной системы, антивирусная терапия, направленная на элиминацию хронической коронавирусной инфекции, и реабилитационные биотехнологии восстановления функции всех органов и систем.
Создание такого реабилитационного центра потребует больших капиталовложений, поэтому, скорее всего, будет разделение его функциональных подразделений с делегированием их задач разным лабораториям, госпиталям и больницам государственного и частного сектора.
⁃ Расскажите о том, какими методами планируется реабилитировать пост-ковидных и лонг-ковидных пациентов.
⁃ Этот вопрос я оставлю без ответа. В научных публикациях и в национальных системах здравоохранения на него ответа нет. Свое же мнение я оставлю при себе, дабы не порождать волну самолечения, которая принесет больше вреда, чем пользы.
⁃ Классическая иммунология говорит, что на внутриклеточные инфекции действует клеточный иммунитет. Сейчас идут исследования о том, образуется ли вообще или у какого процента переболевших после перенесённого коронавируса иммунитет? Какой точки зрения вы придерживаетесь и почему?
⁃ Масштабных исследований клеточного иммунитета после перенесенной COVID-19 не проводилось. Очень дорого. Шведские ученые публиковали статьи, доказывающие его существование. Но они заангажированы.
Лично я этим исследованиям не доверяю – достаточно посмотреть на заболеваемость и смертность от COVID-19 в Швеции. Нейтрализующие антитела у переболевших коронавирусной инфекцией действительно есть, но их существование ограничено – от 3 до 6 месяцев. Сейчас важнее понять, насколько сильный иммунитет будет индуцирован вакцинацией. Ждем результатов третьей фазы клинических испытаний вакцин-кандидатов, которая в условиях пандемии превратилась во всеобщую вакцинацию населения.
Что касается вопросов иммунитета при COVID-19, то лично меня сильно напрягают появляющиеся сообщения об «иммунной амнезии», которую вроде бы способен вызывать SARS-CoV-2.
⁃ Означает ли это, что коронавирус может стирать вообще иммунную память организма, становится меньше антител к уже перенесенным заболеваниям, и они хуже узнают «врага»? И что человек может стать восприимчивым к возбудителям и болезням, к которым у него уже был иммунитет?
⁃ О пугающей возможности нового коронавируса поражать клетки иммунной памяти я писал еще в самом начале пандемии. Очень надеюсь на то, что в действительности это не так.
⁃ Довольно значительное число переболевших (в России до 60-70% примерно) после выздоровления никаких проблем со здоровьем больше не испытывает. Значит ли это, что их организм окончательно изгнал вирус, либо все-таки возможен вариант, как с герпесом, когда иммунная система берет под полный контроль его размножение в организме?
⁃ Вряд ли SARS-CoV-2 “согласится” на роль сапрофита. Скорее всего, иммунная система людей, которые перенесли COVID-19 без всяких последствий, полностью уничтожила коронавирус в их организме.
⁃ Вы работаете в Индии сейчас. Какая там ситуация? Я помню, что весной был очень жесткий карантин и локдаун.
⁃ Действительно, с марта и до июля прошлого года мы отсидели в жестком индийском карантине. Весь мир видел кадры, как полиция лупит палками его нарушителей. Но мало кто знает, что в Индии удары палками по заднице и ногам разрешены как мера полицейского воздействия к нарушителям законов. Индийцы в курсе этого правила и принимают эти меры как должное. Но горе тому полицейскому, который ударит по голове, телу или по рукам – толпа его раздавит мгновенно. Такие видео тоже выкладывали, но не все их посмотрели.
В тот период мы, как врачи, могли проехать на работу только по специальным пропускам – на каждого из нас, на нашего водителя и на машину тоже. После окончания тотального локдауна, который разгрузил больницы и врачей от потока тяжелобольных, люди приступили к работе и повседневной жизни.
Сейчас открыты все магазины, торговые центры, рестораны и даже свадебные площадки («маленькая» индийская свадьба – это 3000 человек, однако). Вместе с тем, по-прежнему на дистанционке работают школы и университеты, закрыты детские сады. Индийские семьи большие, и живут, как правило, вместе – старики приглядывают за внуками, а их взрослые дети работают в обычном ритме, но масочный режим продолжается.
Что это дало? Ежедневная заболеваемость, точнее количество вновь выявленных инфицированных, снизилось со 100000 до 11000 человек. Смертность уменьшилась до минимальной (100-140 случаев в день, а было до 5000 в день). Заканчивается вакцинация 7 миллионов медицинских работников (одна вакцина индийская, вторая – Астра Зенека).
Были проблемы: многие медики отказывались от вакцинации. После многочисленных публикаций и выступлений по ТВ премьер-министра Индии Наредры Моди, министра здравоохранения, известных врачей – лидеров общественного мнения, популярных актеров и прямых трансляций процесса вакцинации, проблемы были решены, и в данный момент вакцинация индийских медиков приближается к 100%.
⁃ Применяются ли в Индии, известной своей нетрадиционной медициной, какие-то методы лечения, которых нет в Европе, США и странах СНГ?
⁃ Никаких особых методов лечения в Индии нет. Как и везде, неудачные попытки использования противовирусных препаратов непрямого действия сменились комплексным симптоматическим лечением: блокаторы входа коронавируса в клетку, антиагреганты, антикоагулянты (низкомолекулярные гепарины), стероиды, фибринолитики (в реанимации), антибиотики при угрозе присоединения к ковидной пневмонии бактериальной инфекции.
Я полагаю, что основным методом борьбы с постковидным синдромом и лонг-ковидом станет клеточная терапия, которая способна значительно усилить и ускорить репаративную регенерацию. Но это – мое личное мнение.
⁃ Ваш прогноз насчёт 2021-го?
⁃ Если вакцинация оправдает себя, то этот год станет годом борьбы с лонг-ковидом и постковидным синдромом.
Государственные чиновники, в первую очередь министерств здравоохранения, должны принять срочные меры по организации центров постковидной реабилитации, пересмотреть номенклатуру болезней, выделив лонг-ковид и постковидный синдром в отдельные нозологические субъединицы, предусмотреть пролонгирование оплачиваемых больничных листов для таких пациентов и размеры финансовой помощи таким больным. Ибо многие на длительный срок утратили работоспособность, потеряли работу и остались без средств к существованию. В противном случае в будущем ждите волны суицидов. Все очень серьезно…
«Только не считайте меня сумасшедшей»: истории болезни
Заметила одно: когда я приезжаю к семье брата, то потом, по возвращении домой, всегда заболеваю на 3-5 дней. Повышается температура, ломота в костях, першение в горле, увеличиваются лимфоузлы. Только не считайте меня сумасшедшей.
Врачи разводят руками и говорят, что это самовнушение. Но у меня антитела тоже не падают, как будто меня периодически кто-то подпитывает извне, подстёгивая иммунную систему»
«Лично знаю девушку, у которой, спустя полгода постковида и кучи отрицательных ПЦР, все-таки нашли вирус. Ее исследовали досконально, сделали биопсию слизистой горла и анализ крови. Под мощным электронным микроскопом выявили живой ковид и наличие ещё одной бактерии, которая размножается в макрофагах и способна вызвать особый вид поражения лёгких.
Кроме того, ей проверили иммунитет. Он оказался таким же, как у больных СПИДом, хотя анализы показали, что ВИЧ у неё нет».
«Слабость, сплю на ходу. Опять болит спина. И таких, как я, очень много. Все переболели в одно и тоже время, а теперь регулярно повторяется. Не может же быть повторное заражение у всех одновременно? Значит, вирус продолжается оставаться в нас? И мы можем быть опасными для своих близких?»