Что такое пиодермия
Что такое пиодермия
Пиодермия у ребенка
Пиодермия у ребенка — это группа дерматозов, характеризующихся гнойно-воспалительным поражением кожи, придатков, подкожно-жирового слоя. В клинической картине ведущим является кожный синдром — локальное воспаление разной степени тяжести и глубины, гнойничковая сыпь, мацерация. Отдельные формы заболевания сопровождаются ухудшением общего состояния. Диагностика базируется на данных анамнеза и объективного осмотра. Основные методы лечения — антибактериальная терапия местного или системного характера, антисептический туалет кожи. Некоторые формы глубокой пиодермии требуют оперативного вмешательства.
МКБ-10
Общие сведения
В детской дерматологии и педиатрии гнойничковые кожные заболевания встречаются довольно часто. По статистическим данным, доля пиодермий составляет 25-60% от всех дерматозов у детей, обращаемость за хирургической помощью достигает 30-40%. Гнойничковая сыпь у ребенка — типичное осложнение заболеваний, сопровождающихся зудом и нарушением целостности кожного покрова. Ситуация связана с несовершенством защитной функции кожи в детском возрасте, слабым пассивным иммунитетом против возбудителей, контактом с носителями инфекции в дошкольных и школьных учреждениях.
Причины
Возбудителями пиодермии у ребенка являются патогенные или условно-патогенные микроорганизмы. Ведущая роль принадлежит стафилококкам (золотистому, эпидермальному, гемолитическому), бета-гемолитическому стрептококку. При исследовании отделяемого из очагов выявляется: стафилококков патогенных — 80-90%, эпидермального стафилококка — 12%, стрептококков — до 10%. Реже встречаются ассоциации данных микроорганизмов с другими инфекциями: синегнойной палочкой, протеем, пневмококком, кишечной палочкой.
Предрасполагающие факторы
Факторы риска пиодермии у ребенка можно условно разделить на две большие группы:
Патогенез
Основные пути передачи возбудителей пиодермии — контактный и контактно-бытовой. У новорожденного ребенка возможен антенатальный и интранатальный механизмы передачи. Патогенный микроорганизм проникает в дерму через микроповреждения, вырабатывает токсины, которые вызывают расслоение эпидермиса. Как результат − образуются папулы, пустулы или волдыри. Патогномоничная локализация стафилококков — производные кожи (потовые, сальные железы, фолликулы волос), стрептококков — кожные складки, участки вокруг естественных отверстий.
В ответ на местное воспаление в очаг устремляются лимфоциты. Процесс уничтожения пиококков лимфоцитами сопровождается выделением серозного или гнойного секрета. При проникновении токсинов в лимфоцитарное и кровеносное русло присоединяется клиника интоксикации или даже токсического шока. При внутриутробном заражении ребенка, симптомы системного воспалительного ответа обычно выходят на первый план.
Классификация
Пиодермия классифицируется по нескольким критериям. Принято разделение на первичные пиодермии, возникшие у ребенка на здоровой коже, и вторичные, осложняющие течение других дерматитов. В зависимости от распространения вглубь дифференцируют поверхностные и глубокие формы. Наиболее распространенная классификация основана на выделении этиологического фактора:
Симптомы пиодермии у ребенка
Везикулопустулез
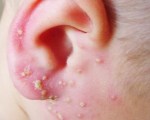
Патология характерна для периода новорожденности. Везикулопустелез представляет собой воспалительный процесс области устья потовой железы. Формированию гнойничков у ребенка предшествует потница. В результате инфицирования элементы потницы воспаляются, преобразуются в пустулы с молочно-белым секретом. Сыпь располагается на коже волосистой части головы, туловища, в складках.
Пузырчатка новорожденных
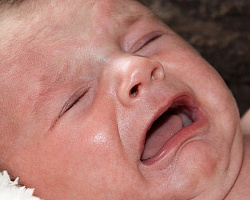
Неонатальная пузырчатка возникает на 3-15 сутки жизни ребенка. Характеризуется появлением фликтен (пузырей) размером от горошины до грецкого ореха, наполненных мутным содержимым. Типичное расположение пузырей − на животе, промежности, в околопупочной зоне. После разрешения фликтен остаются влажные эрозии. Общее состояние младенца обычно нарушено: отмечается лихорадка, вялость, ухудшение аппетита.
Остиофолликулит. Фолликулит
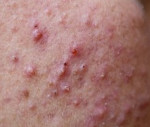
Остиофолликулит представляет собой инфицирование устья волосяного фолликула, имеет острое начало: на неизмененном фоне кожи появляются пустулы, пронизанные волосом. Излюбленная локализация высыпаний — голова, грудь, конечности. Спустя несколько дней пустула разрешается, покрывается корочкой, которая оставляет после себя розовое пятно.
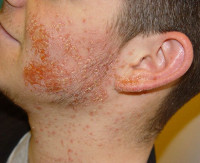
При распространении процесса на весь фолликул развивается фолликулит. Зона воспаления увеличивается в размере, становится болезненной. Через неделю гнойничок ссыхается, не оставляя рубца. Если инфекция проникает в подкожный слой, формируется фурункул. Конгломерат фурункулов называется карбункулом. Вскрытие карбункулезной пустулы оставляет глубокие шрамы.
Импетиго
Существует несколько разновидностей патологии. Стрептококковое импетиго характеризуется образованием на лице фликтен с гнойно-серозным секретом, которые вскрываются через 3-4 суток, не оставляя шрама. Щелевое импетиго также носит название «заеда». Представляет собой мацерацию, линейные эрозии у крыльев носа, в углах рта, глаз. При буллезной форме пиодермии гнойничковые высыпания локализуются на коже кистей, нижних конечностей.
Папулоэрозивная стрептодермия
Пеленочный дерматит встречается только у детей до года, чаще в неонатальный период. В аногенитальной зоне, на внутренней поверхности бедер образуются плотные папулы синюшного цвета с воспалительным венчиком. Папулы трансформируются в волдыри, после — в эрозии и корочки. Элементы появляются на фоне мацерации, раздражения кожи испражнениями.
Интертригинозная стрептодермия
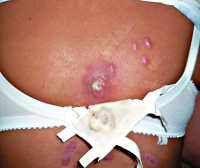
Зачастую стрептодермия возникает у детей с нарушением жирового обмена. Высыпания появляются в области крупных складок: паховых, шейных, подмышечных, ягодичных. Сыпь представляет собой пузыри, которые при разрешении оставляют мокнущие эрозии с фестончатыми границами.
Заболевание поражает детей раннего возраста. Преимущественная локализация — шея, конечности, лицо. В очаге воспаления появляется эритематозный участок неправильных очертаний, разных размеров. При пальпации отмечается местная гипертермия, болезненность. В тяжелых случаях к эритеме присоединяется абсцедирование, некроз кожи. Общее состояние нарушено.
Осложнения
Пиодермия у ребенка при несвоевременной терапии грозит серьезными инфекционно-септическими осложнениями. Возможно развитие регионарных воспалительных процессов: лимфаденита, лимфангита, тромбоза синусов головного мозга. Системное распространение пиококковой инфекции вызывает тяжелую пневмонию, менингит, сепсис, синдром инфекционно-токсического шока.
Диагностика
Постановка диагноза в основном базируется на клинической картине. Детский дерматолог выясняет основные жалобы пациента и/или родителей, собирает подробный анамнез. При наличии показаний в диагностике принимают участие детский хирург, эндокринолог. Алгоритм обследования ребенка:
Лечение пиодермии у ребенка
Консервативное лечение
Большинство форм пиодермии лечатся амбулаторно. Госпитализации подлежат пациенты с большой площадью пораженной кожи, осложненным течением. Частые и длительные водные процедуры, использование косметических средств по уходу не рекомендованы. При расположении элементов в волосистой зоне головы волосы нельзя сбривать. Диета ребенка с пиодермией должна ограничивать поступление соли и углеводов.
Основой медикаментозной терапии служит борьба с возбудителем. Местное лечение включает использование препаратов следующих групп:
Глубокие формы пиодермии, а также распространенные поверхностные и осложненные требуют системного назначения ребенку антимикробной терапии. В педиатрической практике используются антибиотики из групп полусинтетических пенициллинов, цефалоспоринов, макролидов, линкозаминов. Курс лечения составляет 1-2 недели. Для лечения состояний, сопровождающихся развитием бактериемии, к терапии добавляют внутривенное введение иммуноглобулина.
При рецидивирующем течении пиодермии ребенку показана иммунотерапия. К препаратам специфической иммунотерапии принадлежат стафилококковый анатоксин и антифагин. Как неспецифическая имммунокоррекция используется аутогемотерапия, прием элеутерококка, лимонника китайского, спленина. У больных с подтвержденным иммунодефицитом применяются иммуностимуляторы: препараты тимуса, γ-глобулина, лизирующихся актиномицет.
Хирургическое лечение
Оперативное вмешательство показано при формировании фурункула, карбункула, абсцесса. В условиях стационара детский хирург проводит вскрытие и дренирование гнойной полости, рассечение свищевых ходов. Далее рану ежедневно промывают растворами антисептиков до заживления вторичным натяжением. При язвенно-некротических поражениях кожи проводится иссечение пораженных участков (некрэктомия) с последующей пластикой раневого дефекта.
Физиолечение
В подострый период активно применяются физиотерапевтические методы. Рекомендованы световые процедуры — УФО, низкоэнергетическое лазерное излучение, инфракрасное излучение. Из электропроцедур при пиодермии у ребенка эффективна УВЧ-терапия. Курс лечения включает 5-10 сеансов.
Прогноз и профилактика
Прогноз при неосложненных пиодермиях для ребенка благоприятен. Развитие генерализованных форм, присоединение осложнений ухудшает прогноз. Первичная профилактика заключается в соблюдении должного санитарно-гигиенического режима дома и в детских учреждениях, адекватной обработке раневых поверхностей. Следует вовремя проводить выявление и лечение фоновых патологий: сахарного диабета, заболеваний ЖКТ, верхних дыхательных путей.
Глубокая пиодермия
Глубокая пиодермия – группа гнойно-воспалительных поражений кожи (преимущественно ее глубоких слоев – дермы), обусловленных инфицированием тканей стафилококками, стрептококками или смешанной микрофлорой. Симптомы заболевания различаются в зависимости от выраженности воспаления и характера возбудителя, но обязательно включают в себя отек, болезненность, покраснение и образование гноя. Диагностика глубокой пиодермии основывается на внешних кожных проявлениях и микробиологических исследованиях для идентификации возбудителя. В лечении широко применяются хирургические приемы для обеспечения оттока гноя, местные и общие антибиотики, противомикробные и антисептические средства.
Общие сведения
Глубокая пиодермия – гнойное заболевание кожных покровов, особенностью которого является поражение дермы, подкожной клетчатки, глубоко расположенных волосяных фолликулов, потовых и сальных желез. Это состояние является одной из наиболее распространенных патологий в дерматологии – по разным данным, на нее приходится от 30 до 40% всех дерматологических заболеваний. Практически каждый человек минимум несколько раз в жизни страдал от проявлений различных форм глубокой пиодермии. Это объясняется высокой распространенностью возбудителей (стафилококков и стрептококков), их вирулентностью, огромным разнообразием штаммов. В большинстве случаев глубокая пиодермия не угрожает жизни человека и даже излечивается самостоятельно без специальной терапии, но иногда она может быть причиной интоксикации, источником метастатических гнойных очагов и даже причиной сепсиса.
Причины глубокой пиодермии
В широком плане, глубокая пиодермия – поражение кожи, обусловленное гноеродной микрофлорой, к которой относят стафилококков, стрептококков, синегнойную палочку и некоторые другие микроорганизмы. Однако более 95% случаев заболевания вызываются именно кокковой флорой, так как она широко распространена в окружающей среде и отчасти представлена даже на поверхности кожи здорового человека. При проникновении в ткани кожи через микротрещины, повреждения эпидермиса, вдоль волосяных стержней и по протокам кожных желез микроорганизмы начинают бурно размножаться. Выделяемые ими в процессе жизнедеятельности ферменты и различные токсины вызывают деструкцию клеток кожи. В результате этих процессов формируется первичный очаг, расположенный в дерме – симптомов глубокой пиодермии на этом этапе не наблюдается.
Сами микроорганизмы и выделяемые ими ферменты обладают сильными иммуногенными свойствами, поэтому практически сразу после формирования первичного очага происходит незамедлительная реакция иммунной системы. Традиционно первыми на инфицирование реагируют тканевые макрофаги, затем путем хемотаксиса в будущий очаг глубокой пиодермии попадают нейтрофилы, а затем и другие иммунокомпетентные клетки. Выделяемые ими биологически активные вещества приводят к местному отеку, покраснению, появлению болезненных ощущений. Клинически это соответствует первой стадии глубокой пиодермии – образованию воспалительного очага, который может иметь тенденцию к расширению.
На определенном этапе иммунитету удается локализовать воспаление, и его распространение в тканях останавливается. Нейтрофилы атакуют патогенные микроорганизмы и отчасти собственные ткани (вторичная альтерация) в очаге с формированием гноя – субстанции, состоящей из «осколков» возбудителей, разрушенных собственных клеток и погибших нейтрофилов. Развитие глубокой пиодермии облегчается при ряде обстоятельств – пониженном иммунитете, сахарном диабете, истощении, гиповитаминозах и других ослабляющих организм состояниях. Немаловажную роль играет пренебрежение правилами личной гигиены, избыточная продукция кожного сала, местное переохлаждение кожи. Для лиц с пониженным иммунитетом глубокая пиодермия опасна тем, что способна вызывать сильные поражения, стать причиной различных осложнений, некоторые из которых могут напрямую угрожать жизни человека.
Симптомы глубокой пиодермии
Существует несколько клинических разновидностей глубокой пиодермии, которые характеризуется разными возбудителями, выраженностью симптомов и типом поражаемых тканей. Все формы этого заболевания по характеру микрофлоры, вызвавшей воспаление, делят на стафилодермии, стрептодермии и смешанные разновидности, которые иногда называют стрептостафилодермиями. К глубоким пиодермиям, вызванным стафилококками, относят фурункулы, карбункулы, гидрадениты и глубокий фолликулит. Глубокие стрептодермии представлены вульгарной эктимой, а воспаления из-за смешанной микрофлоры – хронической язвенно-вегетирующей пиодермией.
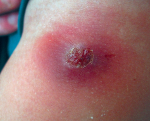
Фурункул – разновидность глубокой пиодермии, особенностью которой является поражение волосяного фолликула гнойно-некротического характера с переходом на окружающие ткани. Его развитию может предшествовать поверхностное гнойное воспаление (фолликулит), однако возможно и первичное развитие глубокого процесса. На участке кожи, окружающей волос, формируется сначала очаг багрового цвета размером от нескольких миллиметров до 1-2 сантиметров, болезненный и плотный, его температура заметно выше окружающих кожных покровов. Затем глубокая пиодермия такого типа сопровождается появлением гноя, в центре которого будет стержень из некротизированной ткани. Гнойно-некротическое содержимое отторгается через 3-10 дней, на месте поражения кожи формируется небольшая язва, которая быстро рубцуется.
Карбункул – более тяжелая разновидность глубокой пиодермии, вызываемая стафилококковой флорой и характеризующаяся поражением глубоких слоев дермы и подкожной жировой клетчатки. В глубине кожи возникает плотный инфильтрат, кожные покровы над ним приобретают синюшно-багровый оттенок, становятся горячими и болезненными. Через несколько дней в очаге глубокой пиодермии начинают формироваться пустулы, происходит выделение гноя и некротических стержней, на месте поражения образуется язва. Все это сопровождается выраженными общими симптомами – интоксикацией, лихорадкой, болями стреляющего характера в месте карбункула. Отмечается регионарный лимфаденит и лимфангит. После разрешения этой формы глубокой пиодермии на месте поражения остается заметный рубец.
Гидраденит – форма глубокой пиодермии, при которой поражаются апокриновые потовые железы с развитием гнойного воспаления. Из-за этого характерная локализация патологических очагов – подмышечные впадины, околососковая и аногенитальная области. Гидраденит начинается с развития болезненного узла синюшного цвета, который за несколько дней значительно увеличивается в размерах и самопроизвольно вскрываются с выделением обильного количества гноя. Затем происходит постепенное заживление, рубцы образуются в крайне редких случаях. При этой форме глубокой пиодермии также отмечается регионарный лимфаденит и лимфангит, но общие симптомы выражены слабо. Гидрадениты, особенно в области подмышечных впадин, склонны к частым рецидивам.
Глубокий фолликулит – одна из наиболее легких форм глубокой пиодермии, которая отличается от обычного фолликулита более выраженным поражением волосяных луковиц. Симптоматика в целом сходна с фурункулом, однако проявления менее выраженные, общих симптомов практически никогда не наблюдается. Главный диагностический критерий, позволяющий дерматологу отличить фурункул от глубокого фолликулита – отсутствие гнойно-некротического воспаления, так как не образуется характерный некротический стержень.
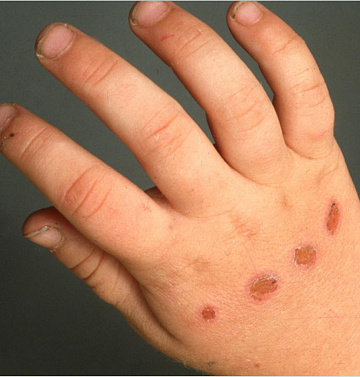
Вульгарная эктима – форма глубокой пиодермии, вызываемая стрептококковой микрофлорой. Чаще всего поражает кожу голени у ослабленных больных, в крайне редких случаях возникает у здоровых людей. Эктима начинается с образования на поверхности кожных покровов пустулы с мутным содержимым серозного, иногда геморрагического характера. Затем пустула исчезает и на ее месте формируется типичный очаг глубокой пиодермии – болезненная язва с выраженным воспалительным ободком вокруг, дно образования покрыто слоем гноя. Через 2-3 недели после появления язвы начинается ее постепенное рубцевание с развитием заметного шрама.
Хроническая язвенно-вегетирующая пиодермия – кожное заболевание, возбудителями которого является смешанная микрофлора, наибольшую роль в развитии патологии играет золотистый стафилококк и стрептококки группы А. Глубокая пиодермия такого типа чаще всего развивается у ослабленных больных – истощенных лиц, страдающих алкоголизмом, пожилых людей. Характеризуется образованием на нижних конечностях эрозий неправильной формы с рваными краями, окруженных воспаленной кожей. Дно язвенных образований покрыто гноем, часто возникают выделения с неприятным зловонным запахом. Эрозии длительное время не заживают и склонны к частым рецидивам или поражению других участков кожных покровов.
Осложнениями любой разновидности глубокой пиодермии могут быть метастатические гнойные поражения регионарных лимфатических узлов и отдаленных органов. Особенно опасны в этом отношении глубокие фолликулиты и фурункулы, возникающие в пределах носогубного треугольника – имеющиеся там анастомозы кровеносных сосудов способствуют заносу инфекции в головной мозг и его оболочки. У ослабленных больных на фоне глубокой пиодермии могут возникать флегмоны и сепсис, являющиеся жизнеугрожающими состояниями. В редких случаях возможно развитие токсического шока.
Диагностика глубокой пиодермии
Диагностика различных форм глубокой пиодермии осуществляется посредством осмотра дерматолога (иногда может потребоваться консультация хирурга). Из дополнительных методов исследования наиболее часто применяют посев гноя для определения характера возбудителя и для выяснения его чувствительности к антибактериальным средствам. При развитии общих симптомов также в ряде случаев необходимо проведение общего анализа крови, в самых тяжелых случаях – бакпосев крови для диагностики сепсиса. Результаты осмотра зависят от формы глубокой пиодермии и стадии ее развития – это может быть просто воспалительный очаг, сформировавшийся гнойник, ранка или язва с гнойным отделяемым. При посеве определяются стафилококки или стрептококки, может обнаруживаться смешанная микрофлора. Микробиологические исследования посевов могут определить вид и штамм возбудителя, а также его чувствительность к антибиотикам.
Если имеется повышение температуры, головная боль, слабость то необходимо проведение общего анализа крови. Обычно при глубокой пиодермии определяются легкие неспецифические признаки воспаления – повышение скорости оседания эритроцитов, небольшой лейкоцитоз. В более тяжелых случаях наблюдаются уже выраженные изменения – значительный рост СОЭ, выраженный лейкоцитоз, выявляются изменения в распределении нейтрофилов. В крови появляется множество юных форм этой фракции лейкоцитов, что носит название нейтрофильного сдвига влево. Если есть подозрения, что глубокая пиодермия стала причиной сепсиса, производят посев крови на питательные среды – в норме кровь человека абсолютно стерильна, рост культур говорит о наличии возбудителя в крови. Для диагностики таких осложнений, как метастатические гнойные очаги могут применяться ультразвуковые, рентгенологические и другие методы клинических исследований.
Лечение глубокой пиодермии
При незначительных по выраженности гнойных поражениях без общих проявлений интоксикации рекомендуется ждать самопроизвольного разрешения глубокой пиодермии. Лечебные мероприятия сводятся к недопущению осложнений. При наличии волос вокруг гнойного очага их нужно аккуратно состричь – использование бритвы может привести к распространению инфекции. Мыть участок с очагом глубокой пиодермии не рекомендуется, допустимо только протирать кожу вокруг него дезинфицирующими растворами (хлоргексидином, раствором салициловой кислоты). Строго запрещается без участия дерматолога или хирурга самостоятельно вскрывать гнойник или каким-либо способом ускорять отделение гноя – это может привести к диссеминации возбудителя.
Если глубокая пиодермия характеризуется развитием крупных очагов с появлением общих симптомов (лихорадка, слабость, головные боли), то необходимо назначение антибактериальных средств, таких как эритромицин, тетрациклин, линкомицин – предварительно желательно сделать бактериальный посев и определить препарат, к которому наиболее чувствителен данный микроорганизм. Также при глубокой пиодермии применяют и противомикробные средства из группы сульфаниламидов – например, сульфаметоксазол+триметоприм. В последние годы в тяжелых случаях гнойных поражений кожи используют и иммунологические препараты – стафилококковый анатоксин, антистафилококковую гипериммунную плазму и ряд других.
При глубоком расположении значительного по размерам очага пиодермии прибегают к хирургическому вскрытию полости гнойника для формирования дренажа и оттока гноя. Кроме того, это позволяет доставлять антисептические и антибактериальные препараты непосредственно в область поражения, что ускоряет лечение. Вскрытие очага глубокой пиодермии должно происходить в стерильном помещении и осуществляться квалифицированным гнойным хирургом.
Прогноз и профилактика глубокой пиодермии
В большинстве случаев прогноз при развитии различных форм глубокой пиодермии благоприятный – после отделения гноя происходит заживление очага, довольно часто с образованием рубцов. Однако у ослабленных больных с низким уровнем иммунитета возможно развитие осложнений, некоторые из которых могут угрожать жизни и требуют лечения в условиях стационара. Для профилактики развития глубокой пиодермии необходимо придерживаться правил личной гигиены, своевременно обрабатывать кожные повреждения (ссадины, порезы) антисептиками. Кроме того, важно устранять возможные источники инфекции в организме – кариозные зубы, хронические инфекции ЛОР-органов.
Поверхностная пиодермия
Поверхностная пиодермия – группа контагиозных дерматозов преимущественно коккового генеза, поражающих эпидермис и верхние слои дермы. Клинически проявляется полиморфными высыпаниями пустул, узелков, булл, фликтен. Форма первичного элемента зависит от разновидности поверхностной пиодермии. Пузыри быстро вскрываются, образуют эрозии, покрываются корками и регрессируют без следа. Диагностируют поверхностную пиодермию на основании клинических проявлений, дерматоскопии, посева отделяемого булл на среды, анализа крови на сахар, иммунограммы. В лечении применяют антибиотики, иммуномодуляторы, витамины. Наружно используют анилиновые краски и антисептики.
Общие сведения
Поверхностная пиодермия – часто встречающееся в дерматологии гнойное поражение поверхностных слоёв кожного покрова бактериального происхождения. На её долю приходится не менее четверти всех заболеваний кожи и более половины всех пиодермий. Поверхностная пиодермия возникает на фоне несоблюдения правил личной гигиены и проживания в антисанитарных условиях. Пиодермический процесс является профессиональным для работников сфер производства и сельского хозяйства, чья трудовая деятельность связана с антисанитарными условиями. Дети болеют поверхностной пиодермией чаще взрослых, уровень заболеваемости достигает 30-60% от общего количества детских дерматозов. Пути инфицирования – воздушно-капельный и контактный.
Вероятность развития заболевания зависит от количества и состава флоры, а также от уровня резистентности организма. Основными возбудителями поверхностной пиодермии являются представители кокковой флоры, каждый из которых имеет свои особенности. Стрептококки вызывают патологический процесс, эндемичный для регионов с тропическим и субтропическим климатом. Пик сезонной активности микробов приходится на летние месяцы, поэтому в июне-августе отмечается рост заболеваемости поверхностной пиодермией. Особенностью данной инфекции является манифестность клинических проявлений и неспособность к латентному носительству. Стафилококки, напротив, неэндемичны, возможно латентное носительство, что требует превентивного лечения всех контактировавших с больным поверхностной пиодермией. Актуальность определяется распространённостью и контагиозностью патологии.
Причины поверхностной пиодермии
Возбудителями патологии являются кокки, широко распространенные в окружающей среде и обладающие высокой инвазивной активностью, что позволяет им преодолевать барьерные свойства кожи, фиксироваться в поверхностных слоях эпидермиса и дермы, а затем размножаться. Провоцируют поверхностную пиодермию экзогенные и эндогенные факторы. К первым относятся травмы, перепады температур, воздействие химических веществ. Ко вторым – переутомление, интоксикации, очаги перифокальной инфекции, гиповитаминоз, соматические заболевания. Вероятность возникновения поверхностной пиодермии повышается при нарушении правил личной гигиены, наличии антисанитарных условий труда и быта.
Развитие воспалительного процесса на коже зависит от количества патогенной флоры, реактивности и резистентности организма. Кокковая флора, повреждая клетки кожи, стимулирует выработку биологически активных веществ, активирует Т-лимфоциты с развитием воспаления. Преобладание экссудации способствует образованию заполненных жидкостью полостей в эпидермисе, то есть, появлению булл на коже. Пролиферация приводит к появлению узелков. Воспаление сопровождается выделением гистамина, возникает зуд, появляются расчёсы, присоединяется вторичная пиококковая флора, развивается поверхностная пиодермия.
Классификация и симптомы поверхностной пиодермии
В настоящее время дерматологи подразделяют поверхностные пиодермии по этиологическому признаку на стрептококковые, стафилококковые и смешанные, по остроте процесса – на острые и хронические. Клинически все разновидности поверхностной пиодермии объединяет первичный элемент – фликтена разных размеров и локализации.
Острые стрептококковые поверхностные пиодермии включают:
В числе острых стафилококковых поверхностных пиодермий различают:
Смешанные поверхностные пиодермии представлены остро текущим вульгарным импетиго – заразным кожным заболеванием с образованием фликтен вокруг естественных отверстий и вовлечением в процесс придатков кожи.
Хронические формы поверхностной пиодермии включают:
Диагностика и лечение поверхностной пиодермии
Клинический диагноз ставится на основании анамнеза и типичной симптоматики с использованием дерматоскопии и посевов содержимого фликтен на питательные среды с целью определения вида возбудителя и его чувствительности к антибиотикам. С учётом фоновой патологии берут кровь на сахар, при тяжёлом течении поверхностной пиодермии исследуют основные характеристики иммунной системы с помощью иммунограммы. Дифференцируют поверхностную пиодермию с угревидным сифилидом, розовыми угрями, медикаментозной токсикодермией, эозинофильным фолликулитом ВИЧ-инфицированных, гидраденитом, плоским лишаем, дерматомикозами, буллёзным эпидермолизом, экземой, кандидозом, бромодермой.
Лечение направлено на санацию очага поражения с целью предупреждения распространения поверхностной пиодермии. При локализованных формах осуществляется местная терапия. Фликтены вскрывают, дезинфицируют, назначают антисептические растворы, анилиновые краски, пасты с антибиотиками, кератопластические подсушивающие пластыри. При резистентности к наружной терапии применяют витамины и антибиотики перорально. В тяжёлых случаях показаны гормоны, иммуномодуляторы, цитостатики, аутогемотерапия. При стафилококковой поверхностной пиодермии используют противостафилококковый иммуноглобулин, плазму, анатоксин, бактериофаг. Кроме того, при поверхностной пиодермии эффективны УФО, УВЧ, электрофорез с медикаментами, гелий-неоновый лазер. Фурункулы лечат хирургически.
Профилактика поверхностной пиодермии заключается в соблюдении правил личной гигиены и санитарных норм, санации очагов хронической инфекции. Запрещено мыть очаг поражения, выдавливать фликтены, накладывать компрессы. Необходима обработка поражённого участка по периметру спиртовыми растворами. Прогноз при соблюдении гигиенических норм, своевременной диагностике и лечении благоприятный, исходом становится полное выздоровление.
Пиодермия
Кожа является открытой биологической системой, колонизированной значительным количеством условно-патогенных микроорганизмов (Staphylococcus spp., Corynebacterium spp., Pityrosporum ovale и др.), которые при определенных условиях способны проявлять свои патогенные свойства, вызывая гнойничковые поражения. Такими условиями являются:
Появлению везикулопустулеза часто предшествует потница. К предрасполагающим факторам, помимо указанных выше, относится перегревание. Поражаются устья протоков потовых желез с появлением мелких (величиной с просяное зерно) пустул, расположенных на фоне покраснения. Высыпания множественные, располагаются преимущественно на туловище, в складках, на волосистой части головы. Общее состояние не нарушается, и при правильном уходе и своевременно начатом лечении высыпания проходят на 3-7-й день.
Возбудитель передается через игрушки, одежду, полотенца от лиц, страдающих заболеваниями носоглотки (ангина, хронический ринит).
Данная пиодермия характеризуется появлением, чаще на лице, плоского, поверхностного гнойничка размером от 0,5 до 1 см в диаметре, содержимое которого через некоторое время подсыхает в корочки, после их отпадения остаются нестойкие розовые пятна. Рубцов не бывает. Помимо кожи лица пузыри могут появляться на слизистой оболочке носа, губ, щек, десен. При локализации фликтен на волосистой части головы после их разрешения могут оставаться временные очаги облысения.
Щелевидное импетиго (заеда, угловой стоматит)
Форма пиодермии, при которой в углах рта, у оснований крыльев носа, у наружных углов глаз появляются быстро вскрывающиеся пузыри, образуются болезненные линейные трещины. Инфекция передается от больного здоровому через игрушки, соски, посуду, полотенца.
Заболевание часто протекает хронически из-за постоянной травматизации во время еды, наличия кариозных зубов, ринита, конъюнктивита, гиповитаминоза В2 и В6.
Характеризуется появлением вокруг одной или нескольких ногтевых пластин множества пузырей с гнойным содержимым, расположенных на фоне покраснения. Пиодермии обычно предшествуют механические повреждения околоногтевого валика (обкусывание заусенцев и т.д.).
Чаще наблюдается у детей с повышенной потливостью, избыточной массой тела,сахарным диабетом.
Типична локализация высыпаний за ушными раковинами, на коже соприкасающихся поверхностей паховых, подмышечных складок, в ягодичной области. Появившиеся здесь пузыри вскрываются с образованием мокнущих ранок красного цвета, которые могут сливаться между собой. Границы очагов резкие, с бордюром отслаивающегося эпидермиса. Экссудат ссыхается в желтовато-бурые корочки, после отпадения которых остается временная пигментация.
Белый лишай (сухой лишай, эритемато-сквамозная стрептодермия)
Возникает чаще весной или осенью, развитию этого вида пиодермии способствуют недостаточное обсушивание кожи после мытья и обветривание.
На коже лица, конечностей появляются округлые бледно-розовые очаги, размером до 2-3 см в диаметре, на поверхности которых выражено муковидное шелушение.
Белый лишай может сочетаться с заедами, интертригинозной стрептодермией.
Появляющиеся фликтены расположены на слегка покрасневшем фоне, после засыхания пузыря образуются зеленовато-желтые корки. После отпадения корок остается временная пигментация.
Пеленочный дерматит (папуло-эрозивная стрептодермия)
Данная пиодермия характерна исключительно для детей грудного возраста и чаще встречается у детей с расстройствами процессов пищеварения (жидкий стул со щелочной реакцией обладает раздражающим действием), при рахите, при использовании непромокаемого белья, мешающего испарению и создающего благоприятные условия для размножения микроорганизмов.
Поражается кожа ягодиц, задней и внутренней поверхности бедер, область промежности, мошонка. Появляются синюшно-красные, плотные бугорки до 0,6 см в диаметре, окруженные воспалительным венчиком. На поверхности бугорков образуются быстро вскрывающиеся пузыри, оставляющие после себя ранки и корочки.
Наиболее важным при пиодермиях является рациональный уход за кожей как в очаге поражения, так и вне его. Необходимо ограничить мытье, купание. Кожу вокруг очага поражения следует обрабатывать дезинфицирующими растворами (1-2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия, 1-2% спиртовой раствор борной кислоты). При поражении волосистой части головы у новорожденных не рекомендуется использование спиртовых растворов из-за возможного активного всасывания через незакрывшиеся роднички.
Также нежелательно применение спиртовых растворов при локализации патологического процесса в складках из-за возможного раздражающего действия спирта. Сам очаг поражения обрабатывается антисептическими растворами (1% спиртовой раствор хлорофиллипта, фукорцин, 1% раствор метиленового синего). Затем, в зависимости от остроты процесса, накладываются антибактериальные пасты (2% эритромициновая, линкомициновая), мази (гиоксизоновая, эритромициновая, линкомициновая). Однако довольно часто представляется затруднительным определить природу возбудителя (бактериальная, грибковая, смешанная).
Исходя из этого, при пиодермиях наиболее оправданным является применение комплексного препарата «Тридерм» за счет его тройного действия: антибактериального, противовоспалительного и противогрибкового. Данное средство может быть использовано как при инфекциях бактериального или грибкового, так и смешанного/невыясненного происхождения.
Известно, что при пиодермиях часто присоединяется грибковый компонент, что является показанием для назначения местных противогрибковых препаратов, например клотримазола, входящего в состав «Тридермa». В то же время, гентамицин, являющийся антибактериальным компонентом крема «Тридерм» и относящийся к антибиотикам широкого спектра действия, активен как в отношении грамположительной, так и в отношении грамотрицательной флоры.
Кроме того, довольно часто пиодермии развиваются как осложнение атопического дерматита, усугубляя течение этого аллергодерматоза. В этом случае особенно важное значение приобретает противовоспалительный и противоаллергический компонент, входящий в состав «Тридерма».
Системная терапия при пиодермиях
Показаниями к антибиотикотерапии являются:
Помимо антибактериальной терапии, при длительно протекающих пиодермиях назначают средства специфической иммунотерапии: стафилококковый анатоксин, стафилококковый антифагин, y-глобулин. В восстановительном периоде используется комплекс витаминов А, С, группы В, поливитамины.
Лечение пиодермии
Российское общество дерматовенерологов и косметологов
Заведующий отделением дерматологии:
Член Евро-Азиатской Ассоциации дерматовенерологов,
Член Российского общества дерматологов и косметологов,
доктор медицинских наук, профессор Сухарев А.В.

Пиодермией называется кожное заболевание, вызванное стрептококками, стафилококками и другими гноеродными микробами.
Что провоцирует пиодермию?
Вероятность возникновения пиодермии повышают следующие факторы:
На коже человека всегда присутствует некоторое количество микроорганизмов, что считается нормальной микрофлорой кожи. Пиодермию вызывают результаты их жизнедеятельности, ферменты, эндо- и экзотоксины.
Наиболее уязвимой для гноеродных микробов является жирная кожа, склонная к выработке излишнего количества сала. Как правило, больные пиодермией не опасны для окружающих, так как болезнь вызывает сапрофитная микрофлора.
Классификация пиодермии
Пиодермии подразделяются на поверхностные и глубокие, стафилококковые и стрептококковые заболевания. Также медики выделяют смешанную пиодермию.
Симптомы пиодермии
Стафилококки, как правило, обитают в устьях волосяных фолликулов. У взрослых подобный вид пиодермии сперва проявляется в пустулах конической формы. У маленьких и новорожденных детей при стафилококковой инфекции появляются буллы (пузыри) с гнойным содержимым.
Стрептококковые поражения рогового слоя кожи выливаются в импетиго и характеризуются появлением поверхностных пустул, не связанных с волосяными фолликулами. Обычно на теле появляются пузырьки диаметром 0,5-0,8 см, заполненные гнойно-серозной субстанцией. Если инфекция распространяется в глубокие слои кожи, ткани подвергаются распаду, образуются язвы, у больного начинается вульгарная эктима.
Лечение пиодермий
Лечение пиодермии должно назначаться врачом на основании осмотра, опроса и обследования пациента. Важно устранить воспаление, оздоровить организм и создать губительные условия для размножения патогенных микроорганизмов.
При лечении пиодермии дерматолог обращает внимание на интенсивность воспаления, его клиническое течение. Острые заболевания поверхностного типа лечатся терапевтически, с помощью индивидуально подобранного набора препаратов. Стандартная схема лечения стафилококковых и стрептококковых болезней состоит из антисептиков, антибиотиков и иммуномодуляторов. Врач также может назначить гепатопротекторы, противогрибковые средства, витамины.
Тяжелые, запущенные и хронические формы заболеваний лечатся с помощью специально подобранных ангиопротекторов и кортикостероидных.
Как правило, при лечении пиодермии требуется комплексный подход, заключающийся в активном воздействии на очаги поражения. При лечении заболевания важно устранить предрасполагающие его факторы и предупредить распространение инфекции.
Лечение пиодермии в клиниках «Дезир»
Опытные дерматологи клиник «Дезир» готовы помочь вам в лечении пиодермии на любой стадии и в любой форме заболевания. Мы подберем подходящую терапию, избавим вас от неприятных проявлений болезни и предложим комплекс профилактических мероприятий.
Звоните и записывайтесь на прием: +7 (812) 410-00-77.
Пиодермия
Что провоцирует / Причины Пиодермии:
Патогенез (что происходит?) во время Пиодермии:
Симптомы Пиодермии:
Стафилодермии. Различают следующие разновидности стафилодермий: остиофолликулит, фолликулит, сикоз, эпидемическую пузырчатку новорожденных (поверхностные стафилодермии), фурункул, карбункул и гидраденит (глубокие стафилодермии).
Прогноздля излечения при острых формах, как правило, благоприятный, при хронических, особенно протекающих на фоне тяжелых общих заболеваний, может быть плохим.
Диагностика Пиодермии:
Анамнез и клинические проявления помогают установить диагноз.
Лабораторная диагностика
Параклинические исследования: клинический анализ крови, общий анализ мочи, комплекс серологических реакций на сифилис.
Микробиологические исследования: исследование гноя из очагов поражения с выделением культуры и определением чувствительности к антибиотикам
Иммунологические исследования: определение популяций и субпопуляций Т- и В-лимфоцитов, сывороточных IgA, IgM, IgG и др.
Гистологические исследования.
Рекомендуется также консультация терапевта, эндокринолога, невропатолога.
Визуальные методы диагностики. Определяются более или менее распространенные гнойничковые элементы на коже.
Пиодермии требуют дифференциальной диагностики с сифилисом, васкулитами, туберкулезом, лейшманиозом, трихофитией, опухолями.
Лечение Пиодермии:
Лечение пиодермий этиологическое, патогенетическое, симптоматическое; начинают с выбора антибиотиков на основании данных бактериологического исследования и теста на чувствительность к ним, при необходимости на фоне терапии сопутствующих заболеваний. Антибиотики первого поколения или высокоэффективные полусинтетические пенициллины и цефалоспорины 3 поколений при одних и тех же нозологических формах применяют в зависимости от вида чувствительности и возбудителя.
При остром течении заболевания антибиотики следует назначать не менее 5-7 дней, при хроническом – 7-14 дней.
В лечении пиодермий используют тетрациклины (тетрациклин, доксициклин, метациклин), аминогликозиды, макролиды, линкомицин, рифампицин, фузидин и др.
В лечении больных хронической пиодермией, особенно тяжелой (язвенно-вегетирующая, гангренозная формы), невозможно обойтись без препаратов, воздействующих на микроциркуляцию крови. В качестве ангиопротекторов чаще используют актовегин по 5 мл внутривенно ежедневно, трентал, теоникол, никотинат натрия. Из гепатопротекторов целесообразно назначать силибор, солизим, нигедазу по 1 таблетке 3 раза в день в течение 3 нед, эссенциале форте и др.
Показаны витамины группы В (В6, B12), поливитамины и поливитаминные препараты с микроэлементами.
При лечении хронических пиодермий, особенно глубоких (хроническая язвенная, язвенно-вегетирующая, гангpенозная формы), назначают кортикостероидные препараты и цитостатики. Кортикостероиды (преднизолон) назначают в дозе 15-20 мг/сут в течение 15-20 дней с последующим снижением дозы каждые 3-5 дней до полной отмены. При гангренозной пиодермии дозы кортикостероидов значительно выше – 40-60 мг/сут. Из цитостатиков предпочтение отдается метотрексату, который вводят по 50 мг 1 раз в неделю внутримышечно (2-3 инъекции на курс).
Средства специфической иммунотерапии: вакцина стафилококковая лечебная, бесклеточная сухая стафилококковая вакцина.
Иммунокорригирующие средства после антибиотикотерапии назначают тем больным, у которых ремиссия короче 3 мес, желательно после определения показателей иммунитета и чувствительности к иммуномодулирующим препаратам in vitro.
Повторные курсы иммунокорректоров проводят с учетом показателей иммунограммы или гемограммы, если исследование количества популяций и субпопуляций лимфоцитов невозможно.
Иммуномодуляторы назначают, если лимфоцитов менее 1000 в 1 мкл крови (менее 19%) и эозинофилы отсутствуют.
В комплексном лечении больных хронической пиодермией используют широкий спектр иммунокорригирующих препаратов (тактивин, тимоген, тимоптин, тималин, миелопид, ликопид, рузам).
Возможно чрескожное облучение крови гелий-неоновым лазером с использованием аппарата УЛФ-01 (длина волны 0,632 МКМ). Световод накладывают на область проекции кубитальной вены. Мощность на выходе световода 17 мВт, экспозиция 20-30 мин. Процедуры назначают ежедневно, на курс 15 процедур.
Наружное лечение пиодермий. При язвенных дефектах удаляют корки, некротические участки ткани, гной, промывают гнойные очаги асептическими растворами (фурацилин 1:5000, 1% раствор борной кислоты, 1% раствор танина), затем используют аэрозоль гелевина, 1% раствор диоксидина, 2% раствор хлоргексидина биглюконата. При воспалительной инфильтрации в очагах на фурункулы, карбункулы, гидрадениты накладывают ихтиол с димексидом (1:1), трипсин, химопсин, химотрипсин для отторжения некротических участков ткани и гноя. На пораженные очаги 2-3 раза в день накладывают повязку, пропитанную томицидом, или пасту с 5% указанного средства.
При пиодермиях рекомендовано полноценное питание с ограничением углеводов.
Профилактика Пиодермии:
Гигиенический общий режим, полноценное и регулярное питание, занятия физкультурой и спортом. Лечение общих заболеваний. Предупреждение и немедленная обработка микротравм. Соблюдение правил личной гигиены. Изоляция детей, больных стрептококковым и вульгарным импетиго, из коллективов. Своевременное лечение начальных проявлений.
Первичная профилактика пиодермий включает систематические осмотры лиц, подверженных частым микротравмам, применение на производстве пленкообразующих защитных растворов и паст, своевременную обработку микротравм, оборудование рабочих мест, отвечающее санитарно-гигиеническим нормам, и др.
Вторичная профилактика пиодермий предусматривает регулярную диспансеризацию больных с различными формами пиодермии и противорецидивное лечение: повторные курсы витаминотерапии и ультрафиолетового облучения 2 раза в год, санирование очагов хронической инфекции, санирование зева и носоглотки.
К каким докторам следует обращаться если у Вас Пиодермия:
Пиодермия
Пиодермия – это обобщенное заболевание, которое объединяет в себе болезни кожи, вызванные гноеродной флорой. По статистике каждое третье кожное заболевание – это одна из форм пиодермии.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?fit=450%2C265&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?fit=822%2C484&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?resize=822%2C484&ssl=1″ alt=»пиодермия» width=»822″ height=»484″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?w=822&ssl=1 822w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?resize=450%2C265&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/01/piodermiya.jpg?resize=768%2C452&ssl=1 768w» sizes=»(max-width: 822px) 100vw, 822px» data-recalc-dims=»1″/>
Пиодермия опасна осложнениями, в числе которых трофические язвы, сепсис, рубцовое изменение кожи, поэтому ее необходимо лечить немедленно, при первых симптомах. Диагностировать и вылечить пиодермию можно в частной клинике Диана.
Причины пиодермии
Существует два типа пиодермий:
Возбудителями болезни может быть стафилококковая, стрептококковая инфекция или смешанная флора. По течению заболевания различают острые и хронические формы. По распространённости процесса: поверхностные и глубокие.
Симптомы пиодермии
Эти заболевания могут принимать абсолютно разные формы, но все они связаны с высыпаниями на коже.
Диагностика пиодермии
Основное в диагностике заболеваний этого спектра – осмотр врача дерматолога. Но нужно понимать, что пиодермии имеют признаки, схожие с другими тяжелыми поражениями кожи и организма в целом, поэтому уточняют диагноз, назначая целый комплекс анализов:
Также могут потребоваться консультации смежных специалистов для исключения сахарного диабета, иммунодефицитного состояния, нарушение трофики тканей.
Лечение пиодермии
Лечение пиодермии имеет строго индивидуальный характер — универсальной тактики лечения не существует.
Основное в лечении пиодермии – это подбор антибактериальной терапии согласно восприимчивости возбудителя. Также в комплексную терапию включают препараты, улучшающие микроциркуляцию, витамины группы В, при хронической пиодермии – глюкокортикостероиды, иммуноглобулины.
В некоторых случаях (фурункул, карбункул, гидраденит) прибегают к хирургическому лечению – вскрытие гнойника и обеспечение оттока гноя.
Профилактика: Достаточная инсоляция кожи, соблюдение личной гигиены, санация очагов хронической инфекции, витаминотерапия.
Запишитесь на прием к гинекологу по телефону +7 (812) 528-88-65, закажите обратный звонок или заполните форму записи на странице!
Популярные записи и страницы
Новые статьи
Анализ на уровень ацетаминофена. Лицензия freepik. Автор фото freepik
Воспаление щитовидной железы. Лицензия freepik. Автор фото benzoix
Ранняя диагностика рака шейки матки. Лицензия freepik. Автор фото stefamerpik
Гарднерелла и кандида. Лицензия freepik. Автор фото freepik
Гиперпролактинемия. Лицензия freepik. Автор фото wayhomestudio
Гиперандрогения. Лицензия freepik. Автор фото karlyukav
Профилактика простатита. Лицензия freepik. Автор фото cookie_studio
Профилактика простатита. Лицензия freepik. Автор фото benzoix
Опасный панкреатит.
Лицензия freepik. Автор фото KamranAydinov
Скорая гинекологическая помощь.
Лицензия freepik. Автор фото gpointstudio
Пиодермия
Пиодермия, что это такое? Симптомы, причины и лечение
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.
Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
Кроме того, любая пиодермия различается по механизму возникновения:
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
К стафилодермиям причисляют:
К стрепто-стафилодермиям относят:
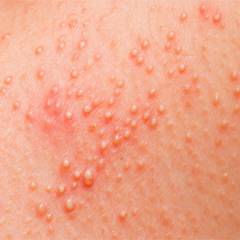
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
Эти пиодермии характерны для детей, у взрослых они не встречаются:
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.
Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Пиодермии
Автор статьи: Врач дерматолог-косметолог Бегунова А. В. Стаж работы: 8 лет
Кожное заболевание пиодермия – разновидность дерматоза, вызванного гнойным воспалением кожного покрова, его придатков (потовых и сальных желез, волос и ногтей) и подкожно-жировой клетчатки.
Содержание статьи
Причины заболевания
Патологическое состояние органа вызывают бактерии – стафилококк, стрептококки, пневмококки, кишечная и синегнойная палочка и другие микроорганизмы. Они вырабатывают продукты жизнедеятельности – токсины, ферменты и другие биологически активные вещества, которые раздражают кожу и вызывают неприятную реакцию – покраснение, эксфолиацию (шелушение, отслоение), отеки и уплотнения.
Помимо нарушений кожного покрова болезнь зарождается и в естественных порах – волосяных фолликулах, в отверстиях потовых и сальных желез.
Внешние факторы
Вероятность появления заболевания повышается при нарушении целостности кожного покрова – обычных и микротравмах, мацерации кожи.
Также к внешним факторам риска относятся перегрев или переохлаждение организма, повышенное потоотделение, загрязнение или защелачивание кожи, чрезмерная или, напротив, недостаточная гигиена. Например, слишком активное использование антибактериальных средств уничтожает естественный защитный барьер и полезные бактерии, живущие на коже. Без защиты покров становится сухим, появляются трещины, развивается дисбиоз – так вредоносным бактериям легче проникнуть внутрь и вызвать воспаление.
Внутренние факторы
Общее состояние организма и иммунитет также влияют на вероятность появления пиодермии. Так, риск развития болезни повышается при наличии эндокринных заболеваний (например, сахарного диабета), ожирения, заболеваний органов пищеварения или кровеносной системы, тяжелых соматических заболеваний.
Также благоприятным фоном для развития пиодермии служат авитаминоз, сниженный иммунитет, хроническая интоксикация, гормональные нарушения. В детском возрасте риск развития болезни выше из-за особенностей строения детской кожи и работы иммунитета.
При наличии подобных инфекций (например, стафилококковой) в других органах повышается и вероятность появления пиодермии, вызванной той же бактерией.
Цены на услуги
Первичный приём дерматолога (оценка жалоб пациента, сбор анамнеза, осмотр, постановка предварительного диагноза, консультация)
Повторный приём дерматолога
Симптомы пиодермии
Проявления пиодермии зависят от возбудителя болезни и пораженной области, из–за чего сложно выделить однозначный список признаков. Однако при появлении следующих симптомов можно заподозрить возникновение пиодермии и рекомендуется обратиться к врачу:
Рекомендуем обратиться к дерматологу при появлении любых неприятных, непонятных симптомов и проявлений на кожном покрове.
Виды пиодермии
Медицина разделяет пиодермии на поверхностные, более легкие которые лечат дерматологи, и глубокие, требующие хирургического вмешательства.
Поверхностные пиодермии
Глубокие пиодермии
Ряд пиодермий встречается только у детей и не наблюдается у взрослых пациентов:
Диагностика пиодермий
Причиной для обследования на пиодермию становится возникновение воспалительных элементов на коже пациента. Задача врача – установить точную разновидность заболевания и степень его тяжести.
Для этого используют бактериологическое исследование содержимого гнойников и определение чувствительности к антибактериальным препаратам. Так удается установить, какие конкретно бактерии вызвали воспаление. При глубоком воспалении тканей используют также биопсию.
Помимо исследования непосредственно воспалительных элементов, пациенту назначают анализы крови (клинический, на уровень глюкозы в крови и другие биохимические показатели), анализ мочи, иммунологическое и гистологическое исследование. Этот комплекс процедур позволяет точно определить возбудителя, причины и тип заболевания кожного покрова.
Также при необходимости дерматолог назначает консультации других специалистов – эндокринолога, терапевта. В обязательном порядке проводится дифференциальный диагноз, чтобы исключить заболевания с похожими проявлениями: туберкулез, сифилис, кандидоз, микробную экзему, паразитарные и грибковые поражения кожи.
Лечение пиодермий
Лечить пиодермию необходимо под контролем специалиста, ни в коем случае не использовать народные средства и не заниматься самолечением! Подобные попытки могут привести к серьезным ухудшениям состояния пациента.
При поверхностных формах заболеваний дерматолог назначает подходящие в конкретной ситуации поверхностные антибактериальные и антисептические средства, анилиновые красители (например, зеленка и другие подобные средства).
К сложным случаям относятся глубокие, разросшиеся, хронические и устойчивые пиодермии и рецидивы. При отсутствии эффекта от наружной терапии и наличии осложнений (лихорадки, воспаления лимфатических узлов), а также при воспалениях на лице врач назначает средства для приема внутрь: антибактериальные, иммуномодулирующие. Также при необходимости назначают системные ретиноиды и глюкокортикостероиды.
В комплексном лечении пиодермий успешно используется низкоинтенсивное лазерное облучение крови (ВЛОК). Особенно актуальна эта процедура при устойчивых и рецидивирующих вариантах болезни.
Во время процедуры световая волна определенной длины и силы попадает в кровяное русло, выбивает из клеток крови электроны и таким образом меняет их структуру. В результате запускаются и усиливаются процессы регенерации. Лазерное облучение имеет сразу несколько эффектов: укрепляет иммунитет, уменьшает негативные последствия перенесенной болезни, снимает отеки и воспаления, улучшает микроциркуляцию и снимает болевые ощущения.
В клинике «Альтермед» уже 20 лет успешно используется комплексный подход к лечению пиодермий – терапия, физиотерапия, иммунокоррекция. Помимо медикаментозной и иммунокорректирующей терапии врачи клиники применяют фототерапию узкополосным светом, физиотерапию, лазерное облучение (ВЛОК). Для каждого пациента составляется индивидуальный план лечения в соответствии с особенностями заболевания и общего состояния организма.
Профилактика пиодермий
Первое и самое главное правило профилактики пиодермии – своевременная антисептическая и антибактериальная обработка любых ран, трещин и микротравм кожи. Даже привычное бритье вызывает микротравмы – обратите особое внимание на обработку кожных покровов и ежедневный уход за ними.
При возникновении заболеваний, повышающих риск развития пиодермии, своевременно лечите их в соответствии с рекомендациями врача.
Если в анамнезе уже были воспалительные заболевания кожи, не забывайте о селективной фототерапии, санации очаговых инфекций. Подробный перечень рекомендуемых процедур подскажет врач–дерматолог.
Пиодермия
Пиодермия (пиодермит) — группа заболеваний кожи, основным симптомом которых является нагноение.
Пиодермия: этиология, патогенез. Возбудители — стафилококки и стрептококки. В патогенезе пиодермита важную роль играют эндогенные нарушения (сахарный диабет, болезни крови, отклонения в витаминном обмене, желудочно-кишечные расстройства, ожирение, заболевания печени, невропатии и др.), экзогенные воздействия (микротравмы, потертости, охлаждение, перегревание, загрязнение кожи, неполноценное питание и др.) и длительное лечение кортикостероидами и цитостатиками. По этиологическому принципу различают стафилодермии и стрептодермии, которые в свою очередь подразделяются на поверхностные и глубокие.
Стафилодермии. Различают следующие разновидности стафилодермий: остиофолликулит, фолликулит, сикоз, эпидемическую пузырчатку новорожденных (поверхностные стафилодермии), фурункул, карбункул и гидраденит (глубокие стафилодермии).
Стафилококковый сикоз — множественные, кучно расположенные на синюшно-красной и инфильтрированной коже обычно подбородка и верхней губы остмофолликулиты и фолликулиты, находящиеся на различных стадиях эволюции и склонные к длительному, порой многолетнему, рецидивирующему течению.
Эпидемическая пузырчатка новорожденных — высококонтагиозное острое заболевание, поражающее новорожденных в первые 7—10 дней жизни. Характеризуется многочисленными пузырями различной величины с прозрачным или мутным содержимым и тонкой дряблой покрышкой. Поражается весь кожный покров, за исключением ладоней и подошв. Пузыри частью подсыхают с образованием тонких корок или, продолжая увеличиваться в размерах, сливаются друг с другом и вскрываются, приводя к формированию эрозивных поверхностей, иногда захватывающих всю кожу (эксфолиативный дерматит Риттера). Возможно вовлечение в процесс слизистых оболочек. Могут присоединяться общие явления, порой тяжелые, приводящие к летальному исходу.
Фурункул-гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей; клинически представляет собой островоспалительный узел с пустулой на верхушке. При вскрытии обнажается некротический стержень, по отторжении которого образуется язва, заживающая рубцом. Субъективно — боль. Фурункулы могут быть одиночными и множественными, течение их-острым и хроническим. Иногда присоединяются лимфадениты и лимфангиты, лихорадка. При локализации на лице, особенно в носогубном треугольнике, возможны менингеальные осложнения.
Карбункул — плотный глубокий инфильтрат багрово-красного цвета с явлениями резко выраженного перифокального отека, возникающий в результате некротически-гнойного воспаления кожи и подкожной жировой клетчатки. Через образующиеся отверстия выделяется густой гной, смешанный с кровью. По отторжении некротических масс образуется глубокая язва, заживающая грубым рубцом. Субъективно — мучительные боли. Общее состояние, как правило, нарушено. Карбункулы возникают у ослабленных и истощенных лиц на затылке, спине и пояснице. Крайне опасны карбункулы лица.
Гидраденит — гнойное воспаление апокринных потовых желез. В коже (обычно подкрыльцовых впадин) формируется островоспалительный узел, при вскрытии которого выделяется гной. Впоследствии процесс подвергается рубцеванию. Отмечается болезненность. Возможны общие нарушения, особенно при множественных гидраденитах, образующих массивные конгломераты. Гидраденит чаще встречается у полных женщин, страдающих потливостью.
Стрептодермии. Основным морфологическим элементом стрептодермий является фликтена — полость в эпидермисе с тонкой и дряблой покрышкой, заполненная серозно-гнойным или гнойным содержимым, расположенная на гладкой коже и не связанная с сально-волосяным фолликулом. Различают стрептококковое импетиго, буллезное импетиго и вульгарную эктиму.
Стрептококковое импетиго — контагиозное заболевание, поражающее детей и молодых женщин. Характеризуется высыпанием фликтен, окаймленных ободком гиперемии. Нередко покрышка фликтен разрывается с образованием поверхностных эрозий розово-красного цвета, отделяющих обильный экссудат. Экссудат, как и содержимое фликтен, быстро подсыхает с образованием медово-желтых корок, по отпадении которых обнаруживаются розовые пятна, вскоре исчезающие. При прогрессировании фликтены становятся множественными, могут сливаться в обширные очаги, покрытые массивными корками. Отмечается умеренный зуд или легкое жжение. Общее состояние обычно не нарушается. Процесс локализуется на любом участке кожи, чаще на лице, в частности в углах рта в виде трещины (заеда); иногда фликтена подковообразно охватывает ноготь (околоногтевое импетиго). При присоединении стафилококковой инфекции образуются янтарно-желтые пустулы, быстро подсыхающие в толстые рыхлые серозно-гнойные корки, иногда с примесью крови — возникает вульгарное импетиго, отличающееся большой контагиозностью, поражением обширных участков кожи, присоединением фолликулитов, фурункулов и лимфаденитов.
буллезное импетиго — наиболее тяжелый вариант стрептококкового импетиго; развивается обычно у взрослых на стопах, голенях и кистях. Отличается крупными напряженными пузырями, имеющими серозный или серозно-кровянистый экссудат и толстую покрышку. Кожа вокруг них воспалена. Могут присоединяться лимфангиты, лимфадениты, общие нарушения, изменения в гемограммах.
Вульгарная эктима — единственная глубокая форма стрептодермии; развивается чаще у взрослых на голенях, ягодицах, бедрах и туловище. Возникает крупная глубоко расположенная фликтена с гнойным или гнойно-геморрагическим содержимым, подсыхающим в толстую корку, под которой обнаруживается язва. Заживление поверхностным, реже втянутым рубцом. Количество эктим варьирует от единичных до множественных. У ослабленных лиц они приобретают затяжное течение.
Пиодермия: профилактика, прогноз. Гигиенический общий режим, полноценное и регулярное питание, занятия физкультурой и спортом. Лечение общих заболеваний. Предупреждение и немедленная обработка микротравм. Соблюдение правил личной гигиены. Изоляция детей, больных стрептококковым и вульгарным импетиго, из коллективов. Своевременное лечение начальных проявлений пиодермит а. Прогноз для излечения при острых формах, как правило, благоприятный, при хронических, особенно протекающих на фоне тяжелых общих заболеваний, может быть плохим.
Пиодермия у детей
По утверждениям медиков, наиболее распространенный вид дерматитов — это пиодермия. Она может развиться в любом возрасте, но в большей степени ей подвержены дети, ввиду несформировавшегося полностью иммунитета. Название заболевания произошло от двух греческих слов — «пио» — гной, «дерма» — кожа, поскольку по своей сути недуг представляет именно гнойничковое поражение эпидермиса. В последние годы такой диагноз ставят большому количеству маленьких пациентов. Поэтому родителям малышей стоит знать, как проявляется, почему возникает и как можно избежать пиодермии.
Симптомы у детей
Характерные проявления заболевания во многом зависят от вида возбудителя, который вызвал его. Общим симптомом считается только патологическое изменение кожи ребенка. На начальной стадии пиодермия у детей поражает обычно голову. На волосистой части формируются гнойнички размером с чечевицу. Они расположены возле фолликула. В дальнейшем происходит заражение кожи лица и тела. Оно выражено в виде:
Пузырьки могут локализироваться в абсолютно любом месте. Ребенок при этом испытывает ряд неприятных ощущений. Он жалуется на:
Также признаками и симптомами, которые требуют лечения пиодермии у детей, являются изменение цвета и структуры кожных покровов. При этом заболевании они становятся более рельефными. В некоторых случаях ребенка может беспокоить лихорадка и незначительное повышение температуры тела.
Причины заболевания
Как показали исследования, возбудителями пиодермии являются патогенные микроорганизмы. Обычно это — гноеродные бактерии стафилококка, стрептококка пиококка и многих других. Большинство из них считаются частью нормальной микрофлоры кожных покровов. Однако под действием провоцирующих факторов их численность стремительно увеличивается, что и приводит к формированию гнойничков. Причины их возникновения могут быть эндогенные и экзогенные. К первым из них относятся:
Также к эндогенным причинам, по которым возникает пиодермия у детей, можно отнести различные эндокринные нарушения. Нередко это патологическое состояние развивается в качестве осложнений сахарного диабета и заболеваний щитовидной железы.
К числу экзогенных факторов относятся такие, как:
Однако самой распространенной и наиболее вероятной причиной по которой возникает пиодермия считается несоблюдение норм гигиены. Проживание в антисанитарных условиях часто приводят к развитию гнойничкового поражения кожи.
К какому врачу обратиться?
При обнаружении любых изменений на коже ребенка, вызывающих беспокойство, следует немедленно отправиться в медицинское учреждение. Изначально нужно посетить кабинет педиатра. После визуального осмотра, доктор порекомендует обратиться за помощью к специалисту более узкого профиля. Симптомы и лечение пиодермии у детей находятся в компетенции таких врачей:
Но перед тем как проводить терапию, специалист должен ознакомиться с характерными признаками. Для этого он выполнит такие манипуляции:
Также врач выпишет направление на прохождение аппаратных и лабораторных исследований. Они помогут максимально точно установить характер возбудителя и причину заболевания. Чаще всего назначают микробиологические и гистологические исследования гнойничкового содержимого.
Лечение пиодермии у детей
После того как будут готовы результаты всех анализов малыша, специалист займется их изучением и составлением методики устранения недуга. Во многом способы лечения будут завесить от того, каким видом возбудителя была вызвана пиодермия. Стоит сказать, что в любом случае терапия должна быть комплексной. Она преимущественно включает такие манипуляции, как:
Кроме того, лечение пиодермии у детей подразумевает витаминотерапию и прием поливитаминного комплекса. В редких случаях прибегают к оперативному вмешательству. Это необходимо только тогда, когда заболевание находится на запущенной стадии, которая сопровождается крупными карбункулами и фурункулами по всему телу. В ходе хирургического вмешательства врач удаляет все гнойничковые образования. Послеоперационные рубцы устраняют в дальнейшем с помощью специальных мазей, которые способствуют скорейшей регенерации кожи.
Пиодермия. Причины, симптомы, признаки, диагностика и лечение патологии
Согласно статистике пиодермия занимает одно из первых мест среди всех заболеваний кожи. В абсолютном большинстве случаев пиодермия вызывается гноеродными (пиогенными) бактериями. Главными представителями данной группы являются стафилококки и стрептококки. Данные бактерии являются нормальными обитателям кожных покровов, но при местном снижении барьерных свойств кожи, способны проникать в нее и вызывать гнойное поражение.
Необходимо отметить, что при пиодермии помимо кожи могут поражаться волосяные луковицы, сальные железы, потовые железы и подкожно-жировая клетчатка.
Строение кожи
Кожа выполняет целый ряд важных функций. Кожный покров защищает ткани и органы от воздействия разных факторов агрессии. Здоровая кожа является непроницаемой для многих болезнетворных микроорганизмов. Под воздействием солнечных ультрафиолетовых лучей в коже происходит синтез витамина Д, который предотвращает развитие рахита и участвует в регуляции обмена некоторых макроэлементов в организме человека (фосфор и кальций). Кожный покров принимает участие в поддержании водно-солевого обмена, а также в терморегуляционном процессе.
Необходимо отметить, что кожный покров человеческого организма является постоянным местом обитания множества условно-патогенных микроорганизмов. Эти микроорганизмы не могут навредить здоровому человеку. В случае если происходит местное снижение иммунитета кожного покрова, то создаются благоприятные условия для внедрения в кожу гноеродных бактерий.
Эпидермис
Необходимо различать два типа кожи – толстый и тонкий. Толстый тип кожи является очень прочным, способен выдерживать существенные механические воздействия и покрывает лишь некоторые участки тела (подошвы и ладони). Тонкий тип кожи имеет в своем составе меньшее количество функциональных слоев и клеток и покрывает все остальное тело. Стоит отметить, что именно в тонком типе кожи расположено множество сальных желез и волосяных луковиц.
Дерма
Дерма, или собственно кожа, по сравнению с эпидермисом представляет собой более массивный функциональный слой. В собственно коже условно различают два слоя. Каждый из этих слоев состоит из большого числа соединительнотканных тяжей, которые выдерживают значительные механические воздействия по типу растяжения. В дерме расположена сеть мельчайших сосудов (капилляров), питающих не только собственно кожу, но и эпидермис. Данный процесс возможен за счет диффузии, при которой питательные вещества могут достигать клеток эпидермиса. Необходимо отметить, что в дерме расположены многочисленные нервные окончания (рецепторы), которые участвуют в восприятии тактильных, болевых и температурных ощущений.
Подкожно-жировая клетчатка
Придатки кожи
Придатками кожи называют производные кожного покрова, которые развиваются из эпидермиса. К придаткам кожи можно отнести сальные, потовые, молочные железы, волосы и ногти.
Потовые железы
Потовые железы участвуют в терморегуляции и защищают организм человека от перегревания. Потовые железы за сутки выделяют примерно пол-литра пота. Пот представляет собой воду и небольшое количество органических и неорганических веществ. Стоит отметить, что у женщин потовых желез меньше, чем у мужчин. Самое большое количество потовых желез расположено на коже ладоней. Процесс потоотделения напрямую зависит от микроклиматических условий.
Ногти
Ногти необходимы для защиты тыльных поверхностей фаланг пальцев на руках и ногах, так как под ними расположено большое количество нервных окончаний. Ноготь, по сути дела, состоит из роговой пластинки, расположенной на ногтевом ложе. Данная пластинка состоит из белка кератина, который придает ногтю значительную прочность. Ноготь состоит из тела, корня и свободного края.
Свойства возбудителей пиодермии
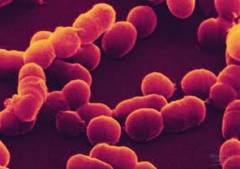
Стафилококки
Стафилококки являются представителями нормальной микрофлоры кожи (среда обитания). Стафилококки способны колонизировать практически всю кожу. Чаще всего в большом количестве их можно найти в кожных складках, под ногтями, а также на некоторых слизистых оболочках.
Именно стафилококки играют ведущую роль в развитии пиодермии. Согласно статистике у больных пиодермией их находят в 30 – 80% случаев. Существует около 20 видов стафилококков, из которых наибольшее значение в контексте пиодермии имеют золотистый стафилококк, сапрофитный стафилококк и эпидермальный стафилококк.
Стафилококки представляют собой неподвижные бактерии правильной шарообразной формы. Данные микроорганизмы являются не особо требовательными бактериями. Они могут расти как в среде, где содержится кислород, так и в среде, где он отсутствует. Стафилококки обладают различными механизмами, которые помогают им проникать в кожу и приводить к гнойно-воспалительному процессу (факторы патогенности).
Адгезины
Адгезины являются белками поверхностного слоя стафилококков, которые участвуют в процессе прикрепления бактерий к межклеточному веществу кожного покрова (в эпидермисе и дерме). Скорость прикрепления зависит от степени гидрофобности адгезинов (адгезины избегают контакта с молекулами воды). Чем выше гидрофобность, тем больше вероятность прикрепления стафилококков. Также адгезины способны связываться с некоторыми внеклеточными структурами (фибронектин) и улучшать процесс прикрепления (адгезия).
Протеин А
Протеин А (агглютиноген А) принимает участие в прикреплении стафилококков к кожному покрову. Протеин А способен подавлять иммунный ответ (попадание бактерий в организм приводит к активации иммунной системы) организма на внедрение бактерий и тем самым приводить к гнойному поражению кожного покрова (свойство суперантигена). Также данный белок приводит к локальным и системным аллергическим реакциям. Одной из таких реакций является анафилактический шок. Данное состояние особо опасно из-за стремительного падения артериального давления (коллапс), что может послужить причиной смертельного исхода.
Капсула
Капсула является самой внешней оболочкой стафилококка. Она защищает бактерию от нейтрализации клетками иммунной системы, а также принимает участие в процессе прикрепления бактерии в эпидермисе и дерме. Капсула повышает степень заразности бактерии (вирулентность). Капсула стафилококка может маскировать протеин А.
Стрептококки
Стрептококки, так же как и стафилококки, имеют правильную сферическую форму. Располагаются стрептококки в виде цепочки различной длины. Стрептококки способны длительное время сохраняться в пыли, а также на различных предметах домашнего обихода. Также стрептококки хорошо переносят низкие температуры.
Согласно статистике у больных пиодермией стрептококк выделяют примерно в 10% случаев. Пиодермия может быть вызвана тремя типами стрептококков – гемолитическим стрептококком, зеленящим стрептококком и негемолитическим стрептококком. Именно гемолитический стрептококк наиболее часто вызывает пиодермию по сравнению с другими видами стрептококков.
Подпишитесь на Здоровьесберегающий видеоканал

Причины пиодермии
Внутренние факторы
Общее состояние организма играет большую роль в развитии пиодермии. Снижение местного иммунитета, наличие сопутствующих заболеваний, нарушения в работе нервной или эндокринной систем являются внутренними факторами, которые могут стать пусковым механизмом и привести к гнойно-воспалительному поражению кожи.
Генетическая предрасположенность
Вероятность развития пиодермии у людей с генетической предрасположенностью значительно выше. Различные наследственные заболевания кожи, а также некоторые факторы риска способствуют развитию гнойно-воспалительного поражения кожи, а также переходу данного заболевания в стадию хронического течения.
Переутомление
Длительное утомление организма снижает эффективность работы иммунной системы. Переутомление повышает риск возникновения различных заболеваний и травм. Иммунная система при переутомлении не в состоянии полноценно выполнять свои функции по выявлению и нейтрализации болезнетворных бактерий, которые попали в организм. Также при переутомлении снижается местная барьерная функция кожного покрова, что создает необходимые условия для внедрения в кожу гноеродных бактерий.
Заболевания эндокринной системы
Некоторые эндокринные заболевания (например, сахарный диабет) способны приводят к снижению барьерных свойств кожи. Кожный покров теряет эластичность, а также становится уязвимым к различным условно-патогенным инфекциям.
Очаги хронической инфекции
При неправильном лечении некоторых заболеваний (амигдалит, холецистит) существует вероятность возникновения хронических очагов инфекции. Человек, как правило, не подозревает о существование данных очагов, так как они никак себя не проявляют. В случае снижения иммунитета данный очаг хронической инфекции активизируется и приводит к распространению бактерий по всему организму. В некоторых случаях это может стать пусковым механизмом для развития пиодермии.
Внешние факторы
Симптомы пиодермии
Стафилодермия
Стафилококковая инфекция, как правило, поражает сальные и потовые железы, а также волосяные фолликулы (волосяные луковицы). Стафилококки могут приводить к гнойно-воспалительному процессу как в поверхностном слое кожного покрова, так и в более глубоких слоях (дерма и придатки кожи).
Фолликулит
Фолликулит представляет собой гнойно-воспалительный процесс, который локализуется в волосяной луковице. Фолликулит имеет острое течение и проявляется в виде небольшого узелка (папулы) красно-розового цвета. При надавливании на узелок пациент жалуется на болезненные ощущения. Через 48 – 72 часа узелок трансформируется в гнойничок с желто-зеленым содержимым (гноем). В центре гнойничка виднеется темно-серая точка, которая обозначает устье луковицы волоса. Чаще всего воспалительный процесс затихает, а на месте поражения остается небольшое пятно с шелушением. Но иногда после выделения гноя на месте гнойничка образуется язвочка, которая в дальнейшем трансформируется в точеный шрам. Стоит отметить, что в этом случае волосяной сосочек полностью разрушается, что не позволяет расти волосу на этом месте. Длительность течения фолликулита, как правило, составляет 6 – 7 дней.
Везикулопустулез
Визикулопостулез в большинстве случаев выявляется у новорожденных или у детей до трех лет. При данной форме стафилодермии поражаются потовые железы. На месте поражения формируются небольшие гнойнички, которые имеют тенденцию к слиянию. Чаще всего поражается кожа подмышечных впадин, паховая зона, а также волосистая часть туловища и головы. Данная форма стафилодермии, как правило, начинается с потницы (повышенное потоотделение). Общее состояние организма при везикулопустулезе практически не изменяется. Длительность течения везикулопустулеза составляет 8 – 10 дней.
Сикоз
Сикоз является хроническим воспалительным процессом, при котором стафилококковая инфекция поражает волосяные фолликулы. Чаще всего поражается кожа бороды, усов и подмышечных впадин. В некоторых случаях может поражаться кожа паховой зоны, а также брови и волосистая часть головы. Для сикоза характерно поражение волосяных луковиц по типу фолликулита и остиофолликулита с постоянными рецидивами (повторными обострениями). Также в патологический процесс вовлекаются практически все волосяные фолликулы в пораженной области. Гнойнички появляются постепенно, на коже виднеются точечные эрозии и серозно-гнойные корочки. При сикозе волосы становятся ломкими и хрупкими, и при небольшом усилии легко выдергиваются. Как правило, сикозом болеют только мужчины. Часто это связывают с микротравмами во время бритья.
Фурункул
Фурункул представляет собой некротически-гнойный воспалительный процесс, который локализуется в волосяном фолликуле, сальной железе, а также в окружающей их ткани. Вызывает данную форму стафилодермии золотистый стафилококк. Как правило, в процесс может вовлекаться кожа лица, затылка, шеи и задней части туловища. Проникая в волосяную луковицу, стафилококковая инфекция приводит к образованию очень болезненного фурункула, который локализуется на покрасневшем участке кожи. Фурункул представляет собой воспалительный узелок, который возвышается над уровнем кожи и содержит в центре гнойное содержимое (стержень). На 3 – 4 день в центре фурункула происходит процесс омертвения тканей (некроз). В этот период боль значительно усиливается, а температура тела повышается. Как правило, по истечении нескольких дней гнойный стержень отторгается, а на его месте формируется рубец. Необходимо отметить, что в случае расположения фурункула на коже лица возможен ряд серьезных осложнений (сепсис, менингит).
Фурункулез
При фурункулезе на поверхности кожи возникают фурункулы на различных стадиях развития. Фурункулез может поражать как ограниченные сегменты кожного покрова (шею, поясницу, ягодицы, предплечья), так и иметь генерализованный характер, поражая при этом различные участки кожи (общий фурункулез). При остром фурункулезе фурункулы возникают практически в одно и то же время. Хронический фурункулез, в свою очередь, характеризуется возникновением повторных гнойных высыпаний в течение месяцев и даже лет на фоне состояния иммунодефицита. Фурункулез приводит к повышению температуры до 40 – 41ºС, появлению головных болей, потере аппетита, ознобу, снижению работоспособности.
Псевдофурункулез
Псевдофурункулез представляет собой гнойно-воспалительный процесс, который поражает потовые железы. Псевдофурункулез, как правило, возникает у детей младше одного года. Чаще всего поражается не выводной проток потовой железы, а вся железа в целом. На месте поражения появляются плотные узелки, которые со временем увеличиваются в размере (до 3 – 4 см). Кожа над пораженными потовыми железами становится багрово-фиолетового цвета. В дальнейшем гнойно-воспалительный процесс расплавляет ткани, и через небольшие отверстия в коже гнойное содержимое прорывается наружу. На месте поражения при заживлении образуется рубцовая ткань. В большинстве случаев поражается кожа нижних конечностей, спина, затылок. В некоторых случаях псевдофурункулез может приобретать генерализованный характер. При псевдофурункулезе нередко наблюдаются осложнения, такие как отит, конъюнктивит (воспаление слизистой глаза), пневмония, остеомиелит (воспаление костного мозга), сепсис (заражение крови), менингит (воспаление мозговых оболочек).
Стрептодермия
Стрептодермия имеет тенденцию поражать лишь поверхностные слои кожи. Главным признаком стрептодермии является фликтена (поверхностный гнойник в виде пузыря). Также стрептодермии склонны к периферическому росту зон поражения и не поражают придатки кожи (потовые железы и волосяные луковицы).
Заеда
Заеда (щелевидное импетиго) может поражать не только углы рта, но и другие сегменты кожного покрова. Кожа углов рта становится покрасневшей и отечной, а в глубине виднеется болезненная эрозия щелевидной формы. Процесс регенерации осложняется постоянным движением губ, а также смачивание заеды слюной. Данная форма стрептодермии склонна к рецидивам и хроническому течению.
Лишай простой
Как правило, простой лишай возникает у детей в весенний период времени. Возбудителем простого лишая является малопатогенный стрептококк. В большинстве случаев поражаются открытые участки кожи (лицо, руки). Взрослые болеют значительно реже, чем дети. Простой лишай приводит к образованию розовых пятен круглой формы, которые покрыты тонкими полупрозрачными чешуйками. В первые недели после излечения на месте поражения остается белое пятно (депигментация). Данное заболевание имеет тенденцию к рецидивирующему течению.
Паронихия поверхностная
Данная стрептодермия характеризуется поражением ногтевого валика (кожаная складка, которая окружает ноготь). Встречается поверхностная паронихия с одинаковой частотой как у детей, так и у взрослых. Кожа в месте микротравмы становится красной, отечной и болезненной. Затем происходит формирование небольшого пузыря с прозрачным содержимым. Через несколько дней данный пузырь превращается в гнойничок, который может занимать значительную часть ногтевого валика. При хроническом течении кожа ногтевого валика имеет синюшный оттенок, а по периферии виднеется тонкий слой отслаивающейся кожи. На месте поражения периодически выделяется небольшая капля гноя. Роговая пластинка ногтя со временем становится тусклой и деформированной.
Рожистое воспаление
Рожистое воспаление (рожа) представляет собой поверхностное поражение подкожно-жировой клетчатки с выраженным поражением лимфатических сосудов. Рожистое воспаление в большинстве случаев встречается у детей и пожилых людей. Стрептококковая инфекция, поражая кожу, приводит к образованию болезненной эритемы (покрасневший участок кожи), которая имеет ярко-красный цвет и напоминает кожуру апельсина. Пораженная кожа отечная, блестящая и горячая на ощупь. В некоторых случаях рожа может приводить к распространению процесса в более глубокие ткани.
Целлюлит
Целлюлит является острым воспалением подкожно-жировой клетчатки. Целлюлит в большинстве случаев возникает при внедрении в глубокие слои кожного покрова стрептококковой инфекции (стрептококк группы А). Целлюлит поражает, как правило, нижние конечности и редко лицо. Кожный покров на месте поражения горячий, болезненный и имеет ярко-красный цвет. Нередко в пределах зоны поражения возникают мелкие и крупные пузыри. Целлюлит приводит к повышению температуры тела, ознобу, недомоганию. В некоторых случаях целлюлит может приводить к таким осложнениям как остеомиелит, гломерулонефрит (заболевание почек), лимфангит (воспаление лимфатических сосудов).
Стрептостафилодермия
Иногда кожный покров могут поражать сразу несколько типов гноеродных бактерий. Смешенная инфекция, состоящая из стафилококков и стрептококков, поражает глубокие слои кожи и склонна к периферическому росту. В некоторых случаях возможно изъязвление кожного покрова. Стоит отметить, что смешанная инфекция поражает людей с сильно ослабленным иммунитетом.
Пиодермия хроническая язвенно-вегетирующая
Данная форма стрептостафилодермии может поражать людей любого возраста. Язвенно-вегетирующая пиодермия длится в течение многих месяцев и даже лет. При данном заболевании на пораженной коже вначале образуются гнойнички и фолликулиты. В дальнейшем на их месте образуются бляшки различных размеров красно-синего цвета. Данные бляшки имеют неправильную овальную форму и слегка приподняты над поверхностью кожи. На поверхности бляшек, как правило, расположено несколько язвочек. Процесс заживления приводит к образованию неровного рубца. В некоторых случаях одна сторона поражения рубцуется, а вторая продолжает расти. Стоит отметить, что процесс может поражать практически любую область кожного покрова, но чаще всего поражается волосистая часть головы, руки, паховая зона, подмышечная область, голени.
Фолликулит рубцующийся
При данной форме стрептостафилодермии происходит воспаление волосяной луковицы, которое приводит к разрушению волосяного сосочка, что проявляется в виде стойкого облысения (алопеция). Рубцующийся фолликулит в большинстве случаев встречается у взрослых мужчин. В основном поражается волосистая часть головы (височная и теменная область). Очаги поражения могут быть различными по форме и по размерам. В конечном счете, на месте поражения волосяного фолликула образуются небольшие рубцы. В некоторых случаях рубцовые очаги могут сливаться и образовывать более массивные очаги.
Лечение пиодермии
Препараты местного действия
В качестве препаратов местного действия в лечении пиодермии могут использоваться различные спиртовые растворы, местные (топические) антимикробные и антисептические препараты, аэрозоли, гели и мази.
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Салициловая кислота | Мазь для наружного применения. | Размягчает роговой слой эпидермиса, что способствует процессу заживления раны. Обладает противовоспалительным эффектом. Подавляет рост бактерий в поверхностном слое кожного покрова. | Мазь используют наружно, нанося тонкий слой на пораженный участок кожи (0,25 г на 1 квадратный сантиметр). После нанесения на кожу накладывают стерильный перевязочный материал, который предварительно пропитывают в мази. Смена повязки должна проводиться один раз в три дня вплоть до полного удаления гнойно-некротических масс. Курс лечения не должен превышать 7 дней. |
| Бриллиантовый зеленый (зеленка) | Спиртовой раствор для наружного применения. | Подавляет рост стафилококков и стрептококков (грамположительных бактерий). | Наносят наружно на очаги пораженной кожи. Необходимо обрабатывать также и окружающие здоровые участки кожи. |
| Калия перманганат (марганцовка) | Порошок для приготовления раствора для наружного применения. | Обладает выраженным обеззараживающим действием за счет высвобождения атомов кислорода. Способен подавлять действие некоторых токсинов. | Наружно для промывания раневых поверхностей (0,1 – 0,5% раствор). Для обработки язвенных поверхностей используют 2 – 5% раствор калия перманганата. |
| Фукорцин | Раствор для наружного применения. | Подавляет рост стафилококков и стрептококков. Также обладает противогрибковым действием. | Наносят наружно на пораженные участки кожи трижды в день. После полного высыхания можно дополнительно наносить различные мази и пасты. |
| Хлоргексидин | Гель для наружного применения. | Способен подавлять рост или полностью уничтожать гноеродные бактерии. Сохраняет свою активность в гное, крови, а также в других биологических жидкостях (секретах). | Наносят наружно на пораженную кожу дважды в сутки. Курс лечения зависит от формы пиодермии. |
| Бетадин | Раствор для наружного применения. | Обладает выраженным противомикробным действием, за счет высвобождения йода при контакте с кожей. | Смачивают стерильный материал или накладку и обрабатывают пораженный участок кожи. Раствор должен быть 7,5 или 10%. |
| Триамцинолон | Крем для наружного применения. | Являясь глюкокортикоидным препаратом, подавляет воспалительный процесс, а также снижает интенсивность местной аллергической реакции. | Лечение должно начинаться с применения 0,1% крема, а после достижения необходимого лечебного эффекта переходят на 0,025% с постепенной отменой. Крем используют 2 – 3 раза в день. |
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Фуцикорт | Крем для наружного применения. | Значительно уменьшает выраженность воспалительных симптомов (отек, боль, покраснение). Антибиотик, в составе комбинированного препарата связываясь с белком клеточной стенки, подавляет рост и размножение гноеродных бактерий. | Наносят наружно на пораженную кожу дважды в день. Длительность курса лечения составляет 14 дней. |
| Гиоксизон | Мазь для наружного применения. | Подавляет воспалительную и аллергическую реакцию, которые возникают как осложнение пиодермии. Подавляет рост стрептококков и стафилококков. Обладает противозудным действием. | Наносят на пораженные сегменты кожи тонким слоем дважды в день. Длительность курса лечения подбирается в каждом случае индивидуально. |
| Лоринден С | Крем для наружного применения. | Оказывает противовоспалительное действие. Снижает степень выраженность аллергических реакций. Подавляет рост стафилококков и стрептококков. | Наносят наружно трижды в день тонким слоем с наложением окклюзионной повязки. Повязку необходимо менять раз в день. |
Антибиотикотерапия
Применение антибиотиков необходимо в случае отсутствия необходимого эффекта от лечения препаратами местного действия. Также антибиотики используются при таких пиодермиях как фурункул, карбункул, которые расположены на лице или шеи, а также при пиодермиях, которые осложняются различными сопутствующими заболеваниями.
Лечение антибиотиками должно проводиться с учетом антибиотикограммы. Антибиотикограмма является методом, который используется для установления чувствительности бактерий к различным антибиотикам. Исходя из полученных результатов врач в каждом отдельном случае подбирает наиболее подходящий антибактериальный препарат.
При пиодермиях легкой и средней степени тяжести антибиотики назначают внутрь. При тяжелых формах, а также при наличии сопутствующих заболеваний лечение проводят путем внутривенных инъекций (парентерально). В случае острого течения пиодермии курс лечения антибиотиками должен назначаться на 6 – 7 дней, а при хроническом течении – не менее 7 – 10 дней.
Иммунотерапия
Иммунотерапия представляет собой метод лечения заболевания с помощью препаратов, которые стимулируют иммунный ответ по отношению к определенным болезнетворным микроорганизмам.
Иммунотерапия назначается в том случае, когда речь идет о хроническом течении пиодермии с повторными обострениями не реже одного раза в 3 месяца. Для того чтобы назначить иммунотерапию необходимо исследовать основные показатели иммунной системы (иммунограмма).
Хирургическое лечение
Хирургическое лечение необходимо лишь в том случае, когда гнойно-воспалительный процесс протекает злокачественно с образованием большой зоны омертвения тканей (некроза). Чаще всего хирургическое лечение необходимо в случае таких стафилодермий как фурункул, карбункул, гидраденит. Хирургическое лечение заключается в прокалывании стенки гнойника остроконечным скальпелем с последующим дренажем полости. Предварительно необходимо воспользоваться местной анестезией или замораживанием хлорэтилом. После хирургического лечения назначается антибиотикотерапия.
Необходимо отметить, что самостоятельное насильственное удаление гнойно-некротического стержня абсолютно не допускается, так как это может повлечь за собой серьезные осложнения.
Народные методы лечения
Народные методы могут быть использованы для лечения легких форм пиодермии. Существует огромное количество народных средств, которые помогут уменьшить боль, устранить зуд, снять отек и способствовать скорейшей регенерации тканей.
Необходимо отметить, что при тяжелых формах пиодермии народные методы лечения не имеют необходимого терапевтического эффекта, а в некоторых случаях могут даже навредить.
Профилактика пиодермии
Обработка микротравм кожных покровов
Микротравматизм кожных покровов является основной причиной возникновения пиодермии. Для того чтобы избежать микротравматизм на производстве предусмотрено использование средств индивидуальной защиты – перчаток и рукавиц. Также каждый человек обязан знать, как нужно оказывать первую помощь при мелких травмах кожи, а также знать, что для этого необходимо.
Кожу вокруг раневой поверхности необходимо обработать 70% раствором спирта или 5% спиртовым раствором йода. Далее сама раневая поверхность обрабатывается 3% раствором перекиси водорода или раствором фурацилина. Обработка раны йодом не рекомендуется, так как есть вероятность произвести ожог. Далее на уже обработанную раневую поверхность нужно наложить стерильную повязку, которую нужно периодически менять. Если раневая поверхность незначительна, то можно воспользоваться бактерицидным пластырем.
Санация очагов хронической инфекции
Правила личной гигиены
Правила личной гигиены должна соблюдаться как на производстве, так и в быту. На производстве необходимо постоянно следить за своевременной чисткой спецодежды, за правильностью работы душевых кабин. Также важно соблюдать чистоту на рабочем месте.
В быту необходимо использовать специальные антибактериальные мыла, регулярно стирать одежду, так как на ней может скапливаться большое количество стафилококков и стрептококков.