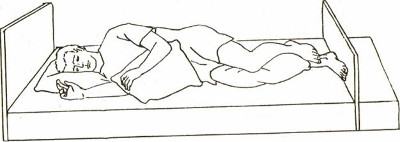
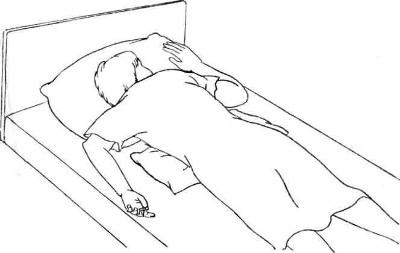
Как лечить пролежень
Как лечить пролежень
Лечение пролежней
Что такое пролежни?
Пролежни, как правило, возникают у тяжелобольных пациентов, длительное время прикованных к постели, или людей в инвалидном кресле. Пролежни – повреждения кожи, подлежащих тканей, которые возникают из-за нарушения их питания, длительного давления на конкретную область тела. Пролежни часто возникают на участках кожи, расположенных над костными выступами: локти, колени, бедра, ягодицы, крестец.
У тех, кто использует инвалидное кресло, повреждения имеют следующую локализацию:
• Ягодицы, крестец;
• Лопатки, позвоночник;
• Задняя часть ног, рук – места, которыми опираются на кресло.
У лежачих больных, повреждения могут быть на:
• Затылке, висках;
• Ушных раковинах;
• Плечах, лопатках;
• Бёдрах, пояснице, крестце;
• Пятках, коленях, подколенной области.
Причины возникновения пролежней
Основная причина возникновения патологии кожи – сдавление тканей между костью, а также твёрдой поверхностью, которой касается тело человека. Например, мягкие ткани сдавливаются между костью – инвалидным креслом или костью – кроватью, что приводит к нарушению циркуляции крови в мелких сосудах. В результате – к клеткам сдавленной зоны перестают поступать кислород, питательные вещества. Участок ткани мертвеет, погибает.
Иными причинами пролежней становятся трение, скольжение. Трение об одежду, простыни возникает, если пациент меняет позу самостоятельно, либо его пересаживают, переворачивают члены семьи, медицинский работник.
Скольжению способствует высокий подъем кровати в области головы. Тогда пациент соскальзывает вниз. Также причина – попытка удержаться в полусидячем, сидячем положении без опоры.
Факторы, связанные с некорректным уходом за больным:
• Неопрятная постель;
• Несвоевременная смена нательного белья;
• Твёрдая, неровная поверхность кровати;
• Бёдрах, пояснице, крестце;
• Пренебрежение гигиеническими процедурами.
Факторы, которые связаны с индивидуальными особенностями больного:
• Истощение, тучность больного;
• Пожилой возраст;
• Заболевания сердечно-сосудистой системы;
• Нарушения иннервации тела (например, инсульты);
• Нарушения обменных процессов организма (водно-солевого обмена, ограничение в питье, сахарный диабет);
• Несбалансированное питание, недостаток белковой пищи, нарушения белкового обмена;
• Неконтролируемые процессы дефекации, мочеотделения.
Также к факторам, провоцирующим пролежни, относят лишний/недостаточный вес, курение, аллергическую реакцию на препараты по уходу за кожей, швы, складки, пуговицы на белье, травмы и заболевания головного, спинного мозга, потоотделение из-за повышенной температуры тела.
Степени и симптомы пролежней
Первые субъективные ощущения, которые может испытывать больной:
• Покалывание на коже там, где вероятно может развиться пролежень. Это связано с застоем крови, лимфы, питающих нервные окончания;
• Онемение (потеря чувствительности). Наступает на поражённом участке тела примерно через 3 часа.
Видимые признаки пролежня:
• Застой периферической крови, лимфы. Вначале проявляется в форме венозной эритемы сине-красного цвета, не имеет чётких границ. Места локализации – участки костных, мышечных выступов, соприкасающиеся с ложем. Интенсивность окрашивания кожи постепенно нарастает;
• Слущивание эпидермиса с предварительным образованием пузырьков с гноем или без них.
Это основные признаки начинающегося пролежня. Нужно срочно принимать меры, которые не допустят дальнейшего усугубления патологии.
Развитие пролежней проходит в 4 стадии, которые сопровождаются разными симптомами.
Стадия I – начальная. Её признаки следующие:
• Кожа не повреждена;
• Есть покраснения (светлая кожа). Кожа при надавливании не меняет цвет;
• Цвет темной кожи зачастую не меняется. Кожа при надавливании не белеет. Иногда выглядит раздражённой, цианотичной или багровой;
• Поражённый участок кожи может быть чувствительным, болезненным, быть мягче, прохладнее/теплее по сравнению с иными участками.
Стадия II – пролежень превращается в открытую рану. Признаки:
• Эпидермис, часть дермы или повреждаются, или отсутствуют;
• Пролежень – отёчная, красно-розовая рана (похож на язву);
• Может иметь внешний вид неповреждённого или лопнувшего пузыря с жидкостью.
Стадия III – глубокая рана. Внешний вид:
• Некроз, как правило, достигает не только кожи, но и жировой ткани;
• Язва становится похожей кратер;
• Дно раны может иметь омертвевшую желтоватую ткань;
• Повреждение может распространяться между слоями ещё здоровой дермы.
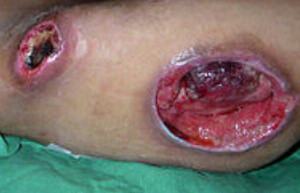
Стадия IV – обширный некроз тканей. Внешний вид:
• В ране могут выступать сухожилия, мышцы, кости;
• Дно раны тёмное, твёрдая омертвевшая ткань;
• Поражение распространено далеко за пределы очага.
Лечение пролежней с учётом стадий их развития
Стадия I
Лечение пролежней на первой (начальной) стадии включает, проведение мероприятий, препятствующих развитию дальнейшего поражения кожи:
• Защита от давления на ткани, с применением специальных матрацев, поролоновых вкладышей, подушек;
• Контроль состояния поражённых областей кожи, смена позы больного 1 раз в 2 часа;
• Использование препаратов, которые стимулируют кровообращение, а также иммуностимуляторов;
• Местная обработка тканей 3 раза в день. На воспалённые зоны наносятся мази, гидрогелевые покрытия.
Стадия II
Считается переходной. На этой стадии:
• Производят обработку образовавшейся раны, изъязвления;
• Ежедневно выполняются перевязки;
• Используются средства, содержащие антибиотики, антибактериальные повязки;
• После санации раны применяют повязки с мазью, способствующие регенерации дермы. Важно – не допустить возникновение гноя.
Поражённый участок кожи должен оставаться чистым. В этом случае произойдёт купирование процесса, наступит выздоровление.
Стадия III
Требует уже хирургического лечения, что позволит иссечь омертвевшие ткани. Используют средства комбинированной терапии – обезболивающие, противовоспалительные препараты, стимулирующие местный иммунитет, регенерацию тканей. Также применяют ферментные мази, способствующие очищению поверхности кожи. Требуется постоянный контроль врачей.
Стадия IV
На этой стадии необходимо хирургическое вмешательство. Выполняется глубокая санация пролежня, очищение от гноя. После делают перевязки. Для глубокого очищения применяются анестезирующие средства, так как оно может вызвать кровотечение. После удаления некротической ткани, гноя, главная задача – уход, с учётом особенностей течения заболевания.
Больного укладывают на специальное сооружение, а не на постель. Это необходимо, чтобы исключить давление, трение поражённого участка. Если рана длительное время не затягивается, то отсутствующие участки можно реконструировать путём пластической операции, с применением кожи и тканей пациента. Для того, чтобы ускорить регенерацию тканей применяют инновационные методики. Например, лазерное лечение, вакуум-терапия. Применение гидроактивных, гидрогелиевых повязок даёт качественный лечебный эффект.
Перевязочные средства для лечения пролежней
Для очищения и заживления ран применяют специальные лечебные повязки.
Вид повязки зависит от стадии развития пролежня.
Различают четыре стадии:
• Первая стадия.Поверхность кожи не повреждена, отмечается ее покраснение, место пролежня может быть отечным, возможна болезненность, особенно при надавливании. Гидрогелевые покрытия ГелеПран с лидокаином защищают кожу, обладают отличными увлажняющими и воздухообменными свойствами. Прозрачность позволяет контролировать состояние пораженного участка.
• Вторая стадия. Имеются нарушения целостности кожного покрова, пролежни выглядят как маленькая язвочка или волдырь.
При возникновении глубоких пролежней необходимо обратиться к врачу-хирургу.
Только специалист определяет стадию развития пролежней!Имеются противопоказания.
Проконсультируйтесь со специалистом!
Профилактика пролежней
Для устранения первых признаков пролежня необходимо:
• Менять позы больного 1 раз в 2 часа. Если отсутствуют противопоказания, рекомендовано применять специальные подушки, которые изменят положения конечностей, тела относительно поверхности ложа и образуют зазоры между постелью и кожей;
• Следить за изголовьем кровати больного. Оно должно быть вровень или ниже с ним;
• Контролировать влажность кожи больного с помощью гигиенических средств – моющий крем, раствор, пенка, спрей, тёплые ванны (запрещено применять горячую воду). Эти процедуры следует делать минимум 2 раза в сутки. Если есть неконтролируемая дефекация, то удалять загрязнения необходимо максимально быстро;
• Своевременно удалять излишнюю влагу с эпидермиса, кожных складок (остатки жидкой пищи, вода, моча, пот, раневой экссудат). Для этого применяют специальные адсорбирующие прокладки, салфетки, полотенца;
• Регулярно перестилать постель. Менять постельное белье нужно не реже 1 раза в сутки;
• Использовать противопролежневые матрасы ячеистого или баллонного типа. Они оснащены бесшумными компрессорами, что нужно для поддержания, смены жёсткости основания. Матрасы также имеют регулируемое и программируемое надувание разных участков.
• Не проводить интенсивный массаж. Допускается исключительно лёгкое поглаживание области кожи с признаками пролежня. В процессе массажа не должно быть трения;
• Применять для пациентов в инвалидных креслах специальные подушки, которые могут быть заполнены гелем, воздухом, пеной. Также важно следить за изменением положения тела в кресле.
Пролежни – патологии, возникновение которых лучше избежать. Но если этого сделать не удалось, то при возникновении поражённых очагов кожи развитие происходит очень быстро и характеризуется длительным лечением раны. Исходы пролежней достаточно опасны.
Образовавшиеся дефекты, а также последствия пролежней лечат исключительно в условиях стационара.
Пролежень
Пролежень – это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
МКБ-10
Общие сведения
Пролежень – омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки, а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.
Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
Классификация
В современной гнойной хирургии наибольшей популярностью пользуется классификация пролежней с учетом степени тяжести:
Кроме того, существует классификация пролежней с учетом размера поражения: небольшой пролежень (диаметром до 5 см), средний пролежень (от 5 до 10 см), большой пролежень (от 10 до 15 см) и гигантский пролежень (более 15 см). Отдельно выделяют свищевую форму пролежней, при которой в мягких тканях имеется большая полость, сообщающаяся с наружной средой через небольшое отверстие на коже (свищ). Полость может находиться на значительном расстоянии от ранки. При этом отделяемое «проходит» через свищевой ход, нередко – изогнутый, тонкий и извилистый. При свищевой форме пролежней часто наблюдается остеомиелит подлежащей кости.
Симптомы пролежня
У пациентов, лежащих на спине, участки некроза чаще всего образуются в области крестца. Возможно также развитие пролежней в области лопаток, пяток и затылка. При положении в постели на боку пролежни возникают в области большого вертела бедренной кости, ушных раковин, висков, наружной поверхности плеча, колена и голеностопного сустава. Если больной лежит на животе, пролежень может образоваться в области крыльев подвздошных костей и по передней поверхности коленных суставов. У людей, пользующихся инвалидным креслом, пролежни наиболее часто возникают в области крестца, ягодиц, позвоночника, лопаток, а также задней поверхности рук и ног – в местах, где конечности опираются о кресло.
Вначале появляется покраснение или синюшность. Возможны неприятные ощущения и повышенная чувствительность в зоне поражения. В последующем формируются пузыри, при их вскрытии образуются поверхностные раны. Раны постепенно углубляются, становятся кратерообразными, появляется гнойное отделяемое. На дне раны образуется вначале желтоватые, а затем темные участки некроза.
Осложнения
Самым тяжелым осложнением пролежня является сепсис – опасное для жизни состояние, при котором бактерии с током крови распространяются по организму, что может стать причиной полиорганной недостаточности и смерти больного. Кроме того, пролежень может привести к развитию флегмоны, гнойного артрита, контактного остеомиелита подлежащей кости и раневого миаза (инфектации раны личинками насекомых). При расплавлении стенок сосудов возможно арозивное кровотечение. В отдельных случаях в области хронического, длительно незаживающего пролежня может развиться рак кожи.
Диагностика
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика.
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Лечение пролежней на дому. Уход за пролежнями
Пролежни. Лечение. Уход на дому
Определение
Вызов врача хирурга по тел: +7(495)755-79-18
Ослабленные лежачие и сидячие больные с нарушенным кровообращением, чувствительностью (инсульты, повреждения спинного мозга) и сопутствующими заболеваниями чаще других страдают от этой проблемы. Существенную роль в возникновении и развитии локальных повреждений кожи и подлежащих тканей играют неправильный уход, недержание мочи и кала. Пролежни очень неприятное, опасное и дорогостоящее осложнение, которое ухудшает качество жизни, состояние больного и прогноз, тормозит процесс лечения, требует дополнительного ухода, врачебного наблюдения и расходов. Необходимо держать это осложнение под контролем.
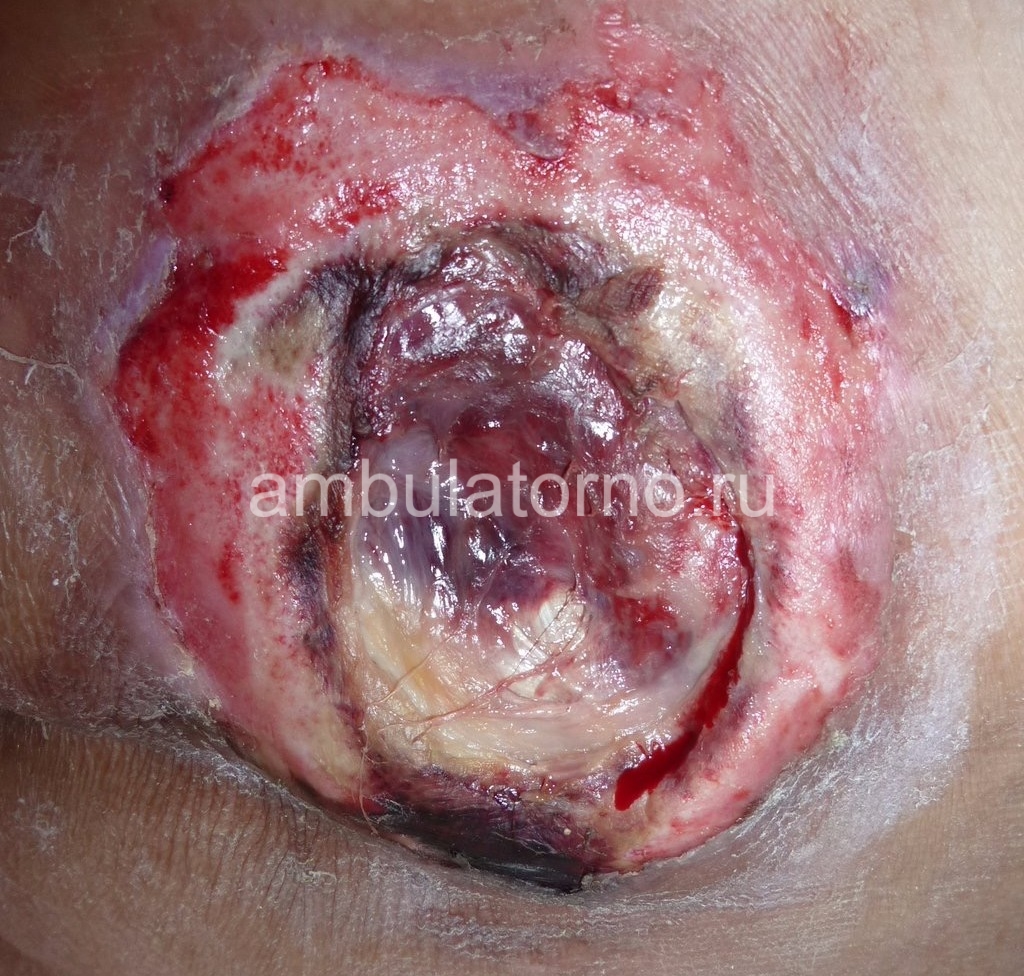
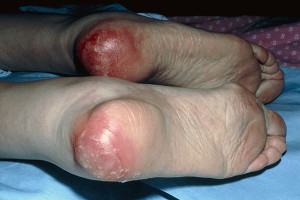
Пролежень фото
Классификация. Стадии. Категории
Пролежни подразделяются на стадии (категории)
Пролежни часто трудно поддаются диагностике. Иногда их очень сложно отличить от дерматита или опрелости. Очень важно правильно разобраться и установить диагноз, поскольку схемы профилактики, лечения и ухода могут отличаться.
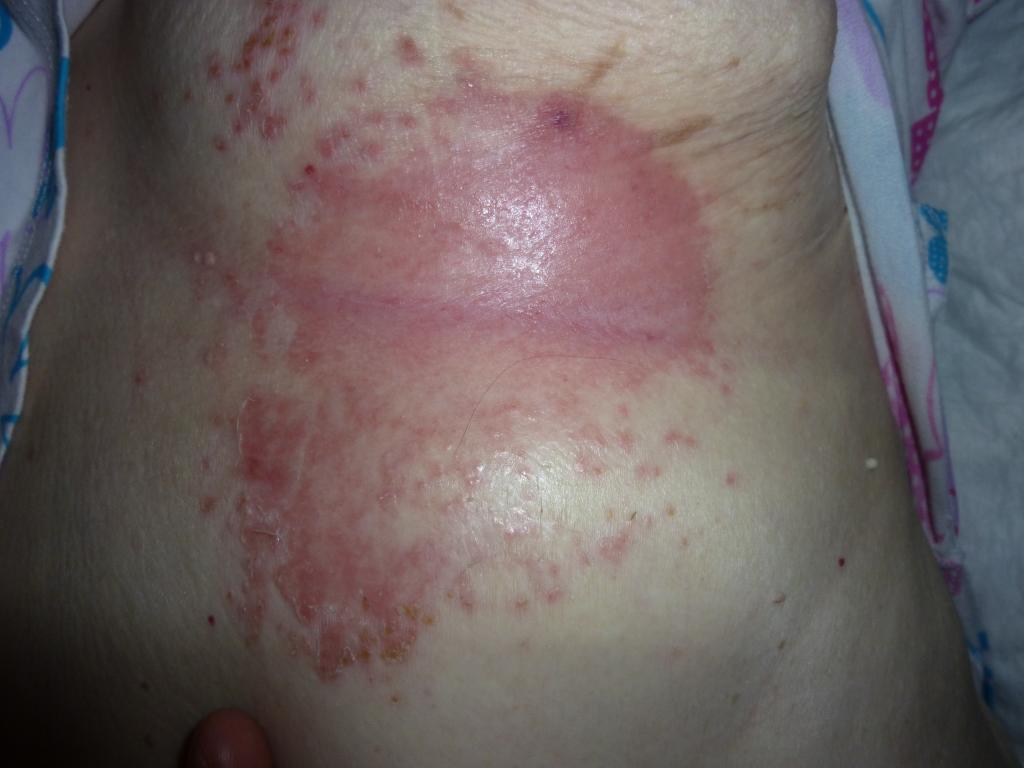
Опрелость фото
Стадия (категория) 1
Пролежень 1 (начальная) стадия фото
Стадия (категория) 2
Повреждение поверхностных слоев кожи (эпидермис и дерма). Пролежень выглядит, как неглубокая открытая рана, язва, эрозия с красным или розовым дном. Может быть поверхностный струп (корочка) или налет фибрина. В этой стадии изменения могут быть в виде пузыря, который заполнен серозным или сукровичным содержимым. Иногда этот пузырь бывает вскрывшимся в виде отслоенного и сморщенного эпидермиса (поверхностный слой кожи).
Пролежень 2 стадия фото
Стадия (категория) 3
В этой стадии происходит повреждение (некроз-омертвение) всех слоев кожи. Подкожная жировая клетчатка видна в ране. Кости, сухожилия и мышцы закрыты, не обнажены.Сверху может быть струп (корочка) или некроз (мертвые ткани). Края раны бывают подрыты. Возможно наличие карманов, затеков с гнойным отделяемым и свищевых ходов.
Пролежень 3 стадия фото
Стадия (категория) 4
Пролежень 4 стадия фото
Стадия (категория): неклассифицируемый пролежень
Стадия (категория) неклассифицируемый пролежень фото
Стадия (категория): подозрение на глубокое повреждение тканей
Локальный очаг повреждения тканей темного цвета (пурпурный или бордовый) с четкими границами на фоне обычной, неизмененной кожи. Может быть в виде темной гематомы (кровоподека) из-за повреждения мягких тканей в результате их сдавливания и/или смещения.
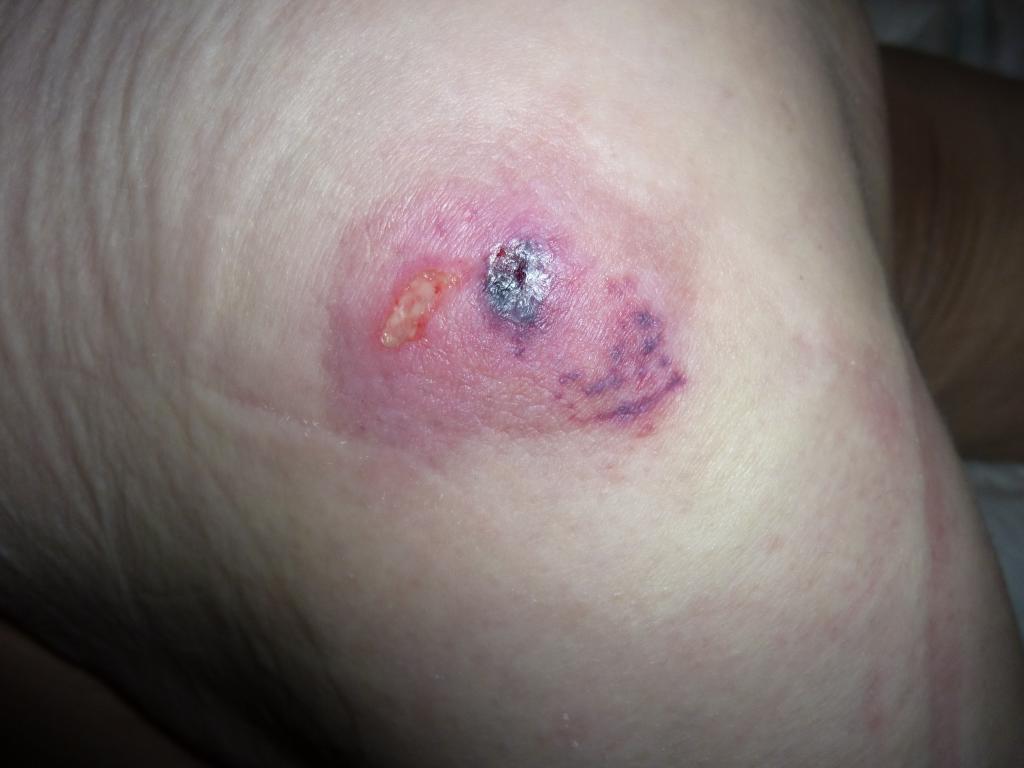
Стадия (категория) подозрение на повреждение глубоких тканей фото
Профилактика
Пролежни легче и дешевле предупредить, чем лечить и ухаживать за ними!
Пролежни в первую очередь проблема ухода. Если все правильно организованно, то риск возникновения и распространения язв значительно сокращается. Прежде чем начинать лечение необходимо решить вопрос организации профилактики и ухода за пациентом.
Пять принципов профилактики:
Устранение давления (функциональная кровать, противопролежневый матрас, надувные круги, смена положения тела, каждые 2 часа)
Гигиена. Постоянный, регулярный и правильный уход (уход за кожей, особенно в местах повышенного риска образования пролежней)
Организация режима дня и питания (процедуры, перевязки, время и рацион кормления)
Активизация больного (присаживание, дыхательная гимнастика, лечебная физкультура)
Консультации врача и наблюдение медперсонала
Лечение пролежней. Уход за пролежнями
Правильный уход основа и залог успешного лечения пролежней!
Необходимо быть готовым к тому, что очищение и заживление пролежня может длиться долгие недели, многие месяцы и даже годы. Очень часто кажется, что пролежни безнадежная и практически неразрешимая проблема. Но это не так. Да, ее решение требует много душевных, физических и материальных затрат. Да, это сложно. Но, в наших силах обеспечить, если не полное излечение, то хороший уход и нормальное качество жизни лежачему человеку с пролежнями. Любой человек, достоин этого. Каждому из нас необходимо внимание, забота и любовь, особенно в такой сложной ситуации. Самое главное это терпение, знание и действие.
К сожалению, нет универсальной схемы лечения, средства или повязки для всех и каждого. Пролежни все разные. Они в разных стадиях и фазах раневого процесса. У них разные размеры. У каждого лежачего больного свой возраст, индивидуальное общее состояние и сопутствующая патология. Панацеи от пролежней нет.
Но есть множество современных уходовых, лечебных и перевязочных средств, индивидуальное комбинирование которых может помочь справиться с проблемой. Для их правильного использования необходимы знания и квалифицированная или специализированная медицинская помощь. Для того чтобы помочь близкому человеку, необходимо вместе с ним шаг за шагом пройти этот долгий и непростой путь. Сложно сразу создать идеальные условия, безошибочный уход и решить разом все проблемы, когда профилактика и лечение проводятся на дому. Необходимы ежедневные систематические усилия и мероприятия под контролем врача, которые позволят улучшить процесс ухода, профилактики и лечения. Это поможет очистить и заживить имеющиеся пролежни, и не дать появиться новым. Самый главный критерий правильного ухода и лечения это стремление оказать такую помощь, которую нам хотелось бы получить самим…
Пожалуйста, не занимайтесь самолечением!
Если не будет надлежащего медицинского наблюдения, то возможны тяжелейшие осложнения (флегмона, остеомиелит, сепсис и смерть). Для правильного лечения и ухода необходим контроль врача за очищением раны и ее заживлением. Врач должен проводить осмотр больного, оценку состояния больного и раны, как минимум, один раз в неделю. Нужно иметь в виду, что если очищение и заживление происходит не так, как ожидается, то возможно требуется изменение схемы лечения, решение вопроса об операции и смене повязок. Эти ответственные решения должен принимать врач. Затраты, потери, осложнения, неудовлетворенность и вред от неправильного самолечения могут быть весьма серьезными и удручающими.
Очень важно под контролем врача организовать мероприятия:
В первой стадии нет необходимости в хирургическом пособии. Очень важно сосредоточиться на предупреждении дальнейшего развития процесса и возникновения новых локальных повреждений. Основной задачей становится защита измененной кожи от давления, воздействия повреждающих факторов и инфекции. Уход за пролежнем первой стадии выполняется с помощью современных средств для питания, тонизации и защиты кожи. Затем можно закрыть измененные участки прозрачными воздухопроницаемыми полиуретановыми пленками или гидроколлоидными повязками для профилактики.
Во второй стадии появляется необходимость в консультации хирурга и организации перевязочного процесса. Хирург удаляет или срезает отслоенный эпидермис (поверхностный слой кожи). Затем рана или эрозия очищается и санируется (промывается). Для очищения, заживления и ухода за раной в этой стадии можно использовать современные инновационные, интерактивные повязки. Повязки подбираются исходя из фазы раневого процесса, состояния раны, качества и уровня экссудации.
В самых тяжелых третьей и четвертой стадиях требуется полноценное, качественное хирургическое пособие. Некрозы (мертвые ткани) кожи, подкожной клетчатки, мышц и костных структур, которые начали отграничиваться от живых тканей и отторгаться, предпочтительно удалять хирургическим путем. Удаление влажных некротических (мертвых) тканей, вскрытие гнойных затеков и полостей позволяют быстрее очистить пролежень и уменьшить интоксикацию.
Хирургическая помощь значительно ускоряет процесс очищения, а затем и заживления раны. Квалифицированная радикальная хирургическая обработка предпочтительна. Но очень важно помнить, что полное иссечение всех мертвых тканей при хирургической обработке не всегда возможно и целесообразно. При попытках максимально радикально убрать мертвые (некротические) ткани в глубоких пролежнях, возможно обильное кровотечение!
Также для ускорения заживления раны и эвакуации обильного экссудата можно использовать современные инновационные методы лечения, например вакуум терапию (NPWT или VAC-therapy).
Если рана после очищения и перевязок длительно самостоятельно не заживает, то возможно ее закрытие с помощью пластических вмешательств.
Результаты до- и после
Вызов врача хирурга по тел: +7(495)755-79-18
Отзывы
Яблонин Борис
Уважаемый Александр Шагжиевич!
Хотелось бы выразить Вам искреннюю благодарность за помощь. Ее трудно переоценить.
С момента вашей первой перевязки появилась надежда на то, что с такой тяжелой раной можно, что то сделать. Очень важным моментом была именно методика перевязки, выстраивание системы по уходу за раной, тщательность и системность выполнения всех последующих действий. Глубокое профессиональное знание процессов происходящих в ране, которые заметны только доктору с вашим опытом и знаниями и главное умение общаться с больным человеком.
Мне очень помогло то, что вы системно и последовательно каждый день объясняли мне какие процессы происходят в ране в чем они проявляются как могут протекать. Редко кто из врачей уделяет такое снимание именно передаче своих знаний тем, кто должен продолжить уход за раной на стадии дальнейшей реабилитации. Не увидев своими глазами методику перевязки, не попробовав сделать это своими руками, с применением вашей методики с новыми перевязочными материалами невозможно было бы самому продолжить уход за раной. Не удивительно, что при таком лечении даже мне удалось увидеть и перенять вашу тщательность, внимание к самым небольшим изменением в ране системность и обязательность выполнения всех мелких деталей вашей методики.
Отдельно просто обязан поблагодарить Вас за психологическую помощь, которую вы одновременно с лечением самой раны оказали и мне и моей больной маме. Это помощь позволила поверить в возможность выздоровления не опустить руки на полпути этого очень сложного и длительного процесса. Ваше умение общаться с больным и его окружением спокойно, доброжелательно без ложного оптимизма и очень терпеливо было для меня огромной моральной поддержкой, вселяющей веру в возможность выздоровления мамы.
С чувством искренней благодарности и признательности за оказанную помощь.
Шамсутдинова Олеся
Ирина
Борис
Татьяна
Андрей
Кристина
Врач хирург, кандидат медицинских наук Гармаев Александр Шагжиевич
Вы можете вызвать врача хирурга на дом. Консультация. Помощь при пролежнях.
Звоните по тел. +7(495)755-79-18
Стоимость лечения
Вызов врача хирурга на дом (Москва в пределах МКАД) – 3500 рублей
Хирургические манипуляции, перевязки на дому – от 1000 до 4000 рублей
Пролежни
Общие сведения
Пролежнями называют омертвение мягких тканей, происходящее при постоянном давлении, которое сопровождают нарушения местного кровообращения и нервной трофики. Это участки некроза и язвы, развивающиеся в тех местах, которые сдавливаются между выступами костей и твердыми поверхностями. Это происходит вследствие давления, сочетающегося с трением, наличием влаги и силами смещения.
На развитие пролежней влияет целый ряд факторов. Часто большой проблемой становятся пролежни у лежачих больных. Если на ранней стадии прогноз излечения является благоприятным, то при глубоких и запущенных пролежнях высок риск инфекций, которые впоследствии очень сложно лечить. Поэтому важно вовремя распознать проблему и принять все меры, чтобы не допустить ее усугубления. О том, как лечить пролежни у больных, вынужденных постоянно лежать, и что делать, чтобы не допустить развития тяжелой степени болезни, пойдет речь в этой статье.
Патогенез
Вне зависимости от причины развития патологии, основой патогенеза пролежней являются нарушения трофики и защитных свойств кожных покровов, которые развиваются как следствие гипоксии тканей. Как правило, они появляются в тех местах, где отмечается интенсивное и длительное давление на ткани. Особенно часто это происходит в областях подкожных выступов.
Фото пролежней на спине
Если человек лежит, то наибольшее давление (40–60 мм рт. ст.) приходится на его крестец, затылок и ягодицы. В ответ на давление ишемические изменения происходят в первую очередь в слое мышц над костным выступом. Когда ткани пребывают в условиях гипоксии, проницаемость капилляров увеличивается, нарастает отек тканей, уменьшается напряжение кислорода в тканях. Как следствие, структура нарушается, что и приводит в итоге к проявлению трофических нарушений, распространяющихся по направлению к коже. Далее происходит травмирование из-за смещения, трения и мацерации. Вследствие попадания в пораженные места бактерий быстро развивается воспалительный процесс и некроз.
Чаще всего образуются пролежни в области лопаток, крестца, ребер, седалищной кости. Появляются также пролежни на пятках, локтях, коленях, пальцах ног, гребнях подвздошной кости, больших вертелов бедренной кости. Но такие образования развиваются и в других местах. Такая патология может образоваться на слизистой рта вследствие давления зубного протеза, на месте, где давление оказывает гипсовая повязка, и др.
Классификация
Выделяют четыре стадии пролежней по степени их тяжести:
Пролежни третей и четвертой степени можно лечить только хирургическим методом.
Стадии пролежней в разрезе (кожа, мягкая ткань, кость)
Также пролежни классифицируют с учетом размеров образовавшихся поражений:
Отдельно выделяют свищевую форму, когда в мягких тканях образуется большая полость, через отверстие на коже сообщающаяся с наружной средой. Полость может находиться на относительно большом расстоянии от раны. При такой форме часто развивается остеомиелит подлежащей кости.
Причины
Основные факторы, определяющие появление пролежней:
Если речь идет о лежачем больном, то пролежни могут возникнуть вследствие воздействия таких факторов:
Таким образом, к группе риска относятся те люди, у которых ограничена подвижность после оперативных вмешательств или вследствие комы, параличей, слабости и др. В группу риска входят и те, кто вынужден придерживаться постельного режима или использовать инвалидное кресло.
Симптомы
На любой стадии такие проявления могут быть болезненными, зудеть. Однако у некоторых людей со сниженным уровнем чувствительности или с нарушениями сознания они могут оставаться незамеченными на протяжении некоторого времени.
Места локализации пролежней
На первой стадии у больного краснеет кожа, и если на нее надавить, она не будет бледнеть. На пигментированных участках кожи изменения цвета могут быть незаметными. Пораженный очаг имеет и другие отличия от нормальных участков: он может быть более холодным или горячим, более мягким или твердым. Это место может болеть, но язв на нем на этой стадии еще нет.
На второй стадии отслаивается эпидермис и появляются эрозии. Могут развиваться язвы, но при этом не повреждается подкожная клетчатка. Язвы на этой стадии поверхностные, их цвет красный или розовый. Также на этой стадии могут появиться волдыри – целые или частично лопнувшие.
На третьей стадии кожа поражается на всю толщину, но при этом мышцы и кости не затрагиваются.
На четвертой стадии кожа поражается на всю ее толщину, при этом патологический процесс затрагивает кости, мышцы, связки.
Согласно симптомам могут также диагностироваться пролежни неопределенной стадии. Их покрывает струп, поэтому оценить их глубину невозможно.
Анализы и диагностика
Врач устанавливает диагноз, руководствуясь симптомами, которые определяются у больного. Гнойный хирург, травматолог или другой специалист проводит внешний осмотр больного, опрос его или родственников, ухаживающих за больным. Также проводится забор и лабораторное исследование мазка из раны, лабораторный анализ крови. Специальных методов диагностики не требуется. В некоторых случаях проводится дифференциальная диагностика пролежня с раком кожи, для уточнения используют биопсию.
Лечение пролежней
Тем, для кого актуален вопрос, как лечить пролежни, необходимо обязательно проконсультироваться с врачом и следовать всем его советам. Как бороться с пролежнями у лежачего больного, зависит от стадии заболевания и особенностей основной болезни. Бороться с такой патологией следует с помощью медикаментозных средств, а также правильного и своевременного ухода за ранами. Однако проводить лечение пролежней в домашних условиях следует только после того, как врач назначит оптимальную схему терапии.
Доктора
Пряникова Людмила Владимировна
Ситников Виктор Николаевич
Шарафутдинова Лилия Асхатовна
Лекарства
Чтобы избавиться от пролежней, могут применяться следующие лекарственные средства:
Современная фармакология также предлагает много средств, облегчающих уход за лежачими больными и способствующих излечению.
Перечисленные средства нельзя использовать бесконтрольно, ведь избавиться от симптомов можно только при условии правильной схемы лечения. Чем мазать пролежни, зависит от стадии заболевания. К тому же обрабатывать поверхность ран и мазать местные препараты необходимо именно в той последовательности, которую назначил врач.
Таким образом, подбирая мазь от пролежней для лежачих больных, необходимо сначала проанализировать алгоритм обработки пролежней в домашних условиях и приобретать те мази и другие средства, которые необходимы на определенной стадии болезни.
Чем и как обрабатывать такие образования на дому? На первой стадии обработка пролежней в домашних условиях проводится с целью активной стимуляции кровообращения. Для этого используют раздражающие средства, например, камфорный спирт. Можно использовать защитные средства на основе цинка — Меналинд крем и др.
Чем обрабатывать пролежни на второй стадии, зависит от особенностей раны. Если образовалась язва, следует наносить антисептическое средство (к примеру, бриллиантовую зелень), а по краям — цинковую мазь, чтобы замедлялось разрастание раны. Можно использовать и другие средства, цена которых, как правило, немного выше. Названия мазей от пролежней для лежачих больных подскажет специалист.
Если в ране еще не появились грануляции, следует применять очищающую мазь или крем от пролежней, которые помогают обеспечить питание тканям и приостановить инфекцию. К примеру, следует использовать мазь или крем от пролежней для лежачих больных Актовегин и др. Можно также применять любую мазь от пролежней с серебром для стимуляции регенерационных процессов.
После того, как на ране появляются грануляции, применяют обезболивающие препараты от пролежней для лежачих больных. Врач, как правило, назначает препараты с антибиотиком.
Пролежни часто появляются в тех местах, которые очень сложно обрабатывать. Так, лечение пролежней на ягодицах в домашних условиях проводить неудобно, если человек лежит на спине. Поэтому лечение пролежней на ягодицах, крестце и в других труднодоступных местах следует проводить средствами, которые легко использовать.
Если возникает вопрос, как лечить пролежни на копчике и чем обрабатывать раны, появляющиеся на копчике или крестце, тоже необходимо подобрать те препараты, которые удобны в применении. В данном случае оптимальный выбор — спрей от пролежней, которым легко обрабатывать рану. Для промывания ран подойдет спрей Хлоргексидин, для заживления ран можно применять спреи Пантенол и Ривс.
Если появились выраженные пролежни, лечение в домашних условиях открытой раны проводить нужно очень аккуратно. Используя жидкие антисептики для промывания, необходимо обрабатывать раны прямо из тюбика, распылителя или использовать для этого шприц, не применяя ватные тампоны. Ведь открытая рана повышает риск попадания патогенных микроорганизмов и развития серьезной инфекции.
Многие люди ищут ответ на вопрос: чем лечить пролежни у лежачих больных, посещая тот или иной тематический форум. Но все же, отвечая на вопрос, как вылечить такие образования, нужно учесть, что даже лучшее средство от пролежней для лежачих больных не поможет избавиться от проблемы без комплексного подхода. Вылечить их можно, применяя не только лекарства, но и физиотерапию, а при необходимости – хирургические методы.
Процедуры и операции
Говоря о том, что помогает справиться с образовавшимися поражениями, следует отметить и методы, направленные на устранения давления. Для этого важна правильная укладка пациента, применение защитных приспособлений и специальных противопролежневых покрытий.
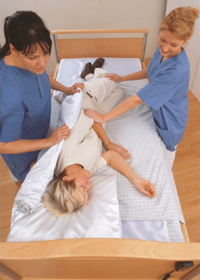
Когда человек лежит на боку или на спине, между его лодыжек, коленей и пяток подкладывают защитные средства – подушки, прокладки и др. У пожилых людей и лежачих больных такие приспособления используются для профилактики пролежней.
Используются также статические и динамические противопролежневые покрытия. Динамические покрытия работают от электричества, статические содержат воздух, гель и другие прослойки. Существует много разных приспособлений такого типа, их используют в процессе лечения больных с пролежнями разных стадий. По возможности, следует приобрести противопролежневый матрас.
Повязки
Чтобы защитить рану и облегчить процесс заживления, используют специальные повязки, которые могут фиксироваться на ягодицах, крестце и в любом другом месте, где образовался пролежень.
Хирургическое лечение
В некоторых случаях для удаления плотного некроза и струпа требуется хирургическая санация. При умеренных поражениях процедуру врач может проводить на месте. Но если очаги глубокие и обширные, то процедуру проводят в операционной. Важно неотложно провести хирургическую обработку, если развивается флегмона или есть предпосылки к развитию сепсиса.
Иногда практикуется также метод биохирургии с использованием специальных личинок, которые удаляют некротическую ткань. Этот метод применяют при поражении кости, суставов и сухожилий, когда хирургическая обработка невозможна.
Если у больного образовались крупные раны, они требуют хирургического закрытия. При поверхностных ранах применяются кожные лоскуты. Хирургическое лечение будет более эффективным, если параллельно проводится терапия сопутствующих болезней.
Лечение народными средствами
Широко используются и некоторые народные средства от пролежней для лежачих больных. Но все же важно понимать, что эффективное лечение народными средствами возможно только в том случае, если использовать их параллельно с основным лечением и советоваться с врачом по поводу применения того или иного метода.
Профилактика пролежней у лежачих больных
Чтобы не допустить появления таких поражений у лежачих больных, необходимо четко соблюдать алгоритм профилактики пролежней. Такой алгоритм соблюдают в больницах при уходе за лежачими пациентами. В домашних условиях все рекомендации также нужно выполнять.
Матрас от пролежней
Рекомендуется использовать специальные приспособления, позволяющие снизить риск развития таких поражений. Желательно применять специальный матрас от пролежней, который помогает улучшить самочувствие лежачих пациентов. К тому же матрас против пролежней для лежачих больных эффективно активизирует кровообращение и позволяет снять напряжение с мышц. Современный матрас против пролежней обеспечивает вентиляцию кожного покрова. Существуют ячеистые и баллонные матрасы для лежачих больных. Первые применяют с целью профилактики начальных стадий развития поражений, вторые – при тяжелых пролежнях. Как свидетельствуют отзывы, правильно подобранный матрас существенно улучшает самочувствие таких больных и предупреждает развитие пролежней. Купить в Москве и в других городах такое приспособление можно в аптеке или заказать на специализированных сайтах. Цена матраса от пролежней зависит от его разновидности.
Еще одно полезное и более дешевое приспособление — круг от пролежней. Резиновый круг от пролежней также можно купить в аптеке. Подкладной круг используют, чтобы свести к минимуму трения и раздражение. Его размещают в области крестца, ягодиц, лопаток, делая это так, чтобы пораженное место было в середине. Используется также специальная подушка от пролежней. Такая подушка может иметь разную форму и применяется для профилактики и в процессе лечения.
Более подробно узнать о профилактике пролежней и рассмотреть картинки с соответствующими приспособлениями можно на сайте «Пролежни ру» и на других тематических ресурсах.
Диета
Диета при кожных заболеваниях
Чтобы предупредить появление таких поражений, важно ввести в рацион больного достаточное количество белковых продуктов. Выбирать следует диетические, обезжиренные продукты – молочку, яйца, постное мясо, рыбу. Также следует ввести в рацион продукты, содержащие витамины А, С, группы В. Рекомендуется готовить таким больным блюда из печени, сердца, риса, гречки.
Следует обязательно спланировать режим питания больного – он должен получать пищу маленькими порциями 4-6 раз в день. Важен и питьевой режим – больному нужно пить достаточно жидкости.
Последствия и осложнения
Пролежни часто приводят к появлению ран и их последующему инфицированию. Это, в свою очередь, будет препятствовать заживанию ран.
При медленном заживании ран может развиться остеомиелит подлежащих костей. В редких случаях возможно развитие плоскоклеточной карциномы внутри язвы. Также могут образоваться свищевые ходы, флегмона и кальцификация мягких тканей. В качестве осложнений возможны бактериемия, менингит и эндокардит.
Прогноз
Если лечение начато на ранней стадии, прогноз является благоприятным. По статистике, после полугода адекватного лечения пролежни второй стадии проходят в 70% случаях, третьей стадии – в 50% случаях, четвертой стадии – в 30%.
Если уход за поражениями ведется неправильно или не ведется вообще, долгосрочный прогноз негативный.
Список источников
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Комментарии
Нашей лежачей родственнице доктор назначил для профилактики пролежней тонизирующий гель Лаврик. Он улучшает кровообращение и лечит места, на которые приходится основная нагрузка. То есть пролежни просто не успевают появиться. Ну еще, конечно важно почаще переворачивать лежачего больного.
Когда деда выписали из больницы после операции, мы приглашали домой мед сестру, которая делала массаж и она сказала, что именно от пролежней хорошо помогает мазь Нафтадерм, в аптеке ее не нашла, заказывала через инет.
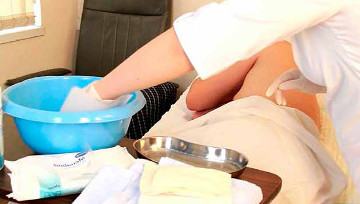
Как и чем обрабатывать пролежни у лежачих больных в домашних условиях?
Что такое пролежни? По сути, это раны различной площади и глубины, которые возникают на теле у пациента, лишенного возможности двигаться. Они не только причиняют больному страдания, еще больше ограничивая его подвижность, но и являются входными воротами для инфекции, смертельно опасной для ослабленного организма. При глубоких повреждениях в ране постоянно происходит распад тканей, что приводит к хроническому отравлению, угнетению иммунитета, ухудшению работы всех органов и систем. Также наблюдается хроническая потеря крови, развивается дефицит белка, связанный с массивной гибелью клеток.
Автор статьи: врач Климова В.В.
Содержание
 Как повысить свои шансы на выживание при встрече с вирусной инфекцией?
Как повысить свои шансы на выживание при встрече с вирусной инфекцией?
Что эффективно в домашних условиях и условиях карантина?
Ознакомьтесь с отзывами врачей и пользователей! Читайте новую статью врача Северо-Западного Государственного Медицинского Университета им. И.И. Мечникова, кандидата медицинских наук, доцента Рябчук Ф.Н.
Как обрабатывать пролежни в домашних условиях?
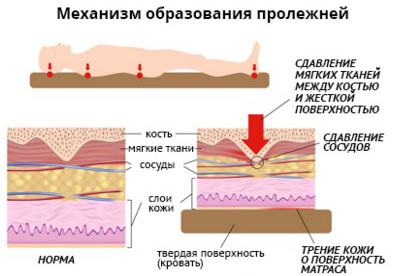
Например, такой ключевой фактор развития пролежневых ран, как давление, которое оказывает твердая поверхность на выступающие области тела пациента, приводит к возникновению повреждений только через два часа (а нередко и позже) после начала его действия. Другие факторы, такие как влажность, смещение, трение также приводят к развитию пролежней через достаточно длительный промежуток времени.
Поэтому главным правилом при решении вопроса, как и чем обрабатывать пролежни у лежачего больного, является предельное внимание к малейшим изменениям кожи у малоподвижного пациента и своевременное обнаружение первых признаков повреждений. Ведь гораздо проще справиться с процессом в 1 стадии, когда имеются лишь незначительные изменения в клетках кожи, чем в ситуации, когда наблюдается обширный некроз (гибель клеток) мышечной ткани. Подробнее о стадиях пролежней можно прочитать здесь.
Очень важно, чтобы даже в домашних условиях процесс лечения ран происходил под контролем лечащего врача, который сможет грамотно оценить стадию пролежневого процесса, подобрать необходимые средства для обработки пролежней. Ведь нередки ситуации, когда видимые повреждения невелики, а в глубжележащих тканях происходит массивная гибель клеток. Такое бывает, например, у пациентов с тяжелыми травмами и болезнями нервной системы, когда обширный распад мышечной ткани связан с расстройством нервной регуляции питания клеток. Несвоевременная диагностика и лечение в такой ситуации чревато развитием инфекции и гибелью пациента.
Также врач сможет не только порекомендовать, чем обрабатывать пролежни в домашних условиях, но и при необходимости своевременно решить вопрос о госпитализации пациента. Потому что в домашних условиях можно осуществлять только уход за незначительными повреждениями. Пытаться самостоятельно справиться с глубокими ранами и незаживающими язвами, возникающими в 3-4 стадии процесса, а также в случае развития в ране инфекционного процесса, очень опасно.
Обработка пролежней
Чтобы ответить на вопрос «чем обработать пролежни в домашних условиях?», необходимо определить, на какой стадии находится развитие пролежневой раны. На разных этапах происходят разные процессы, требующие различных подходов. Далее мы рассмотрим средства, которые используются для лечения повреждений кожи и мягких тканей на различных стадиях:

Также обработка пролежней на дому не должна проводиться с использованием средств, которые оказывают дубящее воздействие на кожу, такие как перманганат калия (марганцовка) или бриллиантовый зеленый (зеленка). Эти препараты также оказывают повреждающее воздействие на верхний слой кожи, ускоряя развитие некроза (гибели клеток).
М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) рекомендует проводить обработку зоны поражения обычным физиологическим раствором, который можно купить в аптеке или приготовить в домашних условиях. Для этого необходимо растворить 1 ч/л соли в литре кипяченой воды.
После обработки места повреждения физиологическим раствором рекомендуется использовать крем от пролежней для лежачих больных. В Протоколе ведения больных с пролежнями (документ, на который ориентируются сотрудники медицинских учреждений при уходе за лежачими пациентами) рекомендуется применять обычные питательные и увлажняющие косметические крема.
Из-за общего ослабления организма и дефицита энергии микровибрации у пациента ухудшается состояние как общего так и местного иммунитета. Поэтому повышается риск заражения как микробами, попадающими в рану из внешней среды, так и, так называемой, условно-патогенной флорой: речь идет о бактериях и грибах, которые постоянно живут в организме человека, но при нормальной работе иммунитета не проявляют свои болезнетворные свойства. Поэтому уход за пролежнями предполагает как использование антибиотиков общего действия, так и применение местных средств, обладающих противомикробным действием:
Поэтому для подбора эффективного средства необходимо посоветоваться с лечащим врачом.
Поэтому даже при отсутствии признаков воспаления, вызванного грибками, ослабленным пациентам может назначаться мазь от пролежней для лежачих больных с противогрибковыми компонентами. Подобрать эффективное средство для конкретного пациента должен лечащий врач.
Поэтому такие мази, равно как и другие средства (например, пластырь от пролежней с серебром), антибактериальный эффект которых основан на включении в их состав ионов серебра, рекомендуется использовать лишь в начальных стадиях (1 и 2). Более эффективны комбинированные средства, в составе которых ионы серебра сочетаются с традиционными антибактериальными средствами.
При более обширных и глубоких поражениях, и, особенно, при присоединении инфекции, должна применяться действительно эффективная мазь от пролежней, в состав которой входят современные антибиотики, наряду с приемом антибактериальных препаратов.
При её применении уменьшается количество жидкости в ране, что снижает риск развития инфекции. Также мазь с цинком от пролежней обладает легким противовоспалительным действием, образует на раневой поверхности пленку, защищающую её от воздействия внешних факторов.
Цинк входит в состав такого местного средства, как крем Сени от пролежней. Он может использоваться для ухода за пациентами в начальной стадии развития повреждений, для обработки кожи в интимных областях, в зонах повышенного потоотделения, в которых риск развития пролежневых ран увеличивается из-за избыточной влажности.
Однако важно понимать, что данные средства относятся к категории лекарственных препаратов, обладающих целым спектром побочных действий – местных и общих. Кроме того, при применении лекарственных средств данной группы снижается выработка собственных гормонов надпочечников, поэтому их резкая отмена нередко вызывает серьезное ухудшение состояния больного.
Поэтому решать вопрос, чем обработать пролежни, какую именно мазь выбрать и как правильно её применять, должен лечащий врач.
Однако необходимо помнить, что у пациентов со сниженным иммунитетом и дефицитом энергии микровибрации в организме (а снижение микровибрационного фона у лежачих больных практически неизбежно) способность организма утилизировать (перерабатывать) погибшие клетки из очагов их гибели существенно нарушена. Поэтому необходимо применять мази от пролежней вкупе с микровибрационной терапией: в таких ситуациях процесс очищения ран от погибших тканей происходит быстрее.
Также важно понимать, что при пролежнях 3 и, особенно, 4 стадии, когда наблюдаются обширные очаги некроза (гибели клеток) применения местных средств для устранения мертвых тканей очень часто бывает недостаточно. Во многих случаях для их удаления необходимо хирургическое вмешательство. Поэтому лечение таких ран осуществляется в условиях стационара.
Для активации процессов регенерации может применяться не только гель или мазь, но и спрей от пролежней. Название препарата может быть разным, важно обращать внимание на состав: это могут быть экстракты и масла растений, обладающих ранозаживляющими свойствами (подорожник, облепиха), фармакологические вещества, например, пантенол и др.
В зависимости от состава, спрей от пролежней для лежачих больных может оказывать дополнительные воздействия: успокаивать воспалительные процессы, подавлять развитие инфекции, снижать болезненные ощущения, формировать защитную пленку на коже. Подобрать лучшее средство для местной обработки поможет лечащий врач.
Повязки при пролежнях

Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) в своей работе «Пролежни: профилактика и лечение», указывает, что при обработке пролежневых ран желательно отдавать предпочтение пенистым полупроницаемым повязкам. Благодаря прозрачной основе они позволяют наблюдать за процессами, происходящими в ране без отделения повязки от поврежденной поверхности, вовремя замечать признаки воспаления и присоединения инфекции.
Также широко используются повязки, на поверхность которых нанесены различные лекарственные средства. Так, профессор Дибиров при 3 стадии рекомендует использовать гидрогелевые повязки с актовегином. Применяются повязки от пролежней с серебром и другими веществами.
Повязки могут быть изготовлены из самых разных материалов: существуют гидрогелевые, гидроколлоидные, водорослевые (альгинатные) повязки, которые могут обеспечивать подсушивающий эффект, впитывая жидкость, образующуюся в ране, создавать благоприятную среду для очищения и заживления раны. Подробнее о том, какие существуют повязки на пролежни, можно прочитать здесь.
Салфетки от пролежней
В числе местных средств, которые применяются для лечения повреждений кожи и мягких тканей у малоподвижных пациентов, используются салфетки для лечения пролежней. Они могут применяться для гигиенических процедур – пропитанные антисептиком салфетки на нетканой основе позволяют бережно проводить ежедневный туалет раны.
Также используются салфетки, пропитанные различными лечебными веществами, которые прикладываются к ране: это могут быть салфетки от пролежней с серебром, с антибиотиками, ферментами, ранозаживляющими средствами. Они прикладываются к ране после проведения её туалета и фиксируются перевязочным материалом.
Такие средства как салфетка или пластырь от пролежней могут рассматриваться как вспомогательные лечебные средства. По вопросам их использования необходимо проконсультироваться с лечащим врачом.
После обзора средств, которые используются для местного лечения повреждений мягких тканей у малоподвижных пациентов, важно разобраться, какими препаратами и в какой последовательности на различных стадиях и на разных этапах раневого процесса проводится обработка пролежней. Алгоритм действий представлен в таблице.
Рекомендованные местные средства
Стадия воспаления, фаза сосудистых реакций (развитие отека):
Стадия воспаления, фаза очищения раны
Стадия регенерации (восстановления) и формиования рубца
Алгоритм ухода такой же, как в 3 стадии, однако, в 4 стадии речь идет о глубоких ранах (вплоть до костей и суставов) и обширных очагах некроза, которые необходимо удалять хирургически. Поэтому такие пациенты (как и большая часть больных с 3 стадией) должны лечиться в стационаре. В домашних условиях лечение может осуществляться, только когда рана находится в стадии регенерации и формирования рубца.
Дефицит микровибрации как важный фактор развития пролежневых ран

Микровибрационный фон организма напрямую зависит от физической активности человека. Чем интенсивнее в течение дня работают мышцы, тем выше у него уровень микровибрации, позволяющий поддерживать здоровье и сохранять молодость. И, напротив, малоподвижный образ жизни приводит к дефициту энергии микровибрации, болезням и раннему старению.
Именно поэтому отсутствие способности к самостоятельному движению не только способствует развитию пролежней из-за действия вышеперечисленных факторов, но и становится причиной выраженного дефицита микровибрации. А сниженный микровибрационный фон, в свою очередь, увеличивает риск повреждения тканей и создает условия для развития пролежневых ран:
Таким образом, пролежни, которые всегда возникают у пациентов с ограниченной подвижностью (или полностью лишенных возможности двигаться), всегда идут рука об руку с прогрессирующим дефицитом энергии микровибрации. Именно поэтому, в отличие от ран, связанных с другими причинами, изменения в тканях у таких больных могут быть гораздо более выраженными и (несмотря на то, что нередко развиваются медленнее). По той же самой причине пролежневые раны чаще подвергаются риску инфицирования, больше вероятность распространения инфекции по организму.
Также дефицит энергии микровибрации приводит к тому, что заживление пролежневых ран у лежачих пациентов чаще всего происходит гораздо медленнее и требует больших усилий. Это необходимо учитывать при решении вопроса, чем обрабатывать пролежни и как правильно выстраивать тактику ухода и лечения таких больных. Именно поэтому, помимо местных и общих мероприятий, направленных на борьбу с пролежневыми ранами, так важно принимать меры по повышению уровня микровибрации: решить эту задачу помогает виброакустическая терапия.
Виброакустическая терапия в комплексном лечении пролежней

Единственным доступным методом насытить организм энергией микровибрации у малоподвижного пациента является виброакустическая терапия. Эффективность данной методики доказана целым спектром клинических исследований, подтверждена положительными отзывами врачей и пациентов. При помощи аппаратов Витафон, удобных в применении для проведения физиотерапии в домашних условиях, можно добиться следующих эффектов в лечении пролежней:

Также для осуществления ресурсной поддержки организма у лежачего пациента можно использовать виброакустический матрац. Виброфоны, которые входят в состав аппарата Витафон-2, позволяют оказывать единовременное воздействие на различные области (в том числе, на такие значимые для восполнения ценного ресурса зоны, как печень и почки) и существенно повышать уровень насыщенности организма энергией микровибрации. Удобно, что матрац работает в автоматическом режиме, самостоятельно включаясь на 3 минуты через каждые 24 минуты.
Заключение
Как правильно осуществлять уход за пролежнями в домашних условиях? Важно понимать, что это не просто повреждения тканей на том или ином участке, которые можно устранить только путем использования каких-либо местных средств. При лечении таких пациентов всегда необходимо учитывать специфику заболевания или травмы, которая привела к ограничению подвижности.
Так, если речь идет о поражениях нервной системы (травмах, инсультах, опухолях), или же обменных нарушениях, никакие, даже самые эффективные, препараты местного действия не помогут решить проблему. Поскольку массовая гибель клеток в этих случаях связана с внутренними процессами (нарушение нервной регуляции, кровоснабжения и пр.). В этих случаях только комплексный подход, включающий лечение как основного заболевания, так и пролежневых ран, позволит решить проблему.
Также необходимо помнить, что применение средств, направленных на местное лечение, должно сочетаться с другими мерами по борьбе с пролежнями:
Подробнее о комплексном подходе к избавлению от пролежневых язв можно прочитать в статье «Как и чем лечить пролежни у лежачих больных в домашних условиях?». Также важно помнить, что даже в домашних условиях лечение больных должно осуществляться под наблюдением врача. Так, если несмотря на принимаемые меры, происходит прогрессирование пролежневого процесса, наблюдаются незаживающие раны, а также возникают новые очаги поражения, необходимо в обязательном порядке проконсультироваться с врачом. В противном случае высока вероятность присоединения инфекции и развития опасных осложнений, в том числе, сепсиса (заражения крови), который может привести к смерти пациента.
Также наряду с мерами по лечению уже имеющихся ран, важно помнить о профилактических мерах по образованию новых пролежней. Ведь имеющиеся повреждения еще больше ограничивают подвижность пациента, что создает условия для появления новых очагов поражения. Подробнее о превентивных мерах можно прочитать в статье, посвященной профилактике пролежней.
Как и чем лечить пролежни у лежачих больных в домашних условиях?

Пролежни – участки омертвения кожи и мягких тканей, которые возникают у больных с ограниченной подвижностью при неправильном уходе. При своевременном обнаружении и грамотном лечении они не представляют серьезной угрозы для здоровья и жизни. В запущенных случаях повреждения превращаются в глубокие гноящиеся раны, которые могут стать причиной развития тяжелых осложнений и гибели пациента.
Из этой статьи вы узнаете о правилах ухода за больными с пролежнями, о способах их лечения в домашних условиях, а также о современных методиках, позволяющих эффективно справляться с этими повреждениями.
Автор статьи: врач Климова В.В.
Оглавление:
Лечение пролежней у лежачих больных в домашних условиях
Для того чтобы понять, чем лучше лечить пролежни, необходимо иметь представление о причинах возникновения данной проблемы. От чего развиваются повреждения кожи и глубжележащих тканей у лежачих больных?
Причины развития пролежней

Когда больной лежит на боку, наибольшее давление приходится на области большого вертела бедренной кости, подвздошную кость. В положении на животе страдают ткани в зонах выпирающих подвздошных костей и груди. У сидячих пациентов риск образования повреждений выше в области седалищных бугров, крестца, пяток, пальцев, стопы, лопаток.
Почему давление вызывает повреждение в тканях?

Поддерживать уровень микровибрации на уровне, необходимом для обеспечения полноценной работы организма, можно только благодаря постоянной физической активности. Поэтому спорт, прогулки, плавание, зарядка так важны для поддержания здоровья. Гиподинамия, сидячий образ жизни ведут к обеднению организма этим ценным ресурсом. Если же в силу каких-то причин – болезни, травмы – человек оказывается прикованным к кровати или инвалидному креслу, глубочайший дефицит энергии микровибрации в организме практически неизбежен. Каким образом такая ситуация способствует развитию пролежней?
Кроме того, чем дольше человек вынужден вести малоподвижный образ жизни, тем меньше у него остается мышечной массы (этот процесс называется атрофия – потеря мышечной ткани из-за болезни или серьёзного ограничения движения). Поэтому постепенно происходит снижение даже фоновой мышечной активности, обеспечивающей организм минимальным уровнем микровибрации в состоянии покоя. Также В.А. Федоров отмечает, что выраженное снижение микровибрационного фона наблюдается в организме пациентов, которым наложены гипсовые повязки: жесткая фиксация не оставляет шансов даже на минимальные движения, поэтому атрофия мышц (а, следовательно, и нарастание дефицита ресурса) происходит быстрее.
Помимо основных причин – давления на ткани и снижения уровня микровибрации в организме, к развитию пролежней также приводит воздействие таких факторов, как трение, которое способствует механическому повреждению и слущиванию клеток кожи, и сдвиг (смещение) глубжележащих тканей относительно кожи, что приводит к разрывам сосудов.
Также риск повреждений кожи увеличивается при повышенной влажности, которая способствует набуханию кожи, увеличению трения. Особенно велика вероятность их возникновения при недержании кала и мочи, содержащих вещества, раздражающие кожу. Подробнее о причинах развития пролежней можно прочитать в статье «Пролежни: причины, симптомы и чем опасны».
Стадии и виды пролежней
Выделяют четыре стадии развития пролежней:
Очень важно вовремя заметить первые признаки развития повреждений, лучше всего, когда они еще обратимы. В такой ситуации, как пролежни, начальная стадия, лечение требуется минимальное. На фото видно, что повреждений кожных покровов еще нет, и достаточно бывает устранить действие вредных факторов, чтобы остановить опасный процесс.
Эндогенные пролежни очень часто возникают у больных с нарушениями со стороны нервной системы (травмы и опухоли головного и спинного мозга, кровоизлияния в мозг), а также с обменными нарушениями (например, при сахарном диабете). При этом происходит расстройства нервной регуляции обменных процессов в тканях, поэтому развитие повреждений часто идет изнутри наружу: то есть сначала развивается повреждение мышечной ткани, а уже потом становятся заметны признаки на коже.
Подобные ситуации очень опасны, так как неспециалисту бывает сложно оценить степень и глубину поражения – для правильной диагностики даже врачу нередко требуется проведение УЗИ (ультразвукового исследования) мягких тканей. Поэтому пациенты с подобными расстройствами даже в домашних условиях должны постоянно находиться под наблюдением лечащего врача (специальность зависит от вида основного заболевания), который при необходимости сможет принять решение о госпитализации больного. Подробнее об этом можно прочитать в статье «Стадии, степени, виды и классификация пролежней».
Чем лечить пролежни в домашних условиях?

В целом, тактика лечения определяется стадией процесса и глубиной поражения тканей, а также наличием инфекционных осложнений.
Меры по устранению действия факторов, приведших к развитию пролежней
Как уменьшить давление на ткани, чтобы избежать гибели клеток (в начальной стадии) и предотвратить распространение некроза на глубжележащие ткани? Для решения данной проблемы предлагаются следующие меры:
Изменение положения тела
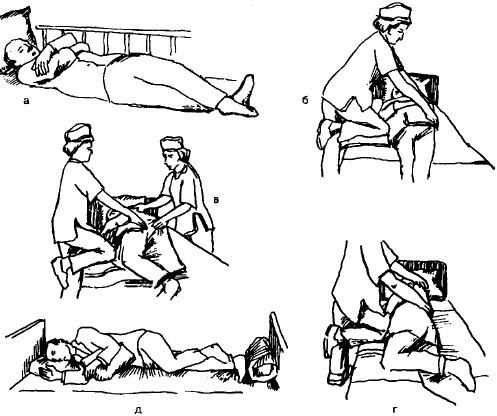
В Протоколе ведения больных с пролежнями (рекомендации Министерства здравоохранения РФ по лечению и профилактике пролежней) указано, что в зонах повышенного риска развития повреждений (о которых мы говорили выше) изменения в тканях, приводящие к гибели клеток, могут начаться уже через два часа непрерывного давления. Это особенно актуально для пациентов с травмами и болезнями нервной системы, обменными и сосудистыми нарушениям. Потому что в таких ситуациях действие внешнего фактора (давления) усугубляется влиянием внутренних факторов (нарушение питания тканей).
Именно поэтому рекомендуется менять положение тела лежачего пациента не реже, чем через каждые два часа на протяжении суток (включая ночное время). Существует несколько специальных положений, в которых давление на ткани в зонах риска сводится к минимуму: положение Симса, положения «лежа на боку», «лежа на животе» и положение Фаулера. Разработаны определенные техники перемещения лежачего пациента в каждое из этих положений:
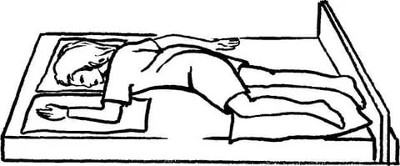
Перемещение в положение Симса
Перемещение в положение «лежа на боку»
Перемещение в позицию «Лежа на животе»
Помещение в положение Фаулера
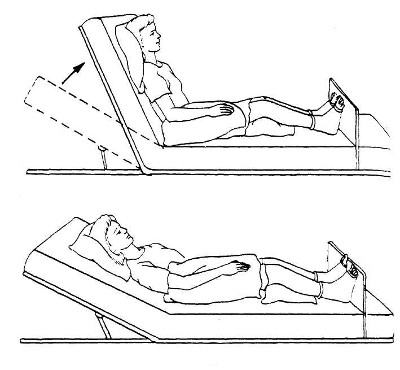
При каждом перемещении рекомендуется осматривать тело больного как в зоне уже имеющихся пролежней (для оценки их состояния), так и в участках, где есть риск появления новых повреждений. Ознакомиться с алгоритмом действий при смене положений лежачего больного поможет видео:
Удобнее всего осуществлять манипуляции по изменению тела у пациента, расположенного на функциональной кровати, специально приспособленной для ухода за больными с ограниченной подвижностью.
Приобретение функциональной кровати для ухода за лежачим больным в домашних условиях представляется особенно целесообразным, когда речь идет о пациентах, прикованных к кровати на длительное время (месяцы и годы). При размещении больного на обычной кровати необходимо, чтобы был соблюден ряд условий.
В Протоколе по уходу за больными с пролежнями указывается на недопустимость размещения пациента на кровати с панцирной сеткой или матрацем, вызывающим «провисание» участков тела больного (что нарушает кровообращение), усложняется уход за пациентом, смена положения тела и пр. Также важно, чтобы кровать не была слишком низкой: оптимально, если больной будет находиться на уровне середины бедер человека, осуществляющего уход. Слишком низкое положение затрудняет проведение манипуляций и может приводить к ошибкам в уходе.
Использование специальных подушек
Подушка и круг от пролежней – это приспособления, которые помогают снизить давление на ткани в зонах повышенного риска развития повреждений, позволяют избежать трения и смещения тканей. Кроме того, они создают более комфортные условия пребывания в постели для пациентов с ограниченной подвижностью.
Мы уже упоминали о том, как используются подушки для лежачих больных от пролежней при различных положениях пациента в постели. Теперь рассмотрим подробнее виды подушек и кругов, поговорим о том, какие средства лучше выбирать и как можно сделать такие приспособления своими руками.
Подушки отличаются формой, материалом, из которого сделана поверхность, а также наполнителем. Какие существуют виды подушек по форме?

Виды наполнителей для подушек: поролон, латекс, гель, пена (пенополиуретан). Также в качестве наполнителя может использоваться воздух (надувные подушки). При их применении можно контролировать количество нагнетаемого воздуха, а, значит, и степень упругости. Такие подушки могут состоять из одной секции либо же из многих ячеек, связанных друг с другом. Во втором случае воздух перетекает из одной ячейки в другую, что создает возможности для равномерного распределения давления.
В сети Интернет можно встретить информацию об использовании в подушках таких наполнителей как просо, лен, греча и пр. Например, считается, что их можно применять при изготовлении такого приспособления, как подушка от пролежней, своими руками. Однако, в отличие от геля, пены, латекса и других наполнителей, которые обладают способностью уменьшать и перераспределять давление, принимать форму тела больного, наполнители из круп и семян очень жесткие и не адаптируются под контуры тела пациента. В результате при их использовании давление в зонах риска может увеличиваться, что повышает риск развития повреждений.
Круги от пролежней для лежачих больных

Круги от пролежней делаются из резины, в качестве наполнителя используется воздух, реже – вода. Рекомендуется перед применением помещать их в наволочку или подкладывать под простыню, чтобы избежать возникновения раздражения в местах соприкосновения кожи с резиной.
Матрацы от пролежней для лежачих больных
Матрац от пролежней считается эффективным средством профилактики и лечения повреждений тканей у лежачих пациентов. Существуют различные виды матрацев, выбор зависит от степени поражения тканей, тяжести состояния больного, его веса и пр.
Например, можно использовать матрацы из поролона, рекомендуемая толщина – 10 см. Поролоновый матрац относится, к так называемым, статичным матрацам для пролежней. Они способствуют равномерному распределению давления тела пациента по поверхности, но не оказывают заметного дополнительного воздействия на такни. Из современных материалов для изготовления статичных матрацев используются те же материалы, что и для подушек – пена, гель, латекс.

Наполнителем для динамических матрацев служит воздух – он нагнетается в них при помощи специального компрессора, который прилагается к матрацу. Количество воздуха зависит от веса тела больного – чем тяжелее пациент, тем меньше воздуха должно поступать в матрац, иначе произойдет снижение эластичности, воздух не сможет свободно перемещаться по отсекам, давление на ткани возрастет. Динамические матрацы не укладываются непосредственно на кровать, а располагаются поверх основного матраца.

Уменьшение трения – важная задача при уходе за больными с пролежнями. Для того, чтобы избежать дополнительного травмирования тканей, необходимо:
Меры по устранению избыточной влажности, которая также повышает риск развития пролежней, должны включать:
Местные препараты от пролежней
Так, если речь идет о такой проблеме, как пролежни (1 стадия), лечение должно основываться, прежде всего, на устранении факторов, вызвавших повреждение: о мерах, касающихся снижения давления, влажности, трения, уже было сказано ранее. Поскольку на начальной стадии целостность кожи не нарушена (жизнедеятельность клеток угнетена, но гибель еще не наступила), риск развития инфекционных осложнений невысок, применение заживляющих средств и антибиотиков местного действия не будет актуальным. Добиться благоприятного результата – предотвращения гибели клеток – поможет применение препаратов, активирующих кровообращение в зоне повреждения.
Когда происходит гибель клеток (некротические изменения) и наблюдается нарушение целостности кожных покровов (пролежни 2 стадии), лечение должно включать препараты местного действия, стимулирующие процессы восстановления (регенерации) тканей, противовоспалительные средства, антибиотики местного действия и т.п.
Важно помнить, что перед тем как использовать то или иное лекарство от пролежней для лежачих больных, необходимо посоветоваться с лечащим врачом.
Ниже в таблице представлены различные препараты от пролежней для лежачих больных (местного действия) а также обозначены цели, на достижение которых направлено применение данных средств. Предоставленная информация соответствует рекомендациям д.м.н. профессора М.Д. Дибирова (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова).
Цель применения местных средств
Препараты (или группы препаратов)
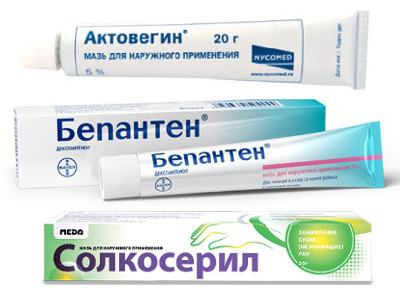
Улучшение кровообращения в тканях, активация обменных процессов, регенерации клеток
Актовегин, Солкосерил, Метилурацил, Бепантен
Устранение погибших клеток
Некролитические препараты (способствующие устранению очагов некроза), в состав которых входят ферменты: коллагеназа, трипсин и пр.
Предупреждение развития инфекции и борьба с возникшими гнойными осложнениями
Местные антибактериальные и противогрибковые средства
Уменьшение воспалительных проявлений в очаге
Гормональные противовоспалительные средства местного действия (содержат вещества, аналогичные гормонам коры надпочечников, обладающим способностью снимать воспаление)
Также одной из задач, на которую должно быть направлено лечение некроза кожи, мягких тканей медикаментами, является устранение избытка жидкости, которая образуется в результате воспаления в пролежневой ране. С этой целью могут назначаться мази, содержащие цинк. Эти средства помогают уменьшать воспалительные проявления, «подсушивать» рану, обладают некоторым противомикробным действием.
В работе «Пролежни. Профилактика и лечение» профессор М.Д. Дибиров указывает, что уже на ранних стадиях развития повреждения необходимо ежедневно проводить туалет места повреждения (промывать участок возникновения пролежня), чтобы снизить риск присоединения инфекции. Однако для этих целей не рекомендуется применять средства, содержащие йод и хлор (в том числе спиртовой раствор йода, хлоргексидин и пр.).
Это связано с тем, что данные препараты действуют агрессивно, нарушают проницаемость мембран клеток, усугубляя обменные нарушения, а также могут уничтожать иммунные клетки, мигрировавшие в рану для уничтожения чужеродных микробов. По мнению профессора для обработки раны рекомендуется использовать обычный физиологический раствор (его можно приготовить в домашних условиях: 1 ч/л соли на 1 литр воды). После окончания обработки поврежденный участок необходимо тщательно просушить (промакиванием, без трения).
Повязки при пролежнях
Также профессор М.Д. Дибиров считает, что при такой проблеме как пролежни (начальная стадия), в лечение рекомендуется включать использование повязок. При незначительных повреждениях оптимальным вариантом являются пленочные повязки из полиуретана, обладающие эффектом «второй кожи»: они не блокируют доступ воздуха к пораженному участку и не препятствуют испарению влаги с поверхности кожи. В то же время такие повязки обеспечивают защиту от механических повреждений и от попадания извне болезнетворных микробов. Они прозрачны, что дает возможность наблюдать за изменениями в поврежденной области, не травмируя рану.
Повязки – эффективные средства от пролежней в домашних условиях, особенно те из них, которые помимо основного эффекта (защита от повреждений и инфекции) обладают дополнительными лечебными свойствами, – так называемые, интерактивные повязки.
Содержат вещества, которые при контакте с жидкостью, образующейся в пролежневой ране, превращаются в гель, впитывающий выделения. Формируют в зоне повреждения среду, благоприятную для заживления.
Могут использоваться как для влажных, так и для сухих ран.
В их состав входят особые полимеры (гидрогели), которые позволяют поддерживать в ране среду, благоприятную для протекания процессов регенерации (заживления). Способствуют отторжению погибших клеток, очищению раны.
Содержат особые волокна, полученные из водорослей, обладающие высокой способностью к впитыванию жидких (в том числе гнойных) выделений из раны. Формируют благоприятную среду для заживления.
При помещении в рану (язву) принимают её форму, обеспечивая защиту от проникновения инфекции.
При решении вопроса, как лечить пролежни в домашних условиях при помощи повязок, необходимо помнить, что применение традиционных перевязочных средств (марли, бинты) не рекомендовано, так как они могут усилить повреждение кожи за счет трения. Они обладают способностью «прилипать» к ране, что будет приводить к её дополнительному травмированию при перевязке.
Препараты общего действия при лечении пролежней

Могут назначаться препараты, улучшающие обменные процессы в нервной и мышечной ткани, стимулирующие кровоснабжение, витаминные комплексы. Особенно актуально применение витаминов группы В, а также аскорбиновой кислоты – витамина С.
Также важно понимать, что пролежневые раны – это входные ворота для болезнетворных микробов. В случае присоединения инфекции врач может назначить антибиотики при пролежнях внутрь (через рот, внутримышечно, внутривенно) наряду с местными антибактериальными средствами.
Необходимо помнить, что при такой проблеме, как гнойные пролежни, лечение в домашних условиях может быть небезопасно. У многих лежачих больных ослаблен иммунитет, поэтому инфекция быстро распространяется на окружающие ткани, приводят к воспалению в других органах. Кроме того, высок риск развития сепсиса (заражения крови) – смертельно опасного осложнения!
Поэтому только лечащий врач может грамотно определить тактику ведения больного с пролежнями в случае присоединения инфекции мягких тканей: антибиотики (для местного и общего лечения), госпитализация пациента, хирургическое вмешательство – чем раньше будут приняты адекватные меры для лечения инфекционных осложнений, тем выше вероятность благоприятного исхода.
Питание при пролежнях

Кроме того, у людей, вынужденных вести малоподвижный образ жизни, развивается атрофия мышц – уменьшение массы и объема мышечной ткани, что приводит к дальнейшему снижению общего тонуса, прогрессированию дефицита микровибрации и т.д. Белковая пища обеспечит организм строительным материалом, необходимым для восстановления тканей.
Согласно Протоколу ведения больных с пролежнями, в рацион больного с ограниченной подвижностью ежедневно должно входить не менее 120 г. белка, который можно получать как из животных (мясо, рыба, птица, молоко и молочные продукты), так и растительных (орехи, бобовые и др.) продуктов.
Также важно, чтобы рацион был богат витаминами, прежде всего витамином С, необходимым для полноценной деятельности иммунной системы (что актуально для профилактики инфекционных осложнений). В рекомендациях по ведению пациентов с пролежнями указано, что суточная дозировка аскорбиновой кислоты (витамина С) должна составлять 500-1000 мг. Наиболее богаты этим витамином следующие продукты:
Массаж при пролежнях
В телевизионной программе известного доктора Елены Малышевой в качестве средства, препятствующего возникновению пролежней, рассматривается массаж. Эта мера актуальна и для больных с уже имеющимися повреждениями, так как наличие поражения на одном участке приводит к еще большему ограничению подвижности и способствует развитию новых очагов поражения кожи и мягких тканей. Для стимуляции кровообращения рекомендуется ежедневно растирать тело больного рукой в специальной варежке, на которую нанесен камфорный спирт (10%).
В Протоколе ведения больных с пролежнями массаж также рассматривается в качестве профилактической меры развития новых поражений. Однако указывается, что массаж нельзя проводить в области костных выступов, необходимо ограничиться массажными движениями вокруг этих зон. Также ни в коем случае нельзя проводить массаж в зонах, где уже имеются нарушения целостности кожи и глубжележащих тканей.

Результативность использования виброакустической терапии связана с её способностью повышать общий микровибрационный фон в организме. Пациент, вынужденный вести малоподвижный образ жизни, страдает от выраженного дефицита микровибрации мышечных клеток, связанного с отсутствием движения, что приводит к нарушениями во всех органах и тканях. Виброакустическая терапия – уникальная возможность насытить организм ценнейшим ресурсом при недостатке движений.
Какие задачи можно решить с помощью аппаратов Витафон у пациентов с ограниченной подвижностью?
Как лечить и вылечить пролежни у лежачих больных в домашних условиях?

Основная задача – вовремя заметить первые признаки развития повреждений кожи и глубжележащих тканей и принять необходимые меры, чтобы предотвратить дальнейшее развитие процесса и возникновение опасных осложнений. Пролежни 1 и 2 стадии характеризуются минимальными изменениями со стороны тканей, справиться с которыми достаточно просто. Достаточно провести ряд мероприятий, включающих:
В то же время лечение пролежней 3 степени, при которых наблюдается поражение мышц, а также 4 степени, затрагивающей глубокие слои тканей вплоть до кости, при нахождении пациента дома может быть достаточно затруднительным и не давать должного эффекта. Это связано с высоким риском возникновения инфекционных осложнений, вплоть до развития сепсиса (заражения крови). Для того, чтобы своевременно обнаружить опасность и принять необходимые меры, такой пациент должен постоянно находиться под наблюдением врача.
Поэтому если процесс зашел далеко, не стоит думать о том, как лечить глубокие пролежни в домашних условиях, а необходимо как можно быстрее обращаться к лечащему врачу, который сможет решить вопрос о госпитализации пациента. Наличие обширных и глубоких ран (3-4 стадия) часто является показанием к проведению операций: хирург удаляет омертвевшие участки кожи, мышц, костей, а образовавшийся дефект заполняет тканями (лоскуты кожи, соединительной ткани и мышц), которые берутся с других участков тела пациента.
Особенно важно вовремя принять меры, когда речь идет о пациентах с поражениями нервной системы, обменными и сосудистыми нарушениями. В таких случаях осложнения могут развиваться достаточно быстро. Поэтому, если, несмотря на проводимое лечение в домашних условиях, заживление не происходит, и процесс продолжает прогрессировать, необходимо обращаться за помощью!

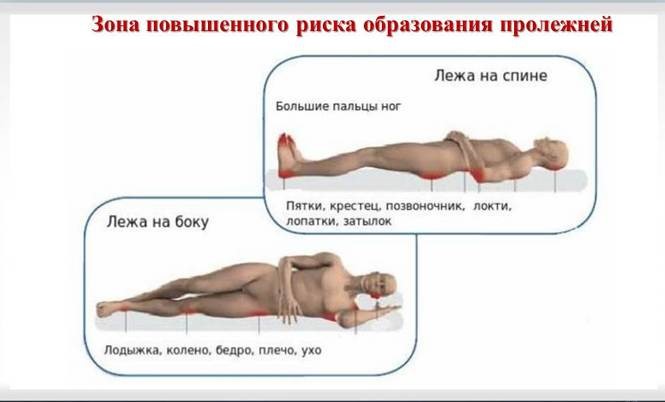
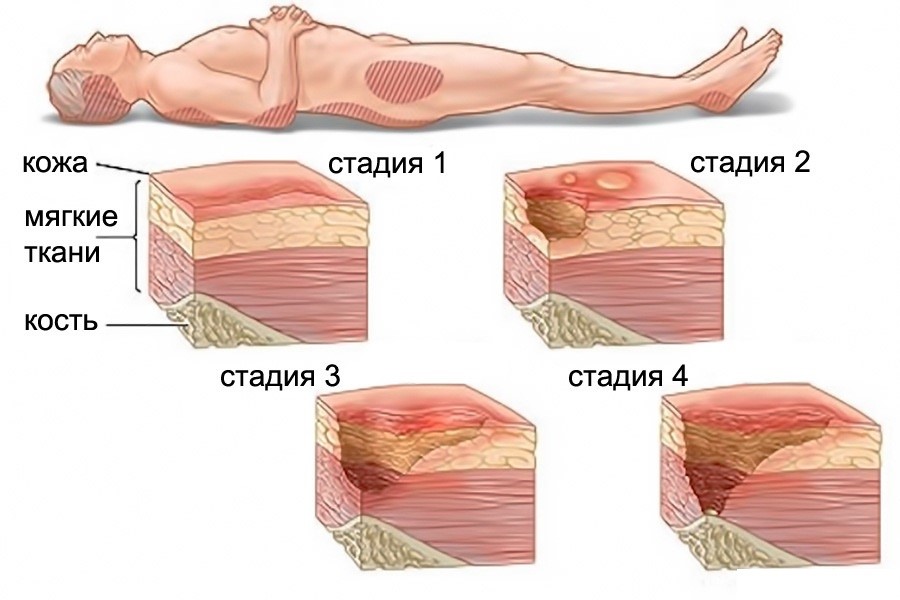
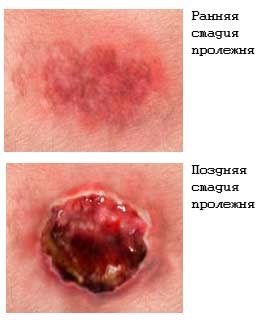
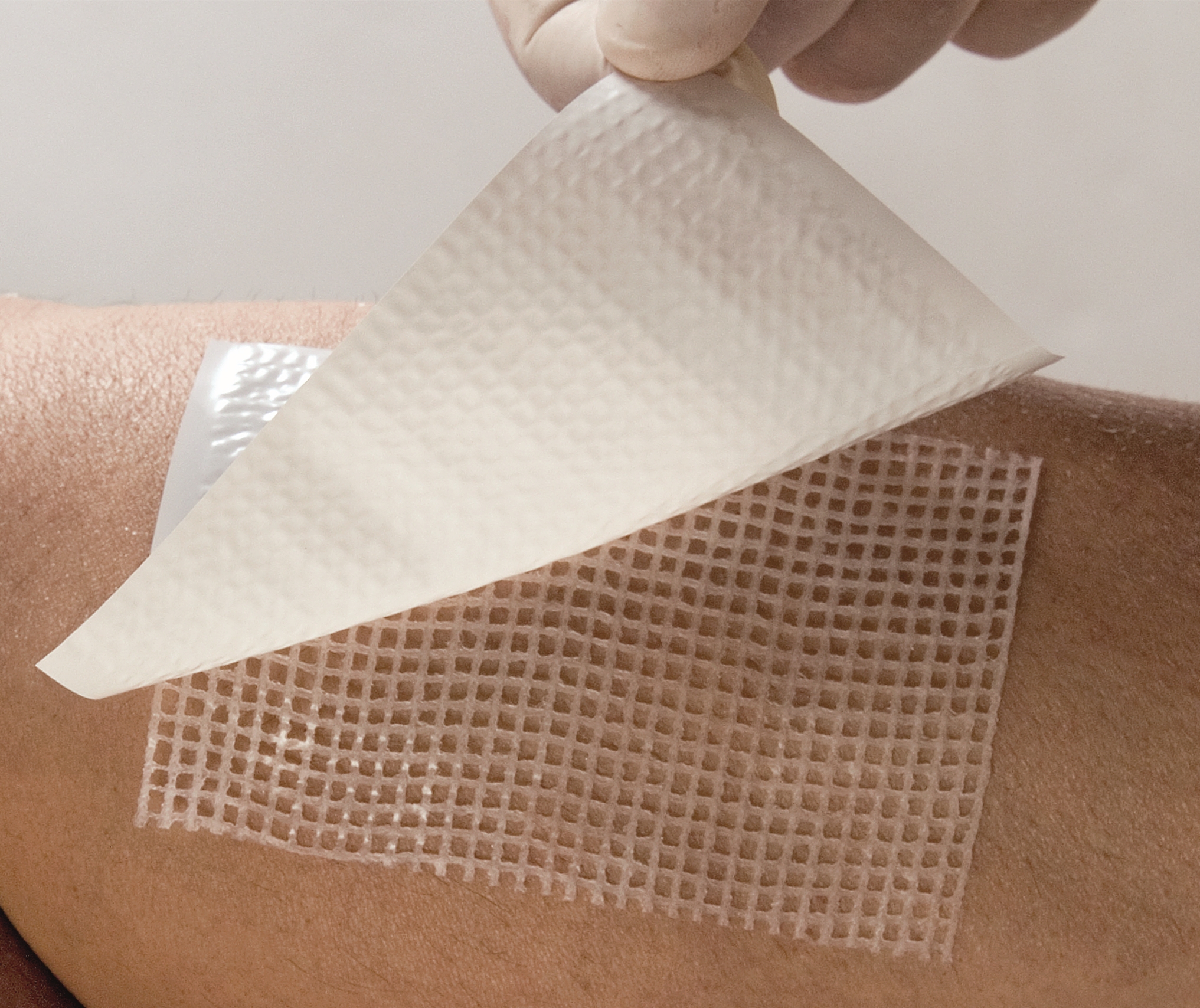

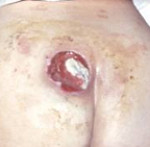
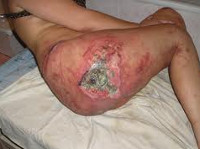

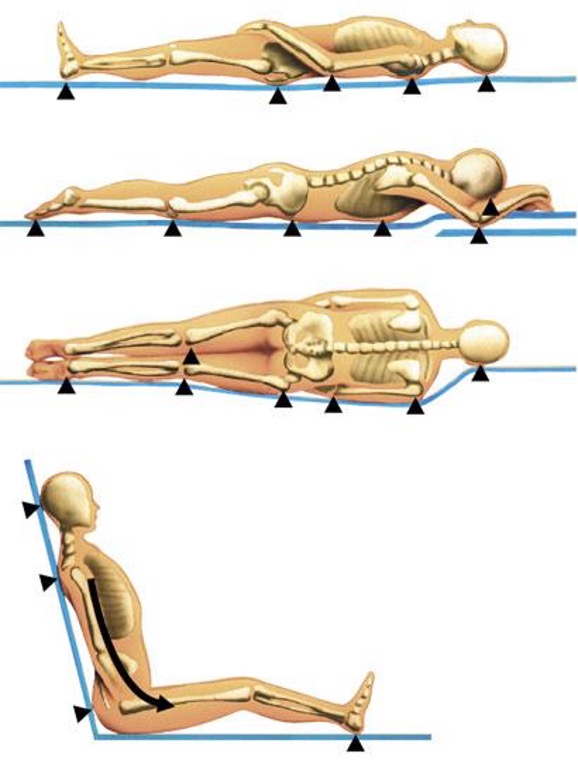
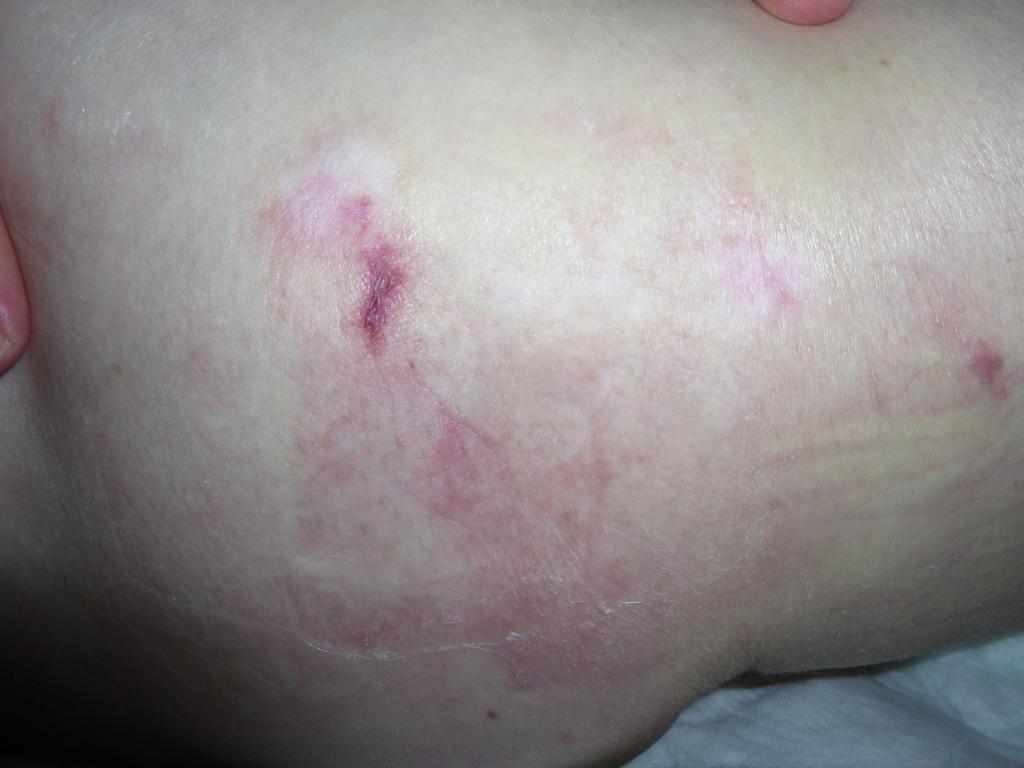
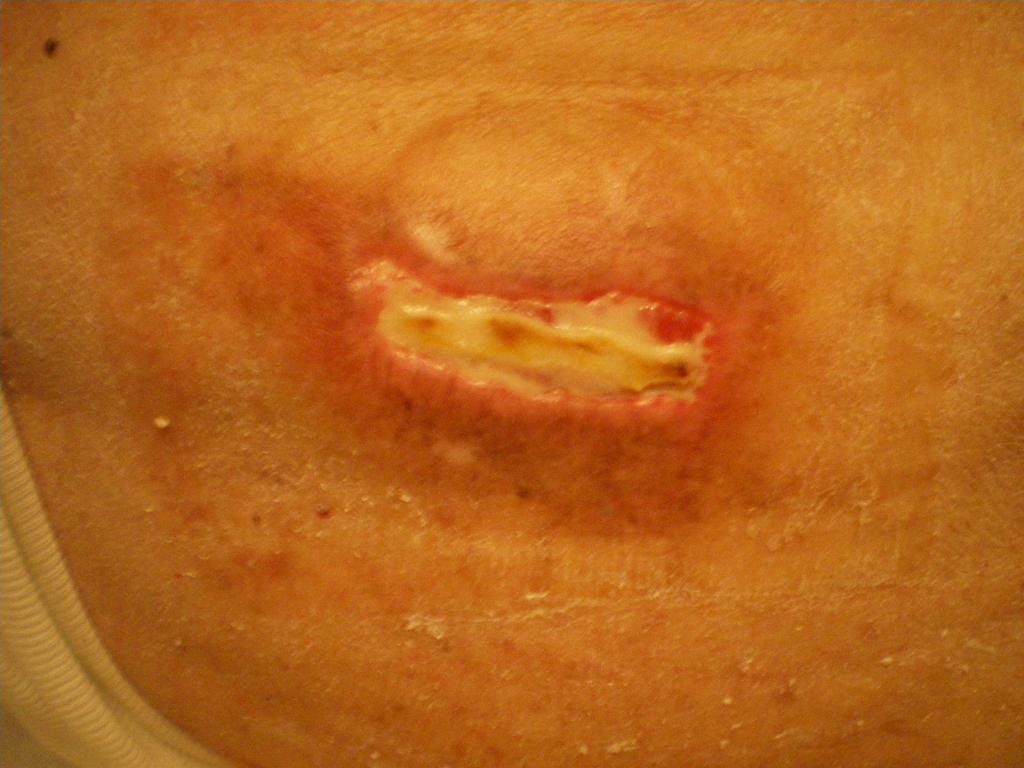
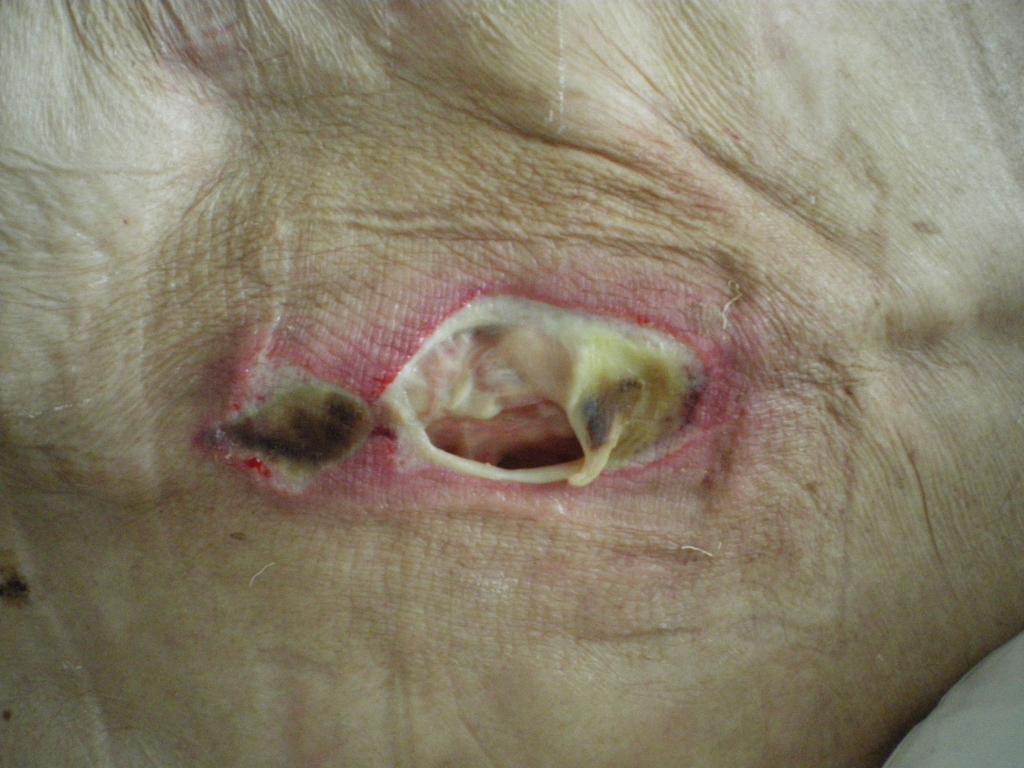
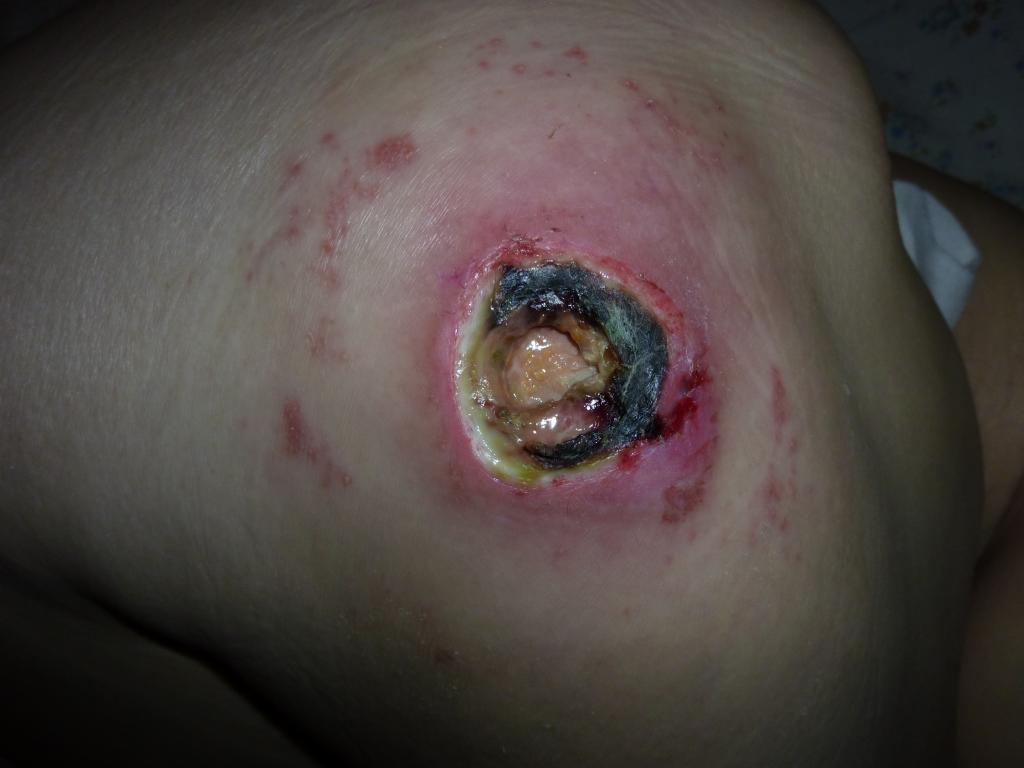
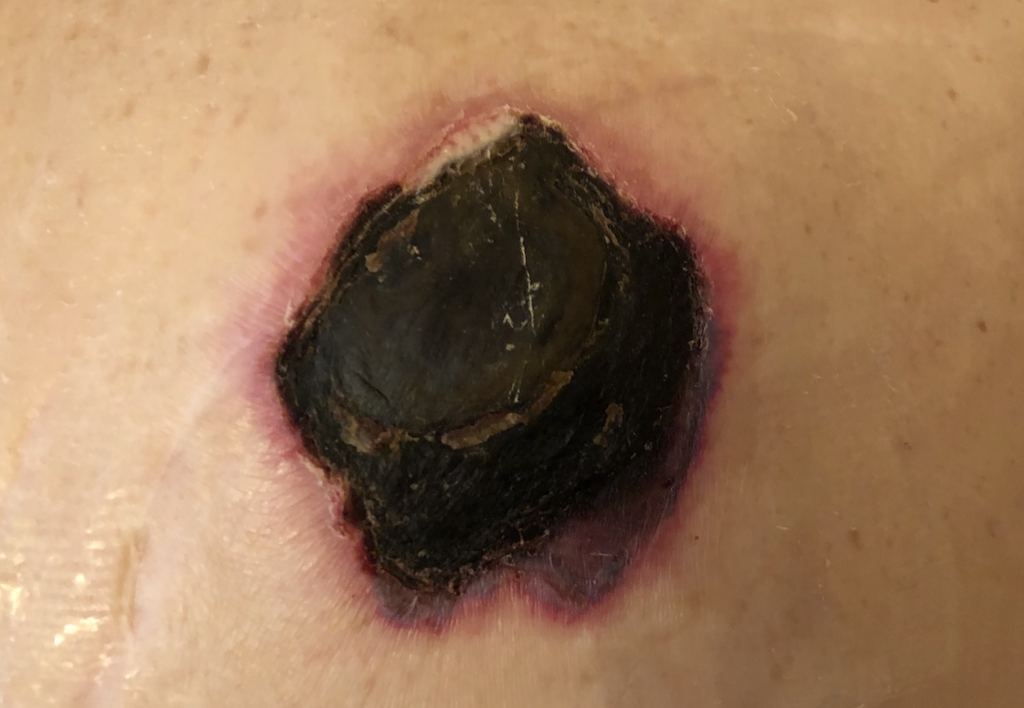


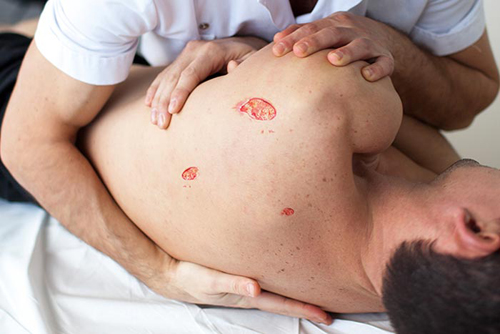
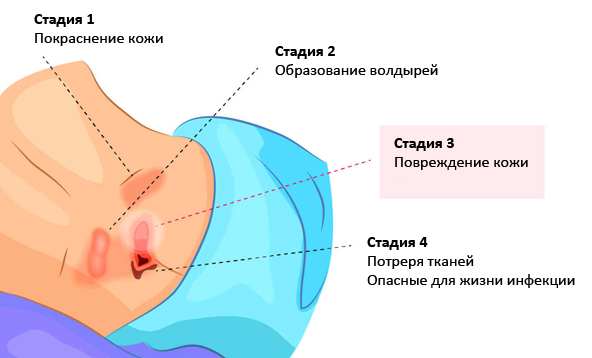
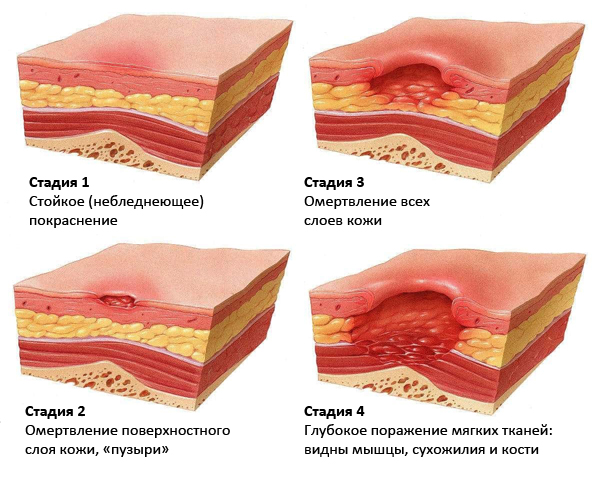
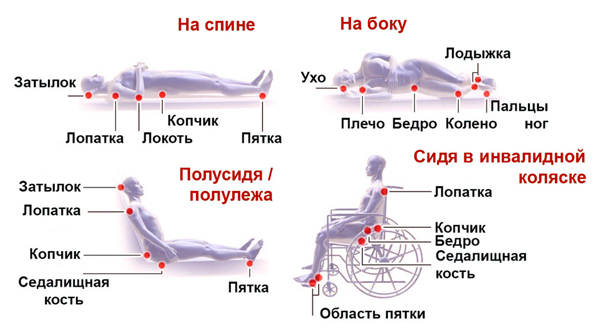







 Как повысить свои шансы на выживание при встрече с вирусной инфекцией?
Как повысить свои шансы на выживание при встрече с вирусной инфекцией?