Какой врач лечит подагру
Какой врач лечит подагру
Подагра
Что такое подагра?
Подагра – это расстройство обмена веществ, проявляющееся накоплением мочевой кислоты в организме и формированием отложений (уратов) этого вещества в суставах и почках. К характерным симптомам патологии врачи относят болезненность и опухание суставов. Без своевременного лечения пораженные суставы деформируются, а неблагоприятное влияние подагры на выделительную систему обуславливает нарушение функций почек и образование мочекаменной болезни. В большинстве случаев первые стадии патологии проявляются поражением суставов большого пальца стопы. Лечение подагры основано на устранении воспаления, нормализации обмена веществ и изменении питания.
Подагра диагностируется примерно у 1% мужчин и женщин во всем мире. В последние десятилетия заболевание стало более распространенным из-за повсеместного изменения рациона в развитых странах и факторов риска метаболических расстройств. В группу риска возникновения подагры в первую очередь входят пожилые мужчины. Врачам известно несколько форм течения болезни, отличающихся симптомами и осложнениями.
Симптомы подагры
Течение заболевания можно разделить на три периода, характеризующихся разными признаками. Первый период подагры проявляется только увеличением уровня мочевой кислоты в крови, однако симптомы отсутствуют. На этой стадии заболевание может быть выявлено с помощью лабораторного исследования. Через некоторое время появляется характерная симптоматика поражения суставов, причем приступы боли периодически сменяются полным отсутствием симптомов. Последним периодом является хроническое течение болезни, характеризующееся деформацией суставов и поражением почек.
Симптомы и признаки:
По мере развития болезни могут возникать признаки заболеваний почек, включая болезненное мочеиспускание, боли в пояснице и появление крови в моче.
Причины подагры
Механизмом возникновения симптомов подагры является повышение уровня мочевой кислоты в крови. В норме почки регулярно выделяют избыток этого вещества, однако при наследственных нарушениях обмена веществ, заболеваниях почек, неправильной диете и других факторах удаление этого химического соединения замедляется. Избыток мочевой кислоты в организме приводит к отложению кристаллов в суставах, сухожилиях и других тканях. К возможным факторам риска заболевания врачи относят избыточное употребление мяса и морепродуктов, алкоголизм и ожирение.
Точные причины подагры неизвестны врачам, однако изучение факторов риска позволяет проводить профилактику болезни.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика подагры
При появлении симптомов болезни необходимо записаться на прием к ревматологу. Врач нашей клиники подробно расспрашивает пациента о жалобах и изучает анамнестические данные для обнаружения факторов риска подагры. Проводимый общий осмотр позволяет обнаружить воспаленные суставы и подкожные уплотнения. При необходимости назначается консультация нефролога или уролога для определения состояния почек. Окончательный диагноз ставится после прохождения инструментальных и лабораторных исследований.
Назначаемые диагностические манипуляции в «СМ-Клиника»:
Лечение подагры
Основными задачами лечения подагры являются уменьшение уровня мочевой кислоты в организме, облегчение симптомов и устранение возникших осложнений. Снижение содержания мочевой кислоты достигается изменением диеты и назначением лекарственных препаратов, подавляющих образование вещества в организме. Ревматолог нашей клиники подбирает индивидуальную схему терапии после проведения всех необходимых обследований.
Методы лечения подагры в «СМ-Клиника»:
В «СМ-Клиника» используются методы лечения подагры с доказанной эффективностью. Ревматологи и нефрологи нашей клиники контролируют все этапы медикаментозной терапии и консультируют пациента по любым возникшим вопросам.
Профилактика подагры
При наличии факторов риска подагры необходимо проводить профилактику, направленную на изменение диеты и образа жизни в целом.
Кроме того, пациентам с диагностированной подагрой необходима профилактика обострений болезни.
Основные методы профилактики:
Ревматологи нашей клиники проводят консультации для объяснения методов профилактики подагры.
Подагра при артрозе суставов причины, симптомы, методы лечения и профилактики
Подагра и артроз могут развиваться одновременно. При избыточной концентрации мочевой кислоты страдают суставные ткани, нарушается работа почечной системы. Альтернативное название патологии — подагрический артроз. Болезнь требует своевременного лечения.
Причины возникновения
Сбои в работе процессов обмена чаще возникают при генетических нарушениях. Подагра диагностируется при концентрации мочевой кислоты более 60 миллиграмм на литр. Врачи выделяют несколько факторов, увеличивающих вероятность возникновения синдрома:
Чаще подагра диагностируется у представителей мужского пола.
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Цитата от специалиста ЦМРТ
Цитата от специалиста ЦМРТ
Артроз и подагра часто встречаются вместе. Все начинается с повышенного количества мочевой кислоты, допустим, в коленном суставе. Это приводит к образованию кристаллов, которые при движении травмируют хрящ и мениски.
О чём говорит артрит при артрозе
Подагра подразумевает скопление уратов в хряще суставных тканей, что нарушает подвижность пораженной области. Симптомы свидетельствуют о развивающемся воспалительном процессе. На поздних стадиях во внутренних органах формируются конкременты.
При развитии артроза подагра представлена одним из следующих видов:
С чем можно перепутать
Симптоматика подагры схожа с ревматическим артритом и другими заболеваниями:
Как избавиться от подагры при артрозе
Снизить риск подагрического артроза и облегчить самочувствие при обострении удастся, соблюдая следующие рекомендации:
К какому врачу обращаться
При обнаружении первых признаков подагры при артрозе рекомендуется обратиться к ревматологу. Врач назначит необходимые диагностические процедуры и на основании полученных результатов составит наиболее эффективный курс лечения.
Хачатрян Игорь Самвелович
Тремаскин Аркадий Федорович
Шантырь Виктор Викторович
Кученков Александр Викторович
Барктабасов Самат Тургунбекович
Яровский Ярослав Иванович
Как лечить подагру при артрозе
Перед составлением курса лечения врач проводит исследование синовиальной жидкости из поражённой суставной ткани. При обострении больному показан постельный режим. Терапия имеет комплексный характер. На первоначальных стадиях используют лекарственные препараты вместе с консервативными методами лечения. В сложных случаях, при наличии осложнений, низкой эффективности медикаментозной терапии применяют оперативное вмешательство.
Медикаментозное лечение
Лекарства помогают снизить концентрацию мочевой кислоты в организме, уменьшить болезненные ощущения и другую симптоматику, препятствуют дальнейшему развитию воспалительного процесса. Для этого используют нестероидные противовоспалительные препараты, глюкокортикостероиды, урикозурические средства для ускорения вывода кислоты.
Хирургическое лечение
При большой концентрации кислоты, безрезультатности других методов лечения, разрушении суставной ткани назначают оперативное вмешательство, которое подразумевает резекцию костных отростков.
Консервативная терапия
Для купирования воспалительного процесса вместе с лекарствами назначают физиотерапевтические процедуры. Назначают лечение магнитном, электрофорез, грязевые ванны, терапию парафином. Данные методы нельзя использовать в стадии обострения подагры.
Подагра
Получите консультацию специалиста в день обращения
8 клиник рядом
с метро
Работаем ежедневно
с 9:00 до 21:00
Прием ведут более 100
врачей
Подагра — это заболевание, которое возникает при нарушении обмена веществ. При развитии подагры в крови в большом количестве накапливается мочевая кислота, которая откладывается в суставах, что вызывает острую боли. В прошлые века подагра именовалась «болезнью королей». Все потому, что ей были подвержены зажиточные люди, которые потребляли жирную пищу. На сегодняшний день с этой болезнью сталкиваются по большей части мужчины, преимущественно старше сорока лет. Женщины страдают от подагры значительно реже.
«Здравствуй!» — сеть клиник здорового позвоночника и суставов
Более 10 лет мы специализируемся на лечении заболеваний опорно-двигательного аппарата на разных стадиях развития патологий без хирургического вмешательства. «Здравствуй!» являются клинической базой ведущих вузов страны, которые готовят специалистов по самым востребованным профессиям в медицине. Врачи клиник — это команда экспертов из преподавательского состава РУДН, которые совместно с ведущими израильскими специалистами разработали уникальные протоколы лечения по стандартам Минздрава РФ.
Что вызывает болезнь
Вызывает болезнь гиперурикемия — высокая концентрация моноурата натрия (она же мочевая кислота) в сыворотке крови. В здоровом организме молочная кислота растворяется и выходит с мочой, но при подагре этот процесс нарушается, и кислота кристаллизуется и переходит в суставы.
Подагру чаще всего вызывают:
Иногда причину накопления мочевой кислоты невозможно выявить. Тогда говорят о генетической и гормональной предрасположенности. Таким людям особенно важно следить за питанием. Гиперурикемия приводит к подагре суставов лишь в 10 % случаев. При отсутствии болезненных симптомов никакого лечения не требуется.
Как проявляется
Подагра — что это за болезнь, и какие у нее симптомы? Ее легко перепутать с прочими суставными патологиями: ревматоидным артритом, остеоартрозом, артропатиями. Если испытываете приступы боли, необходимо обратиться к терапевту или ревматологу и пройти обследование. Окончательный диагноз ставится по результатам анализов и опроса. Так, «звоночками» к постановке диагноза подагра станут:
Для более точной диагностики проводят анализ синовиальный жидкости из сустава, назначают рентгенологическое исследование суставов и УЗИ почек.
Острая подагра сопровождается общим недомоганием, ознобом и лихорадкой. Приступы чаще происходят ночью. После проведения адекватной терапии больной может долгое время чувствовать себя нормально. Но в период между приступами мочевая кислота также продолжает разрушать суставы и нарушать их функцию. Поэтому к лечению нужно относиться внимательно, а не прекращать прием препаратов и отказываться от диеты как только симптомы ослабнут.
На чем основано лечение
Справиться с острым приступом помогают нестероидные противовоспалительные препараты (НПВС), глюкокортикостероиды (их вводят непосредственно в полость суставов). Но лечение подагры предполагает не только устранение симптомов и купирование приступов. Главное в лечении — не допускать дальнейшего образования кристаллов моноурата натрия и предпринимать действия по их рассасыванию и выведению из организма. Для этого пациенту рекомендуют:
Питание и лечение при подагре неразрывно связаны. Диета играет ключевую роль в нормализации пуринового обмена. Распад пуринов сопровождается мощным выбросом мочевой кислоты. Пациенту рекомендуется употреблять нежирное вареное белое мясо, рыбу, орехи, свеклу, капусту, молочные продукты, овощные и фруктовые соки, растительное и сливочное масло. Рекомендуется сократить до минимума потребление соли и быстрых углеводов. При подагре вывести мочевую кислоту из организма помогают яблоки, лимоны, лук, артишоки, оливковое масло.
Успех лечения зависит не только от правильно назначенных препаратов, но и от готовности пациента изменить свои пищевые пристрастия и следовать здоровому образу жизни.
Подагра – что за болезнь и к какому врачу обращаться: информация для пациентов
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Основные симптомы подагры, лечение и профилактика
Подагра – заболевание суставов, характеризующееся нарушением обмена веществ и отложением солей. Основным симптомом подагры является приступ подагрического артрита. Болезнь относится к наиболее старым патологиям, описанным еще Гиппократом. В то время ее называли «болезнью королей». Подвержены чаще всего мужчины после 40 лет. Признаки подагры у женщин диагностируются крайне редко.
Основная причина подагры – повышено устойчивый уровень мочевой кислоты. В процессе развития заболевания происходит отложение кристаллов мочевой кислоты в суставах, что и приводит к их частичному или полному разрушению.
Боли при подагре суставов – клинические проявления
В зависимости от развития заболевания подагру делят на бессимптомный этап и острый подагрический артрит. В первом случае накопление кристалликов мочевой кислоты в суставах никак себя не проявляет. Такое состояние длится годами и только у 20% больных может привести к возникновению настоящей подагры.
Клинические проявления острого подагрического артрита:
В начальном периоде боль возникает, как правило, в одном суставе (большой палец на ноге или руке), но с течением времени патология «захватывает» соседние суставы. Приступы острого подагрического артрита могут длиться от нескольких суток до нескольких недель. Без своевременной диагностики и квалифицированного лечения симптомы заболевания начинают проявляться все чаще. Постепенное сокращение времени между приступами – тревожный симптом, сигнализирующий о переходе болезни в хроническую форму. О том, как снять обострение подагры быстро и эффективно, расскажет врач на личном приеме.
Проявления подагры у мужчин
Подагра относится к хроническим заболеваниям, вылечить которые практически невозможно. Болезнь может развиваться стремительно или быть вялотекущей. В данном случае все зависит от общего состояния пациента и его способа жизни.
Как было отмечено выше, у мужчин подагра диагностируется в три раза чаще, нежели у женщин. Заболевание поражает представителей сильной половины после 40 лет. Лечением подагры у мужчин занимается ревматолог. После диагностических мероприятий, сбора анамнеза и осмотра больного врач назначит курс медикаментозной терапии и проконтролирует ее выполнение.
На нашем сайте Добробут.ком вы сможете записаться на консультацию и получить ответ на вопрос «подагра – что за болезнь и к какому врачу обращаться».
Лечение подагры
Для того чтобы лечение принесло максимальную пользу, необходимо изменить образ жизни и придерживаться определенной диеты. Качественная диагностика и строгое выполнение назначений ревматолога позволяет взять под контроль болезнь и минимизировать острые приступы. Кроме того, своевременный прием лекарств от приступов подагры поможет избежать тяжелых осложнений. Более подробно о возможных последствиях заболевания речь пойдет в следующем разделе.
Лекарственная терапия при подагре большого пальца направлена на снижение уровня мочевой кислоты в организме и купирование воспаления с острым болевым синдромом. В первом случае врач может назначить такие препараты: аллопуринол, оротовая кислота, тиопуринол, гепатокатазал или милурит. Для решения второй задачи чаще всего назначаются нестероидные противовоспалительные препараты: диклофенак, бутадион, индометацин и напроксен.
Подагра большого пальца: как предупредить приступ
Нижеприведенные рекомендации помогут предупредить возникновение приступов острого подагрического артрита.
О том, какие продукты питания нельзя есть при подагре, вам расскажет врач во время консультации. Также рекомендуем изучить рецепты народной медицины, которые помогут продлить период ремиссии.
Симптомы подагры и возможные осложнения
Тофусы – узелки, образовывающиеся под кожей в области воспаленного сустава. Они могут появляться в области пальцев рук, ног, локтей и ахиллова сухожилия. Со временем эти узелки начинают разъедать кость изнутри.
Деформация большого пальца ноги. Без надлежащего лечения подагра может привести к патологическому процессу в близлежащих суставах (коленных, голеностопных). О том, как лечить подагру на ногах в домашних условиях, читайте дальше.
При тяжелой стадии возможно развитие флебита. Также мочекаменная болезнь является частым осложнением подагры.
Как лечить подагру в домашних условиях
Основным лечение заболевания является медикаментозная терапия и диета. Народная медицина, лечебная физкультура и физиотерапия являются вспомогательными методами, назначаемыми, как правило, в период ремиссии.
Учитывая причины подагры на руках и результаты лабораторных исследований, врач назначит медикаментозный курс лечения с обязательным применением вспомогательной терапии.
Если у вас остались вопросы и нужна личная консультация специалиста, обращайтесь в нашу клинику. Консультацию проводят врачи с многолетним стажем. Записаться на прием можно на сайте и по вышеуказанным номерам.
Подагра
Обзор
Подагра — форма артрита, связанная с образованием и накоплением в суставах кристаллов урата натрия.
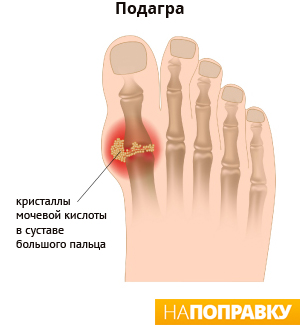
Симптомы развиваются быстро, достигая пика через 6-24 часа и, обычно, сохраняются в течение 3-10 дней (явление известно, как приступ подагры). По истечении этого времени сустав принимает нормальный вид, боль или дискомфорт полностью исчезают. Большинство людей в дальнейшем испытывают повторные приступы подагры. Прочитайте подробнее о других видах артрита.
Причиной подагры является увеличение концентрации мочевой кислоты в крови. Мочевая кислота — это побочный продукт жизнедеятельности. Она образуется при разрушении в организме химических веществ — пуринов.
Мочевая кислота ежедневно производится организмом и выводится, главным образом, через почки. Избыточное образование или недостаточное выведение с мочой приводит к накоплению мочевой кислоты в организме и отложению ее в виде крошечных кристаллов внутри и вокруг суставов.
Жесткие, игольчатые кристаллы мочевой кислоты медленно растут в организме в течение нескольких лет, до определенного времени не вызывая никаких ощущений. Кристаллы уратов:
Женщины болеют подагрой реже, чем мужчины. Причина тому — эстроген, гормон, вырабатывающийся во время женского репродуктивного цикла. Эстроген стимулирует выведение мочевой кислоты почками, тем самым снижая ее концентрацию в крови. После менопаузы уровень мочевой кислоты у женщин повышается, и они оказываются в группе риска развития подагры.
Подагрой страдает 0,1% населения России, что составляет около 140000 человек. Однако, поскольку риск развития подагры увеличивается с возрастом, заболевание затрагивает 1 из 14 пожилых мужчин и 1 из 35 пожилых женщин. Симптомы подагры обычно проявляются после 40-50 лет у мужчин и после 60 лет у женщин.
Обратитесь к врачу, если подозреваете у себя подагру, особенно, если заболевание ранее не было диагностировано. Важно подтвердить диагноз, поскольку сходные симптомы бывают и у более опасных заболеваний, например, при инфекционном поражении сустава. Только врач сможет дать вам рекомендации по лечению. В период интенсивных болей лучше вызвать врача на дом.
Симптомы подагры
Наиболее распространенным симптомом подагры является внезапная и сильная боль в одном или нескольких суставах, обычно суставе большого пальца. Подагра является крайне болезненным заболеванием, некоторые люди сравнивают болевые ощущения при подагре с родами.
Симптомы часто развиваются ночью, хотя могут появиться в любое время. Помимо боли, для подагры характерны:
Боль при подагре настолько интенсивная, что затрудняет ходьбу. Даже давление легкого покрывала или одеяла вызывают болевые ощущения.
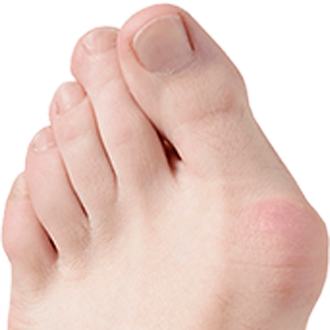
70% людей, больных подагрой, испытывают первый приступ в области большого пальца ноги, причем у большинства повторные приступы локализуются в этом же суставе. Помимо большого пальца ноги подагра может поражать и другие периферические суставы конечностей, от двух и более суставов одновременно.
Пострадать могут суставы:
Без лечения подагра прогрессирует, распространяясь на большее число суставов.
Трудно предсказать, когда произойдет приступ подагры. Симптомы могут быстро развиваться в течение нескольких часов и обычно длятся 3-10 дней. По истечении этого времени работа суставов восстанавливается, боль или дискомфорт должны полностью исчезнуть.
Чуть более половины всех больных подагрой (62%) испытывают повторные приступы в течение года. Вы можете испытывать симптомы подагры с интервалом в несколько недель, месяцев или лет, но не сумеете предугадать возникновение приступа заранее. Иногда приступы случаются всего несколько раз за всю жизнь.
Причины подагры
Причиной подагры является повышение уровня мочевой кислоты в крови. Мочевая кислота — это побочный продукт, который образуется в организме при распаде химических веществ, известных, как пурины. Большая часть мочевой кислоты выводится из организма через почки. Небольшое количество выделяется через пищеварительную систему.
Если организм производит избыток мочевой кислоты или недостаточно выделяет ее при мочеиспускании, мочевая кислота накапливается и может образовывать микроскопические кристаллы, обычно в суставах или окружающих их тканях. Скапливаясь в межсуставной щели, кристаллы раздражают внутреннюю (синовиальную) оболочку, что приводит к возникновению сильных болей и воспаления.
Некоторые факторы могут увеличить концентрацию мочевой кислоты в крови, что повышает склонность к развитию подагры. Эти факторы делятся на две категории:
Факторы риска подробно описаны ниже.
Некоторые виды лекарственных препаратов могут повышать уровень мочевой кислоты и увеличивать риск развития подагры. К ним относятся:
Мужчины более склонны к развитию подагры, чем женщины, потому что их уровень мочевой кислоты повышается с момента полового созревания. Во время менопаузы у женщин уровень мочевой кислоты тоже возрастает, хотя и меньше, чем у мужчин. Поэтому симптомы подагры наблюдаются у женщин позже, нежели у мужчин.
Продукты с высоким содержанием пуринов:
Алкогольные напитки повышают концентрацию мочевой кислоты в крови за счет увеличения ее производства в печени и снижения выведения с мочой. Кроме того, пиво содержит пурины. Наименее опасным спиртным напитком при подагре является вино. Умеренное потребление вина, один или два бокала в день, не должно значительно повышать риск развития подагры.
Исследования показали возможную связь между потреблением сладких напитков и развитием подагры. В частности, ученые подтвердили, что мужчины, которые регулярно пили сладкие безалкогольные напитки и напитки с высоким содержанием фруктозы (природного сахара, содержащегося во многих фруктах) имели повышенный риск развития подагры. Диетические безалкогольные напитки не повышают риск возникновения подагры.
В ходе наблюдений удалось доказать, что подагра часто носит наследственный характер. Примерно у одного из пяти человек, больных подагрой, есть близкий член семьи, который также страдает этим заболеванием.
Заболевания, которые могут повышать риск развития подагры:
Подагра чаще поражает суставы ног и рук. Возможно, причина в том, что температура в этих суставах ниже, чем в других частях тела, что увеличивает вероятность образования кристаллов.
До сих пор неясно, почему некоторые люди более восприимчивы к образованию уратных кристаллов, чем другие, при одинаковых уровнях мочевой кислоты в крови. Многие люди с высоким уровнем мочевой кислоты в крови и тканях не страдают подагрой. Согласно одной теории, склонность к развитию подагры, заложена в генах, которые снижают способность здоровых почек выводить мочевую кислоту из организма. Несколько таких генов были недавно идентифицированы.
Диагностика подагры
Наиболее точным способом диагностики подагры является исследование ваших суставов на наличие кристаллов. Тем не менее, этот вид анализа редко проводится в поликлинике.
Вместо этого врач будет опираться на ваши симптомы и историю болезни, чтобы поставить правильный диагноз. Подагра является лишь одной из 200 форм артритов, которые вызывают боли, воспаление и отек суставов. Поэтому для уточнения диагноза вам необходимо пройти дополнительные исследования. Они либо подтвердят подагру, либо исключат наличие других заболеваний.
Анализ мочевой кислоты в сыворотке крови обычно проводится через 4 — 6 недель после приступа подагры, так как уровень мочевой кислоты в сыворотке крови во время приступа редко бывает повышен. В ходе исследования в образце крови, взятой из вены, измеряют концентрацию мочевой кислоты.
Высокий уровень мочевой кислоты часто указывает на наличие подагры. Тем не менее, это исследование не является определяющим при вынесении окончательного диагноза. Некоторые здоровые люди без подагры имеют высокий уровень мочевой кислоты в крови, в то время как другие испытывают приступы на фоне нормального уровня мочевой кислоты.
Анализ синовиальной жидкости. Синовиальная жидкость является смазкой и снижает трение суставных поверхностей друг о друга. Если есть сомнения о причинах болей в суставах, у вас могут взять образец синовиальной жидкости из пораженного сустава.
Жидкость берут с помощью иглы и шприца. Затем полученный образец изучают под микроскопом. Обнаружение кристаллов урата натрия в исследуемом образце подтверждает диагноз подагры. Анализ синовиальной жидкости может выявить наличие других кристаллов (пирофосфата кальция), вызывающих схожие с подагрой приступы, а также внутрисуставных инфекций, например, септического артрита (бактериального заражения сустава).
Рентгенологическое исследование редко используется для диагностики подагры, поскольку подагра на ранних стадиях не вызывает специфических изменений на снимке. Тем не менее, рентгенологическое исследование иногда используется для исключения других заболеваний, поражающих суставы, таких, как хондрокальциноз (образование кристаллов кальция в суставных хрящах).
В связи с тем, что проверка суставов на наличие кристаллов не всегда возможна, существует перечень критериев, позволяющих подтвердить диагноз подагры. В этот перечень входят следующие симптомы:
Диагноз подагры будет подтвержден при наличии, по крайней мере, шести пунктов из данного списка.
Через четыре-шесть недель после приступа подагры, врач может попросить вас прийти на повторный прием для проверки уровня мочевой кислоты в сыворотке крови. Ваш врач может заранее рекомендовать определенный обезболивающий препарат, чтобы вы могли быстро справиться с приступом подагры.
Лечение подагры
Если вам поставили диагноз подагры, план вашего лечения будет состоять из двух ступеней: облегчения приступа подагры и предотвращения последующих приступов.
Лечение приступа подагры — подагрической атаки
Во время приступа подагры, нужно отдохнуть, придать больной конечности возвышенное положение и избегать случайной травмы пораженного сустава. Снимите одежду и приложите к суставу холод, например, пузырь со льдом. Это должно принести облегчение. Держите пузырь со льдом не более 20 минут, обернув его предварительно полотенцем, чтобы избежать повреждения кожных покровов.
Нестероидные противовоспалительные препараты (НПВП) снимают воспаление и уменьшают боль. Для облегчения приступа подагры обычно назначаются:
Если вам назначили НПВП для лечения подагры, всегда держите их рядом, чтобы использовать при первых же признаках приступа. Продолжайте принимать лекарство на протяжении всего приступа и в течение 48 часов после его окончания. НПВП необходимо применять совместно с ингибиторами протонной помпы (ИПП), которые снижают риск возникновения диспепсии, язвенной болезни желудка и желудочного кровотечения, связанных с НПВП. Люди с нарушениями функций почек, язвенной болезнью или желудочным кровотечением должны избегать использования НПВП.
Колхицин назначается в тех случаях, если вы не можете или не хотите принимать НПВП, или если НПВП не оказывают должного эффекта. Колхицин получают из растения безвременник (крокус) осенний. Этот препарат не является болеутоляющим, механизм его действия заключается в снижении способности кристаллов мочевой кислоты вызывать воспаление оболочки сустава (синовиальной оболочки), что уменьшает боль.
Колхицин — эффективное средство для лечения подагры. Тем не менее, он должен приниматься в низких дозах, так как вызывает следующие побочные эффекты:
В больших дозах колхицин может вызвать серьезные нарушения в работе кишечника. Важно соблюдать рекомендуемые дозы. Для большинства людей рекомендуемая доза не должна превышать 2-4 таблетки в день. Принимать препарат можно только по назначению врача.
Кортикостероиды — тип гормональных препаратов, которые используются для лечения тяжелых форм подагры, когда другие лекарственные средства не оказывают должного эффекта (см. выше). Для лечения подагры кортикостероиды назначаются короткими курсами, так как длительный прием этих препаратов вызывает побочные эффекты, а именно:
Кортикостероиды также могут усугубить течение сахарного диабета и глаукомы (заболевания глаза, которое, при отсутствии лечения, приводит к слепоте). Не следует принимать кортикостероиды, если у вас:
Кортикостероиды могут назначаться в форме внутримышечных инъекций, либо непосредственно вводиться в пораженный сустав, что обеспечивает быстрое облегчение боли. Лечение необходимо согласовать с врачом.
Витамин С
Существует доказательство того, что регулярный прием витамина С (500 мг в день) снижает риск развития подагры. Это может быть связанно со способностью витамина С увеличивать выведение мочевой кислоты почками.
Витамина С недостаточно снижает уровень мочевой кислоты, чтобы использовать его для лечения. Однако, если вы подвержены большому риску развития подагры (см. причины возникновения подагры для получения дополнительной информации о факторах риска), можно ежедневно принимать витамин С в качестве профилактики. Возможность приема витамина С необходимо обсудить с врачом.
Профилактика приступов подагры
Предотвратить повторные приступы подагры можно с помощью kекарственных препаратов, снижающих уровень мочевой кислоты, а также изменения образа жизни.
Обычно длительный прием лекарственных препаратов рекомендуется при:
Выбор лекарственных препаратов должен происходить с учетом наличия или отсутствия мочекаменной болезни.
Основой при лечении подагры является терапия по снижению уровня уратов в крови (антигиперурикемическая терапия). Целью лечения является снижение концентрации мочевой кислоты ниже уровня, при котором происходит образование кристаллов (ниже точки насыщения). На фоне антигиперурикемической терапии просиходит растворение существующих кристаллов, что повышает эффективность лечения. Но, чтобы почувствовать результат, необходимо принимать лекарства ежедневно.
Многие люди начинают антигиперурикемическое лечение сразу же, как только выставлен диагноз подагры, чтобы снизить частоту обострений и предотвратить повреждение суставов. Принимая такое решение, необходимо учитывать вероятность побочных действия антигиперурикемических препаратов, хотя встречаются они довольно редко.
Обсудите потенциальные преимущества и недостатки данной терапии с вашим лечащим врачом. Как правило, лечение начинают с назначения аллопуринола.
Аллопуринол блокирует фермент (ксантиноксидазу), который превращает пурины в мочевую кислоту, тем самым уменьшая образование уратов. Тем не менее, аллопуринол не является болеутоляющим и не помогает во время приступа подагры.
Обычно прием аллопуринола начинают с одной таблетки в день. Для растворения всех кристаллов мочевой кислоты и снижения риска повторных приступов требуется 1-2 года. В дальнейшем, как правило, назначается пожизненный прием лекарственных препаратов, для поддержания нормального уровня мочевой кислоты в крови. Подбор оптимальной дозировки аллопуринола, может занять некоторое время. Возможно, придется провести несколько анализов крови, чтобы определить подходящую дозу.
Первый прием аллопуринола иногда может спровоцировать приступ подагры. Это связано с тем, что быстрое снижение концентрации мочевой кислоты ниже точки насыщения вызывает частичное растворение и уменьшение размеров уже образовавшихся кристаллов. Мелкие кристаллы более мобильны и легко проникают из хряща в полость сустава, вызывая воспаление внутренней (синовиальной) оболочки.
Риск развития приступа снижается при медленном увеличении дозы аллопуринола с низкой начальной дозы (например, 100 мг в день) до постоянной рекомендуемой.
Вы можете подвергаться повторным приступам подагры, пока все кристаллы не растворятся, что является нормой. Поэтому, не теряйте уверенности в эффективности терапии. Для получения максимального результата от лечения, необходимо упорство. Если при приеме аллопуринола вы испытываете приступы подагры, врач назначит дополнительную терапию для лечения приступов.
Хотя аллопуринол не вызывает побочных эффектов у большинства пациентов, около 10% людей имеют осложнения от приема. Наиболее распространенным побочным эффектом является кожная сыпь. В большинстве случаев, она выражена незначительно и быстро проходит.
Тем не менее, в редких случаях, наличие сыпи может быть признаком аллергической реакции. Если вы обнаружили кожную сыпь при приеме аллопуринола, прекратите лечение и немедленно обратитесь к врачу. Возможно, потребуется заменить препарат на альтернативный (см. ниже).
Другие побочные эффекты аллопуринола:
Если вы принимаете иммунодепрессанты (часто используются, чтобы предотвратить отторжение донорских органов) или циклофосфамид (используется при лечении некоторых форм рака), то вы, вероятно, не сможет принимать аллопуринол по соображениям безопасности.
Аллопуринол противопоказан пациентам с серьезными заболеваниями почек. Люди с заболеваниями почек могут начать прием аллопуринола с более низкой дозы (50 мг в день) и ежемесячно увеличивать ее на 50 мг.
Пациентам с серьезными заболеваниями почек прием аллопуринола противопоказан, но возможно проведение терапии альтернативными препаратами, например фебуксостатом (по состоянию на февраль 2014 года нет действующей регистрации в РФ).
Фебуксостат по состоянию на февраль 2014 года нет действующей регистрации в РФ, однако является перспективным лекарственным средством и используется в Европе для лечения подагры. Действует таким же образом, что и аллопуринол. Оба препарата снижают выработку мочевой кислоты путем ингибирования фермента (ксантиноксидазы).
Однако, в отличие от аллопуринола, фебуксостат разрушается в печени, а не в почках, поэтому может быть использован при лечении пациентов с заболеваниями почек без риска развития побочных эффектов. Также, в отличие от аллопуринола, фебуксостат назначается только в двух дозировках (80 мг или 120 мг в день). Потому, что даже 80 мг в день способны резко снизить уровень мочевой кислоты ниже точки кристаллизации и спровоцировать острый приступ подагры.
Чтобы попытаться снизить частоту и тяжесть этого побочного эффекта, врач может назначить вам ежедневный прием НПВП или колхицина (одну-две таблетки в день) в течение шести месяцев после начала приема фебуксостата.
Побочные эффекты фебуксостата включают:
Если у вас возникли более серьезные осложнения, такие, как затруднение дыхания или отеки лица, прекратите прием фебуксостата и обратитесь к врачу.
В настоящее время фебуксостат не назначается пациентам с заболеваниями сердца (особенно с сердечной недостаточностью) или тяжелыми заболеваниями почек. Лечение проводится только под контролем врача.
В некоторых случаях для снижения уровня мочевой кислоты в крови используют:
Они помогают почкам удалять мочевую кислоту из организма. Сульфинпиразон и пробенецид редко используются, поскольку они не так эффективны, как другие типы лекарственных препаратов и не предназначены для пациентов с заболеваниями почек. Бензбромарон является более эффективным препаратом для выведения мочевой кислоты и может быть использован пациентами с заболеванием почек.
Эти виды лекарственных препаратов, как правило, могут быть использованы только, если люди не в состоянии принимать аллопуринол или фебуксостат. Прием препаратов должен вестись под наблюдением специалиста.
Диета и образ жизни при подагре
Некоторые пищевые продукты богаты пуринами. Уменьшив их долю в рационе, можно снизить риск возникновения приступа подагры:
Избыточный вес часто является причиной высокого уровня мочевой кислоты в крови. Снижение массы тела значительно уменьшает ее уровень. Если вы хотите похудеть, важно придерживаться сбалансированного питания и контролировать калорийность продуктов. Не нарушайте диету. Избегайте диет, предлагающих снижение доли углеводов в обмен на употребление продуктов с большим содержанием белка. Высокобелковые продукты часто содержат много пуринов.
Старайтесь регулярно выполнять физические упражнения. Активный образ жизни не только снизит уровень уратов в крови и риск подагры, но и поможет вам почувствовать себя энергичным и здоровым.
Во время приступа подагры необходимо обеспечить покой и возвышенное положение пораженному суставу. Избегайте упражнений, которые нагружают больной сустав. Плавание хорошо помогает оставаться в форме, не оказывает нагрузку на суставы, потому что вода компенсирует вес вашего тела.
Важно употреблять достаточно жидкости. Старайтесь выпивать не менее 1,2 литров (шесть-восемь стаканов) в день, увеличивая количество жидкости при больших физических нагрузках или в жаркое время года. Правильный водный баланс снижает риск формирования кристаллов в суставах.
Некоторые виды алкогольных напитков повышают риск развития подагры. Так пиво, особенно темных сортов содержит значительное количество пуринов и повышают риск развития подагры даже больше, нежели крепкие алкогольные напитки, такие, как водка и виски.
Исследование показало, что ежедневное потребление небольшого бокала вина не повышает риск развития подагры. Тем не менее, злоупотребление любым видом алкоголя может спровоцировать приступ у людей, страдающих подагрой. Мужчины не должны пить более трех-четырех порций (75-100 гр. в пересчете на водку) алкоголя в день, и женщины, не более двух-трех (50-75 гр. в пересчете на водку) порций в день.
Осложнения подагры
Со временем подагра может осложняться повреждением суставов, почек, а также существенно снижать качество жизни.
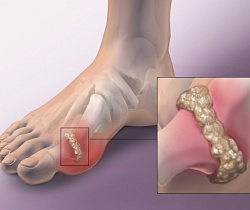
Тофусы при подагре
Иногда кристаллы мочевой кислоты образуют под кожей небольшие шишки, известные, как тофусы, имеющие белый или желтый оттенок.

Как правило, они образуются на пальцах ног и рук, пятках, коленях, предплечьях и локтях, но могут сформироваться в любой части тела, даже в спинномозговом канале или голосовых связках, хотя это явление встречается довольно редко. Наличие тофусов под кожей свидетельствует о том, что они присутствуют также в хрящах и костях в области суставов.
Тофусы, как правило, являются признаком тяжелого течения подагры и служат показанием для начала терапии по снижению уровня мочевой кислоты в крови (антигиперурикемической терапии), например, препаратами аллопуринола. Успешное снижение мочевой кислоты в крови до уровня ниже точки насыщения предотвратит рост тофусов и постепенно уменьшит их размер, вплоть до полного растворения.
Иногда тофусы могут воспаляться и самостоятельно вскрываться с выделением наружу вещества, по консистенции похожего на гной или белую зубную пасту. Большие по размеру тофусы мешают выполнению повседневной работы, например, приготовлению пищи или одеванию.
Поговорите с вашим лечащим врачом, если у вас есть тофусы, которые вызывают дискомфорт. Врач поможет решить эту проблему. При наличии очень больших или болезненных тофусов, может потребоваться хирургическая операция по их удалению.
Повреждение суставов при подагре
Отложение кристаллов уратов, особенно образование тофусов и наносимый ими ущерб в конечном итоге могут вызвать необратимые повреждения суставов. Если вы не принимаете лекарств, снижающих уровень мочевой кислоты, будущие атаки могут стать более частыми и продолжительными, и ускорить необратимые изменения суставов.
В наиболее тяжелых случаях может потребоваться хирургическая операция по частичной или полной замене поврежденного сустава.
Камни в почках
Иногда, при подагре кристаллы мочевой кислоты образуются в мочевыводящих путях, результатом чего является формирование камней в почках. От 10% до 25% больных подагрой имеют камни в почках. Иногда камни попадают в мочеточник, что вызывает боль при опорожнении мочевого пузыря и может привести к частым позывам к мочеиспусканию. Камни в почках также могут стать причиной развития мочеполовой инфекции.
Большинство камней в почках имеют малый размер и могут выйти естественным путем, обычно в течение 1-2 дней. Пейте больше воды, это ускорит выведение камней. Вам могут назначить лекарственные препараты, уменьшающие кислотность мочи, что поможет растворить камни.
Психологические эффекты
Помимо физического воздействия, подагра может также повлиять на ваше настроение, работу и семейную жизнь. Сильная боль, с которой, порой, довольно трудно справиться, может привести к появлению депрессии или тревоги. Ваш врач подскажет, как улучшить качество повседневной жизни во время приступа подагры. Он также поможет вам справиться с депрессией.
К какому врачу обратиться при подагре?
Обычно диагностикой и лечением подагры занимается врач терапевт, которого можно найти, перейдя по ссылке и прочитав отзывы. В ряде случаев, терапевт может направить вас к специалисту по заболеваниям составов — ревматологу. Воспользовавшись нашим сервисом, вы можете самостоятельно выбрать хорошего ревматолога.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Подагра и ее лечение
Подагра — представляет собой патологическое состояние, при котором наблюдается отложение солей мочевой кислоты в соединительной полости суставов. Данное заболевание имеет метаболическую природу и появляется вследствие снижения выведения мочевой кислоты почками. В свою очередь это приводит к повышению её уровня в крови.
В большинстве случаев симптомы подагры появляются у мужчин, однако, в соответствии с последними статистическими данными, патология всё чаще поражает и женщин.
Узнать о признаках подагры и лечении этого заболевания можно в многопрофильной клинике ЦЭЛТ. Наши специалисты располагают всем необходимым для того, чтобы избавить вас от подагры на ногах и вернуть к привычному образу жизни.
Этиология заболевания
Современная медицина выделяет первичную и вторичную формы подагры. Первая является самостоятельным заболеванием, возникающим вследствие генетического нарушения, которое проявляется в виде отсутствия в организме фермента, который расщепляет мочевую кислоту. Что касается вторичной формы, то она возникает на фоне уже имеющихся заболеваний:
Помимо этого, факторами, которые провоцируют подагру, могут быть:
Клинические проявления
Симптомы подагры, которые требуют соответствующего лечения, зависят от стадии развития заболевания. Так начальный или бессимптомный период характеризуется отсутствуем клинических проявлений. Выявить болезнь на данном этапе можно лишь проведя анализ крови и мочи, которые позволят обнаружить высокий уровень содержания в них мочевой кислоты.
Период обострения проявляется острыми воспалительными процессами в одном из суставов стопы. Как правило, это начинается в ночное время, резко и неожиданно и характеризуется следующей симптоматикой:
Если не начать лечение подагры на данном этапе, она перейдёт в хроническую форму, для которой характерны следующие клинические проявления:
Диагностика подагры
В клинике ЦЭЛТ проводятся комплексные диагностические исследования, которые позволяют нашим специалистам точно поставить диагноз. Они включают в себя:
Подагра
По официальным данным, от подагры страдает примерно 3 человека из 1000. Это заболевание известно издревле, и впервые описано при Гиппократе. Недуг также именуют «болезнью королей», так как причиной его появления является гиподинамия и потребление в большом количестве вредной пищи. Согласно данным медицинской статистики, недуг чаще диагностируют у мужчин после 40 лет, а также у женщин в период менопаузы. Это обменное заболевание, при котором поражаются суставы. Пытаясь самостоятельно справиться с болезнью или вовсе отказываясь от медицинской помощи, человек рискует столкнуться с серьезными осложнениями.
Признаки подагры (симптомы)
Заболевание может поражать любые суставы организма. В них накапливается мочевая кислота. Чаще всего страдают пальцы стоп и коленей, кистей, локтей. К первым проявлениям недуга относят:
Заболевание может длительное время никак себя не проявлять. Причиной его активизации будут воздействия на организм различных провокационных факторов. Приступы подагры, поразившей суставы пальцев ног, возникают, например, после ношения неудобной и слишком тесной обуви. Заподозрить подагру человек может по следующим признакам заболевания:
Как правило, при подагре днем боли значительно уменьшаются. Однако в ночное время интенсивность симптома вновь увеличивается. Такое состояние больного врачи называют приступом подагрического артрита. Длительность его может варьироваться от 2 дней до нескольких недель. Однако облегчение не продлится долго. Рецидив заболевания может появиться через несколько месяцев. Если не начинать бороться с проблемой, то последующие приступы способны спровоцировать серьезные деформации сустава.
Причины подагры
Болезнь возникает из-за нарушения обменных процессов в организме человека. Связаны такие сбои с недостаточным выведением мочевой кислоты или ее чрезмерной выработкой. Появление подагры говорит о том, что больной ведет неправильный образ жизни. К основным причинам развития заболевания относят:
Помимо этого, спровоцировать появление заболевания могут и гормональные нарушения. Этот фактор вызывает болезнь у женщин в период климакса. В более редких случаях развиваются признаки подагры на фоне других недугов, лечение которых было проведено некачественно. В группу риска попадают люди, которые страдают от:
Ускорить прогрессирование заболевания могут длительные микротравмирования суставов, например, возникающие из-за больших нагрузок. Также благоприятно влияет на развитие недуга резкая потеря веса, спровоцированная различными патологиями.
К какому врачу обратиться?
Не стоит терпеть приступы подагры, ведь после непродолжительного облегчения болезнь даст о себе знать с новой силой. Поэтому врачи настоятельно рекомендуют сразу обращаться за медицинской помощью. Расскажут, что это за болезнь, и подскажут, как бороться с подагрой, следующие специалисты:
Доктор на первом приеме внимательно выслушает все жалобы пациента на самочувствие. Он внимательно осмотрит больного, изучит воспаленные суставы и обнаружит подкожные уплотнения. Этого первичного обследования достаточно, чтобы поставить диагноз. Но специалисту необходимо также выяснить причины появления заболевания. Для этого он проведет опрос пациента. Доктор поинтересуется:
Опрос поможет врачу определить причины заболевания и назначить наиболее эффективную программу лечения. Доктор подберет для пациента действенные средства, к которым у больного нет противопоказаний.
Эффективные методы лечения подагры
Терапия при заболевании преимущественно медикаментозная. Больному предстоит пройти длительной лечение для того, чтобы добиться стойкой ремиссии. Пациенту с подагрой назначают:
Доктор определит для больного максимальную дозировку каждого препарата. Очень важно строго следовать режиму приема лекарств, иначе можно спровоцировать появление побочных эффектов. Например, при превышении дозы противовоспалительных средств больной рискует столкнуться с проблемами желудочно-кишечного тракта.
Распознать первые признаки обострения и назначить лечение подагры может только врач. Он может порекомендовать витаминные комплексы, так как они не только борются с симптомами, но и укрепляют организм, растворяют ураты. Если в ходе диагностики выяснилось, что у пациента слишком большое количество мочевой кислоты и почки не справляются с ее выведением, то ему назначают лечение подагры урикодепрессантами в сочетании с урикозуретиками. Длительность терапии при этом заболевании определяет врач. Чаще всего медикаментозный курс назначается на срок до одного года с перерывом в два месяца.
Контроль эффективности лечения
Для того чтобы избавиться от заболевания навсегда, пациенту необходимо строго следовать всем рекомендациям и назначениям врача. Даже если больной испытывает улучшение своего состояния, прекращать терапию нельзя, пока это не скажет доктор.
Пациенту необходимо регулярно посещать специалиста, который будет проводить контроль эффективности назначенного лечения. Для этого врач должен выполнить физикальный осмотр пациента, провести с ним беседу и направить на сдачу анализа крови. Это обследование помогает определить, снижается ли уровень мочевой кислоты в его организме.
Если результаты анализа неудовлетворительные, а признаки подагры вновь появляются, значит лечение необходимо пересмотреть. Врач начинает поиск новых методов борьбы с заболеванием. Например, он может назначить пациенту следующие физиотерапевтические процедуры:
Такое лечение не только помогает улучшить общее состояние больного, но и нормализирует жидкость в капсуле пораженного сустава. Регулярные процедуры также улучшают усвоение питательных веществ и способствуют выводу мочевой кислоты из организма.
Особенности питания
Терапия при подагре преследует цель снижения количества мочекислых соединений в организме. Любые нарушения диеты могут способствовать повышению концентрации таких веществ, что сведет все усилия врача на нет. Поэтому очень важно уделить особое внимание правильному питанию больного.
Строгое соблюдение диеты помогает справиться с признаками подагры и повысить эффективность лечения. Пациенту необходимо отказаться от следующих продуктов:
Пациенту рекомендуют есть больше свежих овощей и фруктов, кисломолочных продуктов. Разрешены к употреблению ягоды, цитрусовые и различная выпечка. Все блюда готовить для больных подагрой необходимо без соли. Врачи разрешают только 6-7 граммов этой приправы в день. Это приблизительно половина чайной ложки соли. Исключить из рациона на период лечения необходимо мясные и рыбные бульоны. Заменять первые блюда можно овощными супами, в которые немного допускается добавление отварного нежирного мяса.
Необходимо ли наблюдаться у врача при подагре?
Заболевание имеет большую вероятность рецидива, поэтому пациенту, который столкнулся с ним, стоит внимательно следить за своим самочувствием. Важно не допускать нарушения диеты и регулярно проходить обследования. Больного подагрой не ставят на учет в медицинских учреждениях, однако ему рекомендуют наблюдаться у ревматолога, который знает, как лечить подагру правильно.
Если своевременно начать бороться с заболеванием, то можно добиться полного излечения. Человек восстанавливает свою работоспособность, избегает развития тяжелых осложнений. В случаях, когда терапия была недостаточной или не полной, у больного могут возникать следующие проблемы:
Согласно данным исследований, продолжительность жизни людей с подагрой зависит от состояния их сердечно-сосудистой системы и почек. Почти 41 % больных умирают от уремии, которая возникла на фоне подагрической нефропатии.
Профилактика подагры
Избежать такого заболевания можно, если придерживаться правильного образа жизни. К профилактическим мероприятиям относят:
Помогают такие методы справиться и с заболеванием, которое находится на раннем этапе развития. Поэтому их необходимо соблюдать и когда подагра начала проявлять первые симптомы. Заболевание имеет наследственную предрасположенность, поэтому в группу риска входят люди, родственники которых страдали от подагры. Им рекомендуется следить за уровнем мочевой кислоты. Для этого нужно:
Если при обследовании выяснилось, что у человека повышенное количество содержания мочевой кислоты в организме, то необходимо сразу начинать профилактику подагры. Нормализовать уровень уратов поможет регулярная гимнастика, прогулки пешком.
Подагра — болезнь королей
Подагра — это заболевание, возникающее вследствие нарушения обмена веществ.
Пурины (производные молочной кислоты) и соли мочевой кислоты начинают откладываться в некоторых тканях. Чаще всего страдают суставы и почки.
Почему это происходит? Обратимся к истории. Подагра известна еще со времен Гиппократа. Еще с тех пор подагру называют «болезнью королей». Все потому, что только короли и аристократы могли себе позволить есть много мяса, бобовых, кондитерских изделий, щедро запивая вином или пивом.
Простому люду такой рацион был не по карману. Отсюда вывод — подагра возникает на фоне пищевых излишеств, а именно:
— злоупотребления продуктами, богатыми пуринами (мясо, бобовые),
— малоподвижного образа жизни.
Также предрасполагающим фактором может быть наследственное нарушение обменных процессов мочевой кислоты.
Подагре больше подвержены мужчины после 35 лет, на женщин приходится 1-2% всех случаев.
Существует 2 разновидности подагры — подагрический артрит и подагрическое поражение почек.
При подагрическом артрите первым признаком может быть поражение большого пальца стопы, постепенно в процесс вовлекаются другие суставы.
Симптомы: покраснение, припухлость, острая боль как при ходьбе, так и в покое. Боль может возникать внезапно, ночью или утром. Поражение суставов носит несимметричный характер.
Для подагрического артрита характерны приступы. Чем сильнее прогрессирует заболевание, тем дольше длится приступ.
Диагностика подагрического артрита: клиническая картина, общие анализы крови и мочи, биохимический анализ крови.
Если подагра переходит в хроническую форму (5-7 лет от начала заболевания), она может поражать почки. Проявляется это почечными коликами, болями в пояснице, отложением песка и камней в почках. Если подагрическое поражение почек не лечить, оно может привести к развитию мочекаменной болезни и почечной недостаточности.
Лечение подагры включает в себя модификацию питания и соблюдение диеты с ограничением ряда продуктов. Медикаментозное лечение противовоспалительными препаратами назначается врачом.
Подагра – серьезное заболевание. В случае проявления первых симптомов требуется незамедлительно обратиться к врачу!
Диагностикой и лечением подагры занимается врач-ревматолог. Ревматологи ФГБУ «НМИЦ ТПМ» Минздрава России имеют большой опыт работы с подагрой. Записаться на прием можно по телефону +7 (495) 790-71-72
Подагра
«Болезнь аристократов» — так иногда величают особую разновидность артрита, подагру. Столетия назад она частенько заставляла вскакивать по ночам и кричать от боли особ, которые вели праздный образ жизни, обожали сочное мясо и изысканные вина.
Если верить археологам, «болезнь, которая кусает суставы», была хорошо знакома еще древним египтянам (наверняка, главным образом, вельможам и жрецам). Описывал её и Гиппократ: знаменитый древнегреческий врач впервые предположил, что подагра — результат образа жизни.
В 1799 году Джеймс Гилрей, мастер политической карикатуры, нарисовал картинку, на которой изобразил маленького черного зверька ужасной наружности, грызущего чью-то ногу, очень метко передав тем самым ощущения, которые вызывает болезнь аристократов.
Так что же такое подагра в понимании современных врачей?
Почему возникает болезнь аристократов?
Когда человек ест стейк, отбивные или другую мясную пищу, в организм поступает много пуринов — они входят в состав ДНК, РНК, некоторых других молекул. Организм перерабатывает их и превращает в мочевую кислоту, которая растворяется в крови, попадает в почки и выделяется с мочой.
Если мочевой кислоты слишком много, почки не справляются с её выведением. Она образует соли-ураты. Эти острые игольчатые кристаллы откладываются в суставах и вызывают воспаление. Могут страдать и сами почки — в них образуются уратные камни.
Риск заболевания повышают факторы, которые способствуют увеличению уровня мочевой кислоты в крови:
Симптомы подагры
«Меня били, резали, выбрасывали из вертолета, в меня стреляли, но ничто из этого не сравнится с приступом подагры», — так описывает свои ощущения один американский ветеран.
Впрочем, поначалу симптомы зачастую отсутствуют. Уровень мочевой кислоты в крови уже повышен, кристаллы солей-уратов уже начали понемногу повреждать ткани, но пациент об этом не знает, если не сдавал анализ крови. Если всё же сдал, и изменения обнаружены, врач порекомендует меры, которые помогут снизить уровень мочевой кислоты в крови.
После обильного употребления мяса и/или алкоголя, переохлаждения, травмы, длительной ходьбы, а иногда и без всякой видимой причины возникает первый приступ острого подагрического артрита. Часто это случается ночью.
Сустав (чаще всего у основания большого пальца стопы, реже — другие суставы стопы, коленный, лучезапястный) отекает, становится сине-багровым, возникает сильная боль. Если свесить ногу с кровати, боль становится еще более мучительной. Может повышаться температура тела.
Через 3–10 дней приступ проходит. Возможно, он не повторится никогда. А может быть, это только начало. Со временем приступы подагры возникают все чаще, беспокоят дольше. Через 3–5 лет суставы деформируются, на ушах, в области локтей, на стопах и кистях появляются особые узелки — тофусы. Некоторые из них вскрываются, появляется свищ, из которого выделяется белая масса — те самые соли-ураты. В почках ураты могут образовывать камни, беспокоят почечные колики, повышается артериальное давление.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Подагра: классификация, симптомы, лечение
Что такое подагра?
Подагра — системное заболевание, в основе которого лежит рост концентрации мочевой кислоты в крови (гиперурикемия). Гиперурикемия развивается вследствие нарушения обмена и накопления пуриновых оснований в организме или при нарушение экскреции (выведения) мочевой кислоты почками. Рост уровня мочевой кислоты в крови неизбежно ведет к отложению ее кристаллов в различных тканях и органах, чаще всего в суставах в виде моноурата натрия.
Подагра делится на первичную и вторичную формы. Первичная развивается у генетически предрасположенных людей. Нередко сочетается с такими патологиями как: артериальная гипертензия, ожирение и метаболический синдром, ишемическая болезнь сердца и системный атеросклероз сосудов, сахарный диабет. Вторичная — в результате приема некоторых лекарственных препаратов (тиазидные диуретики и другие). Болеют чаще мужчины, причем с возрастом частота заболевания увеличивается.
Клиническая картина подагры
Заболевание чаще всего дебютирует с подагрического артрита первого плюснефалангового сустава стопы, реже коленного. Проявляется выраженной давящей или распирающей болью, отеком и покраснением в области сустава, повышением температуры кожи над суставом. При длительном течении возможно образование тофусов. Тофусы — это образования, представляющие собой уплотнения кожи и подкожно-жировой клетчатки, неправильной формы, располагаются одиночно или группами, преимущественно в области разгибательных поверхностей локтевого сустава и суставов кисти. Органом-мишенью для мочевой кислоты являются почки. В них возможно образование уратных камней. При неконтролируемом течении заболевания процесс хронического воспаления в почках может привести к почечной недостаточности.
Лечение подагры
Лечение имеет два основных направления- немедикаментозное и медикаментозное. Основой немедикаментозной терапии является коррекция питания. Назначается диета №6. Питание направлено на снижение концентрации мочевой кислоты в крови, поэтому исключаются продукты богатые пуринами и щавелевой кислотой.
При наличии сопутствующего ожирения производится снижение общей энергетической ценности рациона питания за счет ограничения простых углеводов и насыщенных жиров. Целью фармакологического лечения является снижение уровня мочевой кислоты в крови до нормальны значений (для женщин 200-360 мкмоль/л, для мужчин 300- 420 мкмоль/л). При лечении острых приступов подагрического артрита используют нестероидные противовоспалительные средства. Медикаментозное лечение может быть назначено только лечащим доктором на основании данных анамнеза, объективного обследования и результатов лабораторных методов исследования.
Лечение подагры суставов
Подагра представляет собой хроническое заболевание, связанное с нарушением пуринового обмена. Оно характеризуется повышением уровня мочевой кислоты и отложением солей − уратов в тканях. Страдают от этого суставы, подагрический артрит может захватывать локти, пальцы ног, кистей.
При нарушении пуринового обмена поражаются и почки. Чаще это заболевание развивается у мужчин старше 40 лет. Женщины страдают ей преимущественно после наступления климакса. Предрасположенность к этому системному заболеванию определяется наследственностью, но нарушение пуринового обмена может быть связано также с особенностями диеты, злоупотреблением спиртным, гиподинамией или, напротив, слишком интенсивными нагрузками и травмами.
Мочевая кислота, соли которой откладываются в тканях, является продуктом расщепления пуринов: веществ, которые поступают извне с пищей и вырабатываются организмом самостоятельно. Рекордсмены среди продуктов по содержанию пуринов – красное мясо, рыба, мясные субпродукты, вино, виноградный сок, пиво, кофе. При поступлении большого их количества почки не справляются с выведением, что и приводит к заболеванию.
Другим фактором риска является гормональный статус: эстрогены влияют на выделение мочевой кислоты. Изменения могут быть связаны с их снижением после менопаузы.
Симптомы болезни
В большинстве случаев боль возникает резко, сустав воспаляется, это заметно по местной температуре. Возможно покраснение и даже побагровение кожи в области пораженных тканей. Прикосновения к пораженному суставу причиняют сильную боль. Обострение заболевания зачастую связано с принятым накануне алкоголем, употреблением большого количества острой, жирной мясной пищи.
Протекает заболевание приступообразно, воспаление сустава чаще происходит утром или ночью. Нередко наблюдается и повышение температуры тела.
Диагностика подагры
Выделяют несколько достоверных критериев наличия подагры: кристаллические ураты в суставной жидкости, тофусы (образования, которые расположены в подкожной жировой клетчатке) с кристаллическими уратами. Подтвердить их наличие можно как химически, так и с помощью микроскопии.
Также врач задаст ряд вопросов. Если хотя бы 6 признаков из 12 имеют место, это позволяет поставить диагноз. Специалист выяснит, была ли хотя бы одна острая атака артрита, как быстро развивалось воспаление (внезапное развитие в течение 1-2 суток), наблюдалось ли покраснение кожи, отечность, есть ли узелковые образования под кожей и пр. Наиболее типичным является поражение первого сустава большого пальца стопы.
Для уточнения диагноза могут быть назначены следующие исследования:
Принципы терапии
Методы лечения острого приступа и подагры в стадии ремиссии отличаются. Так, в периоды обострения врач назначит противовоспалительную терапию – таблетки, инъекции внутримышечно или внутрисуставно. Препараты подбираются индивидуально, специалист обязательно учтет наличие/отсутствие сопутствующих патологий, состояние желудочно-кишечного тракта и пр.
На стадии ремиссии лечение направлено на предупреждение обострений, устранение сопутствующих заболеваний и состояний: избыточной массы тела, высокого уровня липидов в крови, низкого уровня глюкозы, высокого артериального давления и пр. Кроме того, лечение в обязательном порядке предполагает профилактику мочекаменной болезни.
Лечением подагры может заниматься врач-терапевт, нефролог или ревматолог. Результаты терапии напрямую зависят от того, насколько верная комбинация методов была подобрана. Наилучшую эффективность демонстрируют сочетания фармакотерапии, физиотерапии, лечебной диеты.
Медикаментозная терапия состоит в применении следующих групп лекарств:
В период ремиссии или отсутствия острых симптомов врач выпишет препараты, призванные привести в норму уровень мочевой кислоты в организме. К ним относят средства на основе аллопуринола, бензбромарона и пр.
Широко применяется и физиотерапия, но не самостоятельно, а лишь в составе комплексной терапии. Она позволяет улучшить состояние суставных хрящей, нормализовать кровообращение и трофику тканей. Применяют и другие способы, дополняющие основной курс. Самыми востребованными считаются следующие методы:
Диета при лечении подагры имеет решающее значение. Она позволяет улучшить самочувствие, снизить частоту и интенсивность обострений. Врач расскажет об ограничениях: следует меньше употреблять субпродукты, красное мясо, отказаться от насыщенных мясных и рыбных бульонов, бобовых. Следует варить мясо дольше, в таком случае пурины остаются в бульоне.
Также важно отказаться от жирных, жареных блюд, кофе, крепкого чая, спиртных напитков. Необходимо соблюдать и питьевой режим: употреблять до 2,5 литров чистой воды в день, это приводит к усиленному выведению солей. Поваренную соль необходимо ограничить 6 граммами в день. Приветствуется употребление фруктов, овощей, ягод, творога, кисломолочных продуктов.
Об особенностях физической активности также расскажет врач. В периоды ремиссии можно выполнять определенные упражнения, отдать предпочтение пешим прогулкам, плаванию.
Лечением подагры успешно занимаются квалифицированные специалисты клиники «Семейный доктор». Мы предлагаем качественную медицинскую помощь: точную и быструю диагностику, эффективные назначения. Наличие современного оборудования позволяет нам применять передовые методы терапии.
Подагра
Подагра (по-гречески podagra – капкан) – заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и на более поздних стадиях отложением уратов в суставных и/или околосуставых тканях, почках и других органах.
Важно понимать, что выявления гиперурикемии недостаточно для установления диагноза «подагра» и назначения лечения, так как лишь у 10% лиц с гиперурикемией развиваются клинические проявления подагры.
В современном мире растет число нарушений метаболизма: ожирение, сахарный диабет, артериальная гипертензия, на этом фоне отмечается рост заболеваемости подагрой.
Первичная подагра
Первичная подагра может быть связана с накоплением мочевой кислоты при врожденных нарушениях функции почечных канальцев, либо повышением синтеза мочевой кислоты по неустановленным причинам.
Иногда подагра развивается в молодом возрасте и при этом имеется указание на отягощение семейного анамнеза по развитию мочекаменной болезни. В таких случаях можно говорить о врожденном дефекте ферментативной системы синтеза мочевой кислоты.
При поступлении в организм с пищей избыточного субстрата для образования пуринов, которые содержатся в жирном мясе, субпродуктах, мясных экстрактах, некоторых овощах, сухом вине и прочих продуктах, начинается гиперпродукция мочевой кислоты.
Вторичная подагра
Причинами вторичной подагры являются заболевания и состояния, связанные с гиперпродукцией мочевой кислоты (лимфопролиферативные заболевания, злокачественные новобразования, патология щитовидной железы, ожирение), и нарушение ее экскреции (хроническая почечная недостаточность, саркоидоз, голодание, прием диуретиков и т.п.).
Лечение подагры
Бессимптомная гиперурикемия может длиться годами, затем в силу провоцирующих факторов (травма, прием алкоголя или погрешность в диете) возникает атака острого подагрического артрита: выраженный отек и боль высокой интенсивности в суставе с нарушением его функции.
Пациент попадает в «капкан» боли и не имеет возможности двигаться.
Характерной особенностью атаки является спонтанное улучшение самочувствия и отсутствие симптомов между приступами, которые учащаются без лечения до развития хронического подагрического артрита, поражения почек (мочекаменной болезни) с возможным исходом в хроническую почечную недостаточность.
При длительной и тяжелой гиперурикемии происходит накопление кристаллов моноурата натрия в мягких и хрящевых тканях с образованием тофусов.
Цель врача (терапевта, ревматолога, хирурга) клиники Рассвет, к которому впервые обратился пациент с острым подагрическим артритом, помимо быстрого и безопасного разрешения данного состояния, объяснить необходимость постоянного лечения для предотвращения рецидивов артритов и развития осложнений, связанных с хронической гиперурикемией.
При этом важно безоговорочно внушить больному, что прием препаратов, снижающих уровень мочевой кислоты, и соблюдение диеты – лечение очень долговременное (часто пожизненное), как при артериальной гипертензии, ИБС или сахарном диабете.
К сожалению, в реальности диагноз «подагра» ставится в среднем через 8 лет от первой атаки подагрического артрита, когда большинство пациентов приобретают уже хроническую форму заболевания.
Подагра
Подагра возникает в результате нарушения обмена веществ и проявляется в виде отложений солей мочевой кислоты в тканях и суставах. В России от подагры страдает 0,1% населения, в то время как в США и Западной Европе эти показатели значительно выше – они достигают 2% [1]. Чем же объясняется столь внушительная разница? Разбираемся в причинах возникновения подагры и выясняем, что это за болезнь.
Что это такое
Подагра, или подагрический артрит — это заболевание, при котором в суставах и тканях начинаются воспалительные и деструктивные процессы — как следствие отложения в них солей мочевой кислоты (уратов).
Заболевание развивается на фоне нарушения выводящей функции почек: чем хуже мочевая кислота выводится из организма, тем выше ее концентрация в крови. Это состояние называют гиперурикемией. Вероятность развития подагры прямо пропорциональна степени тяжести и продолжительности гиперурикемии.
Вопреки распространенному заблуждению, при подагре поражаются не только суставы. Они действительно страдают чаще, но отложение солей может происходить в разных органах и тканях (в связках, костях, внутренних органах).
В группу риска входят пожилые люди, пациенты с заболеваниями почек и нарушениями обмена веществ, больные в послеоперационном периоде, а также люди, страдающие от ожирения и злоупотребляющие алкоголем.
Причины заболевания
Подагра относится к мультифакторным заболеваниям: это значит, что ее развитию способствует сразу несколько причин. Как мы уже знаем, основная причина этого заболевания – повышенное содержание в крови мочевой кислоты, обусловленное нарушением ее выведения через почки. Однако существует еще целый ряд факторов, провоцирующих подагру.
Генетическая предрасположенность
При отягощенной наследственности у пациента развивается ферментопатия. Это состояние характеризуется нехваткой того или иного фермента в организме. В случае с подагрой генетическая предрасположенность провоцирует нарушение выработки ферментов, отвечающих за метаболизм пуриновых оснований. В организме они превращают пуриновые основания в мочевую кислоту, которая при нормальной функции почек выводится из организма, а не накапливается в крови.
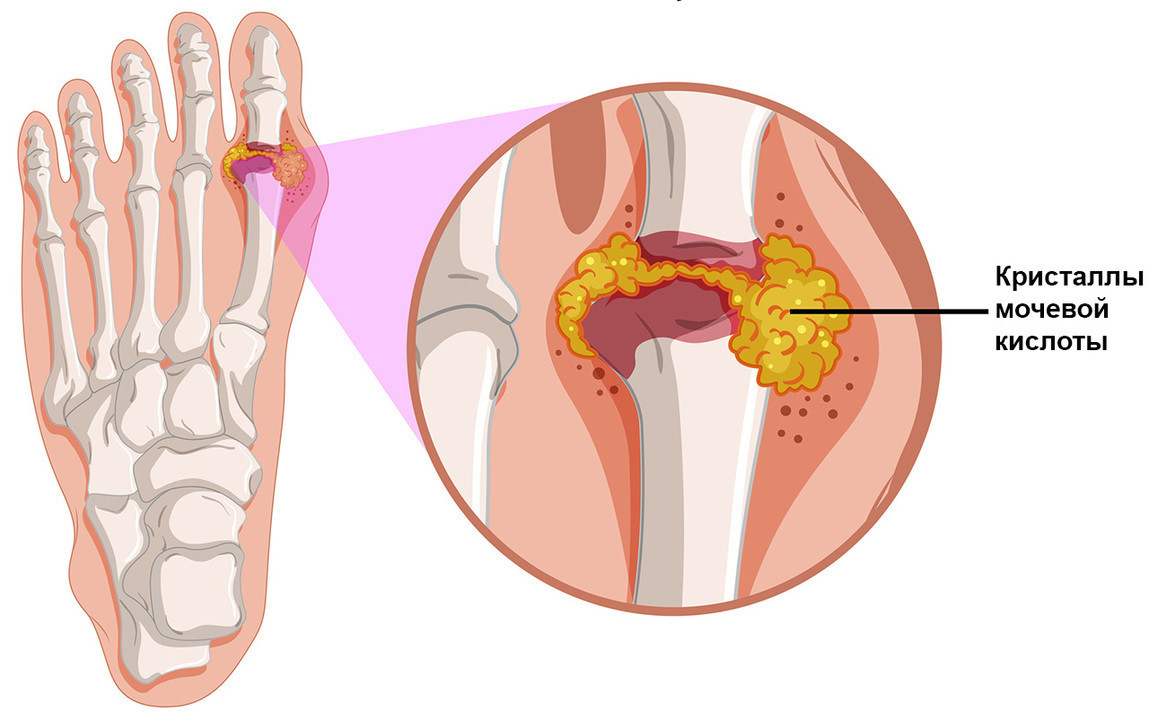
Однако при нарушении естественной выработки организмом этих ферментов расщепление пуриновых оснований ухудшается и провоцирует гиперурикемию. При этом ферментопатии обычно развиваются у пациента в комплексе с гипертонией, сахарным диабетом и повышенным содержанием липидов в крови.
Несбалансированное питание
Некоторые продукты содержат в себе пуриновые основания, которые в процессе переваривания и усвоения способствуют выделению большого количеств.
Продукты, содержащие пурины:
При отсутствии патологий со стороны почек, берущих на себя главную функцию выведения мочевой кислоты из организма, употребление таких продуктов не приводит к развитию подагры. При этом даже незначительные нарушения выделительной функции могут стать поводом для беспокойства.
Развитию подагры при регулярном употреблении этих продуктов может способствовать и нарушение выработки ферментов, расщепляющих пуриновые основания. У остальных людей регулярное употребление мясных блюд, бобов, креветок и других продуктов, содержащих пурины, подагры не вызывает.
Усиленный катаболизм пуриновых оснований
Катаболизм – это процесс окисления и распада сложных веществ на более простые. В нашем случае более сложным веществом является пуриновое основание, а более простым – мочевая кислота, при избытке которой в суставах начинаются откладываться ураты, соли.
При усилении катаболизма гиперурикемия возникает не только за счет расщепления пуринов, поступающих в организм с едой. Проблема в том, что пуриновые основания содержатся и в клетках нашего собственного организма. И когда усиливается их распад, это существенно увеличивает вероятность возникновения подагры.
Существует сразу несколько возможных причин усиления выработки мочевой кислоты.
1. Восстановление в послеоперационном периоде. Часть тканей в области швов, оставшихся после хирургического вмешательства, отмирает, и вызывает усиление катаболизма.
2. Разрушение эритроцитов. В медицине такой процесс называется гемолизом, и развивается он при заболеваниях кроветворной системы, а также при инфекционных болезнях. При гемолизе высвобождается большое количество пуриновых нуклеотидов.
3. Прием цитостатиков. Такие препараты, как Доксорубицин, Фторурацил и Циклофосфан используются для подавления роста опухолей. Такой эффект достигается за счет подавления роста новых клеток, в том числе и раковых. В организме начинается апоптоз, то есть гибель этих самых клеток и их распад на более простые соединения, в число которых входят и пуриновые основания.
4. Радиотерапия и химиотерапия. Как правило, такие методы применяются в лечении онкологических заболеваний, а их главная цель – уничтожение злокачественных новообразований. Разрушение клеток неизбежно сопровождается повышением концентрации в крови пуринов.
В самом начале статьи мы говорили о том, что жители США и Западной Европы страдают от подагры значительно чаще, чем жители постсоветского пространства и других слаборазвитых стран. Можно предположить, что такое статистическое распределение может быть обусловлено тем, что жители экономически благополучных стран питаются иначе, и возможно в больших количествах. Развитию болезни способствуют переедание, регулярный и чрезмерный прием алкоголя и малоподвижный образ жизни. По этой причине подагру раньше иногда называли болезнью королей.
Особенности подагры у мужчин и женщин
Признаки подагры у женщин и мужчин практически одинаковы, за исключением некоторых нюансов. Например, у женщин чаще бывают поражены суставы кистей рук, в то время как у мужчин обычно деформация суставов и тофусы (уплотнения) отмечаются в районе большого пальца ноги.[2]
Мужчины страдают подагрой намного чаще, чем женщины. Дело в том, что генетические нарушения, способствующие развитию этого заболевания, у женщин не встречаются. Однако это не означает, что дамы застрахованы от подагры: для них преклонный возраст, заболевания почек, нарушения обмена веществ и неправильный образ жизни также являются факторами риска. С возрастом вероятность развития этого заболевания у женщин существенно повышается. Если у мужчин подагра обычно возникает после 40 лет, то у женщин – примерно на 10-15 лет позже, ближе к наступлению менопаузы.
Фактором риска считается беременность. Иногда из-за изменений гормонального фона и вкусовых предпочтений это заболевание развивается у женщин в период вынашивания ребенка. Нередко у беременных повышается аппетит и меняются вкусовые предпочтения: усиленное употребление мяса, красной икры и кондитерских изделий вызывает проявления подагры, столь нежелательные для будущей матери.
Следует отметить, что риск подагры существенно повышается у беременных женщин, склонных к ожирению, поэтому вопрос коррекции диеты играет важную роль в предотвращении развития болезни.
Еще один дополнительный фактор риска развития подагры у беременных – ослабление иммунитета. Во время вынашивания ребенка ослабление защитных сил организма помогает сохранить беременность, поскольку при сильном иммунном ответе возможно отторжение эмбриональных тканей, которые организм может принять за чужеродные.
Ослабление иммунитета, в свою очередь, увеличивает риск инфекционных заболеваний, которые считаются фактором риска в контексте развития подагры. Именно поэтому будущим матерям не следует отказываться от приема витаминных комплексов, которые назначают при беременности врачи.
Симптомы подагры
Клинические проявление подагры во многом зависят от стадии развития заболевания. На начальных этапах возникают следующие проявления:
Очень часто пациенты игнорируют эти симптомы, списывая их на аллергические реакции или переутомление. Однако именно на ранних этапах развитие подагры предупредить намного легче.
Если слабость, запоры, усиленное потоотделение и зуд кожи отмечаются регулярно, следует обратиться к врачу – ранняя диагностика и своевременное начало лечения помогут предотвратить развитие подагры.
Если лечение не начато вовремя, клиническая картина становится более выраженной, а пациент при этом испытывает выраженный дискомфорт. На поздних стадиях подагры выделяют следующие симптомы:
1. Боль. Как правило, первый приступ начинается ночью. Боль может быть очень сильной с иррадиацией в другие конечности. Любая нагрузка или даже незначительное механическое воздействие на пораженный сустав усиливают болевые ощущения. Обычные обезболивающие препараты во время приступов практически бесполезны.
2. Воспаление тканей, прилегающих к суставу. В острой фазе болезни воспалительный процесс вовлекаются близлежащие ткани, например суставная сумка или сухожилия.
3. Ограничение подвижности в суставе. Боль, воспалительные процессы в суставной сумке и сухожилия, а также отек ограничивают подвижность сустава. В период приступа это проявление выражено сильнее, чем при ремиссии.
4. Покраснение. Кожа в районе пораженного сустава краснеет и отмечается отечность.
5. Местное повышение температуры. Из-за воспаления и усиленного притока крови возникает местная гипертермия. Проще говоря, кожа над местом отложения уратов на ощупь почти горячая.
6. Формирование тофуса. С течением времени у пациента возникают подкожные скопление солей мочевой кислоты, которые называются тофусами. Как правило, первый тофус возникает не ранее, чем через год после первого приступа. Спустя 3-4 года они увеличиваются в размерах: иногда выпячивания достигают размеров грецкого ореха. Из-за нарушения кровотока и трофики тканей кожа над тофусами может покрываться язвами. Эти образования могут появляться не только в суставах, но и в ушных раковинах и даже в районе надбровных дуг.
Классификация и стадии развития
Существует несколько критериев классификации подагры, которые включают в себя причины возникновения (этиологию), степень тяжести течения и количество пораженных суставов [2].
1. Первичная. Обусловлена нарушениями метаболизма и выводящей функции почек, а также врожденными ферментопатиями.
2. Вторичная. Возникает как следствие заболеваний, сопровождающихся повышенным синтезом мочевой кислоты (ожирение, псориаз, злокачественные опухоли, гипотиреоз, заболевания крови). Также может появляться на фоне отравлений и приема некоторых медикаментов (например, мочегонных препаратов или ацетилсалициловой кислоты).
По степени тяжести:
1. Приступы боли в суставах возникают не чаще 2 раз в год, при этом в воспалительный процесс вовлечено не более 2 суставов. При легкой форме не поражаются почки и суставы, а тофусы отсутствуют, либо их диаметр не превышает 1 см.
2. Приступы возникают 3-5 раз в год. Поражается до 4 суставов, при этом воспалительный процесс сопровождается их умеренной деструкцией. Множественные мелкие тофусы, мочекаменная болезнь.
3. Тяжелая. Приступы возникают чаще 5 раз в год, в воспалительный процесс вовлекается множество суставов верхних и нижних конечностей. Множественные тофусы крупного размера, выраженные поражения костно-суставного аппарата, нефропатия.
По клиническим формам:
1. Суставная (поражаются только суставы).
2. Висцеральная (ураты откладываются в почках, печени и других внутренних органах).
3. Висцеро-суставная (ураты откладываются как в суставах, так и во внутренних органах).
У подагры существует несколько стадий развития:
1. Бессимптомная гиперурикемия (латентная, или преморбидная стадия).
2. Острый подагрический артрит (начальная стадия).
3. Межприступный период.
4. Хронический подагрический артрит.
5. Хроническая тофусная подагра.
Иногда в клинической практике подагру классифицируют, исходя из количества суставов, вовлеченных в патологический процесс. Выделяют такие формы, как моноартрит (поражается один сустав), олигоартрит (до 3 суставов) и полиартрит (более 3 суставов).
Осложнения подагры
К числу наиболее распространенных осложнений относят формирование тофусов, трофические язвы, деформацию и ограничение функциональных возможности суставов.
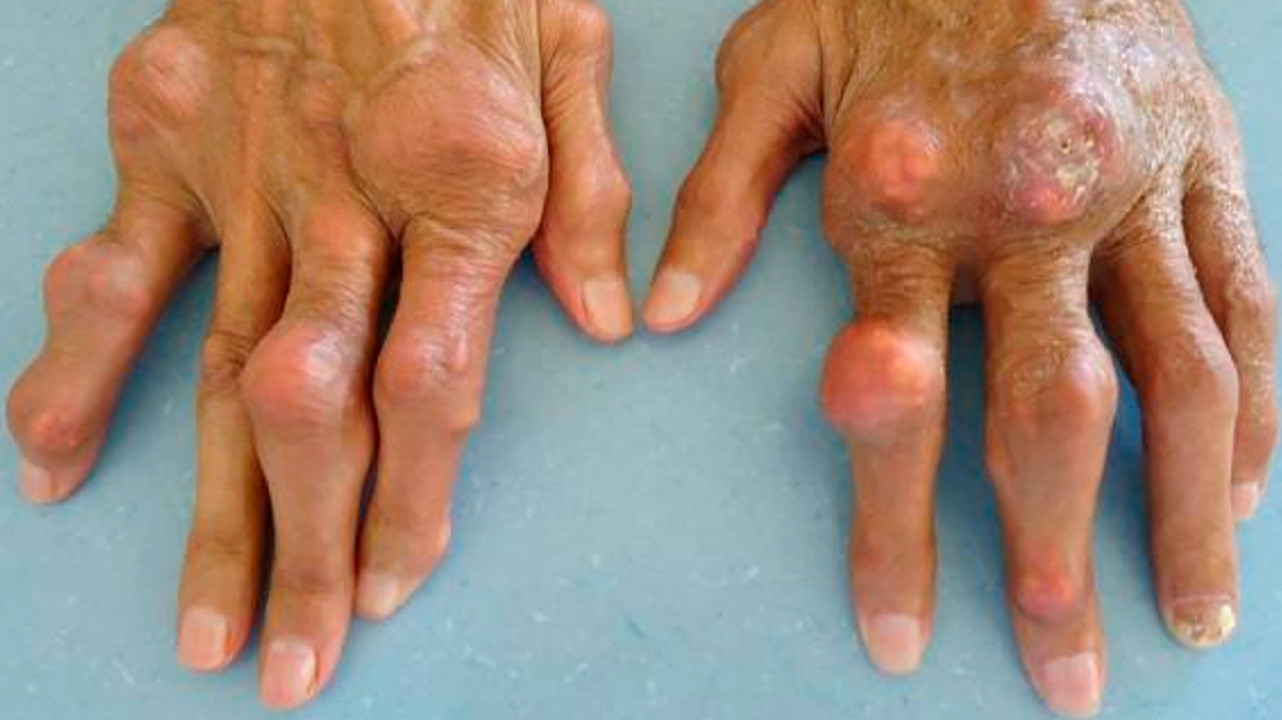
Висцеральная и висцерально-суставная формы подагры чреваты развитием мочекаменной болезни (нефролитиаза), конъюнктивита, подагрического флебита (воспаления вен), микроциркуляторных нарушений, ведущих к мигрени. Иногда ураты откладываются в тканях предстательной железы, и по клинической картине сходны с аденомой простаты.
Еще одним распространенным осложнением можно назвать депрессию, вызванную постоянной болью, ограничением двигательной функции и неэстетичным видом деформированных суставов.
Подагра может привести к жизнеугрожающим осложнениям. Гиперурикемия способствует повышению артериального давления и развитию ишемической болезни сердца.
Многих осложнений можно избежать, если вовремя диагностировать болезнь, начать медикаментозное лечение и скорректировать образ жизни. Поэтому при подозрении на подагру необходимо обратиться к врачу, не надеясь, что болезнь пройдет сама по себе.
Диагностика подагры
Чтобы установить диагноз, специалисты используют комплексный подход: в первую очередь собирается история болезни (анамнез) на основании опроса и жалоб пациента. Затем для получения представления о клинической картине проводится визуальный осмотр и только после этого назначаются лабораторные и аппаратные исследования [2].
Сбор анамнеза
Специалисту необходимо выяснить возможные причины начала болезни: предшествовали ли первому приступу употребление алкоголя, обильные приемы мясной и сладкой пищи, переохлаждения, травмы, прием диуретиков, цитостатиков или больших доз ацетилсалициловой кислоты.
Врач также интересуется, было ли перед первым приступом переутомление, поскольку повышенная физическая нагрузка (особенно на фоне недостаточного приема жидкости) тоже относится к факторам риска. Диагностическую ценность также имеют сведения о перенесенных ранее заболеваниях и оперативных вмешательствах.
Осмотр пациента
Осмотр в сочетании с данными, полученными при сборе истории болезни, позволяет опытному специалисту установить предварительный диагноз, для подтверждения которого назначаются лабораторные и аппаратные исследования. При выраженной клинической картине подагры они носят скорее формальный характер и позволяют выявить или исключить сопутствующие заболевания.

При подагре визуально определяются такие симптомы, как покраснение и припухлость над пораженным суставом, болевой синдром, усиливающийся при пальпации, а также деформация суставов и наличие тофусных узелков.
Лабораторные исследования
Лабораторные анализы биологических жидкостей позволяют получить представление об уровне содержания мочевой кислоты и специфике ее выведения из организма.
Кроме того, данные, полученные в ходе лабораторных исследований, играют важную роль в дифференциальной диагностике, поскольку существует ряд заболеваний, дающих сходную клиническую картину (инфекционный артрит, пирофосфатная артропатия, реактивный артрит) [2].
В число лабораторных исследований при диагностике подагры входят следующие анализы:
1. Общий анализ крови. В преморбидной фазе изменений может не быть, но в период обострения отмечаются ускоренная СОЭ (скорость оседания эритроцитов) и лейкоцитоз, которые сопровождают любой воспалительный процесс.
2. Общий анализ мочи. Это исследование назначают для того чтобы определить состояние почек. При висцеральной и висцерально-суставной форме подагры откладывающиеся ураты повреждают эпителий почечной лоханки, поэтому возможны такие явления, как гематурия (в моче появляется кровь), альбуминурия (в моче содержатся альбуминовые фракции белка крови) и цилиндрурия (в моче обнаруживаются клетки цилиндрического эпителия).
3. Биохимический анализ крови. Для этого исследования у пациента берут кровь из вены. При подагре в крови повышено содержание креатинина, мочевины, липопротеинов и С-реактивного белка. Может отмечаться и гипергликемия (повышенный уровень сахара).
4. Биохимический анализ мочи. Главная цель этого исследования – определения уровня мочевой кислоты, поскольку гиперурикемия относится к наиболее важным диагностическим критериям подагры.
5. Анализ синовиальной жидкости. Для получения этого биоматериала проводится пункция – в межсуставное пространство вводится специальная игла, при помощи которой специалист осуществляет забор синовиальной жидкости. При пункции используется местное обезболивание, поэтому для пациента эта манипуляция практически безболезненна, хотя и малоприятна. Если при микроскопическом исследовании синовиальной жидкости ищут кристаллы моноурата натрия, ведь их наличие практически со стопроцентной вероятностью свидетельствует о подагре.
6. Анализ содержимого тофусов. Для этого исследования также проводится пункция под местным обезболиванием. Наличие в тофусах белой пастообразной массы и кристаллического порошка помогает установить окончательный диагноз. Однако это исследование актуально только на поздних стадиях болезни.
Аппаратные исследования
Данный тип исследований чаще применяется при дифференциальной диагностике, поскольку на ранних стадиях подагры в тканях почти не наблюдается структурных изменений. Это означает, что в подобных случаях аппаратные методы будут малоинформативными.
Важно: С другой стороны, когда болезнь уже проявила себя характерными признаками, аппаратные исследования по сути будут лишь формальностью – врач назначает их скорее с целью исключить другие заболевания, чем подтвердить практически очевидный факт болезни.
При диагностике подагры врач может назначить такие исследования:
1. УЗИ. В остром периоде этот метод позволяет выявить расширение суставной щели, а также отечность тканей вокруг воспаленного сустава. В межприступном периоде какие-либо изменения отсутствуют. При хронической форме на УЗИ определяются глубоко расположенные тофусы, а также деформированная поверхность суставов.
2. Рентген. Изменения на рентгеновских снимках незначительны, поэтому этот метод чаще используется при дифференциальной диагностике с другими болезнями суставов.
3. Сцинтиграфия. Достаточно дорогой, но при этом информативный и достоверный диагностический метод. Пациенту внутривенно вводят пирофосфат технеция. Благодаря свойству этого вещества избирательно откладываться в местах скопления кристаллов мочевой кислоты специалист получает возможность выявить подагру даже на ранних стадиях.
4. Компьютерная томография. Этот метод также отличается своей дороговизной, однако его применение в большей степени оправдано на поздних стадиях подагры, когда можно визуализировать деформированные суставы и точное место расположения тофусов. На ранних стадиях можно визуализировать разве что незначительные уплотнения тканей, окружающих пораженный сустав.
Лечение подагры
Лечение при подагре предполагает комплексный подход. Это означает, что надеяться только на прием медикаментозных препаратов бессмысленно – в первую очередь необходимо внести изменения в привычный рацион и нормализовать массу тела.
Диета
Приоритетная задача при лечении подагры – предотвратить попадание в организм пуриновых оснований вместе с пищей. Выше мы уже говорили о продуктах, которые провоцируют гиперурикемию. Особенно следует остерегаться употребления мяса молодых животных, которое наиболее насыщено пуриновыми основаниями. [3]
Мясо лучше отваривать или готовить на пару. О майонезе, кетчупе и аджике тоже придется забыть. Рацион следует разнообразить продуктами, богатыми клетчаткой, то есть овощами, фруктами, отрубным хлебом.
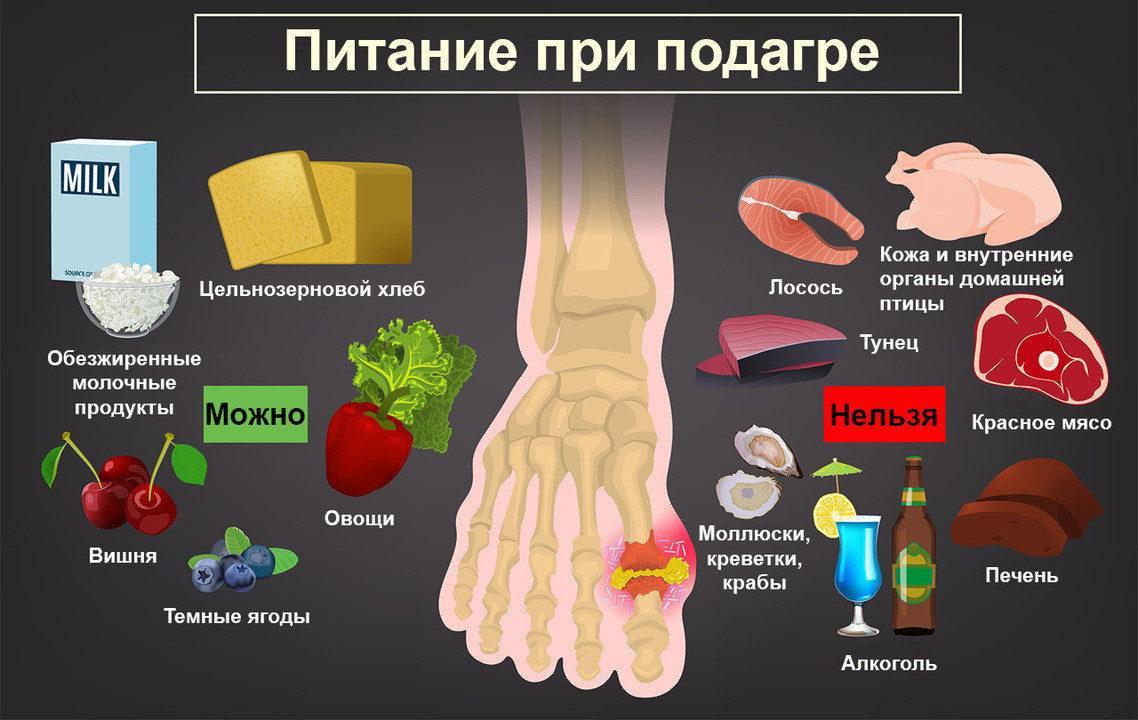
Рекомендуется дробное питание (прием пищи каждые 3-4 часа), при этом мясные и рыбные блюда допускаются не чаще 3 раз в неделю. Не рекомендуется за один прием пищи употреблять более 150 граммов мяса (это примерно 2 котлеты или 1 отбивная среднего размера). Пациенту также показано обильное питье (не менее 2-2,5 литров воды в день).
А что насчет кофе?
При подагре врачи обычно разрешают его пить только в небольших количествах на этапе ремиссии, а в период обострения рекомендуют отказаться. Предпочтение следует отдавать молотому и зерновому кофе, поскольку в растворимом может быть больше различных добавок, ароматизаторов и сахара.
В период обострения от мяса придется отказаться вовсе, ограничиться молочными и молочнокислыми продуктами, фруктами, овощами и овощными супами, а также кашами, приготовленными на воде. Пациенту рекомендована диета №6 по Певзнеру.
Ниже представлена таблица с продуктами, разрешенными и запрещенными в диете №6.
| Группа продуктов | Разрешенные | Запрещенные |
| Мясо | Нежирные сорта (предпочтение отдается говядине и крольчатине) | Жирные сорта, мясо молодых животных, субпродукты, копчености, полуфабрикаты |
| Птица | Курица, индейка | Утка и гусь |
| Рыба | Нежирные сорта (хек, судак, тилапия, треска, плотва, минтай) | Жирные сорта (скумбрия, сельдь, осетр, сом) |
| Молочные продукты | Кефир, ряженка, молоко, творог, нежирный йогурт | Сливки, сыры с плесенью |
| Жиры | Сливочное масло (не более 50 граммов в день), топленое и растительное масло | Животные жиры (сало, смалец) |
| Супы | Овощные или молочные | На мясном бульон |
| Овощи | Любые в свежем виде | Все разновидности консервации |
| Крупы, бобовые, грибы | Любые крупы | Бобовые и грибы |
| Сладости | Мёд, зефир, мармелад | Шоколад, торты, пирожные |
В периоды ремиссии верхняя рекомендованная граница нормы по употреблению белка в сутки составляет 80 граммов, а максимальная калорийность суточного рациона – 2500 ккал. При обострении подагры рекомендуется количество белка снизить до 70 в сутки, а калорийность – до 2000 ккал. Для человека, не склонного к перееданию, это вполне комфортные рамки.
Пример: тарелка гречневой каши с одной котлетой среднего размера содержит примерно 30 граммов белка и 350 ккал, а тарелка ухи из судака – около 15 граммов белка и 140 ккал. Эти цифры могут незначительно варьировать в зависимости от способа приготовления. При этом верхняя граница калорийности суточного рациона по диете Певзнера №6 дана даже с небольшим запасом при соблюдении принципов здорового питания.
Проще говоря, если не переедать и не налегать на сладости, то даже 6-разовый прием пищи позволяет уложиться в необходимый лимит по калориям.
Медикаментозная терапия
Прием медикаментозных препаратов при подагре назначается для нормализации обмена пуриновых оснований и мочевой кислоты, а также для снижения воспалительных явлений и болевого синдрома.
1. Противовоспалительные (колхицин, индометацин, фенилбутазон, преднизолон). Снимают воспаление и частично снижают болевой синдром.
2. Противоподагрические (аллопуринол, бензбромарон, фебуксостат, пеглотиказа). Блокируют обратное всасывание мочевой кислоты, предотвращая тем самым отложения уратов. Растворяет уже сформировавшиеся кристаллы моноурата натрия.
3. Калийсберегающие диуретики (эплеренон, спиронолактон). Помогают быстрее выводить мочевую кислоту из организма. Назначаются только при отсутствии патологий со стороны почек.
Для местного обезболивания и снятия воспаления применяются мази и аппликации на основе диметилсульфоксида и диклофенака. В период ремиссии показана физиотерапия: УВЧ, аппликации парафина и озокерита, электрофорез с обезболивающими препаратами.
Прогноз и профилактика
При своевременно начатом лечении и соблюдении пациентом всех врачебных предписаний прогноз благоприятный. Его могут отягощать такие факторы, как поздно начатое лечение, некорректный выбор препаратов и несоблюдение пациентом правил здорового питания. Наибольшую опасность для жизни пациента представляют осложнения со стороны почек.
В рамках профилактики необходимо соблюдать следующие меры:
Заключение
Подагре подвержены люди, страдающие нарушением выведения мочевой кислоты из организма и ферментопатией. Ключевую роль в лечении этого заболевания играет соблюдение специальной диеты с ограничением мяса, животных жиров и алкогольных напитков.