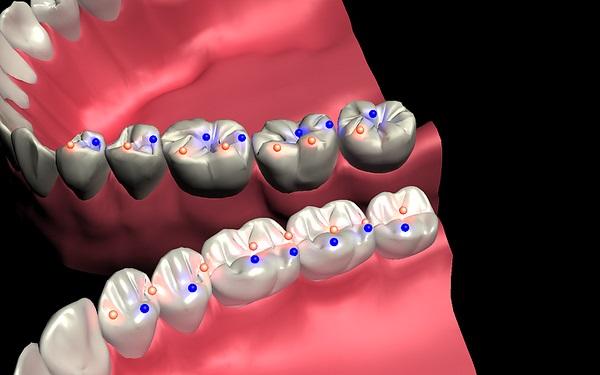
компенсация окклюзионных нагрузок при реставрации обеспечивается
Стоматологическая поликлиника № 2
Единые стандарты высокого качества тел. 777-925 Email: info@belstom2.ru
О поликлинке
Нашли ошибку? Выделите текст с ошибкой, нажмите Ctrl+Enter, оставьте комментарий.
Пациентам
Гигиена полости рта
Советы по минимизации окклюзионной корректировки реставраций
Распространенный сценарий: вы очень усердно работаете, старательно воссоздаете окклюзионную поверхность, очень горды результатом во время финишной полимеризации, проводите окончательную обработку реставрации, снимаете коффердам, просите пациента сомкнуть зубы, а затем. «Реставрация слишком высокая». вы начинаете корректировать окклюзионные соотношения, приходится стачивать бороздки и краевые гребни, которые были созданы с таким энтузиазмом, и вы
чувствуете себя угнетенным.
Одна из самых сложных задач при проведении прямой функционально-анатомической реставрации боковых зубов — достижение правильной статической и динамической окклюзии. мы всегда стараемся сделать реставрацию так, чтобы она не нумалась в коррекции, поскольку последняя отрицательно влияет на анатомическую форму В этой статье я даю несколько полезных советов о том, как можно сохранить результаты ваших усилии в построении прекраснои окклюзионнои поверхности.
Совет N21. Регистрируйте контакты перед началом работы.
Используйте тонкую артикуляционную бумагу (12 или 20 микрон) на самом первом этапе протокола реставрации еще до анестезии. этот способ поможет вам увидеть, где находятся контактные точки, чтобы в этих областях работать очень аккуратно во время нанесения последнего слоя реставрации. таюке вы можете получить информацию об окклюзии, возможном прикусе и т д. можно быстро сделать и сохранить фотографию с отмеченными точками, чтобы была возможность взглянуть на нее до
завершения реставрации.
Совет N22. Всегда изолируйте больше одного зуба
даже в случаях, когда планирую восстановить только один класс, я ориентируюсь на соседние зубы, которые дают мне информацию о расположении бугров и скатов, форме, наклоне бугра и т д. Чтобы иметь такую возможность, я (почти) всегда накладываю коффердам и на соседние зубы, а иногда и на весь квадрант таким образом можно учитывать все возможные ориентиры на соседних зубах (если они присутствуют). кроме того, достигается лучший обзор и доступ к рабочему полю.
Совет N23. Обращайте внимание на соседние зубы
Анатомия соседних зубов всегда может служить в качестве руководства во время создания реставрации. можно отметить глубину и положение фиссур, высоту и положение бугров, высоту, положение и морфологию краевых гребней, дополнительные мелкие детали, такие как фасетки истирания и т_д_ Если здоров контрлатеральный зуб, он является еще одним источником информации изначальной формы. Зачастую неправильный наклон склонов бугра вызывает преждевременные контакты после завершения реставрации. изоляция целого секстанта позволяет видеть соседние зубы, что дает ориентиры для построения правильных анатомических структур.
Совет №4. Изучите анатомию
Наиболее эффективный способ свести к минимуму окклюзионные поправки –хорошо знать строение зубов, которые вы восстанавливаете. Каждый зуб индивидуален, но все они построены на основе определенных базовых
структур. На фотографии показаны основные характерные черты верхних премоляров.
Лучше всего изучать эти особенности наблюдая за природой. Сделайте фотографии или оттиски естественных зубов, внимательно изучите их и вы найдете сходство. Хорошая тренировка – сфотографировать здоровые зубы и отметить на фотографиях (непосредственно рукой на поверхности изображения) контуры зуба, положение бугров, первичные и вторичные
бороздки. Можно заметить, что у зубов разных пациентов есть сходные базовые характерные черты, которые продиктованы их функцией. Как только вы найдете эти общие закономерности, станет намного проще создавать правильную анатомию реставраций, а необходимость их окклюзионной коррекции резко снизится.
Зубы созданы природой совершенными в функциональном плане: каждая бороздка, фиссура и гребень играют свою роль в функциональных контактах при движении. Если вы знаете эти правила, вы будете знать как восстановить жевательную поверхность и свести к минимуму необходимость возможных исправлений.
Для визуализации функциональных движений противоположных зубов и понимания взаимосвязи между анатомией и функцией, было предложено понятие окклюзионный компас.
Окклюзионный компас на примере нижнего моляра. Центральной зеленой точкой отмечено место контакта с бугром зуба-антагониста. Стрелки показывают перемещения бугров антагониста во время различных жевательных движений нижней челюсти. Если присмотреться внимательно, можно заметить, что каждая фиссура, первичные и вторичные бороздки располагаются на своих местах, предоставляя пространство для движения противоположных бугров, чтобы обеспечить эффективную жевательную функцию.
Первоначальная ситуация на простом примере. Вся боковая область была изолирована коффердамом.
Обработанные полости. Оставшиеся анатомические структуры помогают воссоздать надлежащую анатомию.
Избирательное протравливание эмали.
Совет №5. Контролируйте количество вносимого композита
Даже во время наслоения дентинной массы важно контролировать количество одномоментно вносимой порции. Кроме проблемы полимеризационной усадки и стресса, неправильное количество материала может привести к неточному размеру бугров и положению фиссур, что в результате даст преждевременные контакты по завершении работы. При нанесении эмалевого слоя происходит то же самое, даже более выраженно.
Совет №6. Не выходите за края полости
По опыту автора, большинство прямых реставраций выходят за пределы границ полости. Поскольку эта поверхность зуба не обработана адгезивом, по сути, она более восприимчива для вторичного кариеса и изменения в цвете. Кроме того, переполнение полости часто вызывает преждевременные контакты во время статической и динамической окклюзии. Эту проблему может быть трудно контролировать, так как после полимеризации адгезива края полости тяжело визуализировать.
Schlichting и др. описывают технику, которая помогает избежать описанной ошибки, но ее трудно применять во время ежедневной работы. Однако с хорошим увеличением и несколько повышенным вниманием пределы полости можно рассмотреть и расширение окончательного эмалевого слоя можно контролировать.
Законченная реставрация после предварительной полировки.
Сразу после снятия коффердама.
Проверка окклюзии. Необходимы минимальные корректировки, не влияющие на анатомию.
Оценка влияния окклюзии в системе жевательного аппарата при планировании и проведении восстановительной терапии
М. М. Соломонюк
к. м. н., врач — ортодонт, частная практика ( Киев )
В последнее десятилетие особо актуальной становится роль окклюзии, что связано со значительным прогрессом в развитии рынка стоматологических технологий. Появление новых методов и методик по восстановлению и замещению утраченных зубов и зубных рядов диктует необходимость в более глубоком понимании окклюзии и ее влияния на стабильное состояние зубов, периодонта и височно-нижнечелюстного сустава (ВНЧС) после проведенного ортопедического или реставрационного восстановления.
Это выводит значение окклюзии в современной стоматологии на принципиально новый уровень.
Длительное функционирование выполненных ортопедических конструкций также во многом зависит от правильно созданных окклюзионных соотношений [1].
При проведении исследований эффективности использования несъемных мостовидных конструкций у лиц с заболеваниями пародонта была выявлена положительная динамика состояния пародонтальных тканей. Это проявлялось в случаях моделирования окклюзионных соотношений, позволяющих равномерно распределять окклюзионную нагрузку, направленную вдоль длинной оси зуба и не превышающую резервные силы пародонта [4]. Долговечность функционирования ортопедических конструкций на имплантатах также связывают с созданием окклюзионной модели, способной эффективно и равномерно распределять жевательные нагрузки на опорный аппарат [5].
К сожалению, в настоящее время повышенное стремление стоматологов к достижению высокого косметического результата зачастую приводит к менее внимательному отношению к окклюзии. Изготовление цельнокерамических и металлокерамических конструкций с окклюзионными несоответствиями часто приводит к поломкам зубных протезов и стираемости антагонирующих с ними естественных зубов. [6].
Результаты исследований, проведенных Okeson et al [7], также подтверждают, что длительное использование ортопедических конструкций может быть достигнуто только при наличии баланса между межбугорковым положением зубов (МБП) и мышечно-скелетным положением суставных головок в ямках. При нарастании несоответствия между составляющими ВНЧС и МБП увеличивается риск развития внутрисуставных нарушений.
В ходе проведенных исследований пациентов, которым был поставлен диагноз «невралгия тройничного нерва», установлено, что в 70 % случаев у них выявлена инфраокклюзия в области жевательных зубов, обусловленная неудачным протезированием или ортодонтическим лечением [8].
Многие авторы тщательно изучали влияние аномальной окклюзионной нагрузки при наличии адекватного объема поддерживающих структур (в случае отсутствия пародонтита). Практически все исследователи согласны с тем, что травматическая окклюзионная нагрузка не может вызвать пародонтита, но ускоряет развитие этого заболевания при сочетанном влиянии воспалительного процесса и окклюзионных факторов [9].
Целесообразность восстановления окклюзионных поверхностей жевательных зубов композитными реставрациями активно обсуждается в последнее время [12]. Восстановление полноценных окклюзионных соотношений композитными реставрациями затруднено, а иногда практически невозможно в силу ряда причин, которые мы рассмотрим ниже.
Физиологическое распределение окклюзионной нагрузки, т. е. вдоль оси зуба, достигается при двух типах межбугорковых контактов-антагонистов: контакт между противоположными скатами или между кончиком опорного бугорка и противоположной ямкой [13]. Для достижения вышеуказанных окклюзионных контактов в МБП композитные реставрации должны как можно более правильно воспроизводить анатомию окклюзионных поверхностей с правильно сформированными бугорками, гребнями и бороздками [14]. Однако даже при наличии у клинициста самых искусных мануальных навыков провести точную моделировку окклюзионной поверхности зубов в полости рта невозможно, поскольку затруднены манипуляции композитным материалом, создание правильной анатомии окклюзионной поверхности, соотношения с зубами-антагонистами. Ограниченные доступ и визуализация в полости рта, слюна, блестящие поверхности реставрационного материала затрудняют точную маркировку контактов с помощью артикуляционной бумаги, что делает невозможными правильную оценку и коррекцию окклюзионной поверхности композитной реставрации. Кроме того, нейромышечная система пациента может привычно направлять нижнюю челюсть в сторону от препятствий, что усложняет их выявление [15, 16].
Нарушение формирования указанных типов межбугорковых контактов приводит к нестабильной окклюзии или к занижению реставраций.
Долговечность функционирования конструкций на имплантатах также связывают с созданием окклюзионной модели, способной равномерно распределить нагрузки.
Формирование нестабильной окклюзии в дистальных отделах вызывает развитие чрезмерной окклюзионной нагрузки как на передние, так и на жевательные зубы, приводя к частым сколам реставраций в области жевательных зубов. При занижении реставраций формируются нестабильные контакты в МБП, что приводит к смещению и наклону зубов [17]. Однако данное состояние после проведенного лечения не встречается довольно часто благодаря адаптационной способности зубов, пародонтальной связке, нейромышечной системе и височно-нижнечелюстному суставу. Иначе в переделке композитных реставраций нуждался бы каждый второй пациент.
Перед проведением и в процессе ортопедического или ортодонтического лечения, которое будет сопровождаться изменением или восстановлением окклюзии, необходимы тщательный сбор анамнеза и проведение клинического внутри- и внеротового обследования, рентгенографии [18, 19]. Однако клиническое исследование окклюзии не всегда позволяет получить объективную картину для выявления окклюзионной патологии, препятствия при движениях нижней челюсти могут быть замаскированы в результате адаптации нейромышечной системы [20].
Поэтому для адекватной оценки и планирования лечения необходим анализ моделей в артикуляторе, который дает возможность воспроизводить трехмерную модель движений нижней челюсти относительно верхней с учетом индивидуальных особенностей пациента. Для воссоздания оптимальных контактов в МБП при изготовлении ортопедических работ в зуботехнической лаборатории возникает необходимость обязательного использования артикуляторов.
Артикуляторы представляют собой механические устройства, имитирующие верхнюю и нижнюю челюсти и ВНЧС.
В зависимости от способности артикуляторов имитировать движения нижней челюсти существующие артикуляторы можно разделить на три основные группы [21, 22]:
Появление новых методов и методик по восстановлению и замещению утраченных зубов и зубных рядов диктует необходимость в более глубоком понимании окклюзии.
Возможности окклюдаторов в настоящее время для выполнения протезных работ ограничены настолько, что они не представляют собой ни диагностической, ни практической ценности. Окклюдаторы позволяют провести только шарнирное раскрытие вокруг горизонтальной оси, расстояние которой от моделей челюстей определяется произвольно и не соответствует расстоянию между ВНЧС пациента и зубами. Данные устройства не позволяют воспроизводить биомеханические особенности движения нижней челюсти, кроме МБП, и поэтому не могут быть использованы для окклюзионной диагностики и изготовления значительных протезных конструкций [23].
Использование окклюдаторов допустимо исключительно при изготовлении вкладок, накладок и одиночных коронок, однако требуется обязательная коррекция выполненных работ в полости рта для устранения препятствий при боковых и протрузионных движениях.
Нерегулированный артикулятор позволяет воспроизвести боковые и протрузионные движения нижней челюсти, однако при этом параметры различных соотношений, заложенных в нем, определяются эмпирически, с учетом средних значений. Это не позволяет воспроизводить в полной мере индивидуальные анатомические особенности движений нижней челюсти. Подобные артикуляторы показаны для изготовления одиночных коронок, вкладок, а также незначительных по протяженности провизорных реставраций [24, 25].
Полурегулируемые артикуляторы могут быть использованы для анализа окклюзии при планировании и прогнозировании ортодонтического лечения, диагностического воскового моделирования, изготовления обширных провизорных реставраций и большинства ортопедических работ. Данный тип артикуляторов позволяет наиболее полно проводить имитацию боковых и протрузионных движений нижней челюсти. Кроме того, использование лицевых дуг позволяет перенести индивидуальные лицевые параметры каждого пациента в артикулятор [26].
Полностью регулируемые артикуляторы на основании данных пантографии позволяют с высокой степенью точности воспроизводить различные движения нижней челюсти и проводить восстановительное лечение в особо сложных клинических случаях [27].
Важным этапом для планирования лечения, которое должно быть направлено на создание правильного расположения окклюзионных контактов, полноценное функционирование ВНЧС и синхронизацию активности жевательной мускулатуры, является выбор положения нижней челюсти — в центральной окклюзии (конформативный подход) или в центральном соотношении (реорганизующий подход восстановительной терапии) [28].
С мещение нижней челюсти в дистально-верхнем направлении из ЦО, при котором один или более жевательных зубов контактируют с одноименными антагонистами на скатах вместо фиссурно-бугоркового контакта, как в ЦО, называется центральным соотношением (ЦС). Суставная головка нижней челюсти расположена ближе к поверхности суставного бугорка.
Положение нижней челюсти при наличии фиссурно-бугоркового контакта в центральном соотношении называется задней контактной позицией (ЗКП), или окклюзией в центральном соотношении (ОЦС). Положение суставной головки аналогично таковому в ЦС [29].
Этап планирования выбора между конформативным и реорганизующим подходами необходимо начинать с определения МБП, для того чтобы оценить стабильность в области жевательных зубов, т. е. наличия одновременных контактов между жевательными зубами с распределением окклюзионной нагрузки вдоль оси зубов [30].
При условии стабильности МБП и отсутствия у пациента гиперактивности жевательной мускулатуры, бруксизма, а также патологии ВНЧС протезирование проводят с использованием конформативного подхода (положение нижней челюсти в ЦО). Установление нижней челюсти в ЦО предпочтительно при восстановлении отдельных зубов и протезировании небольших дефектов зубных рядов. В случаях, как было отмечено выше, когда оставшиеся зубы имеют стабильное с точки зрения окклюзии соотношение с антагонистами. При этом исходное положение ЦО остается неизменным [31].
Физиологически ЦС является исходной точкой функционирования нижней челюсти. У 90 % людей при сжимании зубов происходит привычное соскальзывание нижней челюсти из ЦС в ЦО, и только у 10 % пациентов ЦС совпадает с ЦО. Некоторые исследователи считают, что именно наличие окклюзионных препятствий при соскальзывании нижней челюсти из ЦС в ЦО является основным этиологическим фактором бруксизма и других нарушений в работе зубочелюстного аппарата [32].
Таким образом, проведенный анализ влияния окклюзии на состояние жевательного аппарата при планировании и проведении восстановительной терапии позволяет сформулировать следующие клинические выводы:
Неадекватное создание окклюзионных соотношений выполненных ортопедических конструкций может приводить к стираемости и частым сколам цельнокерамических и металлокерамических конструкций. Кроме того, чрезмерная окклюзионная нагрузка может создавать травматическую окклюзию и быть пусковым механизмом в развитии дисфункции ВНЧС и других заболеваний.
Для эффективного восстановления окклюзионной поверхности жевательных зубов более предпочтительно использование вкладок, нежели композитных реставраций, а при значительном разрушении твердых тканей зуба воспроизвести полноценную окклюзионную поверхность возможно только с помощью коронок, изготовленных в артикуляторе.
Для полноценной функциональной диагностики и выполнения ортопедических конструкций, позволяющих полноценно восстанавливать окклюзионные соотношения, необходимо использовать полурегулируемые артикуляторы с лицевой дугой. В сложных клинических случаях показано использование полностью регулируемых артикуляторов.
При протезировании незначительн ы х по протяженности дефектов зубных рядов, когда оставшиеся зубы находятся в стабильном окклюзионном соотношении с антагонистами, показано использование конформативного подхода. В случаях протезирования большого количества утраченных зубов, отсутствия стабильности в области жевательных зубов-антагонистов, наличия окклюзионной патологии рекомендуется проведение реорганизующего подхода восстановительной терапии.
Основы окклюзии и биомеханики челюстей: новый взгляд на старые концепции
Глубокое понимание основ окклюзии и биомеханики челюстей является одной из самых главных и необходимых составляющих для обеспечения комплексной реабилитации пациента в стоматологической практике. Знание принципов проведения дифференциальный диагностики болевых ощущений, планирования будущего ятрогенного вмешательства, а также алгоритмов лечения протетических нарушений обеспечивает врача всеми необходимыми инструментами для дальнейшей нормализации стоматологического статуса пациента.
Без понимания того, насколько значимым является понятие окклюзии не только при патологии, но и в состоянии стабильной и адекватной функции, врачу-ортопеду в ходе своего каждодневного приема попросту не обойтись. Формирование соответствующих окклюзионных схем основано на перераспределении действующих сил, ведь, по сути, именно из-за превышения показателей таковых и возникают заболевания, патологии и дисфункции элементов зубочелюстного аппарата.
Окклюзионные нарушения могут проявляться в виде различных структурных повреждений стоматологического статуса, таких как патологическая стираемость, переломы, преждевременный износ реставрационных конструкций. Кроме последних, функциональные патологии характеризуются подвижностью зубов, потерей объемов мягких и твердых тканей, мышечными болями, а также болями и шумами в области суставов (так называемое клацанье), ограничением и нарушением движений нижней челюсти, ремоделирующимися изменениями костной ткани в структуре височно-нижнечелюстного соединения. В подобных случаях у пациентов формируются так называемые парафункциональные привычки, о наличие которых он сам не знает. Клинически признаки таковых проявляются чрезмерной стертостью собственных зубов и имеющихся в полости рта разных видов восстановительных конструкций.
Существуют различные мнения относительно взаимосвязи между состоянием окклюзии и нарушениями височно-нижнечелюстного состава. Согласно данным наиболее обширных обзоров литературы, подобные ассоциации выражены достаточно слабо, о чем свидетельствует также тот факт, что при коррекции окклюзионных соотношений предупредить развитие и прогрессирование патологий сустава удается далеко не всегда. Исходя из имеющихся данных, можно сделать следующие заключения: только отсутствие травматичных окклюзионных повреждений, которые проявляются действием чрезмерно высоких парафункциональных сил, превышающих адаптационные возможности организма, обеспечивает полную профилактику возникновений патологий и дисфункций, или же наличие таковых в допустимом адаптационном диапазоне. Данное заключение является доказательным, независимо от того, насколько идеальными, или неидеальными, являются окклюзионные схемы каждого конкретного пациента. С другой стороны, при длительном действии чрезмерных окклюзионных сил развитие соответствующих дисфункций и заболеваний происходит вне зависимости от особенностей той или иной окклюзионной схемы. Соответствующие патологические виды прикуса только еще больше усугубляют протекание смежных протетических заболеваний.
Из вышесказанного следует, что если врач полностью ознакомлен со спецификой окклюзионных движений у конкретного пациента, а также понимает их влияние на состояние мягких и твердых тканей, мышц и сустава, то он может обеспечить формирование таких окклюзионных схем, которые являлись бы наиболее стабильными и наименее травматичными для каждого конкретного пациента. Другими словами, понимание основ окклюзии помогает врачам не только планировать будущее вмешательство, но и прогнозировать функциональную реабилитации протетически скомпрометированных больных. Главным соединяющим звеном между патологией височно-нижнечелюстного сустава, состоянием окклюзии и функциональным нарушением зубочелюстного аппарата является повторяющееся действие чрезмерной окклюзионной нагрузки, выходящей за пределы адаптационного диапазона организма. Исходя из этого, автор считает ошибочным отделять динамику приложения силы на ткани человека от нарушений и заболеваний, развивающихся в тех же тканях – ведь по сути эти процессы имеют косвенный причинно-следственный характер.
Вопрос состоит в другом: какая же истинная связь между имеющейся парафункцией, состоянием окклюзии и функциональными отклонениями зубочелюстного аппарата. Для того, чтобы понять, как функционирует челюсть и с чего начинается окклюзия, нужно детально повторить анатомию жевательных мышц, височно-нижнечелюстного сустава, и, конечно же, зубов с учетом функциональных параметров каждой из вышеупомянутых составляющих. После разбора анатомии следует сосредоточится на том, как вообще формируется соотношение между верхней и нижней челюстями, учитывая возникновения статичных и динамичных контактов между поверхностями зубов-антагонистов. После этого полученные в ходе анализа данные можно имплементировать в план будущего ятрогенного вмешательства, направленного на устранение структурных нарушений зубных рядов и эстетических проблем, при этом обеспечивая не только функциональный комфорт зубочелюстного аппарата, но и стабильность достигнутых результатов комплексной реабилитации.
В ходе анализа особенностей анатомии и межчелюстных соотношений, врачи должны искать ключевые параметры каждой из этих составляющих, на основе которых в дальнейшем они будут принимать решение относительно того или иного возможного плана лечения.
В данной статье автор будет ссылаться на концепцию планирования стоматологического лечения, учитывающую изменения профиля лица в ходе ятрогенных вмешательств и разработанную Frank Spear. При значительном разрушении структуры зубов основные окклюзионные ориентиры попросту теряются, а патология выходить за границы возможной дентально-альвеолярной компенсации. Следовательно, задача клинициста состоит также в том, чтобы восстановить опорные окклюзионные точки межчелюстного соотношения, а потом, уже исходя из стабильности таковых, проводить дальнейшую протетическую реабилитацию. При реализации подхода к лечению с учетом изменений лицевого профиля, удается обеспечить успешную протетическую реконструкцию прикуса, исходя именно из положения опорных окклюзионных ориентиров.
Правила Pankey и понятие оптимальной окклюзии
Доктор L.D. Pankey, являясь пионером и разработчиком комплексных походов к восстановлению зубных рядов, предложил специфическую концепцию, помогающую критично оценить окклюзию как в ходе системной реабилитации стоматологического статуса, так и в процессе повседневного стоматологического приема:
Проанализировав эти особенности, можно заново взглянуть на специфику анатомии зубочелюстного аппарата.
Анатомия височно-нижнечелюстного сустава
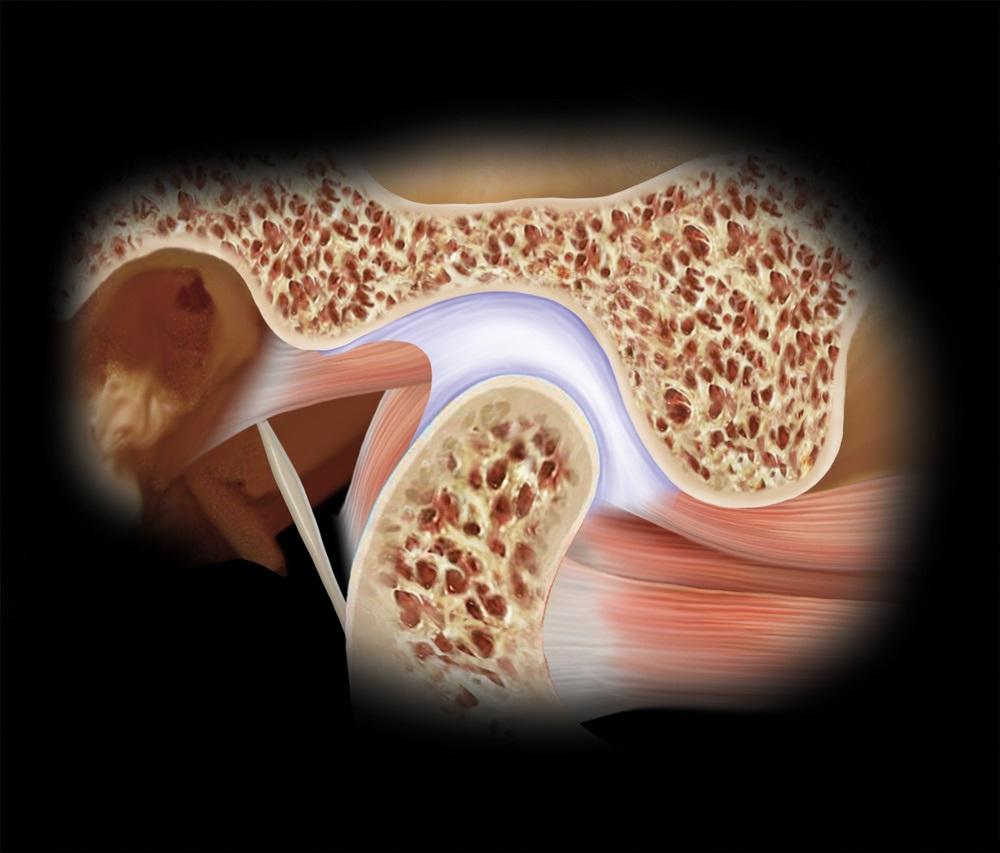
На фото 1 можно увидеть, что мыщелок нижней челюсти очень тесно контактирует с двояковогнутым диском сустава. Эти элементы сустава находятся внутри капсулы, которая позади защищена ретродисковыми связками, а внизу посредством капсулярных связок крепится к шейке мыщелкового отростка. Спереди вышестоящая часть боковой крыловидной мышцы крепится как к диску, так и к шейке мыщелкового отростка, в то время как нижняя часть мышцы присоединяется только к шейке мыщелка. Позади от сустава находится наружный слуховой проход. Кпереди и вверху над мыщелком находится эминенция, а непосредственно над ним – гленоидальная ямка. Суставные поверхности покрыты волокнистым хрящом, который представляет собой гладкую структуру, и поддерживается синовиальной жидкостью. Последняя смазывает поверхности сустава, обеспечивая их питательными веществами и кислородом, а также обеспечивая удаление возможного дебриса. В структуре капсулы количество кровеносных тканей весьма ограничено, или же таковые могут и вовсе отсутствовать.
Фото 1. Классическая диаграмма анатомии височно-нижнечелюстного сустава.
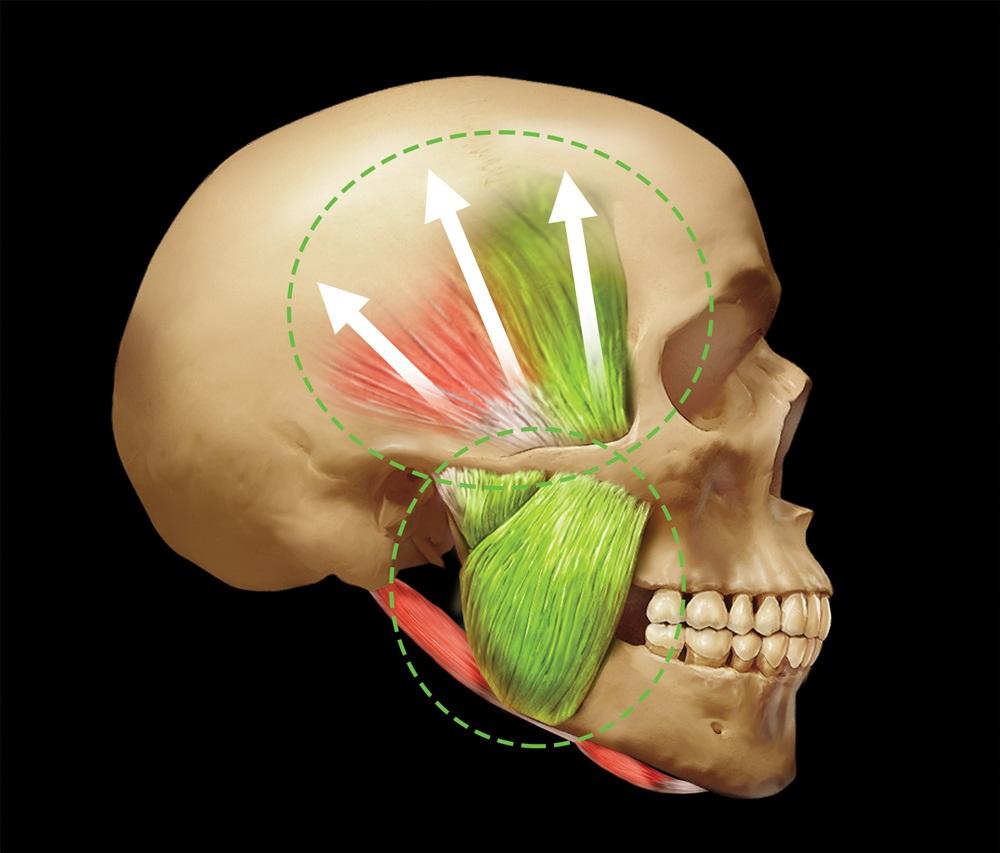
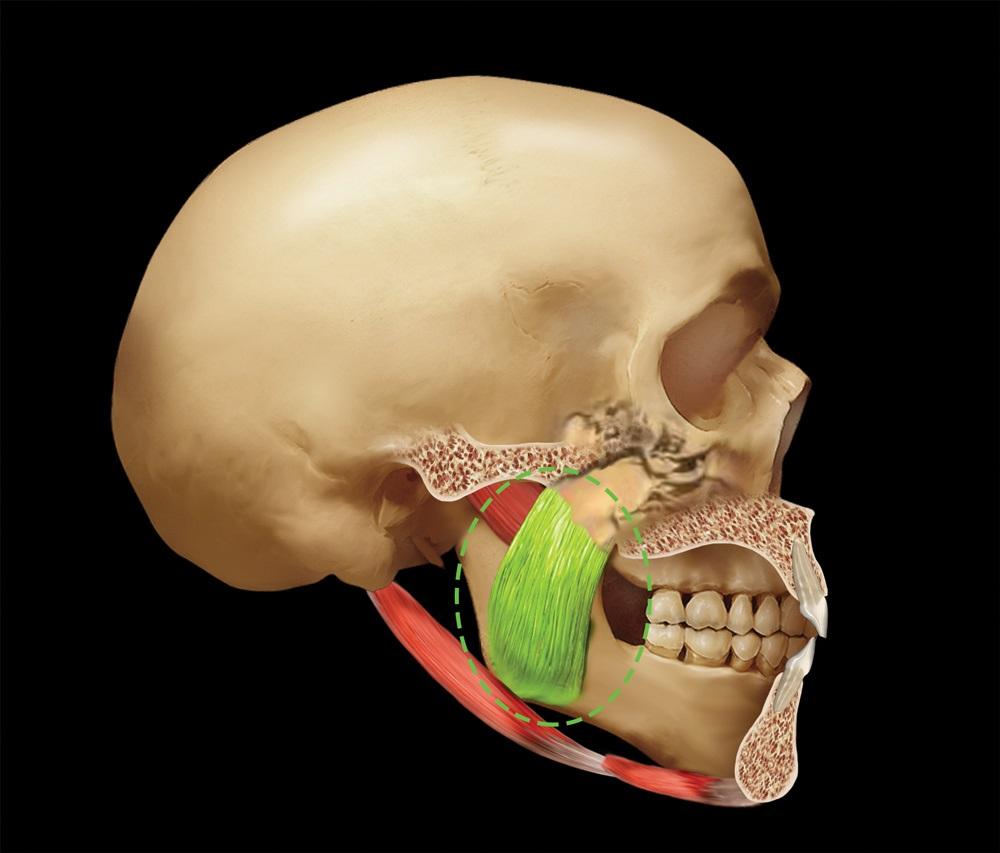
В ходе анализа сустава нужно отметить наиболее важные соотношения его отдельных составляющих. Во-первых, это тесная связь мыщелка / диска / суставной ямки. По сути, они находятся в максимально возможном контакте, что позволяет суставу выдерживать необходимые нагрузки. С другой стороны, такая форма связи элементов обеспечивает анатомическую и функциональную целостность данного органа при динамических движениях нижней челюсти. При отдельных суставных патологиях подобная взаимосвязь нарушается, что приводит к необоротным функциональным изменениям. Очевидно, что вариация параметров размера, объема и формы височно-нижнечелюстного сустава достаточно значительна, и таковые сильно отличаются у разных людей. Исторически сложилось так, что мы предполагаем, что размеры мыщелкового отростка являются относительно стабильными. Однако недавние исследования установили, что размеры данной анатомической структуры могут изменяться и адаптироваться с течением времени и в зависимости от действующих обстоятельств. Ярким примером является увеличение размеров мыщелка при использовании ночных капп. Из-за выдвижения нижней челюсти с целью обеспечить проходимость верхних дыхательных путей, мыщелок также ремоделируется, увеличиваясь в размерах. Таким образом, очевидно, что данная костная структура может не только адаптироваться к функциональным условиям, но и изменять свою форму, увеличиваясь в своих геометрических параметрах. Следовательно, прежде обусловленная стабильность размеров является очень и очень относительной. В качестве первого окклюзионного ориентира врач как раз и может использовать позицию мыщелка в ходе регистрации центрального соотношения, которое является наиболее желательным. Во-первых, центральное соотношение является тем параметром, которое при адекватной технике выполнения можно достаточно точно и легко зарегистрировать. Кроме того, данная позиция структур является повторяющейся, и ее можно восстановить даже при изменении позиции зубов или нарушении контакта между ними. Стабильный сустав в данной позиции обладает возможностью переносить значительные нагрузки, а боковая крыловидная мышца при этом может оставаться в пассивном состоянии даже при сильном сжимание челюстей (фото 2, 3).
Фото 2. Мышцы, поднимающие нижнюю челюсть с правой стороны.
Фото 3. Мышцы, поднимающие нижнюю челюсть с левой стороны.
Анатомия жевательных мышц
Функцию поднятия нижней челюсти обеспечивают три жевательные мышцы. При парафункциональных привычках, по типу бруксизма, эти жевательные мышцы могут развивать значительную силу, действующую на все структуры зубочелюстного аппарата. Жевательная мышца начинается от скуловой дуги и крепится к нижнему краю нижней челюсти. Вектор силы данной мышцы направлен вверх и вперед. Толщина поперечного сечения жевательных мышц обосновывает тот факт, почему именно они могут развивать наиболее значительные показатели силы, располагаясь кпереди от височно-нижнечелюстного сустава. Височная мышца начинается в области височной ямки и глубокой части височной фасции. Она направляется медиальнее скуловой кости и образует сухожилие, которым крепится к венечному отростку нижней челюсти, а также проходит в область ретромолярной ямки дистальнее последнего моляра нижней челюсти. Поскольку мышца по своему ходу расщепляется, векторы действия ее силы также расходятся: передняя составляющая направлена кверху и слегка кпереди, в то время как задняя – кверху и кзади. Данную особенность следует учитывать при диагностике болевых симптомов, возникающих в области данной конкретной мышцы.
Медиальная крыловидная мышца состоит из двух головок: основная часть мышцы начинается непосредственно над медиальной поверхностью боковой крыловидной пластинки, в то время, как поверхностная головка – от верхнечелюстного бугра и пирамидального отростка небной кости. Волокна данной мышцы направляются вниз латерально и кзади, и посредством сухожилия вплетаются в нижнюю и заднюю части медиальной поверхности угла и ветви нижней челюсти. Вставные волокна соединяют данную мышцу с жевательной, формируя общие сухожильные стропы, что позволяет обоим мышцам совместно выполнять функцию поднятия нижней челюсти.
Все вышеперечисленные анатомические факторы определяют вектор направления сил при активации вышеупомянутых мышц. Во-первых, направления силы всех троих мышц формируют позицию мыщелка в суставной ямке: кпереди и выше напротив возвышения и немного медиально, так чтобы медиальный полюс мыщелка являлся наиболее несущей стороной сустава. Другими словами, если исключить действие межзубных контактов, то именно данные мышцы определяют наиболее верхнюю позицию мыщелка, тем самым обеспечивая тесный контакт между мыщелком, диском и суставной ямкой. Двубрюшная мышца является одной из основных мышц, обеспечивающих опускание нижней челюсти и открывание рта. Она начинается в области сосцевидной выемки, в ходе своего пути образует сухожилие, и заканчивается на нижней границе нижней челюсти вблизи симфиза со стороны двубрюшной ямки. Поскольку данная мышца обеспечивает опускание челюсти, возникновение болевых ощущений в данной области является довольно необычным симптомом. Боковая крыловидная мышца смещает нижнюю челюсть в боковом направлении, а также вперед. Верхняя головка данной мышцы начинается от подвисочного крыла клиновидной кости, а нижняя – от боковой крыловидной пластинки. Мышца вплетается двумя пучками в шейку мыщелкового отростка и суставной диск. Часть ее функции заключается в координации положения диска относительно мыщелка для поддержки желаемого функционального соотношения, но, кроме того, она обеспечивает поддержку нижней челюсти в эксцентричной позиции во время интенсивного сжимания челюстей или бруксирования, когда для достижения максимальной интеркуспидации при существующих контактах зубов требуется соответствующий сдвиг челюсти. Три основных мышцы, поднимающие челюсти, развивают гораздо большую силу, нежели боковая крыловидная мышца, следовательно, она должна обеспечивать достаточное сокращение для того, чтобы противодействовать вышеупомянутым мышцам-элеваторам. При несоответствии данных параметров возможно возникновение болезненных ощущений и даже спазмов, которые свидетельствуют о нарушении мышечной функции.
Соотношение боковых зубов
Первое правило Pankey утверждает, что при позиции обоих мыщелков в центральном соотношении в области задних зубов формируется одновременный и равномерный контакт, в то время как фронтальные зубы контактируют или немного меньше, или в аналогичной степени (фото 4, 5).
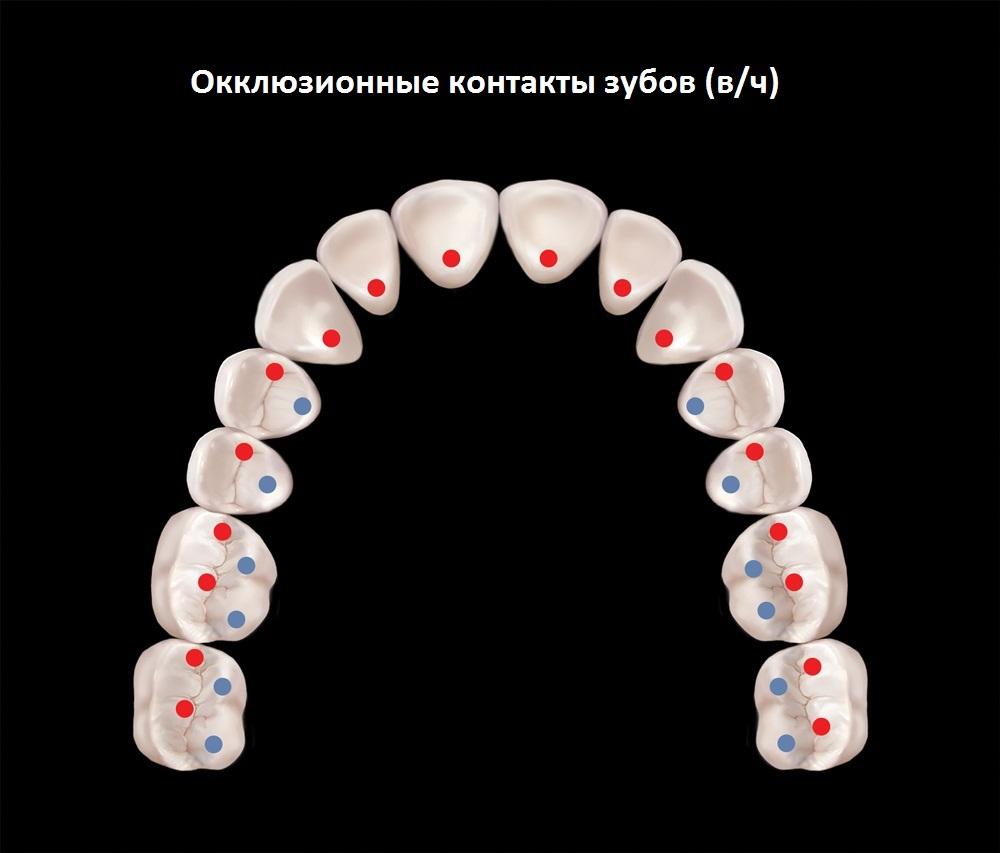
Фото 4. Контакты зубов на верхней челюсти.
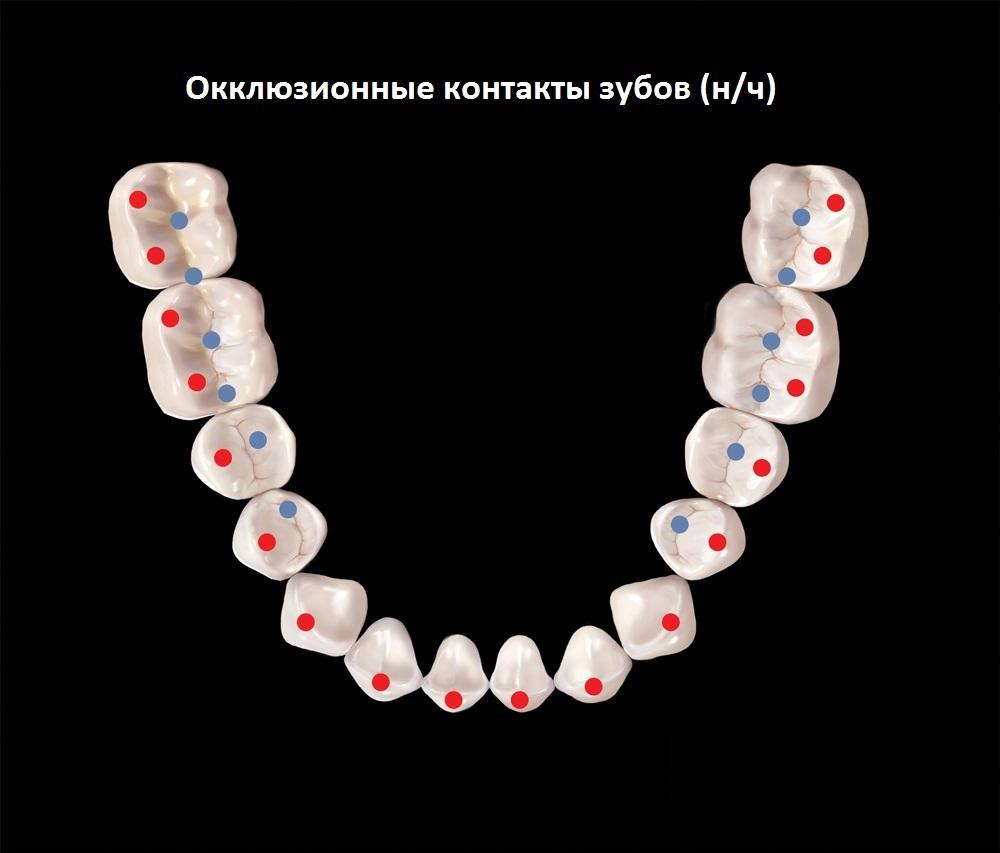
Фото 5. Контакты зубов на нижней челюсти.
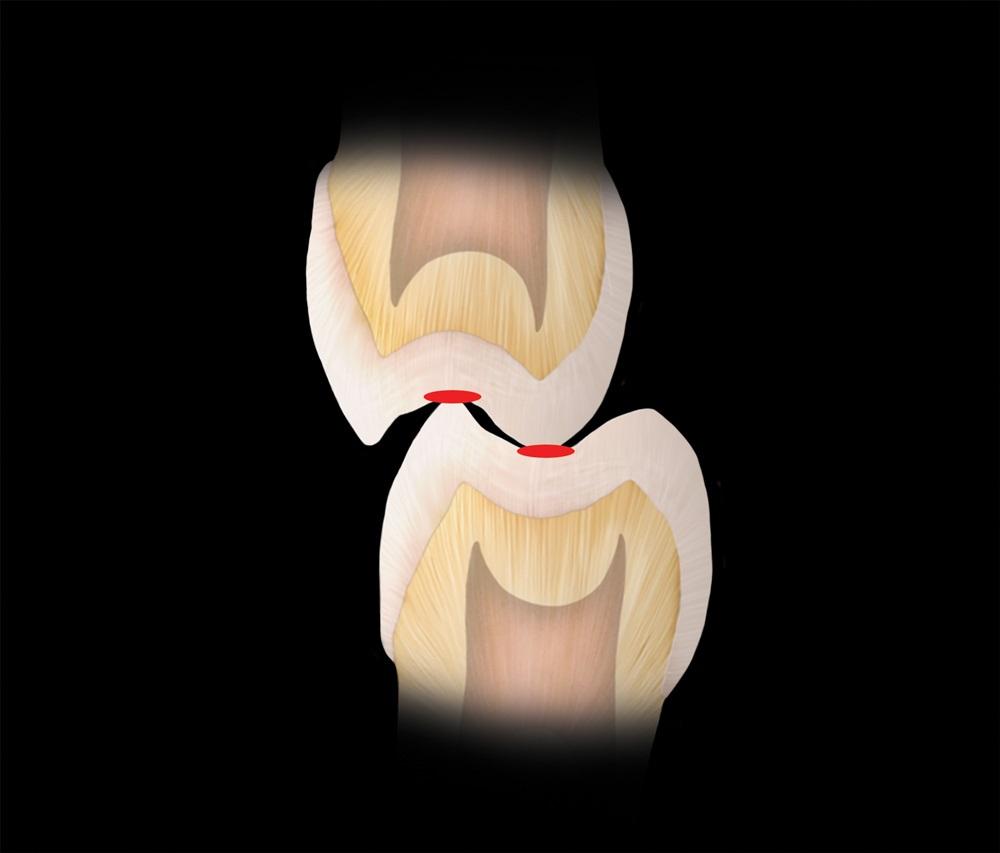
По сути, каждый тип окклюзионной схемы, независимо от позиции мыщелков, предполагает достижения множественного контакта зубов. При подобном соотношении, сила прикуса распределяется более равномерно по большему количеству поверхностей зубов. Кроме того, при максимальном контакте не требуется активации боковых крыловидных мышц, для того чтобы удерживать нижнюю челюсть в необходимом эксцентричном положении. С другой стороны, при обеспечении одновременного контакта бугорков зубов с плоскими накусочными площадками, можно гарантировать направление действующей силы вниз по длинной оси зубов, исключая влияние отклоняющихся боковых составляющих (фото 6).
Фото 6. Области контакта бугров.
Именно последние провоцируют различные структурные повреждения зубов, реставраций, мягких тканей и костного гребня. И наконец при адекватном контакте задних зубов обеспечивается оптимальное распределение функционально-действующих сил мышц, поднимающих нижнюю челюсть, на оба височно-нижнечелюстных сустава. При обеспечении контакта лишь в области резцов, на оба сустава передается 60% всей силы, формирующейся мышцами, поднимающих нижнюю челюсть, в то время как при контакте вторых моляров данная цифра уменьшается до 5%. Контакт жевательных зубов является особенно критическим для болезненных и нестабильных суставов.
Оценка функциональной системы
Оценка функциональной системы представляет собой этап диагностики всех условий функционирования зубочелюстного аппарата у каждого конкретного пациента. Начало данного этапа – это анализ того, как пациент разговаривает с врачом, а идея подобного подхода впервые была предложена Bob Barkley, а позже усовершенствована Pankey. Barkley пришел к выводу, что лучше всего, когда какие-либо нарушения у пациента диагностируются не только лечащей командой врачей, но и самым пациентом в ходе диагностических манипуляций. Поэтому анализ анамнеза является ключевым начальным аспектом лечения. Тщательный и комплексный алгоритм осмотра пациента был прецизионно описан William Lockard в его книге «The Exceptional Dental Practice».
Оценка функционального состояния зубочелюстной системы включает в себя диагностику:
Глобальная цель функционального обследования состоит в сборе как можно большего количества данных для того, чтобы определить, является ли состояние зубочелюстного аппарата пациента стабильным или же нет. При нестабильном состоянии системы, врачу нужно определить где произошло структурное повреждение, какая патология могла его провоцировать, и какой вид дисфункции возник в результате. Крайне важно учесть все факторы возможного влияния до того, как будет выставлен окончательный диагноз. Иногда случается так, что определенные нарушения функциональных параметров удается установить лишь в конце диагностического процесса, или даже между визитами пациента, исходя из его собственных жалоб и замечаний, которые возникли во время комплексного обследования. Порядок диагностических манипуляций определяет сам лечащий врач, поэтому тот алгоритм, который представлен в статье автор разработал самолично, базируясь на имеющемся клиническом опыте. Первым этапом диагностики остается оценка функции суставов.
Данный шаг предполагает получение ответов на следующие вопросы:
Позиционирование в положении 12 часов позволяет врачу осмотреть пациента вдоль по длинной оси головы и при этом проанализировать имеющиеся отклонения движений и симметрических соотношений. У взрослых пациентов полное открывание рта превышает 40 мм, а у некоторых пациентов данный параметр даже заходит за 50 мм. Латеральное же перемещение нижней челюсти в норме составляет около 10 мм. При этом врач должен определить, возникают ли болевые ощущения при латеральных движениях? Различаются ли диапазоны боковых движений в какую-то из конкретных сторон? Природа движений нижней челюсти определяться одновременно состоянием мыщелкового отростка, диска, суставной ямки и бугорка, а также стабильностью боковых крыловидных мышц и мышц, обеспечивающих открывание рта. Логично, что движения в поврежденном или нестабильном суставе будут иметь более ограниченный характер, нежели движения при здоровом состоянии зубочелюстной системы. Поэтому оценка исходных параметров движений в суставе является обязательным этапом комплексного диагностического алгоритма. Кроме того, очень важно зарегистрировать положение сустава в позиции центрального соотношения. Автор использует бимануальную технику достижения центрального соотношения, разработанную Доусоном, а также листовой калибратор, «лючиу джиг», а также различные виды фронтальных стопперов. Отсутствие контактов в области задних зубов позволяет мышцам, поднимающим нижнюю челюсть, спозицинировать кондилярную головку более высоко до того, как комплекс диска-ямки сустава не ограничит положение такового. Использование фронтальных стопперов является достаточно надежным методом для регистрации центрального соотношения. Пациента просят высунуть нижнюю челюсть вперед и повторить это несколько раз на позиции фронтального стоппера – таким образом удается добиться активации мышц, понимающих нижнюю челюсть. Первоначальные попытки определения центрального соотношения могут быть неудачными из-за нарушения состояния диска, или отека жидкости внутри капсулы сустава, не говоря уже о возможных спазмах боковых крыловидных мышц. В подобных случаях врачу удастся определить лишь предварительное центральное соотношение. По мере стабилизации суставов и мышц можно будет определить более точные параметры центрального соотношения. Используя те же три вышеперечисленных метода регистрации, врач также может проверить способность суставов переносить прикладываемую к ним силу. Другими словами, врач может установить, является ли имеющееся состояние мыщелка / диска / ямки достаточно стабильным и здоровым, чтобы выдержать силу нормальной функциональной нагрузки или даже условия парафункции? В большинстве случаев к нестабильности сустава приводят такие нарушения как воспаление, поражения диска, нарушения между составляющими поверхностями, а также болевые состояния в области прикрепления латеральной крыловидной мышцы к мыщелку и диску. При повторных протрузивных и ретрузивных движениях пациента с использованием листового калибратора и «лючии джига» можно продиагностировать состояние сустава и боковой крыловидной мышцы. Проверку адаптации к нагрузкам проводят бимануальной техникой, увеличивая восходящую силу надавливания. После диагностики сустава приступают к оценке функции мышц. Данная часть осмотра состоит в том, чтобы определить следующее:
Пальпация каждой из этих мышц несколько отличается, но врач должен пропальпировать максимально возможное их количество. Врачу нужно мягко и медленно увеличивать давление, наблюдая за реакцией пациента, и оценивая при этом их болевую реакцию по шкале 1-2-3 (от легкой до умеренной и тяжелой). Кроме того, врач должен проанализировать относительную толщину поперечного сечения жевательной и височной мышц, поскольку данный параметр является надежным индикатором способности пациента генерировать нагрузки определённой силы во время сжимания челюстей или буксирования. Исходя из имеющихся наблюдений стало известно, что пациенты с меньшим углом нижней челюсти, как правило, имеют более толстые жевательные мышцы, что, в свою очередь, позволяет им генерировать большую силу во время функции.
И наконец врачу нужно определить характер контактов зубов при различных соотношениях челюстей для окончательного понимания функционального состояния пациента. Сначала нужно определить первый контакт при центральном соотношении, который будет считаться критической точкой отсчета, даже если пациент не дошел до стадии восстановления центрального соотношения. Для данной манипуляции автор использует бимануальную технику и листовой калибратор. Кроме того, с той же целью можно использовать «лючиу джиг», депрограммируя жевательные мышцы пациента, после чего приступить к бимануальной технике с прогрессирующим нарастанием толщины листов калибратора: именно так удается оценить верхнее движение мыщелка вглубь суставной ямки, и как следствие – область возникновения наиболее раннего контакта в области зубов. Данная манипуляция помогает клиницисту сформировать представление о необходимости коррекции соответствующих вертикальной и горизонтальной составляющих, для того чтобы достичь максимального контакта зубов-антагонистов. Для выполнения подобной коррекции может понадобиться использование различных методов лечения, при этом параллельно нужно оценить, будет ли подобное вмешательство настолько эффективным, чтобы компенсировать все предполагаемые в ходе его реализации изменения зубочелюстного аппарата, или выполнение такового в общем комплексе будет считается нецелесообразным.
Выводы
Понимание анатомии суставов, мышц и зубных рядов, а также их взаимосвязи, помогает врачу объективно оценить параметры прикуса и функции зубочелюстного аппарата. Данные знания определяют адекватность выбора того или иного подхода к лечению, исходя из специфики клинических условий каждого конкретного пациента. Определение сил, генерируемых во время функции и парафункциональных состояний, является ключевым этапом в диагностике и решении основных клинических проблем, связанных с нарушением окклюзии и формирующих ее составляющих. В последующей статье будут рассмотрены особенности соотношения передних зубов и динамика движения нижней челюсти при нарушениях прикуса и различных дисфункциях, в том числе и при патологическом стирании зубов. Кроме того, концепции планирования лечения, исходя из изменений внешнего вида пациента, остаются перспективными в структуре алгоритмов восстановления артикуляционных схем, помогая при этом уменьшить деструктивное влияние чрезмерно действующих сил на состояние всей функциональной системы.