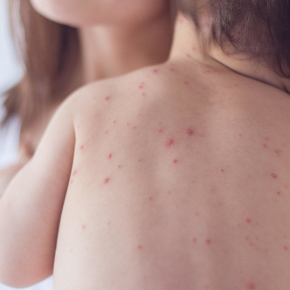
Пиодермия как лечить
Пиодермия как лечить
Пиодермия
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность. Если пиодермия протекает с вовлечением глубоких слоев кожи, то после нее остаются стойкие рубцовые и пигментные изменения.
МКБ-10
Общие сведения
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность.
При неосложненных пиодермиях поражения кожи неглубокие и после выздоровления кожный покров полностью восстанавливается; если пиодермии принимают хроническое или затяжное течение, в процесс вовлекаются глубокие слои кожи, то остаются рубцы и пигментные пятна.
Причины пиодермий
На коже человека постоянно присутствует большое количество микроорганизмов, какие-то из них являются нормальной микрофлорой кожи, какие-то сапрофитной и транзиторной микрофлорой, которая при снижении защитных функций кожи способна вызывать пиодермии. В результате жизнедеятельности микроорганизмы выделяют ферменты, эндо- и экзотоксины, что и вызывает местную реакцию в виде пиодермий.
В патогенезе пиодермий важное место занимают условия труда и особенности кожи человека, возраст и состояние иммунной системы; снижение иммунологической реактивности человека и несоблюдение личной гигиены увеличивает вероятность возникновения пиодермий. В большинстве случаев пиодермии вызывает сапрофитная микрофлора, а потому пациенты не представляют опасности для окружающих.
Микротравмы, стрессовые ситуации, перегревание или переохлаждения являются факторами, которые снижают защитные функции кожи и повышают вероятность пиодермий; в группу риска попадают люди, страдающие сахарным диабетом, патологиями пищеварительной системы, нарушениями функции кроветворения и витаминного баланса, ожирение и истощение также угнетают местный иммунитет.
Кожа, склонная к выработке излишнего количества кожного сала, что случается при нарушениях ЦНС, наиболее уязвима для пиококков, так как изменение химического состава кожного сала снижает стерилизационные свойства кожи. Изменение гормонального фона или прием корткостероидов приводят к общим заболеваниям, которые являются предрасполагающими к пиодермиям.
Классификация пиодермий

Глубокие стафилодермии проявляются в виде глубоких фолликулитов, гидраденитов, фурункулеза и карбункулеза. Глубокие воспаления кожи стрептококковой инфекцией заканчиваются язвенными поражениями кожи, протекающими по типу эктимы вульгарной. Язвенно-вегетатирующие хронические формы глубоких пиодермий чаще всего вызываются смешанной микрофлорой.
Лечение пиодермии

Кожу вокруг пораженного участка обрабатывают спиртовыми растворами анилиновых красителей и дезинфектантами, хороший эффект оказывает салициловая кислота и раствор перманганата калия. Несмотря на то, что контакт с водой запрещен, ежедневно нужно тщательно мыть руки и обрабатывать ногти 2% раствором йода, чтобы предотвратить распространение инфекции, а также протирать здоровую кожу влажной губкой.
Питание в период лечения должно быть сбалансированным, лучше перейти на молочно-растительную диету, полностью исключить из меню экстрактивные вещества и алкоголь, ограничить употребление соли и простых углеводов. Если пациент ослаблен, имеет сопутствующие заболевания или пиодермия принимает затяжной или хронический характер течения, при присоединении симптомов интоксикации, медикаментозное лечение пиодермии целесообразно проводить антибактериальными препаратами. Перед назначением антибиотика проводят бакпосев отделяемого или соскоба, определяют возбудителя и его чувствительность к препаратам. Антибиотики пенициллинового ряда практически не назначают из-за их низкой эффективности, макролиды и тетрациклины дают хороший терапевтический эффект, но эритромицин и тетрациклин нежелательно применять для лечения детей и беременных.
Лечение комбинированными антибактериальными препаратами и цефалоспоринами (цефотаксим и др) назначают при инфицировании смешанной микрофлорой, так как эти препараты обладают широким спектром действия и устойчивы к изменчивости бактерий. Курс и дозировка препаратов назначаются индивидуально, исходя из тяжести течения пиодермий, обычно прием антибиотиков не должен быть меньше недели. Сульфаниламидные препараты менее эффективны при пиодермиях, но если у пациента непереносимость антибиотиков, то назначают сульфаметоксазол+триметоприм, сульфомонометоксин в нужных дозировках.
Активная специфическая иммунотерапия в сочетании с антибиотикотерапией и местным лечением дает хорошие результаты, особенно при хронических и вялотекущих процессах. Подкожное введение анатоксинов, специфических антигенов, стафилопротектинов два раза в неделю проводят в условиях поликлиники или в стационаре, если пациент находится на госпитальном лечении.
Для стимуляции неспецифического иммунитета прибегают к аутогемотрансфузии, переливанию компонентов крови, ультрафиолетовому облучению крови (УФОК); такие препараты как метилурацил, настойка лимонника и экстракт элеутерококка тоже стимулируют иммунную систему. Если имеются иммунные нарушения, то лечение пиодермий целесообразно проводить с назначением иммуностимуляторов группы препаратов тимуса; препаратов гамма-глобулинов и стимуляторов выработки интерферона. Витаминотерапия показана при всех видах пиодермий.
Профилактика пиодермий
Профилактика как для лиц, у которых нет в анамнезе гнойничковых заболеваний, так и для лиц с рецидивами пиодермий в анамнезе, заключается в соблюдении правил личной гигиены, в организации предупреждающих мер в быту и на производстве. Соблюдение санитарно-технических и санитарно-гигиенических норм на производстве существенно снижают заболеваемость пиодермиями в отдельно взятом учреждении. Кроме того своевременная обработка травм и микротравм позволяет исключить дальнейшее инфицирование ран и развитие пиодермий.
Регулярные профилактические медицинские осмотры с целью выявления хронических заболеваний пищеварительной системы, ЛОР-органов позволяют назначить лечение и не допустить развитие вторичных пиодермий. Для больных сахарным диабетом профилактика пиодермий заключается в более тщательном уходе за кожей, в своевременном ее увлажнении, чтобы не допускать мацерации и образования микротравм, так как при сахарном диабете даже небольшая царапина зачастую становится причиной обширных и глубоких пиодермий.
Терапия пиодермий
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Пиодермии (гнойничковые болезни кожи) являются наиболее распространенными кожными заболеваниями во всех возрастных группах. По-видимому, это обусловлено тем, что возбудители пиодермий – стафилококки и стрептококки – часто обнаруживаются в окружающей человека среде (в воздухе, пыли помещений, а также на одежде, коже человека).
Бактериальные инфекции кожи являются междисциплинарной проблемой, они встречаются в практике хирургов, терапевтов, педиатров, гинекологов.
Пиодермии (от греч. pyon – гной, derma – кожа) составляют обширную группу различных по клиническим формам, течению и прогнозу дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков и подкожной жировой клетчатки (рис. 1).
Заболевания кожи, связанные с деятельностью бактерий, как патогенных, так и условно-патогенных, характеризуются нозологическим многообразием. Инфекционный процесс при пиодермиях порой не ограничивается лишь локальным эффектом – развитием воспаления, но может нанести серьезный урон общему состоянию организма (например, синдромы стафилококкового и стрептококкового токсического шока), приводит к возникновению заболеваний, протекающих без воспалительных явлений (точечный кератолизис) [1, 2].
Возбудителями пиодермии являются в основном стафилококки и стрептококки, относящиеся к грамположительной микробной флоре. Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых пиогенными кокками в процессе их жизнедеятельности (экзотоксины, энтеротоксины, ферменты и др.).
В российской дерматологии общепризнанной является классификация пиодермий, предложенная Jadasson (1949) в модификации А.А. Каламкаряна (1954) и С.Т. Павлова (1957), согласно которой пиодермии в зависимости от возбудителя традиционно разделяют по этиологическому принципу – стафилодермии и стрептодермии, а также смешанные – стрептостафилодермии. По протеканию заболевания выделяют острые и хронические формы; по глубине поражения – поверхностные и глубокие, а по механизму возникновения – первичные и вторичные.
Клинические проявления гнойничковых болезней кожи разнообразны. Наиболее распространенными являются фолликулиты, вульгарный сикоз, фурункул, карбункул, гидраденит, импетиго, хроническая язвенная пиодермия. У грудных детей может развиться эпидемическая пузырчатка новорожденных и др.
Пиодермия часто осложняет зудящие кожные заболевания (так называемая вторичная пиодермия), особенно чесотку, экзему, нейродермит, атопический дерматит. Нередко вторичная пиодермия наблюдается при пузырчатке, опоясывающем герпесе, микозах, язвенно-некротическом ангиите.
Лечение гнойничковых заболеваний кожи остается одним из актуальных вопросов терапии дерматозов [3].
Лечение пиодермий всегда должно быть комплексным и включать особый режим поведения и ухода за кожей, диету, местные и системные препараты, а также физиотерапевтические процедуры.
В лечении гнойничковых заболеваний кожи необходимо соблюдать основной принцип, а именно – проводить этиотропное лечение, т. е. воздействующее на возбудителя, и патогенетическое – для устранения способствующих пиодермии факторов и коррекции сопутствующей патологии.
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей, как в очаге поражения, так и вне его.
При локализованных формах заболевания не рекомендуется мыть кожу лишь в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще.
Волосы в области расположения пиодермических элементов необходимо состричь (не брить!).
Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.).
С целью предотвращения распространения инфекции ногти должны быть коротко острижены, дважды в день их обрабатывают 2% спиртовым раствором йода.
При длительно текущих процессах, а также при множественных высыпаниях особое внимание следует уделить диете: питание должно быть регулярным, полноценным, богатым витаминами; резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Для местного лечения поверхностных форм пиодермий используют спиртовые растворы (салициловой кислоты, камфоры), анилиновые красители (фукорцин, 1% бриллиантовый зеленый, 0,1% калия перманганат), топические антисептические и антимикробные препараты. При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода (водорода пероксид) и смазыванием дезинфицирующими растворами: нитрофуралом 0,1%, йода раствором спиртовым 5%. В качестве антисептических средств широко применяют хлоргексидин (0,5% спиртовой или 1% водный раствор хлоргексидина биглюконата), диоксидин, эвкалипта листьев экстракт, микроцид, повидон-йод и др.; для наружного лечения также эффективны аэрозоли, т. к. они равномерно наносятся на поверхность, быстро проникают в кожу: триамцинолон, гидрокортизон + окситетрациклин, лифузоль, декспантенол. На распространенные множественные очаги наносят мази, содержащие антибиотики и сульфаниламиды: 2% мазь, крем фуцидина, 2% мазь мупироцина, сульфадиазин, бацитрацин + неомицин, сульфатиазол серебра, левомеколь, гелиомициновая мазь 4%, линкомициновая мазь 2%, гентамициновая мазь 0,1%. Курс лечения составляет 7–14 дней.
Топические комбинированные глюкокортикостероидные препараты с противовоспалительным и антибактериальным действием назначают при вторичной пиодермии основных дерматозов (атопического дерматита, чесотки, экземы и др.): фуцикорт, фузидовая кислота, гидрокортизон + окситетрациклин, лоринден С, целестодерм с гарамицином, травокорт и др. Курс лечения 7–14 дней.
При лечении поверхностных форм пиодермий (остиофолликулиты, фолликулиты, импетиго, эктима) хороший терапевтический эффект был получен при использовании сульфатиазола серебра – 2% крема аргосульфан [4].
После первичной обработки глубоких ограниченных очагов стафилококковой инфекции показаны также рассасывающие средства, ферменты, мази, ускоряющие репаративные процессы в коже, обеспечивающие глубокое проникновение лекарственного препарата и ограничивающие распространение гноя: ихтаммол, 0,25% раствор трипсина, химотрипсин, левосин, пиолизин, актовегин, солкосерил, цинка гиалуронат.
Для лечения язвенных поражений при пиодермии применяют эпителизирующие мази и повязки, для очищения от некротических масс – ируксол, трипсин, химотрипсин. В последнее время впечатляющий эффект при лечении язвенных дефектов при пиодермии получен от применения 2% крема аргосульфан. В качестве действующего начала содержит серебряную соль сульфатиазола, которая обладает мощным антибактериальным эффектом на грамотрицательные и грамположительные микроорганизмы (стафилококки, стрептококки, вульгарный протей, кишечная палочка, клостридии и др). и более чем на порядок превосходит аналогичное действие одних сульфаниламидов. Ионы серебра, содержащиеся в креме, ослабляют сенсибилизирующие свойства сульфаниламидов, а благодаря связыванию с РНК микробных клеток они обладают и бактериостатическим действием. Серебряная соль сульфатиазола обладает слабой растворимостью и всасываемостью с раневой поверхности, что позволяет длительно поддерживать более-менее постоянную концентрацию препарата в очаге воспаления. Сульфатиазол, как составная часть крема, подавляет размножение микроорганизмов. Гидрофильная основа крема, имеющая оптимальное значение рН и содержащая большое количество воды, обеспечивает местное анальгезирующее действие и увлажнение раны, способствуя репарации тканей. Препарат наносится на очаги поражения 2–3 р./сут.
Мы применяли аргосульфан при лечении гангренозной пиодермии. Его применение в составе комплексной терапии позволило добиться у всех больных полного или почти полного клинического излечения. Это выражалось в уменьшении или исчезновении болевых ощущений при перевязках и вне их, в очищении язвенного дефекта от некротических тканей и появлении зрелых грануляций и краевой эпителизации в области язв, а также в отсутствии или резком снижении роста микрофлоры. Использование аргосульфана у всех пациентов приводило к быстрому рубцеванию язв (в среднем в течение 20–22 дней в зависимости от глубины и обширности дефекта), при этом в процессе лечения больные не отмечали никаких побочных эффектов от проводимой местной терапии.
В целях санации всей кожи рекомендуют общее ультрафиолетовое облучение или обтирание визуально здоровой кожи дезинфицирующими средствами. При отсутствии эффекта от наружного лечения глубоких поражений на лице, шее (фурункул, карбункул), при пиодермиях, осложненных лимфангитом, лимфаденитом, показано этиотропное лечение антибиотиками широкого спектра действия (парентерально или внутрь).
Системные антибиотики при пиодермиях применяют при длительном хроническом течении процесса, большой его распространенности, наличии общих явлений (лихорадка, головная боль, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице, особенно в области носогубного треугольника.
Лечение больных хронической пиодермией системными антибактериальными препаратами должно быть основано на результатах бактериологического анализа с определением чувствительности к ним микрофлоры.
В последние годы препараты пенициллина практически не применяются в терапии пиодермии. В настоящее время наиболее эффективными и в то же время вызывающими наименьшее число побочных реакций являются антибиотики – макролиды (эритромицин, джозамицин, кларитромицин и др.), линкомицин, тетрациклины (тетрациклин, метациклин, доксициклин). Можно назначать также рифампицин, цепорин, цефазолин, цефалотин, цефотаксим, цефтриаксон и другие антибиотики, устойчивые к β-лактамазам и имеющие широкий спектр действия. Разовые и курсовые дозы антибиотиков, способ их введения подбирают индивидуально в зависимости от клинической картины и течения процесса.
Реже антибиотиков, обычно при их непереносимости, применяются сульфаниламидные препараты, которые менее эффективны и нередко вызывают токсидермии. Обычно используют препараты пролонгированного действия (сульфамонометоксин, ко-тримоксазол и др.).
В амбулаторной практике целесообразно применять только антибиотики для приема внутрь с высокой биодоступностью и длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в условиях стационара предпочтение отдают парентеральному введению антибактериальных препаратов. При ступенчатом лечении вначале антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 сут) переходят на его применение внутрь. При первичных инфекциях кожи выбирают антибиотики пенициллинового ряда, альтернативные препараты – цефалоспорины II и III поколения, линкозамиды и фторхинолоны. При легкой или средней форме протекания болезни назначают лекарственные формы для приема внутрь.
При остром течении болезни антибиотик назначается курсом не менее чем на 5–7 сут, при хроническом – на 7–10 сут.
Помимо антибактериальной терапии при хронических формах пиодермии широко применяется иммунотерапия. К средствам активной специфической иммунотерапии относятся стафилококковый анатоксин (нативный и адсорбированный) и стафилококковый антифагин, стафилопротектин, представляющий собой смесь цитоплазматического стафилококкового антигена и анатоксина (препарат вводят подкожно в область нижнего угла лопатки 2 р./нед.). Первая инъекция в дозе 0,3 г, последующие четыре – по 0,5 г. Больным с тяжелыми заболеваниями внутренних органов, что является противопоказанием для проведения активной иммунотерапии, назначают антистафилококковый γ-глобулин или антистафилококковую гипериммунную плазму.
С целью стимуляции неспецифических факторов иммунитета используют аутогемотерапию, пирогенал, продигиозан, диоксометилтетрагидропиримидин, спленин, настойку китайского лимонника, экстракт элеутерококка, гемотрансфузии.
В терапии рецидивирующих, упорно протекающих пиодермий широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: препараты тимуса (тималин, тактивин и др.), препараты γ-глобулинов (γ–глобулин внутримышечный и др.), синтетические химические вещества (левамизол, диуцифон, изопринозин), стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицет (актинолизат), азоксимера бромид (полиоксидоний). Перспективны стимуляторы выработки интерферонов (оксодигидроакридинилацетат натрия, меглюмина акридонацетат и др.). При всех хронических, вялотекущих формах пиодермии показаны аскорбиновая кислота и витамины группы В и препараты, улучшающие микроциркуляцию (пентоксифиллин, ксантинола никотинат и др.).
При различных формах хронических глубоких пиодермий (язвенно-вегетирующая, гангренозная пиодермии) к антибиотикотерапии присоединяют системные глюкокортикоиды (преднизолон 30–60 мг/cут, метилпреднизолон, бетаметазон), цитостатики (азатиоприн 150 мг/сут, проспидия хлорид).
При лечении абсцедирующего и подрывающего фолликулита Гоффманна применяют изотретиноин из расчета 0,5–1 мг/кг массы тела в течение нескольких месяцев или комбинацию системных антибиотиков и глюкокортикоидов.
В комплексную терапию пиодермий входят физиотерапевтические процедуры: ультрафиолетовое облучение, сухое тепло, УВЧ, низкоэнергетическое лазерное излучение, wiRA-терапия – коротковолновое инфракрасное излучение, прошедшее фильтрацию через воду (780–1400 нм).
Профилактика пиодермий, как первичная (у лиц без гнойничковых заболеваний в анамнезе), так и вторичная, предусматривающая предупреждение рецидивов пиодермии, заключается в проведении определенных мероприятий на производстве и в быту.
На производстве необходимо устранение факторов, приводящих к нарушению санитарно-технических и санитарно-гигиенических норм, производственному травматизму и микротравмам.
Одним из средств борьбы с пиодермиями является своевременная обработка микротравм, для чего применяют растворы анилиновых красителей, спиртовой раствор йода, а также пленкообразующий аэрозоль нитрофурал.
Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, ЛОР-органов и др.).
Вторичная профилактика пиодермии включает периодические медицинские осмотры, учет и анализ заболеваемости, диспансеризацию больных, проведение противорецидивной терапии (стафилококковый анатоксин, витамины, общие УФО, уход за кожей, санация фокальной инфекции).
Пиодермия
Кожные болезни, которые могут сопровождаться появлением гнойников и открытых ран, очень опасны для жизни человека. Инфекционное поражение доставляет массу неудобств, а в запущенных случаях может даже лишить человека трудоспособности. Речь идет о пиодермии — заболевании, возбудителем которого чаще всего становятся стафилококки и стрептококки. Выраженность недуга заключается в гнойном поражении кожи, которое имеет продолжительный период лечения. Заболевание чаще всего возникает у детей, а также у людей, которые работают в области горнодобывающей промышленности, сельского хозяйства или связаны с частыми перевозками пассажиров.
Симптомы пиодермии
Заболевание может возникать на различных частях тела и с разной интенсивностью. Первым признак проявляется в виде гиперемии кожи с небольшим гнойничком в центре. Возникает зуд и болевые ощущения при касании. При глубоком поражении кожи могут появиться:
Вместе с такими нарушениями кожного покрова повышается температура тела, усиливается болезненность образований. Например, пиодермия в виде фурункула сначала выступает в виде гнойничка, но со временем углубляется, плотнеет, краснеет, а гнойное содержимое имеет риск попасть в кровь и разнести инфекцию по всему организму. Поражения в области волосяных фолликулов, а также характеризующиеся крайне глубоким проникновением в слои дермы, могут иметь такие симптомы:
Гангренозный тип болезни является одним из наиболее опасных. Для него характерно обширное поражение кожи, частичный некроз, постоянное нагноение и очень трудное достижение ремиссии.
Причины заболевания
Болезнетворные микробы-возбудители в норме живут на коже каждого человека, но это не значит, что у всех может развиться пиодермия. В случаях снижения иммунитета, переохлаждений или депрессии они начинают себя проявлять. Это стафилококки, стрептококки, энтерококки, аэробные дифтероиды, синегнойная палочка, дрожжевые грибки и другие патогенные микроорганизмы. На фоне сниженных защитных функций кожи они активно размножаются, оставляя после себя продукты жизнедеятельности — ферменты и экзотоксины, что вызывает соответствующую реакцию на коже. Причины, по которым может развиться пиодермия:
Специалисты отмечают, что недуг чаще развивается у тех людей, у которых кожа склонна к чрезмерной выработке кожного жира. Нарушение гормонального фона, а также прием кортикостероидов могут приводить к возникновению болезней, являющихся предрасполагающими для появления недуга.
Какой врач знает, как лечить?
Если у вас возникли на коже высыпания или образования гнойного характера, нужно обратиться к:
Специалист занимается обнаружением, лечением и профилактикой всевозможных кожных болезней. На приеме он слушает жалобы пациента, смотрит медицинскую карту для установления факта наличия сопутствующих заболеваний, а также осматривает пораженный участок кожи. Для полноты анамнеза врач может спросить:
Для определения причины возникновения недуга назначаются дополнительные анализы. В зависимости от типа заболевания, его места локализации и прогрессирования назначается соответствующая терапия. Если вовремя обратиться за медицинской помощью, можно побороть болезнь без возникновения осложнений и последствий для здоровья.
Лечение пиодермии
Борьба с заболеванием предполагает длительный и сложный процесс. В первую очередь, больному нужно иметь личную посуду, полотенца, постельное белье и другие предметы обихода. Запрещается прием ванн или общего душа, поскольку в таком случае патогенные микробы быстро распространятся и на здоровые участки кожи. Полагается переход на низкоуглеводную диету с полным исключением из рациона алкогольных напитков. Для лечения недуга может применяться:
Лечение пиодермии предполагает рациональный уход за кожным покровом, который включает в себя обработку ран специальными растворами и максимальную дезинфекцию. Воздействие общей терапии может усиливаться вместе с проведением физиологических процедур. В некоторых случаях консервативное лечение неэффективно, поэтому назначается оперативное вмешательство. Показанием может быть развитый глубокий фурункул или карбункул.
Профилактика заболевания
Соблюдение мер по предотвращению развития такого заболевания, как пиодермия, актуально для тех, кто уже имел этот диагноз в своем анамнезе и для тех, кто еще не сталкивался с данной болезнью. Сюда входит не только правильная гигиена, но и организация быта и обстановки на рабочем месте. Чтобы уберечь себя от развития недуга, нужно:
Диабет является коварным заболеванием, оно создает на коже благоприятную среду для развития болезнетворных микроорганизмов. Поэтому даже малейшая царапина может стать причиной больших и глубоких поражений кожи. Пиодермия является довольно сложной болезнью, поэтому ее легче предупредить, чем лечить. Придерживаться норм личной гигиены и своевременно обращаться за медицинской помощью — лучшие методы против развития недуга.
Пиодермия
Пиодермия – это собирательное название разных гнойно-воспалительных болезней кожи, которые вызываются стафилококками, пиококками и стрептококками. Эти заболевания могут быть первичными (то есть самостоятельными) и вторичными – сопутствующими другим болезням. Гнойные поражения кожи тех или иных вариантов занимают треть всех заболеваний кожи. Если они протекают поверхностно, то после выздоровления могут исчезать без следа. При затрагивании глубоких слоев кожи есть риск образования рубцов, темных участков и других дефектов.
Причина
Суть в том, что на нашу кожу воздействует немало микроорганизмов. Некоторые из них при ослаблении защитных функций организма способны вызывать пиодермии. Это связано с тем, что микроорганизмы выделяют определенные токсины, которые и поражают кожные покровы.
Причинами пиодермии могут стать:
Поскольку причины, вызывающие пиодермию, настолько разнообразны, далеко не всегда можно сразу понять, в чем дело, и назначить эффективное лечение. Требуется тщательная диагностика пациента. Осложняется дело еще и тем, что выделяется очень много вариантов подобного заболевания, его разновидностей.
Классификации, разновидности
Фолликулит, фурункулез, карбункулез, сикозы – все это и многое другое относится к данной группе заболеваний. Причем поражения могут быть поверхностными и глубинными. Они отличаются и по виду возбудителя. Есть так называемые хронические глубокие пиодермии с язвенными проявлениями – они могут иметь смешанную микрофлору. Обычному человеку разбираться во всех этих разновидностях нет никакого смысла – это задача для врачей, которые и будут подбирать эффективное лечение.
Симптомы в зависимости от вида болезни
Выделить небольшой список симптомов пиодермии очень сложно. Проявления болезни будут зависеть от конкретной формы.
Это лишь часть вариантов пиодермии кожи. Есть также разновидности, которые встречаются только у детей.
Особенности заболевания у детей
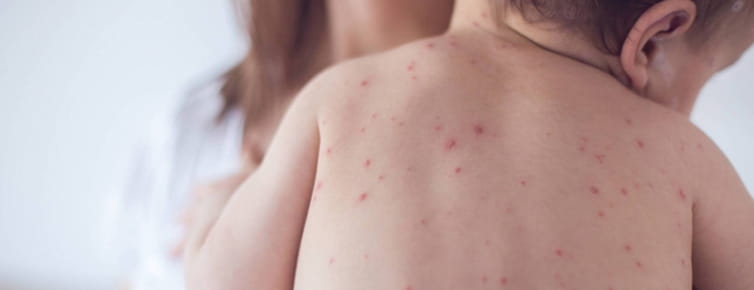
Еще один вариант пиодермии у детей – эпидемический пемфигоид. Его рассматривают отдельно, поскольку болезнь крайне заразная. Проявляется она пузырьками на поверхности кожи у новорожденных малышей. Пузырьки лопаются, появляются эрозии, но они заживают. Заболевание часто протекает вспышками.
Бывают ли осложнения
Если иммунитет слабый, а организму не оказана профессиональная поддержка, заболевание будет развиваться и есть риски осложнений. В данном случае это воспаления лимфоузлов, абсцессы, рубцы, сепсис, менингит, воспаления внутренних органов и даже тромбоз сосудов мозга. То есть теоретически дело может дойти до тех осложнений, которые будут опасны не только для здоровья, но и для жизни человека. Так что симптомы пиодермии ни в коем случае нельзя игнорировать. Это не только эстетическая проблема. Более того, на фоне именно эстетического фактора могут развиться тяжелые психологические состояния, вплоть до депрессии – так что и этот момент тоже никак нельзя игнорировать.
Диагностика
Чтобы провести диагностику пиодермии, врач для начала осматривает высыпания, определяет их характер. Затем отделяемое гнойных участков изучают под микроскопом. Если поражение ткани очень сильное, нередко назначается биопсия.
Дополнительно врач может порекомендовать сдачу анализа крови для исключения сахарного диабета, контроля лейкоцитов и СОЭ.
При постановке диагноза исключаются кожные формы туберкулеза и сифилиса, а также разных грибковых, паразитарных и других поражений кожи, которые не имеют отношения к пиодермии.
Лечение
Для лечения пиодермии необходимо обратиться к дерматологу. Как правило, оно предполагает комплексный подход:
Лекарства, которые используют для лечения пиодермии, очень разные, а потому они могут назначаться только врачом и только по ситуации. Любая самодеятельность, а также народные способы лечения в данном случае исключены – они только усугубят проблему.
Вопросы-ответы
Что является профилактикой пиодермии?
К профилактике пиодермии относятся поддержание иммунитета, соблюдение норм гигиены, своевременная обработка травм, трещин и т.д. Если кожа ведет себя как-то не так, внеочередной осмотр у дерматолога тоже относится к профилактическим мерам.
Какие антибиотики пить при пиодермии?
Назначать себе антибиотики самостоятельно не только бесполезно, но и опасно. Сейчас существует более 10 наименований медикаментов из этой группы – а что подойдет в конкретном случае и каковы клинические рекомендации при пиодермии, знает только лечащий врач.
Используют ли при пиодермии хирургическое лечение?
К нему прибегают крайне редко – и то только в том случае, когда наблюдается существенный некроз тканей. В остальных случаях операции пациентам не показаны, применяются более щадящие методы.
Пиодермия
Пиодермия — большая группа инфекционных заболеваний кожи, самыми частыми возбудителями которых являются стафилококки и стрептококки. Они широко распространены среди взрослых и детей. Среди пиодермии встречаются как «безобидные» одиночные фолликулиты, так и рожистое воспаление, способное привести к гангрене. Каковы симптомы инфекции, какие существуют методы лечения и как предупредить развитие пиодермий — читайте в нашем материале.
Причины
В роли этиологического фактора выступают бактерии — стафилококки и стрептококки. Встречаются пиодермии, вызываемые и другими возбудителями: вульгарный протей, пневмококк, синегнойная палочка и др.
5 фактов о болезни
Особенности возбудителей
Важное место в патологии человека в целом и кожи в частности занимают золотистый стафилококк и β-гемолитический стрептококк. Первый широко колонизирует кожу, особенно в устьях волосяных фолликулов, потовых и сальных желез. Второй, уже в меньшем количестве, населяет гладкую кожу, область естественных отверстий и крупные складки. Соответственно местам колонизации и развивается болезнь. При этом происходит нагноение кожи вследствие выделения продуктов жизнедеятельности бактерий (ферменты, экзотоксины). Здоровая, неповрежденная кожа — практически непроницаемый барьер для этих микроорганизмов. Открыть путь для инфекции могут как внешние факторы, так и заболевания внутренних органов.
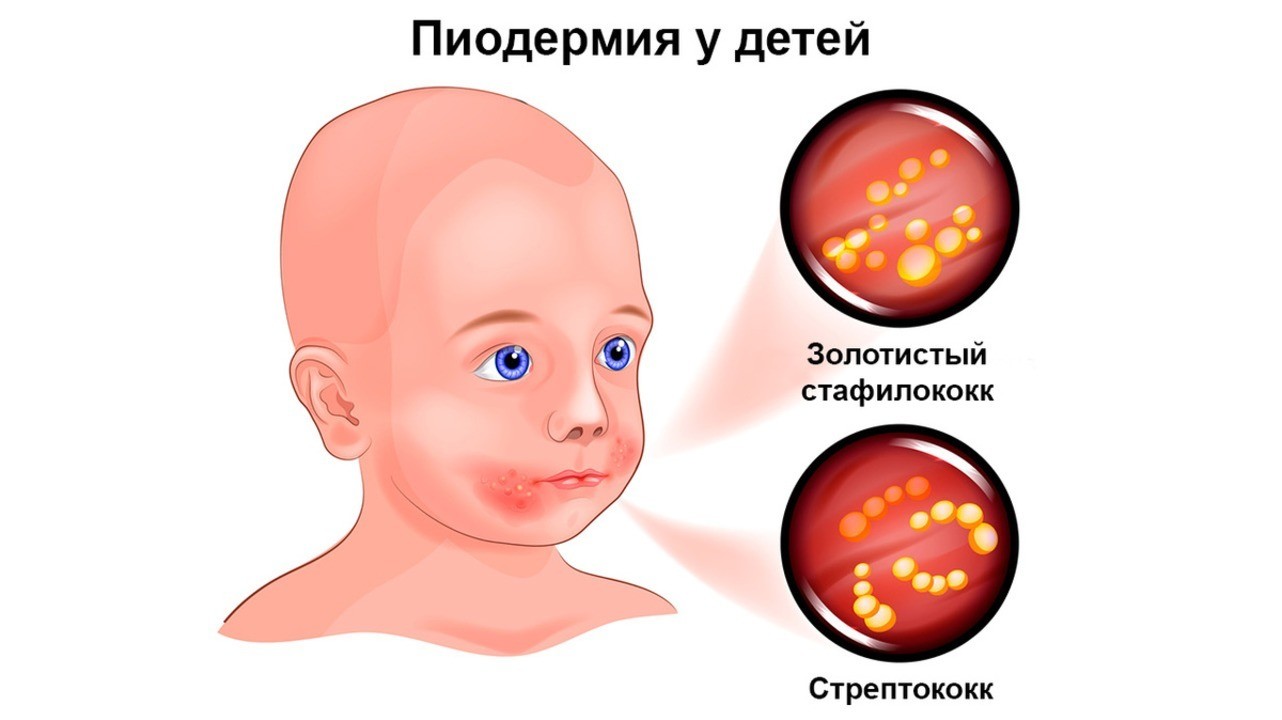
Внешние факторы
Существует множество экзогенных факторов, которые помогают бактериям преодолевать защитный слой кожи. Среди них:
Внутренние факторы
Хронические заболевания внутренних органов и другие эндогенные причины также нередко являются причиной возникновения пиодермии. К таковым относят:
Также пиодермия осложняет многие дерматологические заболевания из категории зудящих дерматозов (экзема, чесотка, атопический дерматит и ряд других). Это объясняется повреждением кожи в результате расчесов при зуде.
Несмотря на большое количество причин, пиодермии могут быть и первичными и возникать на абсолютно здоровых участках кожи.
Факторы риска
К факторам риска можно отнести все перечисленные выше предрасполагающие состояния, но особенно следует заострить внимание на следующих:
Заразна ли пиодермия?
Некоторые формы пиодермии являются высоко контагиозными заболеваниями. В особенности это относится ко всем видам стрептококковых поражений. В связи с этим целесообразно избегать контактов с больными, что особенно актуально в отношении маленьких детей. Нередко больные пиодермией в стационаре изолируются от остальных пациентов.
Классификация
Группа пиодермий включает большое количество заболеваний, которые классифицируют по нескольким признакам. Для удобства классификация представлена в виде таблицы ниже.
Симптомы
Из-за многообразия форм пиодермии симптомы могут значительно отличаться. Клиническую картину главным образом определяет тип возбудителя и глубина поражения. Отдельно остановимся на самых распространенных формах заболевания, рассматривая их в пределах группы по возбудителю.
Стафилодермии
При стафилодермиях поражаются волосяной фолликул и потовые железы. Процесс носит ограниченный характер и не имеет тенденции к распространению и слиянию очагов.
Фолликулит
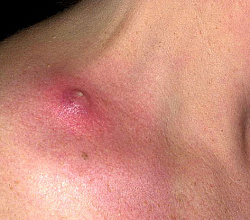
Фолликулит представляет собой гнойное острое воспаление волосяного фолликула. Локализуется на лице, конечностях, туловище, у мужчин нередко возникает после бритья. Обычно начинается с поражения устья фолликула (остиофолликулит) и далее переходит на остальную его часть. Вначале возникает покраснение и легкая болезненность вокруг волоска, затем созревает небольшой гнойничок (пустула). Поверхность пустулы быстро ссыхается в желтоватую корочку.
Процесс может быть изолированным и множественным. В зависимости от глубины поражения субъективные ощущения могут варьировать: от легкой до сильной болезненности, от слабого покраснения до выраженного перифолликулярного отека. Также при множественном поражении могут появляться температура и признаки воспаления в анализе крови.
Фолликулит полностью регрессирует в течение 3-6 дней (зависит от глубины поражения). Как правило, после инфекции наблюдают легкую депигментацию (изменение цвета кожи), которая быстро исчезает. Однако в случае глубокого фолликулита могут оставаться небольшие рубчики.

Сикоз вульгарный
Вульгарный сикоз относится к хроническим стафилодермиям. Проявляется вначале в виде множественных фолликулитов в области роста бороды и усов, реже — в области бровей, лобка и подмышечных впадин. Затем образования сливаются в единую бугристую поверхность с желтовато-красными корочками на поверхности. Волосы в очаге выдергиваются без усилия, но не выпадают. Возможны зуд, покалывание, некоторая болезненность или отсутствие субъективных ощущений.
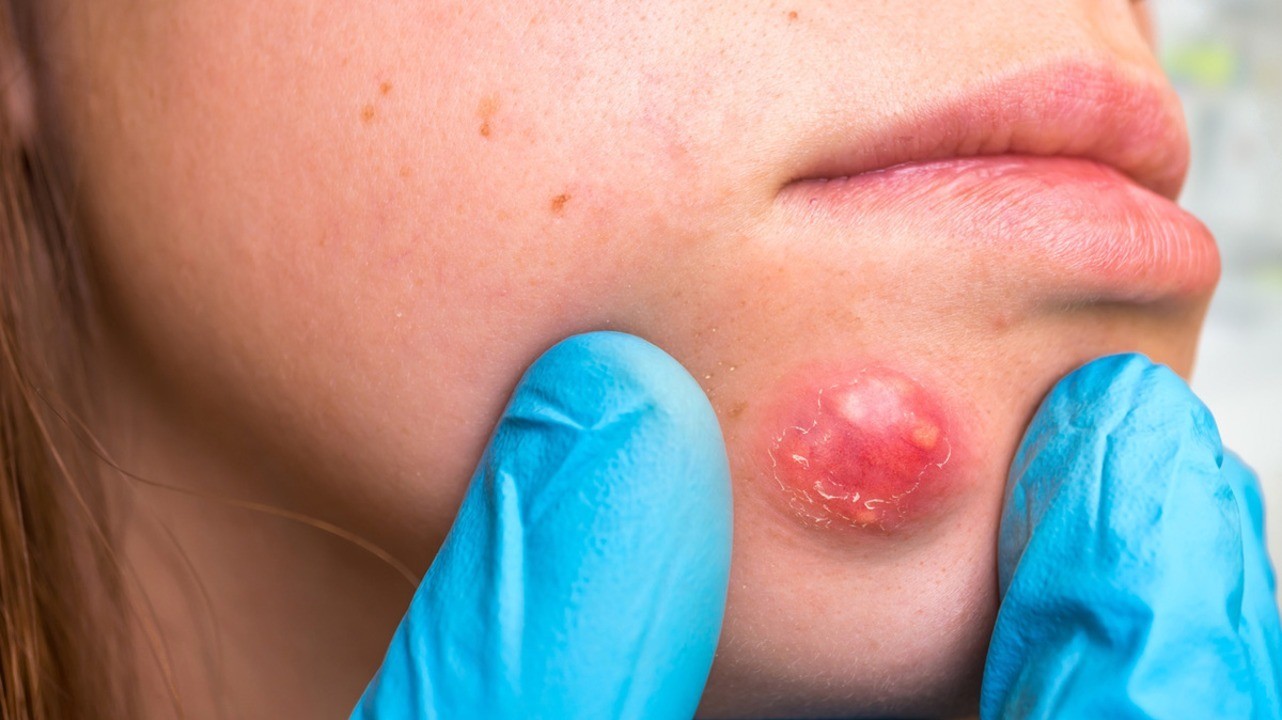
Фурункул
Фурункул — глубокое гнойно-некротическое воспаление волосяного фолликула с поражением прилежащих тканей. Может быть одиночным, возникая при этом на интактной коже, и множественным (фурункулез), осложняя сахарный диабет, авитаминоз и другие состояния.
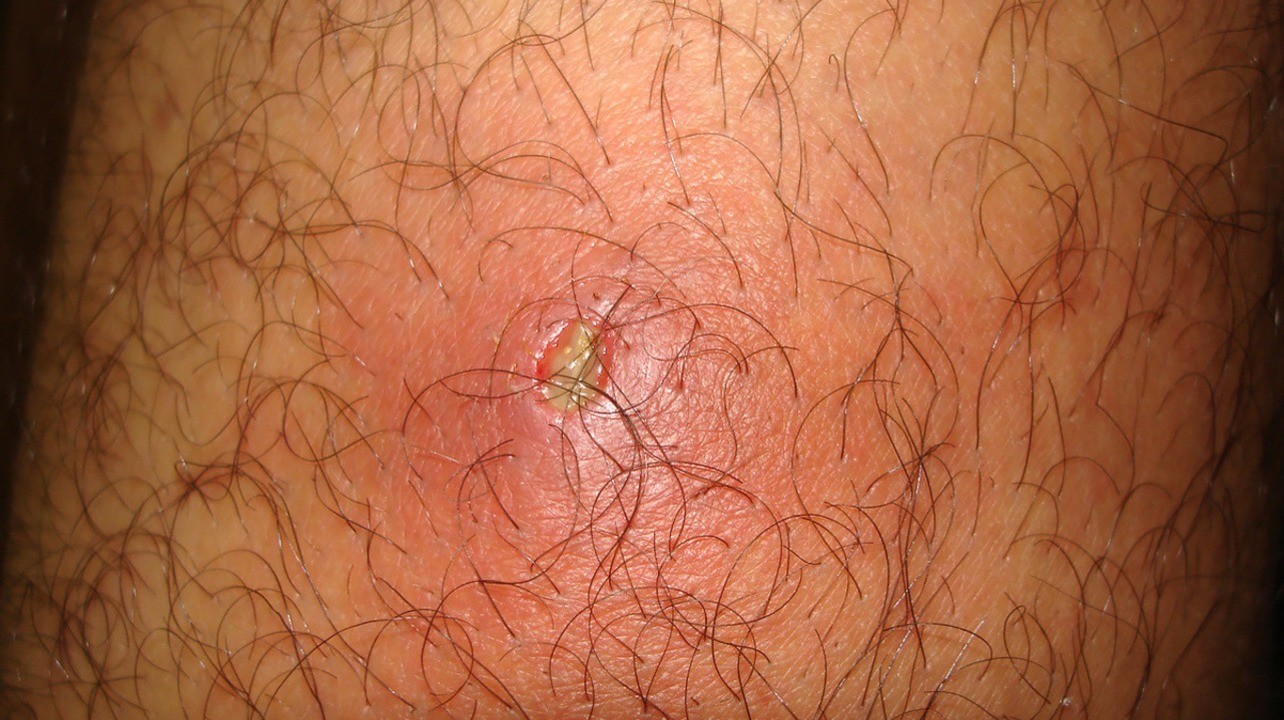
Появляется на лице, ягодицах, шее, бедрах, плечах сначала в виде болезненной плотной припухлости красного цвета. Болезненность в течение 4-5 дней нарастает, цвет меняется на синюшно-красный, на поверхности появляется пустула. Фурункул вскрывается с истечением большого количества гноя, после чего остается кратер. Со временем он заполняется соединительной тканью и формируется рубец. Заболевание проходит в течение двух недель.
При одиночном фурункуле обычно не отмечают общей симптоматики, однако при фурункулезе возможна лихорадка и изменения в анализе крови.
Карбункул
Карбункул — гнойно-некротическое воспаление нескольких близко расположенных волосяных фолликулов. По своей сути это несколько фурункулов с тенденцией к слиянию некротических стержней, поэтому до формирования язвы течение заболевания напоминает фурункулез. При созревании на поверхности кожи образуется несколько пустул на фоне общего воспаления и отека. Затем они также вскрываются с отделением большого количества гноя.
В отличие от фурункула заболевание всегда сопровождается лихорадкой, слабостью и общими воспалительными изменениями в анализе крови. В области поражения возникает глубокая язва с красно-черным дном, на месте которой формируется грубый звездчатый рубец. Карбункул обычно не появляется самостоятельно, а становится осложнением иммунодефицитов, сахарного диабета и других состояний.
Гидраденит
Гидраденит — гнойное воспаление потовых желез с апокриновым типом секреции. Эти железы располагаются в подмышечных впадинах, промежности, околососковой, перианальной областях.
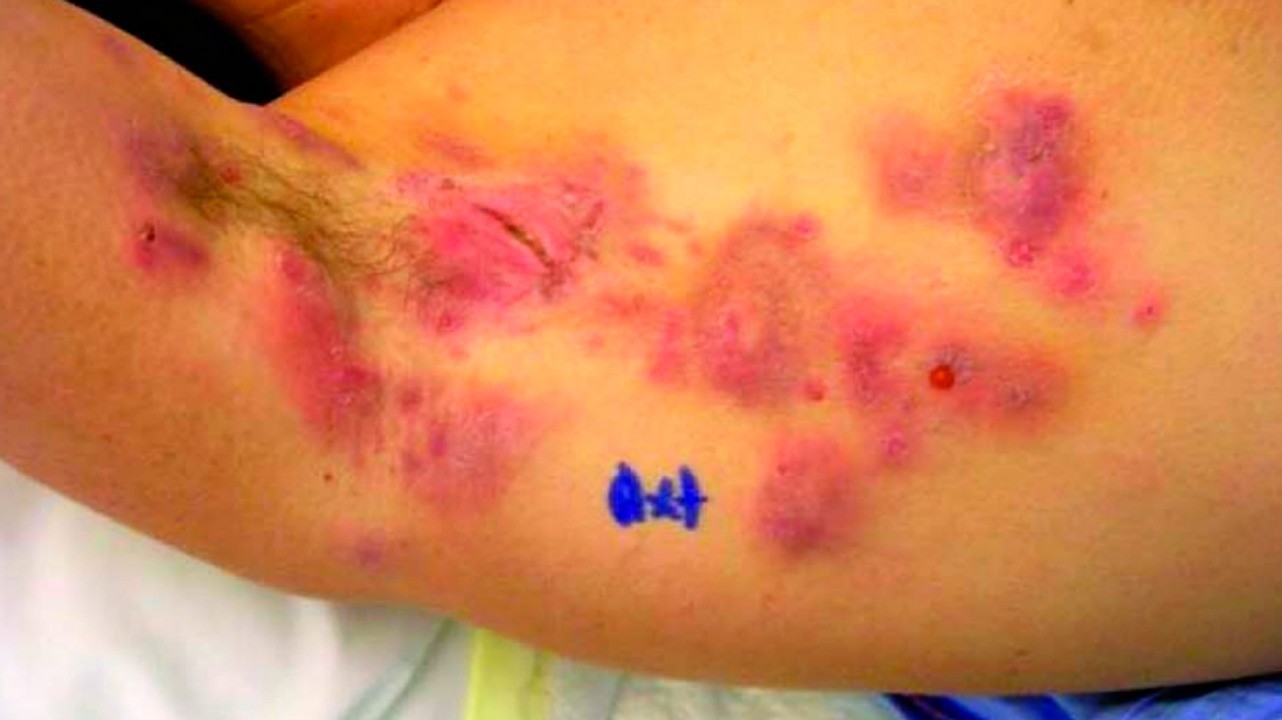
Заболевание начинается с образования болезненных плотных узлов в толще кожи, которые затем размягчаются, становятся конусовидными и сливаются друг с другом. По мере роста образования болезненность увеличивается, появляется лихорадка, слабость и признаки воспаления в анализе крови. Накопившийся гной изливается через образующееся в очаге свищевое отверстие. Процесс завершается образованием втянутого рубца.
Гидраденит встречается в основном в юношеском периоде, так как апокриновые потовые железы наиболее активно функционируют в молодом возрасте. Статистически чаще им болеют девушки. Другое название — «сучье вымя» — заболевание получило из-за характерных сосковидных выпячиваний образующихся узлов. Использование дезодорантов-антиперспирантов повышает риск появления гидраденита.
Стрептодермии
Стрептодермии распространены реже, а характер поражения при них, как правило, более широкий. Очаги поражения часто сливаются, характерен периферический рост возникающей сыпи.
Стрептококковое импетиго
Импетиго —полиформное заболевание, характеризующееся образованием множества красных пятен, на поверхности которых затем появляются плоские пузыри (менее 1 см) с мутноватым содержимым. Такого вида образования (фликтены) возникают на открытых участках тела и являются типичным первичным высыпным элементом при стрептодермиях.
Вскоре пузыри вскрываются, обнажая эрозивную влажную поверхность. Отделяемое эрозии быстро высыхает и превращается в желтоватую корочку, на месте которой остается кратковременная депигментация. Длительность заболевания составляет обычно не более недели.
Помимо классической существуют и другие формы импетиго, среди которых:
Эктима
Эктима — это глубокая стрептодермия, очаг поражения которой представлен крупной язвой, достигающей нескольких сантиметров. Локализуется чаще всего на голенях, реже — на бедрах и туловище.
Очаг вначале представляет из себя одиночную крупную фликтену с гнойным или гнойно-геморрагическим содержимым, вокруг которой нарастает инфильтрат и появляется красная воспалительная кайма. Экссудат превращается в толстую корку, под которой находится язва с некротическими массами на дне. Последняя заживает с образованием грубого рубца. Всего заболевание продолжается 15-30 дней.
Целлюлит и рожистое воспаление
Целлюлит — это глубокая стрептодермия с поражением кожи и подкожной жировой клетчатки. Наиболее часто инфекции подвергаются нижние конечности. Характерным симптомом является растущее покраснение кожи (эритема), причем пораженный участок становится болезненным и горячим на ощупь, границы его размыты. Сопровождается лихорадкой, слабостью, изменениями в крови.
Рожистое воспаление отличается более поверхностным характером инфекции, но быстрым прогрессированием и сильной интоксикацией с подъемом температуры до 40°С, ознобом, головной болью и общим недомоганием. Эритема при этом четко отграничена от здоровой ткани. В отличие от целлюлита рожа нередко возникает на туловище, лице, шее, груди.
Обеим инфекциям предшествует повреждение кожи, операции на лимфатических сосудах, контакт с носителями стрептококков. На эритеме могут появляться фликтены и пузыри, нередки осложнения.
Стрептостафилококковые пиодермии
Вульгарное импетиго
Импетиго вульгарное по клинической картине очень похоже на классическое стрептококковое импетиго, описанное ранее, а именно — характеризуется фликтенами на открытых участках тела (особенно на лице). Образующиеся после вскрытия пузырей корки сливаются в единые крупные бляшки желто-коричневого цвета. Инфекция длится около недели, проходит, оставляя кратковременную депигментацию.
Хроническая язвенно-вегетирующая пиодермия
Язвенно-вегетирующая пиодермия отличается образованием крупной язвы, которая возникает в ходе развития глубокого фолликулита, фурункулеза или эктимы. При вегетирующей форме в язве появляются патологические разрастания тканей (вегетации). По периферии язвы образуется венчик покраснения, на котором созревают новые пустулы и фликтены. Заболевание сопровождается болезненностью, бессонницей, слабостью и часто приобретает рецидивирующий характер.
Шанкриформная пиодермия
Симптомы шанкриформной пиодермии похожи на проявления первичного сифилиса. Локализуется на половых органах, лице и языке. Очаги поражения представляют собой язвенные дефекты розового цвета с четкими границами, плотным основанием и гнойным отделяемым. Длится 2-3 месяца и заканчивается образованием рубцов.
Пиодермия у детей
У новорожденных и детей раннего возраста кожа имеет иные анатомо-физиологические характеристики, нежели чем у взрослых. Это объясняется недоразвитием многих систем, в частности выделительной и иммунной. В связи с этим пиодермии у детей имеют другие клинические формы, не встречающиеся у взрослых.
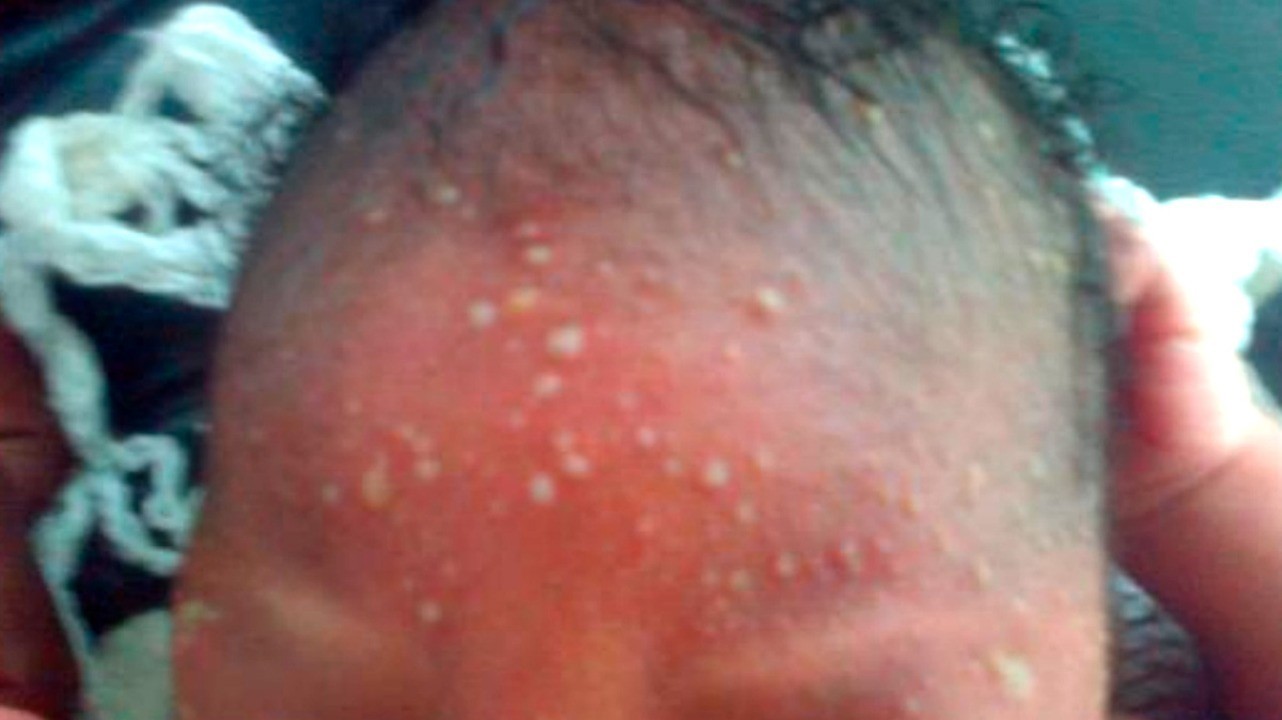
Везикулопустулез
Везикулопустулез — стафилококковая поверхностная пиодермия, частое явление у новорожденных. Заболеванию предшествует потница, возникшая как следствие перегрева ребенка. На коже в области крупных складок, туловища, на голове вслед за потницей (проявляется красными пятнами и прозрачными пузырьками) появляются пузырьки с белым содержимым и покраснением вокруг.
Инфекция длится от 3 до 7 дней, после чего бесследно проходит. Однако при распространении инфекции вглубь возможно попадание патогена в кровь и поражение внутренних органов, что представляет угрозу для жизни новорожденного.
Множественные абсцессы
Множественные абсцессы (псевдофурункулез) — глубокая форма стафилодермии, при которой на коже появляются инфильтративные узлы величиной с горошину. При этом у ребенка повышается температура, ухудшается аппетит, появляется слабость, бледнеет кожа.
Заболевание трудно поддается лечению и может длиться до нескольких месяцев. Возможны тяжелые гнойные осложнения, сепсис. Риск осложнений выше, чем у везикулопустулеза.
Эпидемическая пузырчатка новорожденных
Эпидемическая пузырчатка новорожденных — это заразная поверхностная стафилодермия. Инфекцию нередко заносит медицинский персонал или сама роженица через плохо обработанную пупочную ранку.
Заболевание отличает образование вялых пузырей величиной до 1 см с мутноватой жидкостью, которые через определенное время увеличиваются в размерах и вскрываются. После вскрытия остаются эрозии или образуются корочки, по периферии которых возникают новые пузыри. При широком распространении высыпаний наблюдают повышение температуры, отказ от пищи, плаксивость.
В лучшем случае инфекция длится 2-4 недели и бесследно проходит. Но возможны также и осложнения, в том числе сепсис, резко ухудшающие прогноз.
Эксфолиативный дерматит Риттера
Эксфолиативный дерматит считают злокачественной формой эпидемической пузырчатки новорожденных. Заболевание характеризуется появлением эритемы, пузырей, трещин и слущивания эпидермиса, напоминая по клинической картине ожог 2 степени. Инфекция быстро распространяется на все тело, вызывая сильную интоксикацию и поражение внутренних органов. Является самой опасной пиодермией у новорожденных с летальностью до 50%.
Папуло-эрозивная и сухая стрептодермия
Оба заболевания являются разновидностями стрептококкового импетиго. Папуло-эрозивная стрептодермия возникает при недостаточном уходе за ребенком вследствие воздействия на кожу мочи и кала. Способствует этому использование непромокаемых пеленок, несвоевременная смена белья и некачественная стирка вещей. Заболевание манифестирует в области ягодиц, промежности, бедер и мошонки в виде синюшно-красных узелков. Впоследствии на поверхности узелков возникают фликтены, затем эрозии и корочки.
Сухая стрептодермия (простой лишай) протекает с образованием розоватых шелушащихся пятен на коже спины, ягодиц, конечностей и лица (самая частая локализация).
Оба варианта инфекции протекают бесследно и характеризуются хорошим прогнозом.
Осложнения пиодермии
Поверхностные формы пиодермии могут осложниться переходом в глубокие или стать воротами для присоединения другой инфекции. У взрослых их течение, как правило, более благоприятное и осложнений меньше, чем при глубоких формах. Исключение — рожистая инфекция. Рожа способна быстро перерасти в целлюлит, подкожные абсцессы с нагноением жировой клетчатки и гангрену.
У детей же в отношении поверхностных форм ситуация несколько хуже. Из-за недоразвитой иммунной системы такие заболевания, как эксфолиативный дерматит или везикулопустулез, могут привести к попаданию возбудителя в кровь (сепсис). С током крови происходит распространение бактерий буквально в каждый «уголок» организма, поражаются жизненно-важные органы: мозг, легкие, сердце, почки. Вызываемые вторичные тяжелые пневмонии и менингиты у детей сопряжены с очень высоким риском летального исхода.
Глубокие формы нередко осложняются и у взрослых. Самые тяжелые осложнения связаны с попаданием возбудителей и продуктов их жизнедеятельности в кровь. Например, глубокий фолликулит или фурункул в области носогубного треугольника способны спровоцировать гнойный менингит и тромбофлебит за счет попадания стафилококка в систему венозных синусов черепа из лицевых вен.
Диагностика пиодермии
Диагностика пиодермии осуществляется на основе клинической картины заболевания, в развернутых специфических анализах в основном нет необходимости.
Когда возникают затруднения в диагностике, например, в случае шанкриформной пиодермии, похожей на сифилис, прибегают к специфическим исследованиям отделяемого на предмет нахождения в нем бледных трепонем (возбудителя сифилиса). Также прибегают к исследованию отделяемого при тяжелых глубоких и хронических пиодермиях, требующих антибиотикотерапии. Исследуемый материал высевают на специальных средах, определяя конкретный штамм возбудителя и его чувствительность к антибиотикам.
Анализ крови делают всегда, поскольку там могут быть замечены признаки, указывающие на распространенный воспалительный процесс. Уровень этих изменений позволяет сделать вывод об интенсивности воспаления и сопутствующих заболеваниях.

Лечение пиодермии
Общие моменты и лечение поверхностных форм
В первую очередь при проведении лечения уделяют большое внимание уходу за кожей в очагах поражения и около них. При локализованных формах избегают мытья кожи в очагах и по периферии, а при распространенных высыпаниях мытье полностью исключается. Волосы в пораженных участках состригают, ни в коем случае не прибегая к бритью.
Непораженные участки кожи подвергают местной обработке дезинфицирующими средствами: спиртовым раствором салициловой кислоты, водным раствором калия перманганата, хлоргексидином и др.
При поверхностных формах приоритет в терапии отдается местному лечению. Используют спиртовой раствор салициловой кислоты, анилиновые красители, местные антисептические и противомикробные препараты. При необходимости вскрывают фликтены и пустулы, промывая их раствором перекиси водорода и смазывая перечисленными выше средствами. В случае распространенных форм инфекции наносят мази с антибиотиками.
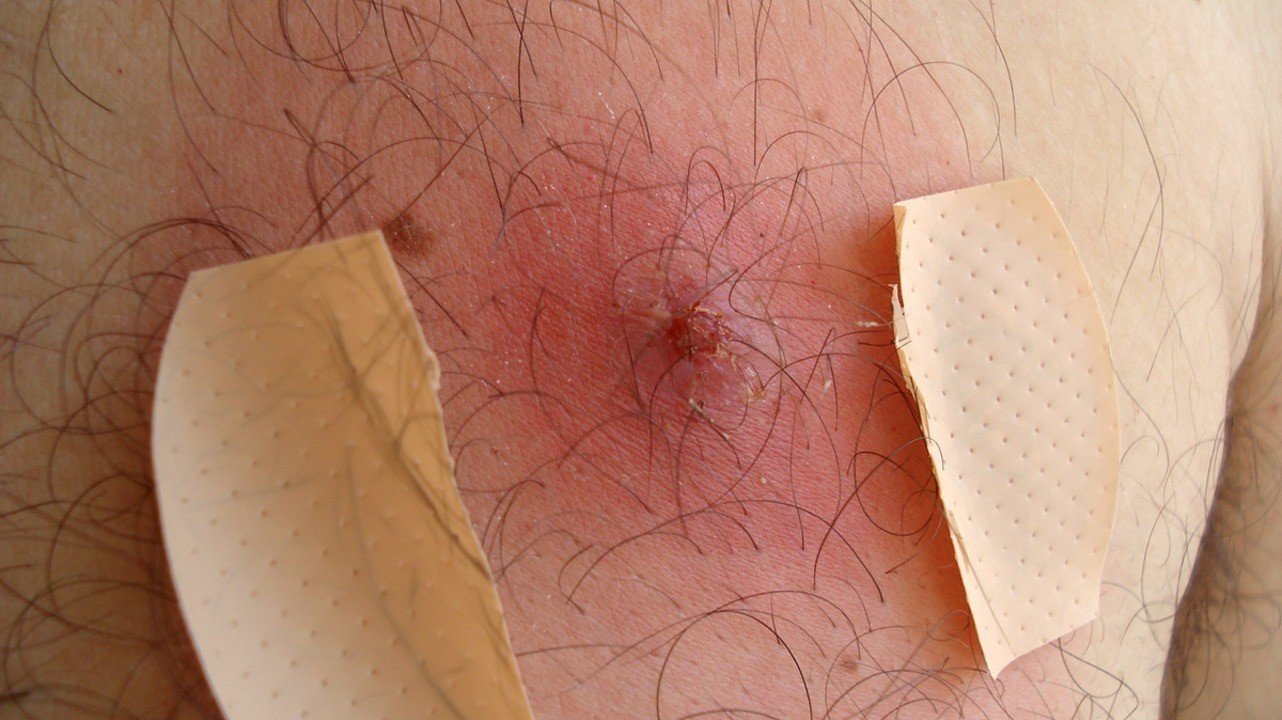
Терапия глубоких и хронических форм инфекции
В лечении глубоких форм используют рассасывающие средства, ферментные препараты и заживляющие мази. Язвенные поражения лечат специальными повязками и мазями, ускоряющими рост эпителия и обеспечивающими ускорение рубцевания очага.
Антибактериальная терапия системными препаратами имеет смысл в терапии хронических форм инфекции, появлении симптомов интоксикации (температура, слабость, признаки воспаления в крови), локализации очагов в зоне носогубного треугольника и при обширных гнойных процессах.
В терапии хронических форм инфекции не последнее место принадлежит иммунотерапии. Используют обезвреженные токсины бактерий (анатоксины), гипериммунную плазму с готовыми антителами, лекарственные препараты, усиливающие неспецифический иммунитет.
В случае вялотекущих, хронических инфекций также в состав лечения обязательно включают витамины группы B, витамин C, препараты, улучшающие капиллярный кровоток.
Физиотерапия
Физиотерапевтические процедуры улучшают репаративные процессы и местное кровоснабжение в пораженных участках. К наиболее перспективным методам относят:
Физиотерапия — вспомогательный метод лечения и применяется только как дополнение к основной этиотропной и патогенетической терапии.
Питание в период обострения
Питание играет важную роль в процессе терапии различных форм пиодермии. Основные принципы диеты в период обострения заболевания можно описать следующим образом:
В рацион включаются кисломолочные продукты с низким содержанием жира; свежие овощи, зелень; нежирные отварные мясо и рыба; макароны из твердых сортов пшеницы; отварные яйца; оливковое и льняное масла; гречневая крупа; отруби.
Прогноз и профилактика
Прогноз зависит от формы пиодермии, имеющихся сопутствующих заболеваний и своевременности оказанной помощи. При локализованных поверхностных формах прогноз чаще всего благоприятный. Глубокие и распространенные поверхностные формы также хорошо поддаются лечению в условиях адекватной терапии и коррекции сопутствующих состояний (сахарный диабет, иммунодефицит, эндокринопатия).
Самыми неблагоприятными в отношении прогноза являются рожистое воспаление, фурункулез и тяжелые пиодермии новорожденных (например, эксфолиативный дерматит, множественные абсцессы). Эти заболевания отличаются высокой скоростью прогрессирования и большим шансом генерализации инфекции. В дополнение к сказанному перечисленные инфекции нередко возникают на фоне сахарного диабета, иммунодефицитов, злокачественных заболеваний крови и других состояний, которые сами по себе с трудом поддаются терапии.
Хронические инфекции, как, например, вульгарный сикоз, хоть и не опасны, но сильно снижают качество жизни больного.
Профилактика пиодермии
Первичные профилактические меры в отношении пиодермии сводятся к следующим принципам:
При обработке ссадин, царапин и порезов можно придерживаться следующего алгоритма:
Вторичная профилактика подразумевает регулярные медицинские осмотры, диспансеризацию, противорециивную терапию (специальный уход за кожей, санация очагов хронических инфекций, УФ-облучение, профилактический прием витаминов).
Заключение
Пиодермия — очень распространенное заболевание, имеющие множество форм и предрасполагающих факторов, поражающее повсеместно людей всех возрастов. Несмотря на разнообразие, диагностика патологии не составляет труда и не требует инвазивных диагностических процедур. Огромная роль в возникновении пиодермий принадлежит сопутствующим заболеваниям, и тяжесть инфекции нередко напрямую зависит от их коррекции. Особое внимание следует уделять уходу за грудными детьми, поскольку пиодермия новорожденных часто осложняется и даже может стать угрозой для жизни ребенка. Большинство вариантов инфекции на данный момент хорошо поддается профилактике и терапии при условии своевременного обращения к врачу.
Пиодермии
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ПИОДЕРМИЯМИ
Шифр по Международной классификации болезней МКБ-10
A46, A48.3, L00, L01, L02, L08.0, L73.8, L74.8, L98.4, P39.4
ОПРЕДЕЛЕНИЕ
Пиодермии – группа дерматозов, в основе которых лежит гнойное воспаление кожи, ее придатков, а также подкожной жировой клетчатки.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
В зависимости от возбудителя и глубины поражения пиодермии подразделяют на следующие виды:
I. Стафилодермии
1. Поверхностные
1.1. остиофолликулит
1.2. фолликулит
1.3. сикоз
1.4. везикулопустулез
1.5. эпидемическая пузырчатка новорожденных
1.6. дерматит эксфолиативный (болезнь Риттера)
1.7. синдром стафилококковой обожженной кожи (SSSS)
1.8. синдром стафилококкового токсического шока (TSS)
2. Глубокие
2.1. фурункул
2.2. фурункулез
2.3. карбункул
2.4. абсцесс
2.5. псевдофурункулез
2.6. гидраденит
II. Стрептодермии
1. Поверхностные
1.1. импетиго стрептококковое
1.2. щелевое импетиго
1.3. паронихия
1.4. папуло-эрозивная стрептодермия
1.5. интертригинозная стрептодермия
1.6. рожа
1.7. синдром стрептококкового токсического шока (STSS)
1.8. стрептодермия острая диффузная
2. Глубокие
2.1. целлюлит
2.2. эктима вульгарная
III. Стрептостафилодермии
Поверхностное импетиго вульгарное
Этиология и патогенез
Возбудителями заболевания чаще всего являются представители семейства Micrococcaceae: стафилококки (Грам-положительные факультативно-анаэробные бактерии) и стрептококки (Грам-положительные аэробные и факультативно-анаэробные бактерии), наиболее часто – Staphylococcus aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк. Патогенные свойства микроорганизмов определяются их способностью в процессе жизнедеятельности вырабатывать токсины, ферменты и другие биологически активные вещества. Токсические поражения кожи, сопровождающиеся эксфолиацией, вызывают стафилококки II фагогруппы, лизирующиеся фагами 3А, 3В, 3С, 55, 71.
Этиологическими агентами пиодермий могут являться и другие микроорганизмы – вульгарный протей, пневмококки, синегнойная палочка и др., выступающие, как правило, в ассоциациях со стафилококками и стрептококками. В эпидемиологии стафилококковой инфекции большое значение придается стафилококконосительству.
К экзогенным факторам, способствующим развитию пиодермий и их рецидивов, относят нарушение целостности эпидермиса (микротравмы, мацерации кожи), загрязнение кожи, повышенное потоотделение, смещение рН кожи в щелочную сторону, действие высоких и низких температур.
К эндогенным факторам риска развития заболевания относятся различные эндокринопатии и, прежде всего, нарушение углеводного обмена (сахарный диабет), недостаточное поступление белков в организм, наличие тяжелых соматических заболеваний, гиповитаминоз, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях.
Клиническая картина
Cимптомы, течение
Фолликулит – гнойное воспаление всего волосяного фолликула. Возбудителем заболевания является S. aureus. Заболевание характеризуется возникновением ограниченного воспалительного инфильтрата в виде узелка ярко-красного цвета, болезненного при пальпации. На 2–3-й день формируется пустула, наполненная желтовато-зеленым содержимым, в центре которой виден волос или устье фолликула. Через 5–7 суток пустула ссыхается с образованием желтоватой корочки. После разрешения остифолликулитов и фолликулитов рубцов не образуется.
Сикоз вульгарный (сикоз стафилококковый, сикоз непаразитарный) – хроническое рецидивирующее воспаление фолликулов в зоне роста щетинистых волос (борода, усы, брови, лобок, подмышечные ямки). Возбудителем заболевания является S. aureus или ассоциации разных штаммов стафилококков. Заболевание характеризуется появлением очагов с выраженной инфильтрацией кожи синюшно-бурого цвета, на которых имеются пустулы, эрозии, серозно-гнойные корки.
Везикулопустулез (перипорит, остеопорит) – гнойное воспаление устьев мерокринных потовых желез. Возбудителем является S. aureus. Заболевание часто встречается у новорожденных. Появлению везикулопустулеза предшествует потница. Вначале появляется красная потница в виде множественных красных точечных пятен, затем на их поверхности появляются пузырьки с молочно-белым содержимым. Высыпания локализуются на туловище, в складках кожи, на волосистой части головы.
Эпидемическая пузырчатка новорожденных (пиококковый пемфигоид, пиококковый пемфигус) – поверхностное гнойное поражение кожи, появляющееся на 3-5-й день, реже – на 8-15-й день после рождения. Характеризуется появлением диссеминированных «вялых» пузырей (фликтен) размером от горошины до лесного ореха с мутным содержимым на неинфильтрированной коже. На месте вскрывшихся пузырей наблюдаются влажные эрозии с остатками покрышки из отслоившегося эпидермиса, на поверхности которых корки не образуются. Период высыпания пузырей длится от нескольких дней до 2–3 недель. Высыпания локализуются на коже в области пупка, нижней части живота, аногенитальной области, области естественных складок, при обширном поражении – на коже груди, спины, конечностях, редко – на ладонях и подошвах. Заболевание протекает с повышением температуры тела. Эпидемическая пузырчатка высоко контагиозна для новорожденных детей. Заражение новорожденных происходит от матерей и медицинских работников, страдающих пиодермией.
Эксфолиативный дерматит Риттера (эпидермолиз новорожденных острый) является наиболее тяжелой формой стафилодермии новорожденных и рассматривается как тяжелый вариант эпидемической пузырчатки новорожденных. Вызывается стафилококком II фаговой группы, фаготипом 71 или 55/71. Заболевание развивается у недоношенных детей, тяжелее протекает у детей 2–4-го дня жизни, чем у детей на 2–3-ей неделе после рождения. Выделяют три стадии болезни – эритематозную, эксфолиативную и регенеративную. Заболевание начинается с покраснения кожи, появления трещин, слущивания верхних слоев эпидермиса вокруг рта или около пупка. Затем появляется серозное пропитывание кожи и возникает эпидермолиз, напоминающий ожог II степени, симптом Никольского положительный. На различных участках кожного покрова появляются дряблые пузыри. Процесс в течение 6–12 часов распространяется от головы по всему кожному покрову. В течение 8–15 дней высыпания разрешаются с последующим шелушением. Рубцов не образуется. Общее состояние больных тяжелое, заболевание протекает с высокой температурой тела до 40–41ºС, возможно развитие токсико-септического состояния и сепсиса.
Синдром стафилококковой обожженной кожи (Staphylococcal Scalded Skin Syndrome) – поражение кожи аналогичное эксфолиативному дерматиту, наблюдающееся у детей в возрасте от 1 месяца до 5 лет. Заболевание связано со стафилококковой инфекцией, относящейся к фаговой группе II, которая обуславливает выработку токсина (эксфолиатин А или В). Он вызывает отслойку эпидермиса непосредственно под зернистым слоем. Клинически характеризуется появлением распространенных эритематозных пятнистых высыпаний, чаще всего после гнойного конъюнктивита, отита или инфекций верхних дыхательных путей. В паховых и подмышечных складках отмечаются очаги мацерации. Вокруг естественных отверстий скапливаются импетигинозные корки. Поражение кожи прогрессирует в течение 24–48 часов от скарлатиноподобной сыпи до спонтанных крупных пузырей. Отмечается положительный симптом Никольского. В течение 5–7 дней отмечается эпителизация эрозий с последующим отшелушиванием.
Синдром стафилококкового токсического шока (TSS) характеризуется внезапным повышением температуры тела, артериальной гипотонией, покраснением кожи и слизистых оболочек и полиорганной недостаточностью. Возбудителем является S. aureus (фагогруппа I, типы 16, 29, 35, 36, 52), продуцирующий токсин TSST-1. Факторами риска являются использование тампонов во время менструации, инфекции хирургических ран, ожоги, язвы, травмы кожи, послеродовые инфекции. Заболевание характеризуется появлением мелкоточечной пятнистой сыпи по всему кожному покрову, более выраженной вокруг очагов инфекции, редко наблюдается петехии, пузыри. Отмечается плотный отек, более выраженный на лице, кистях, стопах, в последующем (через 10–20 дней от начала заболевания) – шелушение и слущивание эпидермиса на ладонях и подошвах. Язык малинового цвета, отмечается нарушение общего состояния в виде мышечной слабости, боли в мышцах, головной боли, судорог, диареи, рвоты, одышки. Возможен летальный исход (у 5% больных).
Фурункул – гнойно-некротическое воспаление волосяного фолликула и окружающей подкожно-жировой клетчатки. Характеризуется образованием конусовидной пустулы с формированием некротического стержня и зоной воспаления, отека, болезненности при пальпации кожи вокруг очага. На месте отделившегося некротического стержня формируется язва.
Фурункулез характеризуется появлением множественных фурункулов на ограниченных участках, может иметь диссеминированный характер. Возможны рецидивы заболевания на протяжении от нескольких недель до нескольких лет.
Карбункул – конгломерат фурункулов, объединенных общим инфильтратом. Представляет собой плотный узел темно-красного или багрового цвета диметром 5–10 см, нечетко отграниченный от окружающей ткани, на поверхности которого имеется несколько пустул. После вскрытия этих пустул формируется глубокий некроз подлежащих тканей с образованием глубокой обширной язвы.
Абсцесс кожи – отграниченное гнойное воспаление, сопровождающееся некрозом. Возбудителем заболевания является S. aureus. Локализуется в дерме и подкожной клетчатке, может поражаться мышечная ткань. Характеризуется появлением болезненного узла с последующим образованием в центре элемента полости, заполненной гноем. Для сформировавшегося абсцесса характерна флюктуация.
Псевдофурункулез (множественные абсцессы новорожденных) встречается у детей первых месяцев жизни, нередко на фоне дистрофии, при сопутствующих тяжелых заболеваниях (пневмония, анемия). Возбудителем заболевания является S. aureus или его ассоциация с другими возбудителями. Характеризуется возникновением подкожных узлов величиной от горошины до лесного ореха багрово-красного с синюшным оттенком. Высыпания локализуются в области затылка, спины, ягодиц, задней поверхности бедер. В центре узлов наблюдается флюктуация, при вскрытии узлов выделяется желто-зеленый сливкообразный гной. Некротического стержня не образуется. После разрешения процесса остаются рубчики, так как поражается вся эккринная потовая железа.
Гидраденит – гнойное воспаление апокриновых желез. Локализуется гидраденит чаще в подмышечной области, вокруг сосков, пупка, половых органов и заднего прохода. В толще кожи образуются небольшие инфильтраты размером с горошину, которые постепенно увеличиваются, спаиваются между собой и с окружающими тканями, образуя сплошной болезненный воспалительный инфильтрат синюшно-багрового цвета. Через 4–5 суток появляется флюктуация, узлы вскрываются с образованием фистул и появлением гнойного отделяемого. Для заболевания характерно торпидное хроническое рецидивирующее течение.
Стрептодермии
Стрептодермии характеризуются чаще поверхностным поражением гладкой кожи и складок со склонностью к периферическому росту очагов поражения. Придатки кожи не поражаются.
Импетиго стрептококковое наблюдается у детей разных возрастных групп. Является высоко контагиозным заболеванием. Характеризуется образованием фликтен с серозным или серозно-гнойным содержимым. В результате вскрытия пузырей образуются эрозии. Гнойное содержимое ссыхается с образованием желтоватых корок, отпадающих через 3–4 суток. Рубцов и атрофии не образуется. Преимущественная локализация заболевания – кожа лица (область вокруг носа, рта).
Буллезное импетиго характеризуется пузырными высыпаниями, наполненными серозно-гнойным содержимым и окруженными розовым венчиком. После вскрытия пузырей образуются эрозии, покрытые тонкими листовидными корочками. Преимущественная локализация заболевания – нижние конечности, тыл кистей.
Щелевое импетиго (заеда) характеризуется наличием фликтен, быстро вскрывающихся с образованием неглубоких щелевидных линейных трещин и эрозий и мацерированным эпидермисом по периферии. Локализуется в углах рта, области наружных углов глазных щелей, основании крыльев носа.
Паронихия (поверхностный панариций) представляет собой фликтену на воспаленном основании, локализующуюся вокруг ногтевой пластинки.
Папуло-эрозивная стрептодермия наблюдается у детей грудного возраста. Локализуется на коже ягодиц, задней и внутренней поверхности бедер, в области промежности, мошонки. Характеризуется наличием плотных папул синюшно-красного цвета, окруженных островоспалительным венчиком. На поверхности папул образуются фликтены, которые быстро вскрываются с образованием эрозий и корочек.
Интертригинозная стрептодермия локализуется на соприкасающихся поверхностях крупных складок: паховых, подмышечных, шейной, ягодичной областей, за ушными раковинами. Характеризуется наличием фликтен, быстро вскрывающихся с образованием мокнущих эрозий с резкими фестончатыми границами и пиококковыми отсевами по периферии. Данная форма стрептодермии часто встречается у детей с избыточной массой тела, сахарным диабетом, повышенной потливостью.
Рожа представляет собой острое воспаление кожи. Возбудителями заболевания являются стрептококки группы А (Streptococcus pyogenes), а также Staphylococcus aureus, Haemophilus influenzae, пневмококки. Чаще болеют дети в возрасте до 3 лет и пожилые люди. Преимущественная локализация заболевания у взрослых лиц– голени, верхние конечности, туловище (в месте операционных ран), лицо (осложнения ринита и конъюнктивита), у детей – щеки, периорбитальная область, голова, шея, конечности. Воспаление представлено эритемой с приподнятыми краями, четкими границами, неправильных очертаний, различных размеров. Очаг воспаления отечный, блестящий, горячий на ощупь, болезненный при пальпации. Иногда на поверхности очага образуются пузыри, подкожные абсцессы, некроз.
Синдром стрептококкового токсического шока (STSS) характеризуется острым развитием шока и мультисистемной органной недостаточностью. Возбудителем заболевания является Streptococcus pyogenes группы А 3, 12 и 28 типов штамма М 1, которые продуцируют стрептококковый экзотоксин А и В (SPE-A, SPE-B). Заболевание может развиваться у здоровых людей, чаще в месте травмы кожи, которые являются входными воротами для инфекции. Факторами риска развития заболевания являются сахарный диабет, заболевания периферических сосудов. У пациента быстро развивается гипотензивный шок с почечной недостаточностью. Инфекция мягких тканей развивается у 80% больных и в большинстве случаев (у 70% больных) протекает по типу тяжелых подкожных инфекций (некротический фасциит, миозит). Везикулы и пузыри на поверхности воспалительного очага появляются позднее, у 5-7% больных, и являются неблагоприятным прогностическим признаком. У пациентов без инфекции мягких тканей наблюдаются очаги фокальной инфекции: остеомиелит, миозит, пневмония, перитонит, миокардит. Ранними признаками STSS могут быть гиперемия конъюнктивы и слизистой оболочки ротоглотки, малиновый язык. Другие кожные признаки включают петехиальные, пятнисто-папулезные и диффузные скарлатиноподобные высыпания. Высыпания могут появляться как в начале болезни, так и через 1–2 недели после окончания болезни (у 20–30% пациентов), одновременно с десквамацией. Летальность достигает 30%.
Стрептодермия острая диффузная – острое диффузное поражение кожи. Чаще встречается у взрослых лиц. Характеризуется наличием фликтен, склонных к периферическому росту и слиянию с образованием больших поверхностных эрозий, окаймленных венчиком отслоившегося рогового слоя эпидермиса с фестончатыми очертаниями. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Процесс локализуется, в основном, на нижних конечностях, а также вокруг инфицированных ран, свищей, ожогов.
Целлюлит – острое инфекционное воспаление дермы и подкожно-жировой клетчатки. Возбудителями являются Streptococcus pyogenes группы А, а также Staphylococcus aureus. Наиболее подвержены инфекции больные сахарным диабетом, циррозом печени, почечной недостаточностью, онкологической патологией. Целлюлит развивается на местах повреждения кожи, вблизи хирургических ран, а также на видимо здоровой коже. Воспалительный очаг ярко-красного цвета, с нечеткими контурами, отечный, инфильтрированный, горячий и болезненный при пальпации. В пределах очага воспаления могут наблюдаться везикулы, пузыри, геморрагии, абсцесс. Целлюлит может проявляться на любом участке кожного покрова, но чаще локализуется на коже нижних конечностей и лица. Отмечается недомогание, повышение температуры тела. Осложнениями целлюлита могут быть абсцессы, остеомиелит, септический артрит, тромбофлебит, бактериемия, некротизирующий фасциит, а также лимфангиит и гломерулонефрит. Рецидивирующая инфекция нижних конечностей может осложниться развитием фиброза дермы, лимфоотеком и утолщением эпидермиса.
Эктима (стрептодермия язвенная) – глубокое поражение тканей с изъязвлением на ограниченном участке. Возбудителем является Streptococcus pyogenes. Развитие заболевания начинается с появления фликтены с гнойным содержимым, которое в течение нескольких дней ссыхается в корку. Под коркой выявляется глубокая язва с отечными воспаленными мягкими краями и дном. Дно покрыто некротическим, гнойно-слизистым налетом. В течение 2–4 недель язва рубцуется. Процесс локализуется чаще всего на коже нижних конечностей. Факторами риска служат хронические заболевания, зудящие дерматозы.
Стрептостафилодермии
Импетиго стрептостафилококковое проявляется фликтенами, располагающимися на эритематозном фоне. Содержимое фликтен ссыхается с образованием рыхлых корок медово-желтого цвета. Отмечается рост элементов по периферии. Высыпания обычно диссеминированные, захватывают обширные участки кожного покрова. Длительность существования одного элемента импетиго в среднем составляет 7 дней. Заболевание высоко контагиозно. Стрептостафилококковое импетиго нередко осложняет зудящие кожные заболевания (экзема, чесотка, атопический дерматит и др.).
Диагностика
Диагностика пиодермии проводится на основании клинических проявлений заболевания.
Лабораторные исследования:
— бактериологическое исследование гнойного отделяемого с определением чувствительности к антибактериальным препаратам;
— исследование уровня глюкозы в крови;
— клинический анализ крови.
По показаниям назначаются консультации других специалистов: терапевта, эндокринолога.
Дифференциальный диагноз
| Пиодермии | Дифференциальная диагностика |
| Заболевания, связанные с действием токсинов продуцируемых штаммов стафилококка и стрептококка (эпидемическая пузырчатка новорожденных, дерматит эксфолиативный, синдромы стафилококковой обожженной кожи, стафилококкового токсического шока и стрептококкового токсического шока). | Сифилитическая пузырчатка – раннее проявление сифилиса у новорожденного. Характеризуется полиморфной сыпью, пузыри локализуются преимущественно в области ладоней и подошв, наряду с пустулами имеются папулы, папулезные инфильтраты. Сифилитические пустулы полусферические, имеют «напряженную» толстую покрышку, густое гнойное содержимое, в размерах почти не увеличиваются. В содержимом пустул и других сифилидах обнаруживают бледную трепонему. Отмечается наличие других симптомов врожденного сифилиса. Серологические реакции на сифилис у ребенка и матери – положительные. |
| Врожденный буллезный эпидермолиз (БЭ) – характеризуется появлением пузырей с серозным, серозно-геморрагическим содержимым на местах, подверженных травмам – колени, локти, ягодицы, голени, кисти (простой БЭ) или появляющихся спонтанно (дистрофический БЭ). Пузыри появляются на невоспаленном фоне, на месте вскрывшихся пузырей образуются эрозии с серозно-геморрагическими корочками. Эрозии эпителизируются быстро без образования рубцов (простой БЭ) или характеризуются медленным заживлением с образованием гипер- или атрофических рубцов (дистрофический рецессивный БЭ). | |
| Многоформная эритема – острое, рецидивирующее заболевание слизистых оболочек и кожи. Вызывается инфекционными агентами, лекарственными препаратами, вакцинами, наблюдается при болезнях соединительной ткани и др. Высыпания локализуются симметрично и представлены отечными синюшно-красными пятнами с папулой или пузырьком в центре. | |
| Синдром Стивенса-Джонсона является тяжелой формой многоформной эритемы. Начинается остро с высокой лихорадки, артрита, артралгий, миалгий. В процесс вовлекаются кожные покровы, слизистые, внутренние органы. Высыпания на коже имеют ограниченный характер и представлены пятнисто-папулезными элементами, пузырьками, пустулами, геморрагиями. На слизистой оболочке полости рта появляются пузыри, эрозии. Поражение глаз характеризуется тяжелым катаральным и гнойным конъюнктивитом с развитием пузырьков и эрозий. Течение заболевания продолжается около 6 недель. При отсутствии лечения летальный исход наступает в 5–10% случаев. | |
| Токсический эпидермальный некролиз Лайелла обусловлен главным образом лекарственными препаратами. Первые признаки заболевания появляются через несколько часов или через 2–3 дня после приема лекарственного средства. Общее состояние больного крайне тяжелое. Кожные высыпания аналогичны таковым при многоформной эритеме. На воспаленном фоне и на видимо здоровой коже появляются признаки отслойки эпидермиса (симптом «смоченного белья»), в дальнейшем появляются пузыри с дряблой покрышкой, эпидермис отторгается с образованием обширных, болезненных эрозий (чаще в виде перчаток и носок), кожа приобретает вид ошпаренной кипятком. Симптом Никольского резко положительный. Периоральная десквамация эпидермиса отсутствует. Летальный исход отмечается в 20–30% случаев. | |
| Болезнь Кавасаки – острый слизисто-кожный синдром с поражением лимфатических узлов и коронарных артерий. Болеют чаще всего новорожденные и дети в возрасте до 5 лет. Заболевание характеризуется наличием лихорадки, продолжающейся 5 дней и более, гиперемией конъюнктивы, эритемой, сухостью, трещинами, корками на губах, покраснением слизистой оболочки полости рта и глотки, острым воспалением шейных лимфоузлов. Полиморфная сыпь – кореподобная, по типу многоформной эритемы, пятнисто-папулезная, уртикарная наблюдается у 85–90% больных, локализуется на туловище и конечностях. Спустя 2–5 дней после начала заболевания появляются эритема и отечность на ладонях и подошвах с последующей десквамацией эпидермиса концевых фаланг. Характерны сосудистые аневризмы, тромбоцитоз, повышение уровня С-реактивного белка, СОЭ. | |
| Скарлатина – инфекционное заболевание вызванное Streptococcus pyogenes. Чаще всего встречается у детей в возрасте от 4 до 8 лет. Сыпь возникает на 1-4 сутки после начала лихорадки и симптомов фарингита. На коже лица, затем на шее и туловище появляются красные пятнистые высыпания, носогубный треугольник бледный, ладони и стопы не поражаются. В кожных складках – петехии. Через неделю от начала заболевания появляется мелкопластинчатое шелушение кожных покровов. | |
| Импетиго | Простой герпес характеризуется сгруппированными пузырьками с прозрачным, затем мутным содержимым на отечном эритематозном фоне. На месте вскрывшихся пузырьков образуются эрозии с полициклическими краями, сопровождающиеся зудом и жжением. Преимущественная локализация – губы, генитальная область. Молекулярно-биологическими методами выявляют вирус герпеса. |
| Дисгидроз – высыпания на ладонях и стопах в виде пузырьков с плотной покрышкой, напоминающих саговые зерна, существуют длительно. | |
| Панариций |
Лечение
— разрешение элементов;
— эпителизация эрозий;
— уменьшение частоты рецидивов заболевания при хронических формах пиодермий.
Общие замечания по терапии
При поверхностных формах пиодермий рекомендуется применение топических антисептиков, анилиновых красителей, антибактериальных препаратов наружного действия.
Антибактериальные средства системного действия назначают при распространенных, глубоких, хронических, рецидивирующих пиодермиях, при отсутствии эффекта от наружной терапии, наличии общих явлений (лихорадка, недомогание) и регионарных осложнений (лимфаденит, лимфангиит), локализации глубоких пиодермий на лице.
Глюкокортикостероидные средства для системного применения назначают при высокой активности патологического процесса, при хронической язвенно-вегетирующей и гангренозной пиодермиях.
Системные ретиноиды назначают в случае келоидных акне, абсцедирующего фолликулита и перифолликулита головы.
Иммунобиологические средства назначают в случаях рецидивирующих, упорно протекающих форм пиодермий.
Режим больного пиодермией предполагает рациональный уход за кожей как в очаге поражения, так и вне его. При диссеминированном процессе не рекомендуются частые водные процедуры и удаление волос путем их сбривания. Волосы в области расположения пиодермических элементов рекомендуется состригать.
При длительно текущих инфекционно-воспалительных процессах, а также при множественных высыпаниях определенное внимание должно быть уделено диете: питание должно быть полноценным, богатым витаминами, резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Показания к госпитализации
— заболевания, связанные с действием токсин продуцируемых штаммов стафилококка и стрептококка;
— распространенные высыпания, сопровождающиеся нарушением общего состояния.
Схемы лечения
Медикаментозная терапия
Наружная терапия
1. Антисептические препараты для наружного применения (D) [1–3]
— раствор бриллиантового зеленого, спиртовой 1% наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— фукорцин, спиртовой раствор наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— метиленовый синий, водный раствор 1%, наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— калия перманганат, водный раствор 0,01–0,1% наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— раствор перекиси водорода 1–3% наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— хлоргексидин, спиртовой раствор 0,5%; водный раствор 0,05–1% наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
или
— повидон-йод, раствор 10% наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней
2. Антибактериальные препараты для наружного применения
— неомицина сульфат (5000 МЕ/5мг)+ бацитрацин цинк (250 МЕ) (А) наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней [5]
или
— гентамицина сульфат, мазь или крем 0,1% (D) наружно на область высыпаний 3–4 раза в сутки в течение 7–14 дней [5]
или
— фузидовая кислота, крем или мазь 2% (А) наружно на область высыпаний 3–4 раза в сутки в течение 7–14 дней [4, 5, 7, 14]
или
— мупироцин, мазь 2% (А) наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней [4, 5, 7, 8, 14]
или
— эритромицин, мазь (10000 ЕД/г) (D) наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней [5]
или
— линкомицина гидрохлорид, мазь 2% (D) наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней [1]
или
— сульфатиазол серебра, 1% крем (С) наружно на область высыпаний 1–2 раза в сутки в течение 7–10 дней в течение 7–14 дней [1]
3. Антибактериальные препараты группы макролидов
— эритромицин (А): детям в возрасте до 3 месяцев – 20-40 мг на кг массы тела в сутки, детям в возрасте от 3 месяцев до 18 лет – 30–50 мг на кг массы тела в сутки, взрослым – 1,0–4,0 г перорально в сутки в 4 приема. Курс лечения – 5–14 дней [5, 8]
или
— азитромицин (А): детям – 10 мг на кг массы тела 1 раз в сутки перорально в течение 3 дней, взрослым – 500 мг перорально 1 раз в сутки течение 3 дней [5]
или
— кларитромицин (А): детям – 7,5 мг на кг массы тела в сутки перорально, взрослым – 500–1000 мг перорально в сутки. Кратность приема 2 раза в сутки. Курс лечения – 7–10 дней [5].
4. Антибактериальные препараты группы тетрациклина
— доксициклин (А): детям в возрасте старше 12 лет и/или с массой тела менее 50 кг – 4 мг на кг массы тела 1 раз в сутки в 1-ый день, 2 мг на кг массы тела 1 раз в сутки в последующие дни; детям в возрасте старше 12 лет и/или с массой тела более 50 кг и взрослым – 100 мг перорально 2 раза в сутки в течение 10–14 дней [7, 10].
5. Антибактериальные препараты группы фторхинолонов
— ципрофлоксацин (В) 250–500 мг 2 раза в сутки перорально в течение 5–15 дней [17]
или
— левофлоксацин (А): 250–500 мг перорально 1–2 раза в сутки в течение 7–14 дней [17]
или
— офлоксацин (В): 200-400 мг перорально 2 раза в сутки в течение 7–10 дней [17].
6. Антибактериальные препараты группы линкозамидов
— клиндамицин (А): детям – 3–6 мг на кг массы тела перорально 4 раза в сутки, взрослым 150–450 мг перорально 4 раза в сутки; при парентеральном введении детям 15–40 мг на кг массы тела в сутки, взрослым – 600 мг–2,7 г в сутки, кратность введения 3–4 раза в сутки. Курс лечения – 10 дней [5, 7, 9, 10].
7. Антибактериальные сульфаниламидные препараты
— сульфаметоксазол + триметоприм (А): детям в возрасте от 3 до 5 лет – 240 мг перорально 2 раза в сутки; детям в возрасте от 6 до 12 лет – 480 мг перорально 2 раза в сутки; взрослым и детям в возрасте старше 12 лет – 960 мг перорально 2 раза в сутки. Курс лечения от 5 до 14 дней. [7, 10]
8. Глюкокортикостероидные припараты для системного применения (при язвенной, язвенно-вегетирующей пиодермии) (С) [1]
— преднизолон 25–30 мг в сутки внутримышечно в течение 5–7 дней с постепенным снижением дозы вплоть до отмены
или
— дексаметазона фосфат 4 мг (1 мл) 4–6 мг в сутки внутримышечно в течение 5–7 дней с постепенным снижением дозы вплоть до отмены
или
— бетаметазона динатрия фосфат + бетаметазона дипропионат 1–2 мл внутримышечно однократно, при необходимости повторить введение через 10 дней.
9. Системные ретиноиды
— изотретиноин (D) 0,5–1,0 мг на кг массы тела в сутки перорально в течение 3–4 месяцев [1].
10. Иммунобиологические средства
— анатоксин стафилококковый очищенный жидкий в 1 мл 12±2 ЕС стафилококкового анатоксина (D): в нарастающих дозах: 0,1, 0,3, 0,5, 0,7, 0,9, 1,2 и 1,5 мл подкожно с интервалом 2 суток; на курс лечения – 7 инъекций. Препарат не применяют одновременно с лечением сывороточными антистафилококковыми препаратами (иммуноглобулином и плазмой) [1].
или
— вакцина стафилококковая лечебная жидкая (антифагин стафилококковый), 1 мл (D): детям в возрасте от 6 месяцев до 7 лет – 0,1 мл подкожно ежедневно; детям в возрасте старше 7 лет начальная доза – 0,2 мл подкожно, затем ежедневно увеличивать дозу на 0,1 мл в течение 8 дней. Повторный курс лечения через 10–15 суток в случае обширных поражениях кожи с рецидивами [1].
или
— иммуноглобулин антистафилококковый человека жидкий, 100 МЕ (D): при легких формах пиодермий 100 МЕ в сутки внутримышечно, при генерализованной инфекции 5 МЕ на кг массы тела в сутки внутримышечно, курс лечения – 3–5 инъекций ежедневно или через день [1]
При лечении заболеваний стафилококковой этиологии, сопровождающихся бактериемией и сепсисом применяют:
— иммуноглобулин антистафилококковый человека для внутривенного введения, 10, 25 и 50 мл во флаконах, в 1 мл не менее 20 МЕ (С): детям 5–7 МЕ на кг массы тела, не более 25 МЕ (однократная доза) внутривенно капельно со скоростью 8-10 капель в 1 мин. На курс 10 инфузий, которые проводят через 24–72 часа. Взрослым: 5–7 МЕ на кг массы тела (однократная доза) внутривенно капельно со скоростью не более 40 капель в 1 мин. На курс 10 инфузий, которые проводят через 24–72 часа. Препарат совместим с другими лекарственными средствами [1].
или
— иммуноглобулин нормальный человека для внутривенного введения, 10, 25 и 50 мл во флаконах (С). Детям: 3–4 мл на кг массы тела, не более 25 МЕ (однократная доза) внутривенно капельно со скоростью 8–10 капель в 1 мин в течение 3–5 дней. Взрослым: 25–50 мл внутривенно капельно со скоростью не более 40 капель в 1 мин через 1-3 суток, курс лечения – 3–10 инфузий. Препарат совместим с другими лекарственными средствами [1].
Немедикаментозная терапия.
УВЧ–терапия – применяется при глубоких формах пиодермии (D). Курс лечения 5–10 процедур [1].
Требования к результатам лечения
— разрешение патологических кожных элементов;
— эпителизация, рубцевание язв;
— уменьшение частоты рецидивов заболевания при хронических формах пиодермий.
ПРОФИЛАКТИКА
Первичная профилактика пиодермий состоит в своевременной антисептической обработке микротравм, трещин, раневых поверхностей. Следует проводить лечение выявленных общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарный диабет, болезни пищеварительного тракта, дыхательной системы и др.)
Вторичная профилактика пиодермий включает периодические медицинские осмотры, при необходимости проведение противорецидивной терапии (общие УФ-облучения, уход за кожей, санация фокальной инфекции).
Пиодермия
Пиодермия у детей — гнойное заболевание кожи, вызываемое проникновением бактерий. Патология встречается не только у малышей, но и у взрослых. Опытные дерматологи и педиатры клиники «СМ-Доктор» в Москве проведут диагностику и назначат лечение при симптомах пиодермии у детей любого возраста, в том числе новорожденных. Мы поможем своевременно распознать болезнь и предупредить развитие осложнений.
Термин «пиодермия» с древнегреческого языка означает «гнойная кожа». Это слово полностью характеризует заболевание. На кожном покрове возникают гнойнички, которые сливаются, образуя мокнущие экземы.
Если болезнь развилась впервые и протекает активно, речь идет об острой форме. Когда патология проявляется у ребенка периодически, врачи говорят о хроническом заболевании. Также существует разлитая (поражается 2 и более части тела) и локализованная (сыпь сосредоточена на небольшом участке) формы. В зависимости от глубины проникновения бактерий различают поверхностную и глубинную пиодермию. Каждая из перечисленных форм имеет свои симптомы.
Классификация
Возбудитель заболевания и особенности симптоматики позволяют выделить следующие специфические виды поражения:
Течение процесса может быть острым или хроническим, а наличие или отсутствие осложнений позволяет выделить осложненную и неосложненную формы, соответственно.
Симптомы пиодермии у ребенка
Внешние признаки детской пиодермии могут быть обманчивы, поскольку они сходны с симптомами многих дерматологических болезней. Еще сложнее идентифицировать возбудителя. Определить вид бактерии по внешнему виду высыпаний сложно: потребуются лабораторные анализы.
Но родители должны знать, как выглядит пиодермия. Эти сведения помогут вовремя заподозрить болезнь и обратиться к врачу. Отличительные особенности:
Иногда по внешнему виду высыпаний можно предположить, какой возбудитель ее вызвал.
Чтобы подтвердить предположение, используют лабораторную диагностику кожных образцов.
Осложнения
Если ребенок не получил своевременного и адекватного лечения при первых признаках пиодермии, существенно возрастает риск развития осложнений. Это может быть:
Причины пиодермии у детей
Возбудителями заболевания могут быть несколько видов бактерий. В основном это стрептококки и стафилококки, но встречается одновременное заражение обоими видами микроорганизмов.
Пиодермия может возникнуть на здоровой коже. Но для этого требуется наличие факторов риска:
Заражение происходит посредством контакта с больным человеком и его кожей. Поэтому в группе риска находятся дети, посещающие детский сад и школу.
Диагностика пиодермии
При подозрении на пиодермию родителям малыша нужно обратиться к врачу. Внешнего осмотра недостаточно, чтобы поставить диагноз. Необходимо провести лабораторную диагностику:
Для неосложненной формы заболевания этого обследования достаточно, чтобы диагностировать пиодермию и назначить курс терапии.
Лечение пиодермии у детей
Консервативное лечение
Основу терапии при пиодермии составляют антибиотики. Их подбор осуществляется индивидуально на основе результатов бактериологического посева. Обычно рекомендуются антибактериальные медикаменты широкого спектра действия.
Если пиодермия поверхностная и не представляет опасности для ребенка, рекомендуются антибактериальные мази местного действия. Внутрь антибиотики принимают при тяжелой форме болезни. Антибактериальная терапия продолжается в течение недели, реже — 14 суток, если симптомы не исчезают.
Лечение грудничков и детей до 3 лет при глубинной или осложненной форме пиодермии проводится в стационаре под наблюдением врачей. Детям проводят инъекции антибиотиков. Параллельно назначают и другие препараты:
Протирать спиртовыми растворами пораженные участки не рекомендуется, поскольку эти препараты не уничтожают возбудителей, но при этом раздражают кожу. Мыться мочалкой не разрешается, чтобы не распространять инфекцию по телу.
На время терапии ребенку показана диета, исключающая сладкие, жирные, соленые блюда. Нужно употреблять больше овощей и фруктов.
Хирургическое лечение
При тяжелых формах пиодермии из гнойников образуются фурункулы и карбункулы. Эти образования лечатся только хирургическим путем. Первым делом их вскрывают и санируют. После этого назначается комплексное лечение по вышеприведенной схеме.
Прогноз и профилактика
Если заболевание протекает без осложнений, оно полностью излечивается, если родители выполняют рекомендации врача. При обширном поражении прогноз хуже.
Родителям стоит быть внимательными: при первых симптомах сыпи необходимо обращаться к врачу.
Снизить риск заражения помогут меры профилактики:
Важно помнить: пиодермия лечится и не оставляет после себя никакого следа, если вовремя обратиться к врачу. Опытные дерматологи ведут прием в клинике «СМ-Доктор». Записывайтесь на консультацию к врачу при наличии любых подозрительных высыпаний на коже ребенка.
Пиодермия хроническая язвенная (язвенно-вегетирующая)
Общее лечение
Сначала проводится иммунотерапия (препаратами тимуса (Т-активин, тимоген, тималин), интерферона (реаферон)) для коррекции вторичного инфекционного иммунодефицита. Затем назначают антибиотики (с учетом антибиотикограммы) в средних терапевтических дозировках) в сочетании со стимуляторами гуморального иммунитета (пирогенал, продигиозан, алоэ, витамины А, С, Е):
Антибиотики группы пенициллина
Антибиотики группы цефалоспоринов
Антибиотики группы макролидов
Антибиотики группы тетрациклина
Доксициклина гидрохлорид, моногидрат 100 мг — детям старше 12 лет с массой тела менее 50 кг в 1-й день — 4 мг/кг массы тела 1 раз в сутки, в последующие дни — 2 мг/кг массы тела 1 раз в сутки. Детям старше 12 лет с массой тела более 50 кг и взрослым — в первые сутки 200 мг однократно, затем по 100 мг 1 раз в сутки. Курс лечения — 10–14 дней.
Фторхинолоны
Антибиотики группы аминогликозидов
Гентамицина сульфат раствор для инъекций 40 мг (1 мл) — детям до 2 лет — 2–5 мг/кг/сут, детям старше 2 лет — 3–5 мг/кг/сут. Кратность введения 3 раза в сутки. Взрослым 3–5 мг/кг/сут, кратность введения 2–4 раза в сутки. Курс лечения 7–10 дней.
Антибиотики группы линкозамидов
Клиндамицин 150 мг — при приеме внутрь детям по 3–6 мг/кг 4 раза в сутки, взрослым по 150–450 мг 4 раза в сутки; при парентеральном введении детям 15–40 мг/кг/сут, взрослым — 600 мг — 2,7 г в сутки, кратность введения 3–4 раза в сутки. Курс лечения — 10 дней.
Глюкокортикостероидные средства
Для системного применения или цитостатики назначают при хронической язвенной (язвенно-вегетирующей) пиодермии (и неэффективности других средств) и высокой активности патологического процесса:
Наружное лечение
Проводят промывания язв растворами антисептиков и туширование их поверхности растворами анилиновых красителей:
Затем язвы присыпают банеоцином или стрептоцидом или наносят кремы на основе препаратов серебра (2% крем аргосульфан, мазь сульфаргин, мазь левосин). После очищения язв от некротических тканей переходят на стимуляторы регенарции – мази ируксол, метилурациловую, Микулича, можно использовать повязки текасорб или цинк-желатиновые повязки (Zinci oxydi,Glycerini, Gelatinae aa 40,0, Aq. destillatae 100,0).
Режим
Диета
Питание должно быть полноценным, богатым витаминами, ограничивают количество потребляемой соли и углеводов, полностью исключается алкоголь.
Критерии эффективности лечения
Осутствие свежих высыпаний, разрешение существующих элементов.
Показания для госпитализации
Распространенные высыпания, сопровождающиеся нарушением общего состояния.