Холецистэктомия что это такое показания
Холецистэктомия что это такое показания
Холецистэктомия
Холецистэктомия – стандарт хирургического лечения желчнокаменной болезни, когда в желчном пузыре и желчном протоке образуются конкременты (камни).
Врачи по специализации
Заболевание протекает в разных формах, в зависимости от размеров камней. Разброс объемов большой: от мельчайших частиц до конкрементов размером с желчный пузырь. В любом случае пациенту требуется диагностическое исследование. Если камни не мешают желчному пузырю нормально функционировать и не доставляют человеку дискомфорта, достаточно наблюдения у гастроэнтеролога. Если есть симптоматическое течение болезни, то это является показанием для операции — холецистэктомии.
Что такое холецистэктомия
При холецистэктомии происходит удаление желчного пузыря. Раньше такая операция требовала значительного хирургического вмешательства. Хирургам приходилось делать длинный надрез в правом подреберье, что в большинстве случаев было чревато для пациентов осложнениями. В частности, послеоперационной грыжей. А срок реабилитации после такого лечения составлял от нескольких недель до нескольких месяцев.
Наш хирургический центр GMS Hospital работает только по современным лапароскопическим методикам. Лапароскопическая холецистэктомия — малоинвазивная операция, которая требует всего нескольких проколов в передней брюшной стенке. А после удаления желчного пузыря хирург накладывает небольшие косметические или узловые швы.
Благодаря щадящему хирургическому вмешательству период послеоперационной реабилитации сокращается до нескольких дней. Пациенту не приходится неделями лежать в стационаре после проведения холецистэктомии, чтобы вернуться к привычной жизни.
Преимущества проведения операции в GMS Hospital
Использование инновационных малотравматичных методик — не единственный плюс лечения в нашем центре хирургии. В стационарном отделении GMS Hospital вы получаете:
Показания
Перечислим симптомы ЖКБ, при которых необходимо записаться на прием к хирургу:
Стоит отметить, что желчнокаменная болезнь может протекать бессимптомно. Как правило, такие случаи не требуют хирургического лечения. Но при малейших признаках обратиться к врачу все же стоит.
Отдельно приведем группы риска, которые особенно подвержены развитию ЖКБ:
Представителям этих групп стоит ежегодно проходить УЗИ печени и желчного пузыря на предмет желчнокаменной болезни.
Медицинские показания к холецистэктомии следующие:
Подготовка
Если говорить о подготовке к первому визиту в GMS Hospital, то это не обязательная мера. Все необходимое для полноценного медицинского обслуживания есть на базе нашего хирургического центра.
Но доктору удастся составить наиболее точную клиническую картину, если вы заранее:
Подготовительный этап перед хирургическим лечением в GMS Hospital начинается с диагностических мероприятий. Основной метод диагностики желчнокаменной болезни — ультразвуковое исследование (УЗИ) брюшной полости. По результатам УЗИ, если потребуется, хирург может назначить дополнительные обследования:
Наш центр хирургии оснащен оборудованием нового поколения, которое гарантирует максимальную точность диагностики.
Как проводится
Перед проведением лапароскопической холецистэктомии пациента вводят в наркоз. После хирург делает несколько маленьких разрезов, через которые в брюшную полость вводятся необходимые инструменты и камера. По завершении манипуляций врач накладывает швы и стерильную повязку. Инновационные шовные материалы обеспечивают быстрое заживление мест прокола в брюшной полости после холецистэктомии.
В медицинской практике есть еще одна лапароскопическая методика удаления желчного пузыря через один прокол — однопортовая система SILS. Следы от такой операции практически незаметны.
Послеоперационный период
От качества реабилитации во многом зависит эффективность проведенного лечения. В нашем хирургическом центре персонал предельно внимателен к каждому пациенту, которому проводилась операция по удалению желчного пузыря. При необходимости врач составит для вас программу реабилитационных мероприятий.
Стандартный период реабилитации после холецистэктомии составляет от 2 до 10 дней.
Узнать точную цену на холецистэктомию можно только после личной консультации с хирургом нашего центра. Стоимость проведения операции в Москве зависит от методики лечения и объема диагностических исследований.
Стоимость
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Холецистэктомия | 365 720 руб. |
| Холецистэктомия из мини-доступа | 365 720 руб. |
| Холецистэктомия из мини-доступа при деструктивном холецистите | 402 290 руб. |
| Холецистэктомия из мини-доступа при деструктивном холецистите с перитонитом | 438 860 руб. |
| Холецистэктомия из мини-доступа с холедохотомией и дренированием общего желчного протока | 475 430 руб. |
| Холецистэктомия при деструктивном холецистите | 402 290 руб. |
| Холецистэктомия при деструктивном холецистите с перитонитом | 438 860 руб. |
| Холецистэктомия при осложненном холецистите | 365 720 руб. |
| Холецистэктомия с холедохотомией и дренированием общего желчного протока | 475 430 руб. |
| Лапароскопическая холецистэктомия | 384 000 руб. |
| Лапароскопическая холецистэктомия при деструктивном холецистите | 422 400 руб. |
| Лапароскопическая холецистэктомия при деструктивном холецистите с перитонитом | 460 800 руб. |
| Лапароскопическая холецистэктомия с холедохотомией и дренированием общего желчного протока | 499 200 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.
Указаны цены на самые востребованные услуги. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР.
Операция по удалению желчного пузыря
Удаление желчного пузыря – распространённый вид оперативного вмешательства, его назначают при наличии камней, тяжёлых патологий, которые препятствуют нормальной работе органа. Операцию проводят открытым или щадящим эндоскопическим методом, при соблюдении рекомендаций врача, восстановительный период проходит быстро, без особых осложнений.
Показания и противопоказания к холецистэктомии
Холецистэктомия – хирургическое удаление жёлчного пузыря, проводят его при различных формах холецистита, развитии атрофических процессов в органе. Основные причины развития патологий – погрешности в питании, малоподвижный образ жизни, глистные инвазии, гормональный дисбаланс, болезни ЖКТ, ожирение.
Когда требуется операция:
Важно! Большинство врачей рекомендуют проводить резекцию, если размер конкрементов превышает 2 см, консервативные методы лечения не способствуют улучшению самочувствия человека.
Противопоказания
Холецистэктомия – необходимое оперативное вмешательство, которое помогает избежать развития тяжёлых осложнений, но в некоторых случаях проводить его нельзя.
Операцию не проводят, если приступ острого холецистита длится более 72 часов, для начала купируют основные симптомы, затем удаляют поражённый орган.
Подготовка к удалению жёлчного пузыря
Перед хирургическим вмешательством пациенту нужно пройти всестороннее обследование, осмотр у кардиолога, терапевта.
Методы предоперационной диагностики:
Диагностику проводят для определения степени тяжести патологий, оценки размера, структуры, функций жёлчного пузыря, выявление камней, спаек, новообразований.
За неделю до оперативного вмешательства необходимо прекратить приём препаратов, которые влияют на свёртываемость крови, НПВС, витамина E. В течение 3–4 дней до лапароскопии нельзя есть фрукты, капусту, бобовые овощи, хлеб. Накануне операции ужин должен быть лёгким, не позднее 18–19 часов, утром ничего нельзя пить и есть.
Непосредственно перед операцией пациенту дают слабительные препараты, Эспумизан, ставят очистительную клизму.
Как проходит операция?
Удаление жёлчного пузыря проводят двумя способами – лапароскопия и открытая холецистэктомия. При любом виде операций используют общий эндотрахеальный наркоз, при наличии бронхиальной астмы анестезию вводят внутривенно. Чем отличаются шрамы после различных вмешательств, можно увидеть на фото.


Лапароскопический метод
Популярный и безопасный метод хирургического вмешательства, в ходе которого не делают разрезов, что снижает риск возникновения негативных последствий. После лапароскопии не остаётся заметных шрамов, болевой синдром выражен слабо, пациента выписывают уже через 3–5 дней.
Новым методом резекции является технология NOTES – операция проводят без надрезов, эндоскоп вводят через рот или влагалище. Но подобную методику применяют редко, она проходит клинические тестирования.
Важно! Восстановительный период после лапароскопии длится всего 2–3 недели, после полостной операции – 1,5–2 месяца.
Полостная холецистэктомия
Подобное оперативное вмешательство проводят при сильном воспалении жёлчного пузыря, острой форме патологии, при наличии камней большого размера, если есть противопоказания для лапароскопии.
После операции пациент находится в больнице 1,5–2 недели. В течение нескольких дней необходимо принимать сильнодействующие обезболивающие лекарственные средства.
Полостную операцию проводят и из минидоступа – размер разреза не более 7 см, делают его в области правого подреберья, применяют вмешательство при наличии спаек, наличии воспалительного инфильтрата. Время удаления поражённого органа примерно 1,5 часа.
Жизнь после операции
Восстановительный период начинается после перевода пациента в послеоперационную палату – в течение часа человек отходит от наркоза, часто возникает тошнота, головокружение, боль, после лапароскопии человека сильно знобит.
Через 6 часов нужно начинать потихоньку вставать, чтобы избежать появления застойных явлений, ускорить процесс восстановления, первое время наблюдается слабость, дрожь в конечностях, кружится голова, каждый день продолжительность и интенсивность физических нагрузок следует увеличивать.
Дренаж удаляют через сутки, раны заклеивают пластырем, через 2 дня можно принять душ, но тереть швы категорически нельзя. Раны регулярно обрабатывают антисептическими растворами, швы снимают через 8–10 дней, процедура практически безболезненная.
В течение 3 месяцев нельзя посещать сауны, бани, солярий, поднимать тяжести более 2 кг, к интенсивным тренировкам можно вернуться через месяц, если нет никаких осложнений.
Часто после полостной операции пациентам рекомендуют 3 недели носить специальный поддерживающий бандаж.
Лекарства после операции
Особой медикаментозной терапии во время послеоперационного периода не требуется, при сильных болях назначают НПВС, спазмолитики – Нурофен, Найз, Папаверин, Но-шпа. Для улучшения и восстановления процесса пищеварения следует принимать ферменты – Креон, Панкреатин.
Холецистэктомия – показание для санаторно-курортного лечения – приём минеральных вод, радоновые, хвойные ванны, электрофорез с янтарной кислотой.
Питание
В течение 24 часов после операции человеку приём пищи противопоказан, можно пить негазированную воду в небольшом количестве. На протяжении 3–5 дней рацион состоит из лёгких продуктов – супов на овощном бульоне, овсянки, кефира, протёртых овощей.
Постепенно в меню вводят творог, йогурт, нежирные сорта мяса и рыбы, морепродукты, гречневую кашу, бананы и другие фрукты, растительные жиры. Питаться нужно часто, небольшими порциями, не допускать длительных перерывов между приёмами пищи.
После удаления желчного пузыря категорически запрещается употреблять крепкий чай и кофе, спиртные напитки, жирные, острые, копчёные, жареные блюда, сладости – этих правил придётся придерживаться минимум 2 года.
Непродолжительными курсами нужно пить сульфатные и хлоридно-сульфатные минеральные воды, отвары из трав с желчегонным действием – расторопша, бессмертник, артишок.
→ Подробнее о диете после удаления желчного пузыря
После холецистэктомии выдают больничный лист на 10 дней, если наблюдаются осложнения, его могут продлить на 4 недели. Если пациент не успевает восстановиться за это время, собирают врачебную комиссию, которая может увеличить срок временной недееспособности до 1 года, но в этом случае человеку необходимо посещать врача раз в 15 дней, как только состояние здоровья улучшиться, его сразу выпишут.
Возможные последствия и осложнения
Чаще всего осложнения в виде пареза кишечника, грыжи, нарушений дыхательных функций наблюдается после полостной операции.
Чем опасна операция:
Где делают и сколько стоит?
В срочном порядке по жизненным показаниям операцию по удалению жёлчного пузыря в государственных учреждениях проводят бесплатно, независимо от места жительства, финансового положения пациента. При наличии показаний бесплатную плановую ЛХЭ можно сделать при наличии полиса.
Платную холецистэктомию проводят во многих частных клиниках и центрах, средняя стоимость лапаротомии – 50–70 тыс. руб., цена полостной операции несколько ниже.
Отзывы пациентов
«Жёлчный пузырь удалили 4 года назад, первые полгода придерживалась строгой диеты, похудела немного. Теперь ем всё, дважды в гол пью травы желчегонные».
«Первые полгода после операции всё было прекрасно, но потом начались серьёзные проблемы с поджелудочной железой – тошнота, сильная диарея после еды на фоне плохого усвоения пищи, таблетки никакие не помогают».
«Холецистэктомию сделала полгода назад методом лапаротомии, чувствую себя прекрасно, швов почти не видно, диета только на пользу пошла – похудела, цвет лица улучшился, освоила много рецептов полезных блюд».
Удаление желчного пузыря не относится к сложным хирургическим операциям, редко длится более 2 часов. Холецистэктомия требует предварительной подготовки, обследования, после операции нужно чётко следовать всем рекомендациям врача на протяжении всего периода реабилитации.
Удаление желчного пузыря (холецистэктомия)
Желчный пузырь – это полый орган, находящийся в области живота, справа, под печенью. Его объем примерно 50-70 мл, а форма напоминает грушу. Его основное назначение – накопление и концентрация желчи, которая синтезируется клетками печени, и последующее ее выделение в 12-перстную кишку, периодически, в основном в связи с приемом пищи. Желчь помогает в переваривании и всасывании жиров, всасывании жирорастворимых витаминов, холестерина, аминокислот и солей кальция, а так же желчь участвует в активации пристеночного пищеварения в кишечнике, усиливает секрецию и двигательной активности тонкой кишки.
Когда удаляют желчный пузырь? Показания к холецистэктомии
Холецистэктомия проводится для лечения заболеваний желчного пузыря, в основном из образования желчных камней в желчном пузыре (желчекаменная болезнь). Камни могут быть твердыми и мелкими, как галька внутри желчного пузыря. Камни могут быть как песчинки или же как большой мяч для гольфа.
Общими показаниями к холецистэктомии является:
— Воспрепятствование нормальному оттоку желчи, ведущего к серьезной боли в животе (желчная колика)
— Инфекция или воспаление желчного пузыря (холецистит)
— Закупорка желчных путей, ведущих к двенадцатиперстной кишке (обструкция желчных путей)
— Закупорка протока, ведущего от поджелудочной железы в двенадцатиперстную кишку (панкреатит)
Так же к показаниям для холецистэктомии относят обострение хронического холецистита, калькулезный холецистит, острый холецистит, не поддающийся консервативной терапии, холестероз.
Как подготовиться к холецистэктомии, операции по удалению желчного пузыря?
— Для подготовки к холецистэктомии, ваш хирург может попросить вас принимать слабительное средство 3-4 дня перед операцией, чтобы очистить кишечник.
— Ничего не едят в ночь перед операцией. Не следует пить и есть, по крайней мере, за четыре часа до операции, но вы можете выпить глоток воды с лекарствами.
— Необходимо прекратить прием некоторых лекарственныхпрепаратов и пищевых добавок, влияющих на свертываемость крови, потому что они могут увеличить риск кровотечения. В любом случае сообщите врачу обо всех лекарствах и добавках, которые вы принимаете.
— Гигиенические процедуры перед операцией, например, душ с антибактериальным мылом.
— Спланируйте заранее план пребывания в больнице. Большинство пациентов способно идти домой в тот же день после их холецистэктомии, но могут возникнуть осложнения, которые требуют проведения одной или более ночей в больнице. Если хирург должен сделать длинный разрез в брюшной полости, чтобы удалить желчный пузырь, вам, возможно, придется остаться в больнице дольше. Не всегда можно знать заранее, какая процедура будет использоваться. Планируйте заранее, на случай, если придется остаться в больнице, какие личные вещи вам могут понадобиться, например, зубная щетка, удобная одежда, и книги или журналы, чтобы скоротать время.
Лапароскопическая холецистэктомия
Во время лапароскопической холецистэктомии, хирург делает четыре небольших разреза в брюшной полости, два из которых имеют длину по 5 миллиметров, и другие два имеют длину по 10 миллиметров. Трубка с крошечной видеокамерой вставляется в брюшную полость через один из разрезов. Во время введения троакары не разрезают ткани, а лишь раздвигают. Больному, находящемуся под наркозом, надувают живот с помощью двуокисью углерода. Остальные инструменты вводятся через еще 2 разреза. Затем, когда желчный пузырь найден, он удаляется.
Далее проводят холангиографию, специальный рентген, чтобы проверить желчный проток на отклонения. Если ваш врач считает, что есть другие проблемы в желчных протоках, они могут быть устранены. После этого разрезы зашивают. Лапароскопическая холецистэктомия занимает один или два часа.
Однако лапароскопическая холецистэктомия не подходит для всех. В некоторых случаях необходимо сделать большой разрез, например из-за рубцовой ткани от предыдущих операций или осложнений или очень больших камней. В этом случае проводится открытая холецистэктомия.
Традиционная (открытая) холецистэктомия
Если желчный пузырь чрезвычайно воспален, инфицирован или имеет большие камни, применяют другой хирургический подход, называемый открытая холецистэктомия.
Во время открытой холецистэктомии хирург делает 15-и сантиметровый разрез в животе чуть ниже грудной клетки и ребер с правой стороны. Мышцы и ткани отводятся назад, чтобы облегчить доступ к печени и желчному пузырю. Далее смещают печень, чтобы открыть желчный пузырь. Сосуды, пузырные протоки и артерии и из желчного пузыря вырезаются, и желчный пузырь удаляется. Общий желчный проток, который отводит желчь из печени в тонкую кишку, также проверяется на наличие камней. Небольшая дренажная трубка может быть оставлена в течение нескольких дней, чтобы слить жидкость, если есть воспаления или инфекция в брюшной полости. Затем разрез зашивают.
Открытая холецистэктомия длится один или два часа.
Восстановление после удаления желчного пузыря (холецистэктомии)
После операции вы будете направлены в реанимацию для восстановления после анестезии. Когда действие наркоза заканчивается, вы будете доставлены в свою палату. Дальнейшее восстановление варьируется в зависимости от вашей процедуры:
После лапароскопической холецистэктомии пациентов часто отпускают домой в тот же день, после операции, хотя иногда требуется одна ночь пребывания в стационаре. После выписки вы можете вернуться к нормальной диете и деятельности практически сразу.
Возможно, у вас будут наблюдаться некоторые из этих симптомов во время восстановления:
Деятельность после удаления желчного пузыря (холецистэктомии)
Вы должны быть в состоянии осуществлять большинство ваших регулярных мероприятий в срок от 4 до 8 недель. До этого:
Уход за ранами после операции
/blobid1523535511015.png)
Если швы были закрыты с помощью полосок для бесшовного сведения краев кожной раны или пластырного кожного шва Стери-Стрип, накрывайте разрез полиэтиленовой пленкой перед принятием душа в течение первой недели. Не пытайтесь смыть эти полоски, пусть они отпадут сами по себе.
Не рекомендуется принимать ванну или купаться в бассейне или водоеме, посещать баню или сауну до особых указаний вашего врача.
Статьи по теме:
Диета после удаления желчного пузыря (холецистэктомии)
Вы можете вернуться к привычному питанию почти сразу, но обычно рекомендуется ограничить употребление жирной или острой пищи, питаться часто мелкими порциями.
Если у вас жесткий стул:
Прогноз после удаления желчного пузыря (холецистэктомии)
Холецистэктомия может облегчить боль и дискомфорт от камней в желчном пузыре. Консервативные методы лечения, такие как диетические изменения, как правило, не могут остановить образование камней в желчном пузыре, и симптомы могут повторяться. Холецистэктомия является единственным способом предотвратить образование камней в желчном пузыре.
Некоторые люди испытывают легкую диарею после холецистэктомии, хотя это обычно проходит со временем. Большинство же людей не испытывают проблемы с пищеварением после холецистэктомии, так как желчный пузырь не является необходимым для здорового пищеварения.
Осложнения и риски холецистэктомии
Холецистэктомия несет небольшой риск осложнений. Риск осложнений зависит от вашего общего состояния здоровья и причин для холецистэктомии. Это может быть:
— Утечка желчи во время операции
— Кровотечение
-Тромбоз сосудов в области операции
— Проблемы с сердцем
— Инфекция
-Травмы близлежащих органов, таких, как желчные протоки, печень и тонкий кишечник
— Панкреатит
— Пневмония
Позвоните своему врачу или медсестре, если:
— У вас есть лихорадка и температура выше 38 ° С.
— Из раны идет кровь, красная или теплая на ощупь.
— Края хирургической раны имеют толстые края, желтые, зеленые или молочные выделения из дренажа.
— У вас есть боль, которая не снимается обезболивающими препаратами.
— Трудно дышать.
— У Вас есть кашель, который не проходит.
— Вы не можете не пить и не есть.
— Ваша кожа или белок глаза желтеет.
— Ваши испражнения серого глинистого цвета.
Холецистэктомия что это такое показания
Уже на следующий день после удаления желчного пузыря в центре лапароскопии «Чудо Доктор» в Москве пациент может вставать и двигаться. Дренаж удаляется через сутки после операции. Пить воду можно через 6 часов после процедуры, принимать пищу ― на следующий день.
В среднем период восстановления занимает около месяца, места проколов брюшной стенки заживают примерно через две недели. Пациент может вернуться к работе уже через 10―14 дней после операции, однако до полного восстановления необходимо соблюдать ряд правил по питанию и физической активности.
При нарушении предписаний лечащего врача после лапароскопической холецистэктомии возможно появление нежелательных последствий:
Удаление желчного пузыря в пожилом возрасте
Сидячий образ жизни, неправильное питание, стресс, нервное напряжение и гормональные сбои вызывают нарушения работы желчного пузыря. Особенно часто от этого страдают женщины пожилого возраста. Многие предпочитают снимать симптомы заболевания медицинскими препаратами, не понимая, что нежелание обращаться за помощью к врачу приводит к осложнениям: острому и хроническому холециститу (воспалению желчного пузыря), образованию полипов, свищей, развитию желчнокаменной болезни.
Ежегодно в России госпитализируется около 160 тыс. пациентов с приступами желчной колики, у 100 тыс. пузырь удаляется.
Какую роль играет желчный пузырь в нашем организме?
Желчный пузырь располагается в правой верхней части живота, немного ниже печени. В нем хранится и сгущается желчь, вырабатываемая в печени.
Для чего нужна желчь?
Желчь важна для нашей пищеварительной системы. Она участвует в процессах:
Что происходит при воспалении желчного пузыря?
Причины желчнокаменной болезни у людей пожилого возраста
Камни в желчном пузыре обычно образуются из-за избытка какого-либо компонента желчной жидкости. Он выпадает в осадок в виде песка. Если этот песок своевременно не вывести из организма, он кристаллизуется и образуются желчные камни.
Особенно часто развитию желчекаменной болезни подвержены пожилые люди, преимущественно женщины, у которых есть склонность к ожирению, высокий уровень холестерина, а также сахарный диабет.
Можно ли не удалять желчный пузырь, если в нем образовались камни?
Желчные камни могут проявлять себя до определенного времени лишь чувством тяжести, горечи и изжоги, которые возникают через 30-40 минут после еды. На эти неприятные ощущения многие не обращают внимания и обнаруживают наличие камней лишь на плановых ультразвуковых исследованиях. Как правило, речь идет о небольших по размеру камнях. При длительном лечении от мелких, холестериновых камней можно избавиться, что однако нередко вызывает серьёзные осложнения, если камни не холестериновые, а совсем другой состав.
Как правило, камни в желчном пузыре неоднородны по своему составу. Они вызывают приступообразные болевые ощущения, постоянную боль в верхней части живота, а также тошноту, рвоту. Если камень больше 2 сантиметров в диаметре, то врачи склоняются к плановому оперативному вмешательству, потому что помимо болевых ощущений камни в желчном пузыре становятся причиной развития:
Можно ли удалить камни без полного удаления желчного пузыря?
Удаление или разрушение камней в желчном пузыре невозможно при сохранении желчного пузыря. Кроме того, они могут образоваться снова за короткий промежуток времени. Таким образом, во многих случаях холецистэктомия (удаление желчного пузыря) является единственным средством устранения симптомов и заболеваний органа, вызванных различными причинами.
Операция по удалению желчного пузыря
Обычная (открыто-хирургическая) холецистэктомия
Лапароскопическая холецистэктомия
Сегодня в 90% случаев операция проводится лапароскопическим способом. Желчный пузырь удаляется минимально инвазивно через, так называемую, «замочную скважину». Основным принципом лапароскопических операций является введение через 4 небольших разреза хирургических инструментов и лапароскопа (маленькой камеры с источником света) в брюшную полость. Приборами можно управлять извне, в то время как камера передает живое изображение на монитор. С помощью инструментов под визуальным контролем желчный пузырь удаляется и выводится наружу через один из разрезов.
Однопортовая холецистэктомия
Эта операция по удалению желчного пузыря проводится лапароскопическим способом через один разрез в районе пупка. Хирург проводит все манипуляции гибким портом с тремя различными хирургическими инструментами, введенными через прокол. После операции на коже остаётся минимальный след, который вскоре проходит.
Преимущество лапароскопической операции
Лапароскопическое удаление желчного пузыря не проводится при следующих обстоятельствах:
Смена техники операции (конверсия)
Переключение между различными хирургическими методами холецистэктомии называется конверсией и обычно необходимо при возникновении непредвиденных обстоятельств, таких как:
Риски холецистэктомии
Операции на желчном пузыре имеют невысокую летальность, всего 0,1%. Как лапароскопическая, так и обычная холецистэктомия являются одними из рутинных вмешательств с низким уровнем осложнений.
Тем не менее каждое вмешательство сопряжено с определенным риском, который в значительной степени зависит от общего состояния здоровья пациента, а также его возраста и возможных сопутствующих заболеваний. К осложнениям относятся кровотечение, инфекция или травма соседних органов. Но эти осложнения возникают крайне редко.
Подготовка к холецистэктомии
Если у вас плановая операция, вы можете подобрать удобное для себя время. За 2 недели подойти на прием к хирургу и сдать все необходимые анализы.
Если с анализами все будет в порядке и не выявится противопоказаний, ваш лечащий врач выдаст вам направление в больницу, где вас госпитализируют.
Не забудьте рассказать о лекарственных препаратах и пищевых добавках, которые вы пьете в настоящий момент. Возможно, придется прекратить их прием на некоторое время, потому что они могут изменить свертываемость крови и вызвать кровотечение.
Соберите с собой необходимые документы, анализы, свои лекарства, рассасывающиеся таблетки для горла, глицериновые свечи, компрессионные чулки, резиновые шлепки для душа, предметы личной гигиены, полотенце, две одноразовые пеленки, зарядку для телефона, бутылку воды.
Последний прием пищи должен быть вечером накануне операции, а за 4 часа до операции нельзя ни есть, ни пить.
Не забудьте провести перед операцией необходимые гигиенические процедуры.
Расскажите врачу-анестезиологу обо всех сопутствующих заболеваниях, аллергических реакциях на медицинские препараты, о том, как вы переносите наркоз. А он, в свою очередь, объяснит процедуру анестезии, а также типичные риски анестезии.
Не переживайте, в спокойном эмоциональном состоянии все операционные вмешательства проходят гораздо легче!
Восстановление после холецистэктомии
Ограничения после операции касаются, прежде всего, питания. В первый день после операции можно пить не больше 1,5 литров воды, во второй день разрешены отвары на травах, кефир, можно начинать есть пюре из картофеля, сваренное на воде. Постепенно в течение недели разрешается вводить протертую кашу, жидкий суп, диетическое мясо и рыбу.
Помните: следует есть по пять-шесть раз в день малыми дозами, потому что желчь выводится из протоков только во время еды. Тогда вы сможете избежать образования новых желчных камней в протоках и, соответственно, нового воспалительного процесса.
Восстановиться полностью вы сможете через полгода после операции. Для того этого следует:
Диета после удаления желчного пузыря
После операции желчь, необходимая для переваривания жира, продолжает вырабатываться в печени, но так как храниться в желчном пузыре она больше не может, она сразу в большом количестве попадает в кишечник. После холецистэктомии очень жирная пища плохо переносится. После ее приема часто возникает диарея.
Чтобы избежать диареи, следует обратить внимание на следующие рекомендации диетологов:
Холецистэктомия желчного пузыря
Холецистэктомия — хирургическое вмешательство, во время которого удаляют желчный пузырь. В современных клиниках ее обычно выполняют лапароскопическим способом — без разреза, через небольшие проколы в брюшной стенке. Для хирурга, обладающего соответствующим опытом, это рутинная операция, не представляющая сложности. Пациенты хорошо переносят лапароскопическую холецистэктомию, риск осложнений невысок. Выписка из стационара может осуществляться уже на следующий день после вмешательства.
Открытая холецистэктомия через разрез сопровождается несколько более высокими рисками, после нее длиннее восстановительный период. В настоящее время этот вид операции применяют лишь в определенных случаях.
Показания к холецистэктомии
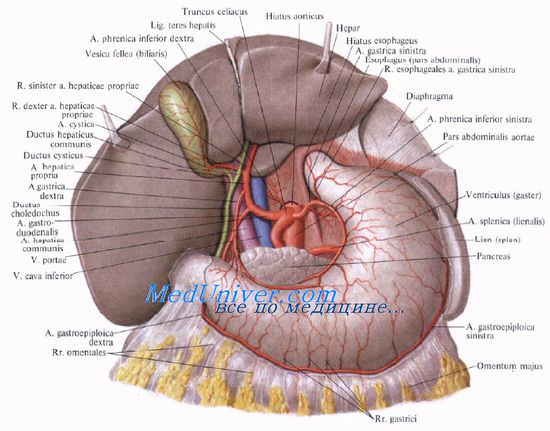
Желчный пузырь — небольшой орган в виде мешочка, который находится на нижней поверхности печени. Его объем у взрослого человека достигает 50–60 см³. Анатомически в нем различают дно, тело и шейку, которая переходит в пузырный желчный проток. Последний соединяется с общим печеночным протоком, и вместе они образуют общий желчный проток. Соединяясь с протоком поджелудочной железы, он впадает в двенадцатиперстную кишку.
Одно из наиболее распространенных показаний к холецистэктомии — желчнокаменная болезнь. К хирургическому лечению прибегают, когда в желчном пузыре имеются камни, которые вызывают симптомы:
Если желчнокаменная болезнь не вызывает симптомов, то хирургическое лечение может быть рекомендовано при крупных камнях (2,5–3 см — риска пролежней), гемолитической анемии, операциях по поводу ожирения (течение желчнокаменной болезни может усугубиться после резкой потери веса), при ожидаемой продолжительности жизни больного более 20 лет (так как со временем растет риск осложнений).
Другие показания к холецистэктомии в плановом порядке:
Срочное удаление желчного пузыря — в течение ближайших 48–72 часов — показано при остром холецистите, когда не помогают лекарственные препараты или развились осложнения. Это опасная патология, при которой погибают до 1–6% пациентов. Острый холецистит может осложниться такими угрожающими для жизни состояниями, как некроз (гибель), перфорация (образование сквозного отверстия) стенки желчного пузыря и развитие перитонита (воспаления в брюшной полости), внутрибрюшинный абсцесс (гнойник), сепсис (системное воспаление — «заражение крови»).
Закажите обратный звонок. Мы работаем круглосуточно
Противопоказания
Если речь идет о спасении жизни пациента, то холецистэктомия через разрез может быть выполнена практически всегда. Лапароскопические вмешательства имеют больше противопоказаний.
К основным абсолютным противопоказаниям относят очень плохое, терминальное, состояние пациента, тяжелые нарушения со стороны внутренних органов, неконтролируемую коагулопатию (ухудшение свертываемости крови), грозящую опасным кровотечением во время операции.
В некоторых случаях холецистэктомия может быть выполнена только открытым способом:
Технологии совершенствуются, поэтому показания к лапароскопической холецистэктомии в последние годы существенно расширились. Так, этот вид операции стало возможным выполнять у людей пожилого возраста, беременных женщин (наиболее безопасно во II триместре), лиц, страдающих ожирением, при циррозе печени (но не всегда), остром холецистите, ранее перенесенных операциях на органах брюшной полости. Запишитесь на прием к хирургу в международной клинике Медика24: врач оценит вашу ситуацию и определит оптимальную хирургическую тактику.
Подготовка к хирургическому вмешательству
Чтобы принять решение о необходимости холецистэктомии, нужно провести обследование желчевыводящей системы. Врач может назначить УЗИ, эндоультрасонографию (ультразвуковое исследование с помощью датчика, находящегося на конце эндоскопа), холангиографию, эндоскопическую ретроградную холангиопанкреатографию (РХПГ) и другие диагностические процедуры.
Затем, во время предварительной консультации, хирург объясняет пациенту, какой вид вмешательства планируется выполнить, для чего это нужно, каков ожидаемый результат. Пациент должен рассказать врачу о своих сопутствующих заболеваниях, аллергических реакциях, препаратах, которые он постоянно принимает.
Накануне перед операцией рекомендуется легкий ужин до 19.00. Потом нельзя ничего есть и пить, потому что вмешательство проводится под общей анестезией. Вечером и с утра делают очистительную клизму. Утром необходимо принять душ.
При остром холецистите предоперационную подготовку проводят в ускоренном порядке, ограничиваются минимальным необходимым набором процедур.
Как выполняют холецистэктомию?
Существуют разные техники выполнения холецистэктомии, каждая из которых имеет свои преимущества и недостатки, является оптимальной в определенных случаях.
Лапароскопическая холецистэктомия
В настоящее время удаление желчного пузыря чаще всего выполняют лапароскопическим способом. Обычно операцию выполняют через 3–4 прокола в брюшной стенке, в некоторых случаях может потребоваться большее количество. Один из проколов делают в области пупка, через него вводят лапароскоп — инструмент с видеокамерой и источником света. Также к лапароскопу подключен инсуффлятор, через который брюшную полость заполняют углекислым газом. Это нужно, чтобы обеспечить для хирурга хороший обзор и пространство для манипуляций.
Через остальные проколы вводят специальные хирургические инструменты. С помощью них аккуратно выделяют пузырный проток и артерию, пережимают их клипсами и пересекают. После того как желчный пузырь выделен, его удаляют через один из проколов.
Когда операция завершена, инструменты извлекают, и на проколы накладывают швы.
Операция через один прокол
В последние годы активно развивается усовершенствованный метод лапароскопического удаления желчного пузыря — однопортовая холецистэктомия. При этом делают всего один прокол в области пупка. В него устанавливают лапаропорт, через который можно ввести сразу несколько инструментов. Такие вмешательства оптимальны при неосложненном хроническом калькулезном холецистите. Их главное преимущество — отличный косметический эффект, отсутствие заметного рубца.
Холецистэктомия открытым способом
При холецистэктомии открытым способом хирург делает вертикальный разрез посередине живота (срединная лапаротомия) или разрез в косом направлении под правой нижней реберной дугой. Желчный пузырь выделяют, перевязывают (или накладывают клипсы) и пересекают так же, как и во время лапароскопического вмешательства.
Как уже было отмечено выше, в некоторых случаях открытая операция является оптимальным вариантом, потому что во время нее хирург может полноценно осмотреть желчный пузырь и соседние органы, а также провести интраоперационные исследования:
Малоинвазивная открытая холецистэктомия
В некоторых случаях можно выполнить малоинвазивную операцию, ограничившись небольшим разрезом длиной 3–5 см в правом подреберье. Такое вмешательство имеет многие преимущества открытой холецистэктомии, но сопровождается меньшей травматизацией тканей, после него короче сроки госпитализации и восстановительный период.
Расширенная радикальная холецистэктомия
Это наиболее сложная операция, к которой прибегают при злокачественных опухолях. Если при раке убрать только желчный пузырь, то впоследствии высок риск рецидива. Минимальный объем операции предполагает удаление желчного пузыря, нескольких сантиметров прилегающей печеночной ткани, всех ближайших лимфатических узлов.
В некоторых случаях могут быть удалены: часть печени, общий желчный проток, поджелудочная железа, дополнительные группы лимфатических узлов, двенадцатиперстная кишка и другие органы, пораженные злокачественной опухолью.
Мы вам перезвоним
Реабилитационный период
Через 4–6 часов после лапароскопической холецистэктомии пациенту разрешается вставать с кровати и пить воду небольшими порциями. На следующий день пациент уже может свободно передвигаться, ему разрешается принимать жидкую пищу. Многих пациентов выписывают домой после одной ночи, проведенной в стационаре, некоторых оставляют еще на сутки.
Обычно после удаления желчного пузыря в брюшной полости оставляют дренаж — трубку для оттока жидкости. Ее удаляют на следующий день. В первые дни могут беспокоить боли, их снимают обезболивающими препаратами. У некоторых пациентов применяют спазмолитики в течение недели. Также врач может назначить препараты, улучшающие свойства желчи.
После открытой холецистэктомии пациент проводит в стационаре больше времени, реабилитационный период продолжается дольше.
Возможные осложнения
Холецистэктомия, как и любое хирургическое вмешательство, сопровождается риском некоторых осложнений:
В большинстве случаев после удаления желчного пузыря в долгосрочной перспективе не развивается проблем с пищеварением. Этот орган не играет критической роли. У некоторых пациентов стул становится жидким, со временем он нормализуется.
В 5–40% случаев развивается так называемый постхолецистэктомический синдром. Природа этого состояния до конца не ясна. Есть предположения, что оно является продолжением заболевания, которого пришлось удалить желчные пути. Не исключено также, что это последствие самой операции. Постхолецистэктомический синдром проявляется в виде периодических ноющих болей в правом подреберье, тошноты, отрыжек, вздутия живота, жидкого стула, снижения аппетита. Лечение этого состояния медикаментозное: обезболивающие препараты, ферменты, препараты, подавляющие секрецию в желудке.
В большинстве случаев для хирурга, имеющего соответствующий опыт, холецистэктомия не представляет особой сложности. В международной клинике Медика24 работают ведущие врачи, они проводят вмешательства в операционной, оснащенной новейшим лапароскопическим оборудованием. Это позволяет добиваться отличного эффекта хирургического лечения, минимизировать риски для пациента и сократить восстановительный период.
Холецистэктомия что это такое показания
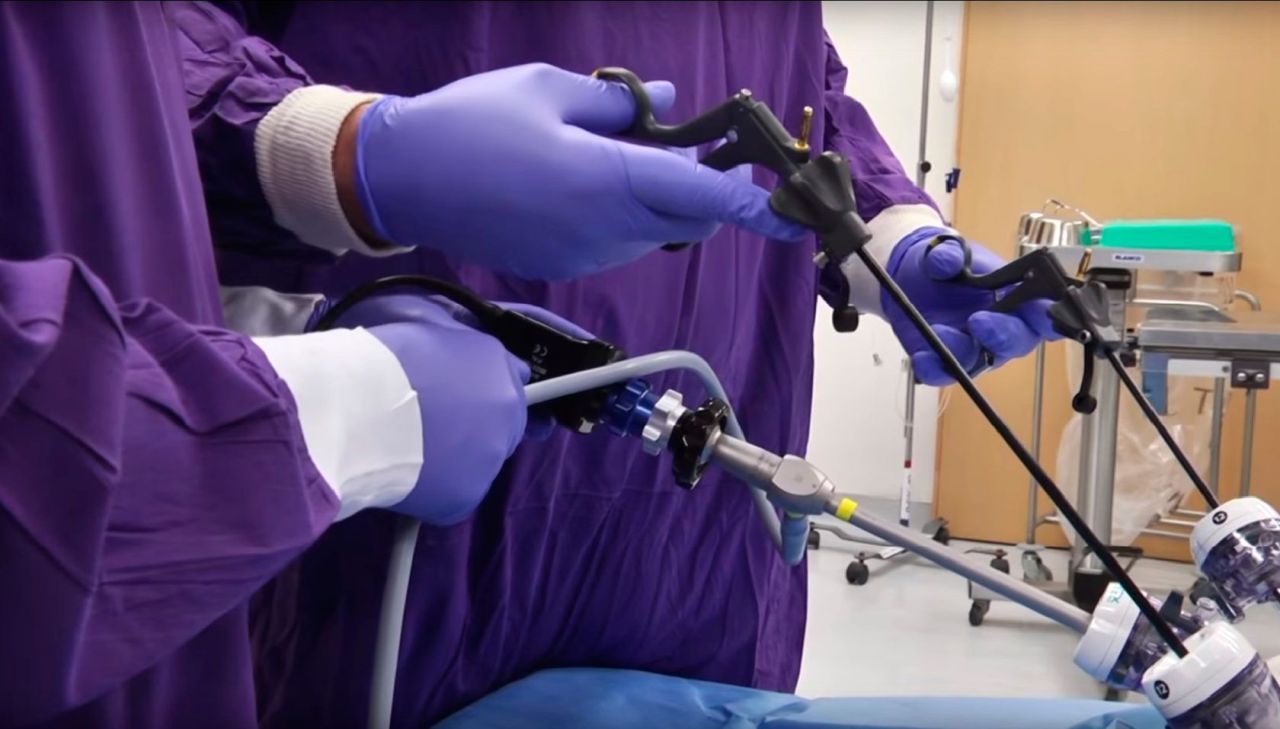
Этапы и техника лапароскопической холецистэктомии
а) Показания для лапароскопической холецистэктомии:
— Плановые: симптоматическая желчнокаменная болезнь.
— Противопоказания: значительные внутрибрюшные спайки, подозрение на злокачественный процесс.
— Альтернативные операции: обычная открытая операция.
б) Предоперационная подготовка:
— Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, контрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
— Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
— Желчеистечение, желчный свищ (0,5% случаев)
— Перитонит (0,1% случаев)
— Пропущенный камень (1% случаев)
— Повреждение желчного протока (0,3% случаев)
— Повреждение печени, двенадцатиперстной кишки или ободочной кишки (0,1% случаев)
— Повреждение сосудов (воротная вена, печеночная артерия; 0,1% случаев)
— Абсцесс (0,2% случаев).
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ для лапароскопической холецистэктомии. В общей сложности четыре троакара, расположенные выше пупка и в правом верхнем квадранте брюшной стенки.
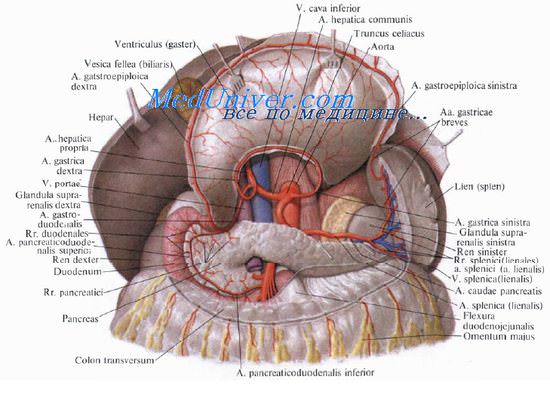
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
ж) Этапы лапароскопической холецистэктомии:
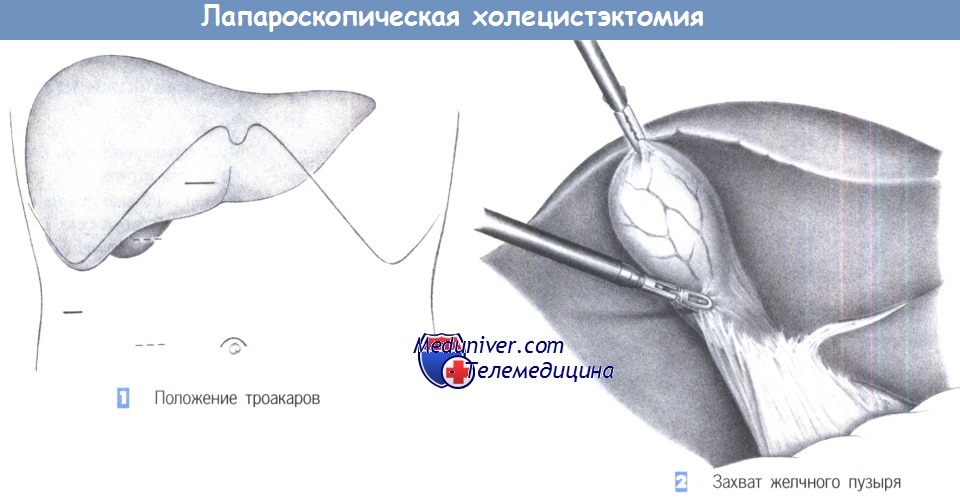
— Положение троакаров
— Захват желчного пузыря
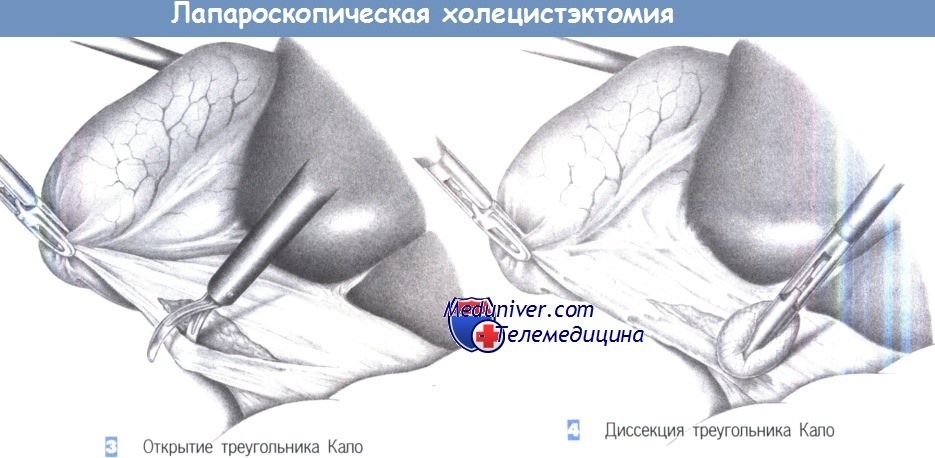
— Открытие треугольника Капо
— Диссекция треугольника Кало
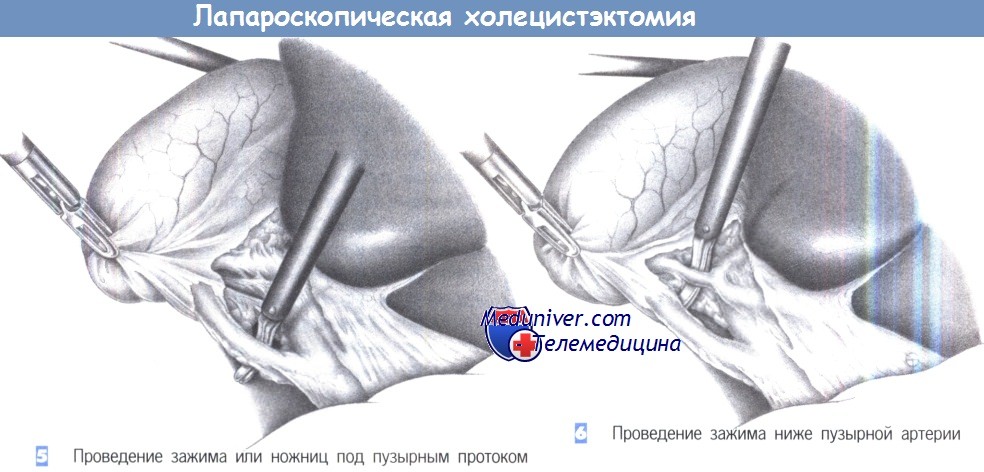
— Проведение зажима или ножниц под пузырным протоком
— Проведение зажима ниже пузырной артерии
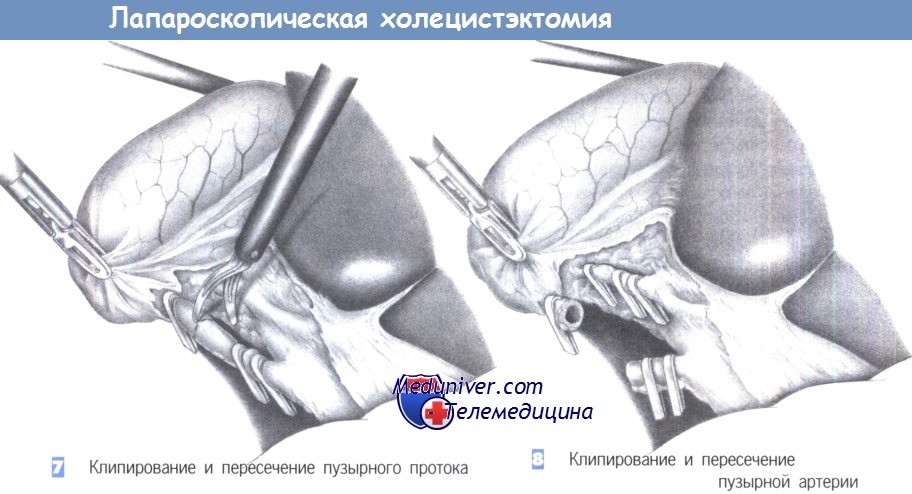
— Клипирование и пересечение пузырного протока
— Клипирование и пересечение пузырной артерии
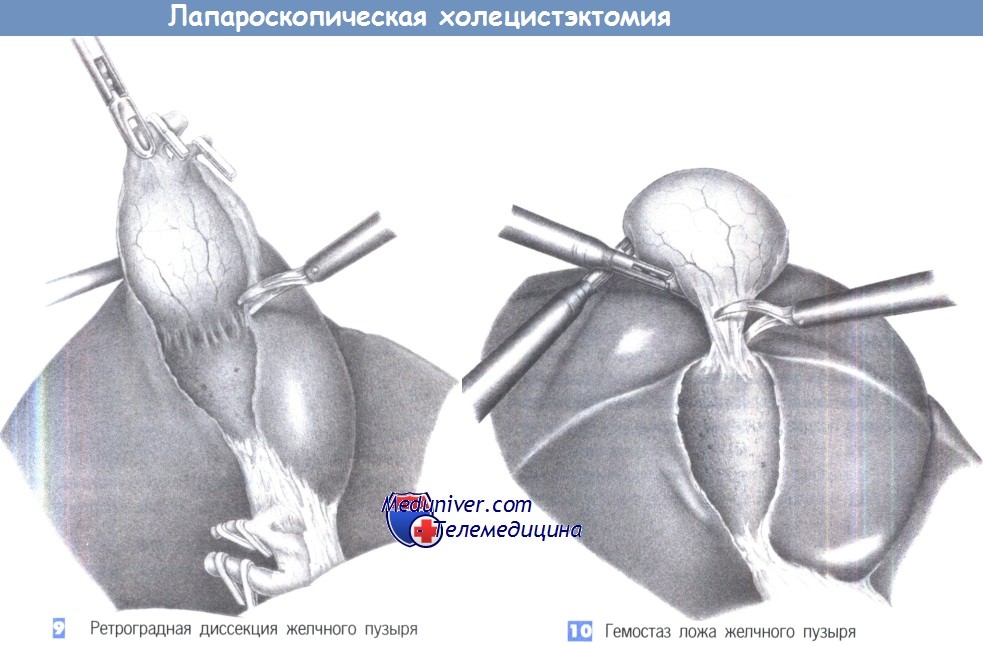
— Ретроградная диссекция желчного пузыря
— Гемостаз ложа желчного пузыря
— Извлечение желчного пузыря
— Закрытие швом надпупочного разреза
— Дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Ход желчного протока очень вариабелен.
— Предупреждение: опасайтесь спутать общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
— Мелкие желчные протоки могут впадать непосредственно в желчный пузырь и должны перевязываться с прошиванием.
и) Меры при специфических осложнениях:
— Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
— При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после лапароскопической холецистэктомии:
— Медицинский уход: удалите назогастральный зонд в день операции, удалите дренажи на 2-3 день.
— Возобновление питания: небольшие глотки жидкости с 1-го дня, затем быстрое расширение диеты.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 3-7 дней.
л) Оперативная техника лапароскопической холецистэктомии.
После полукружного разреза справа и выше пупка, края кожного разреза поднимаются двумя зажимами для операционного белья для введения иглы Вереша. Правильное положение иглы Вереша проверяется аспирацией, инстилляцией изотонического солевого раствора и «тестом с каплей». Как только подтверждается, что игла находится в правильном положении, накладывается пневмоперитонеум. После создания пневмоперитонеума через троакар может быть введена оптическая система. Операция начинается с осмотра брюшной полости для выявления каких-либо спаек и признаков патологических изменений.
3. Открытие треугольника Кало. Тракция желчного пузыря позволяет отвести его краниально. Хирург захватывает шейку желчного пузыря зажимом, находящимся в левой руке и отводит ее в краниальном направлении. Это натягивает брюшину в области треугольника Кало, что облегчает ее рассечение.
4. Диссекция треугольника Кало. Треугольник Кало расправляется краниально под натяжением и теперь может быть тупо обработан марлевым тупфером или ножницами. Волокнистые структуры должны быть разделены под контролем зрения. Хорошую визуализацию гарантирует тщательный гемостаз, достигаемый с помощью коагуляции.
5. Проведение зажима или ножниц под пузырным протоком. Как только пузырный проток будет идентифицирован, под него подводится диссектор или ножницы для отделения от общего желчного протока. Последний должен быть выделен на протяжении не менее 1 см на половину своей окружности. Слияние пузырного протока с печеночным протоком должно быть также четко идентифицировано. Если идентификация сомнительна, обязательно выполнение операционной холангиографии. Это также касается всех случаев неясной анатомической ситуации или подозрения холедохолитиаза.
6. Проведение зажима ниже пузырной артерии. Как только обнажается пузырный проток, идентифицируется пузырная артерия. Необходимо исключить любую возможность клипирования правой печеночной артерии.
9. Ретроградная диссекция желчного пузыря. Когда пузырный проток и пузырная артерия пересечены и перекрыты клипсами, желчный пузырь постепенно отделяется от своего ложа при небольшой краниальной тракции. Нужно быть внимательным, чтобы выявить любые добавочные желчные протоки и крупные сосуды, которые следует перекрыть клипсами. На небольшие источники кровотечения можно воздействовать диатермией.
10. Гемостаз ложа желчного пузыря. Диссекция желчного пузыря продолжается до тех, пока он не будет связан с краем печени только узким тяжом, который используется, чтобы удерживать ложе желчного пузыря под краниальным натяжением, что позволяет выполнить тщательный гемостаз на нижней поверхности печени. Проверяется каждый отдельный источник кровотечения. Нижняя поверхность печени осматривается для выявления любых добавочных желчных протоков. Если есть какое-нибудь сомнение, накладываются дополнительные клипсы. По завершении гемостаза последний тяж, соединяющий желчный пузырь с печенью, разделяется ножницами с коагуляцией.
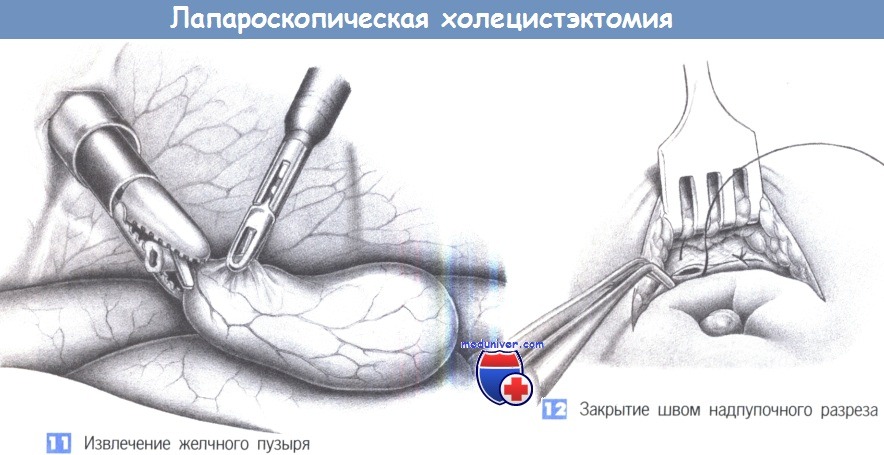
11. Извлечение желчного пузыря. Когда желчный пузырь полностью отделен, производится подготовка к извлечению его через надпупочный троакар при помощи прочного захватывающего зажима (щипцы типа «крокодил»). Затем щипцы вводятся по троакару, чтобы расширить место входа троакара для облегчения извлечения желчного пузыря. Чтобы удалить крупные конкременты или фрагментировать их путем прямой литотрипсии, иногда требуется вскрытие желчного пузыря в стерильно обложенной троакарной ране при его извлечении. Необходимо соблюдать особую осторожность, чтобы не оставить небольшие фрагменты желчного пузыря или маленькие конкременты в брюшной полости.
Если желчный пузырь был вскрыт во время диссекции и желчные камни попали в брюшную полость, то каждый камень должен быть обнаружен и удален. Избегать оставления каких-либо конкрементов необходимо потому, что это может привести к последующему развитию абсцессов. В отдельных случаях, когда никаким образом невозможно удалить камни полностью, требуется переход на лапаротомию.
12. Закрытие швом надпупочного разреза. Чтобы избежать формирования грыжи, надпупочный разрез, который был расширен при извлечении, закрывается под контролем зрения глубокими апоневротическими швами.
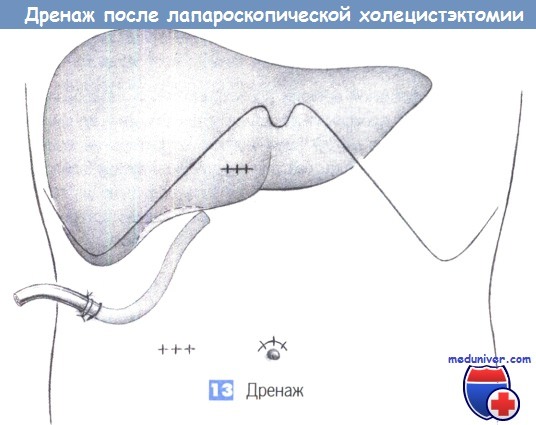
13. Дренаж. Операционное поле может дренироваться через правый подпеченочный троакарный канал дренажом Easy-flow, который удаляется самое позднее, через 48 часов.
Видео анатомии лапароскопической холецистэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лапароскопическая холецистэктомия желчного пузыря
Запишитесь на лапароскопическую холецистэктомию
Желчный пузырь — полный орган, расположенный в ямке на висцеральной поверхности печени. Он служит резервуаром для накопления вырабатываемой печенью желчи, которая участвует в пищеварении и выводит продукты обмена.
Под воздействием ряда факторов стенки желчного пузыря воспаляются, в его полости формируются камни, застаивается желчь. В таких случаях консервативное лечение не всегда эффективно. Поэтому часто требуется проведение холецистэктомии — хирургической операции по удалению желчного пузыря.
Медицинское сообщество единодушно признает лапароскопическое удаление желчного пузыря самым эффективным способом оперативного лечения его заболеваний. В настоящее время таким образом оперируется практически 95% пациентов, нуждающихся в экстренном или плановом вмешательстве.
Что такое холецистэктомия
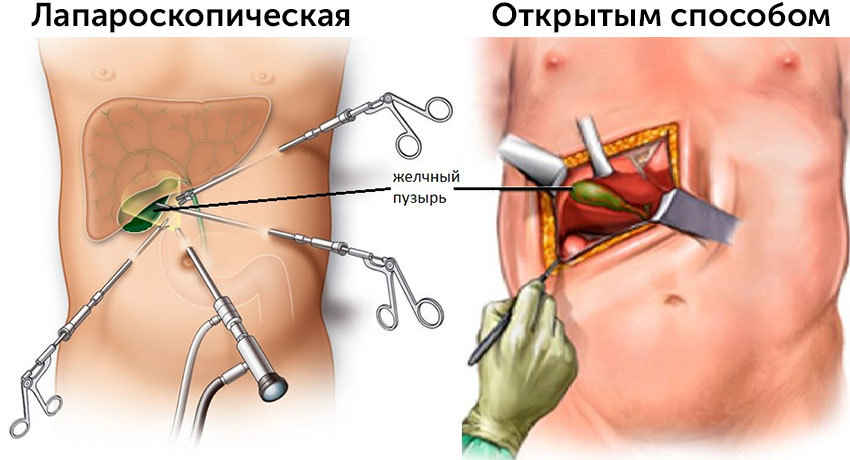
Холецистэктомия — операция, во время которой удаляют желчный пузырь. Удаление этого органа проводится двумя способами:
Из-за высокого риска развития осложнений и длительного периода реабилитации открытую холецистэктомию проводят менее чем в 5% случаев. Остальные 95% приходятся на удаление желчного пузыря лапароскопическим методом. Он применим для проведения плановых и экстренных операций. После проколов остаются лишь мелкие рубчики, которые со временем становятся почти неразличимыми — это важно с косметической точки зрения.
Почему ЖКБ требует хирургического лечения
ЖКБ (желчнокаменная болезнь, или холелитиаз) — заболевание желчного пузыря и его протоков, сопровождающееся образованием в их полостях камней. Причины их появления изучены не до конца. Болезнь проявляется желчной коликой — колющей или режущей болью в области правого подреберья. Она может отдавать в лопатку и поясницу с правой стороны тела, сопровождаться чувством тошноты или рвоты. Иногда к этим симптомам прибавляются загрудинные боли и желтуха. В редких случаях ЖКБ никак не проявляет себя, и камни обнаруживаются случайно во время КТ или УЗИ внутренних органов.
Консервативное лечение ЖКБ заключается в приеме препаратов на основе урсодезоксихолевой кислоты. Она растворяет каменистые образования, способствует их уменьшению в размере. Но медикаментозная терапия малоэффективна, особенно если камни большие. Во время нее сохраняется риск развития желчной колики. Поэтому холецистэктомия остается самым эффективным методом лечения ЖКБ.
Выбор в пользу удаления желчного пузыря при ЖКБ также обусловлен тем, что отсутствие этого органа почти не влияет на качества жизни пациента. Операция также решает проблему холецистита и развитие других осложнение желчнокаменной болезни.
Холецистэктомию в Москве выполняют хирурги нашего многопрофильного медицинского центра «Клинический Госпиталь на Яузе». Узнать стоимость операции и предоперационной подготовки можно на сайте. Записаться на прием к врачу можно онлайн и по телефону. Также можно заказать звонок — тогда мы сами позвоним, расскажем о процедурах и ценах, проведем консультацию.
Показания к лапароскопической холецистэктомии
Практически показания к лапароскопической операции совпадают с показаниями к операции обычным, открытым путём. Но лапароскопия желчного пузыря обладает рядом явных преимуществ.
Преимущества лапароскопической холецистэктомии
Подготовительный период
После принятия решения об удалении желчного пузыря начинается подготовительный период. В него входит предоперационное обследование, которое проводится для исключения возможных противопоказаний к холецистэктомии. Обследование включает в себя:
При необходимости врач назначит проведение дополнительных исследований. Вам могут дать направление на ЭГДС (эндоскопические исследование пищевода, желудка и 12-перстной кишки), колоноскопию (эндоскопию толстого кишечника), МРТ, а также РХПГ (эндоскопическую ретроградную холангиопанкреатографию).
Также пациенту нужно пройти следующую подготовку:
Для уменьшения газообразования врач может назначить прием Эспумизана. Возможно назначение других препаратов — о необходимости лекарственной терапии вам расскажет врач.
Противопоказания к лапароскопическому удалению желчного пузыря
К сожалению, если желчный пузырь имеет серьёзные особенности анатомического строения либо расположения, или у пациента есть обширный спаечный процесс в этой области, связанный с ранее проведёнными оперативными вмешательствами, или возникают осложнения в ходе операции, хирургам приходится назначать открытую операцию либо переходить на неё после начала лапароскопической. Впрочем, подобные ситуации случаются не более чем в 5–8 % случаев.
Препятствием могут стать противопоказания к применению общего наркоза, например:
Ход операции
Как проходит реабилитация
После завершения холецистэктомии пациента переводят в отделение хирургии. Там он будет находиться под медицинским наблюдением. Вставать под присмотром или с помощью медицинской сестры можно уже спустя 2–3 часа после операции. Спустя это же время можно начать пить воду (негазированную). Вечером рекомендуется прием легкого ужина.
Если пациент чувствует себя удовлетворительно, ему можно ходить по отделению. Его состояние проверяют с помощью проведения лабораторных анализов крови и ультразвукового исследования. Если результаты положительные, и пациент не жалуется на болевой синдром, его выписывают домой. Обычно это происходит на 2 или 3 день после холецистэктомии.
Выписывающемуся из клиники пациенту дают лист нетрудоспособности вместе с результатами анализов и рекомендациями по поводу реабилитации. Обычно дискомфорт внутри исчезает в течение недели. Но если после выписки вы почувствуете ухудшение или потребуется продление больничного, вы можете обратиться к нашему оперирующему хирургу. Он даст консультацию и ответит на ваши вопросы, при необходимости окажет помощь.
После лапароскопической холецистэктомии организм восстанавливается в течение 2–4 недель. Но нарушения стула могут беспокоить до 2–3 месяцев. Это связано с возрастанием нагрузки на органы пищеварения после удаления резервуара для желчи. Чтобы уменьшить ее, важно соблюдать специальную диету.
В течение 1 месяца после лапароскопии необходимо:
Для быстрого восстановления важно соблюдать правильный режим дня, принимать назначенные врачом лекарственные средства и начинать вести физически активный образ жизни постепенно.
Возможные осложнения
Несмотря на меньшую травматичность лапароскопической холецистэктомии, некоторые риски все же присутствуют. Они связаны с седацией, техникой проведения операции и особенностей здоровья самого пациента. Вот перечень возможных осложнений:
Осложнения увеличивают продолжительность реабилитационного периода и требуют длительного медицинского наблюдения за состояние пациента. Аллергические реакции купируются во время хирургического вмешательства, как и останавливается начавшееся кровотечение. А нагноения являются послеоперационными осложнениями. Их можно избежать, если попадание в ранки инфекции. Для этого за ними нужно правильно ухаживать. В случае инфицирования необходимо обратиться к врачу.
Внимание! Возможны нарушения со стороны пищеварения. Они могут беспокоить от полугода до 2 лет. Когда организм перестроится под новые условия, пищеварительная функция будет восстановлена.
Соблюдение диеты после холецистэктомии
Человек никак не ощущает отсутствие желчного пузыря. Но так как этот орган принимал участие в процессе пищеварения, необходимо помочь организму приспособиться к произошедшим изменениям. Ведь если раньше желчь сначала накапливалась в желчном пузыре и только потом изливалась в 12-перстную кишку, то после операции она выделяется постоянно.
После холецистэктомии нужно соблюдать диету «Стол №5». Она разработана для пациентов с нарушениями оттока желчи и заболеваниями гепатобилиарной системы. Диета предполагает сбалансированный и щадящий режим питания. Он подразумевает потребление продуктов, богатых белком. Употребление углеводной и жирной пищи ограничивается.
Соблюдая диету, исключите из рациона:
Разрешенные к употреблению блюда:
Необходимо кушать дробно — в день должно быть от 5 до 6 приемов пищи. Важно также пить достаточное количество воды.
Внимание! Обычно пожизненное соблюдение диеты не требуется. Когда организм адаптируется к новым условиям, можно начать питаться привычно. Часто адаптация занимает не дольше 6 месяцев.
В Клиническом госпитале на Яузе жители Москвы и гости столицы могут пройти все необходимые обследования, с помощью квалифицированных специалистов определиться с типом и сроками оперативного вмешательства. Все манипуляции будут проведены на современном оборудовании, в условиях комфортабельного специализированного стационара. Цена лапароскопического удаления желчного пузыря в госпитале находится в среднем для Москвы диапазоне, уточнить её можно на сайте организации.
Холецистэктомия что это такое показания
Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
Холецистэктомия показана при наличии камней в желчном пузыре и в большинстве случаев бескаменного острого холецистита. Она может быть показана и при хроническом бескаменном холецистите, но недостаточно строгий отбор в указанной группе пациентов ведет к увеличению частоты возникновения постхолецистэктомического синдрома.
Никто не сомневается, что холецистэктомия подразумевает удаление желчного пузыря. Однако хирург, выполняющий холецистэктомию, должен всегда производить ревизию желчных путей. Холецистэктомия рассматривается как неполная операпия. если одновременно не произведена ревизия желчных протоков и коррекция имеющихся патологических изменений.
Несколько вопросов в отношении холецистэктомии до сих пор являются предметом обсуждения среди хирургов. Вот некоторые из них:
1. Показана ли холецистэктомия при бессимптомном камненосительстве (холелитиазе)?
2. Выполнять ли интраоперационную холангиографию систематически, выборочно или вообше отказаться от нее?
3. Производить ли холецистэктомию от пузырного протока к дну или от дна к пузырному протоку?
4. Нужно ли перитонизировать ложе желчного пузыря?
5. Всегда ли необходимо дренирование после холецистэктомии?
Преобладающее большинство хирургов рекомендуют оперировать пациентов с бессимптомным камненосительством. Многие исследования показали, что бессимптомное камненосительство в любой момент может дать клинические проявления и привести к серьезным осложнениям и даже к смертп. У пожилых пациентов и диабетиков часто развивается острый перфоративный и/или гангренозный холецистит и острый холангит из-за повышенной частоты холедохолптпаза. У некоторых пациентов клинические проявления заболевания могут отсутствовать даже при развитии таких осложнений, как билиобилиарные или билиоинтестинальные свищи, хронический холецистит с уверичением кармана Гартмана, хронический холецистит, симулирующий опухоли, и других, осложняющих холецистэктомию и усугубляющих тяжесть заболевания. Патологический процесс может прогрессировать бессимптомно, являясь причиной вышеописанных осложнений.
Было показано, что рак желчного пузыря обычно развивается при наличии камней. В 1—2% желчных пузырей, удаленных по поводу желчнокаменной болезни, обнаруживают карциному желчного пузыря. Чем дольше присутствуют камни, и чем старше пациент, тем выше вероятность малигнизации. При плановых холецистомиях послеоперационная летальность составляет от 0.1 до 0.5%. Смертность при холецистэктомии по поводу острого холецистита намного выше.
Автор полагает, что холецистэктомия, с учетом достигнутого снижения смертности при проведении операции, — лучшая профилактика осложнений и рака желчного пузыря. Много лет тому назад, когда осложнения были частыми, а послеоперационная летальность — высокой, было неразумно рекомендовать плановую холецистэктомию при бессимптомном камненосительстве, но в настоящее время ситуация изменилась.
Не рекомендуется выполнять холецистэктомию при бессимптомном камненосительстве пациентам старше 70 лет или имеющим серьезную патологию со стороны сердечно-сосудистой, дыхательной систем или патологию почек.
Некоторые авторы не считают, что необходимо оперировать пациентов с бессимптомным камненосительством, полагая, что вероятность осложнений и развития рака в этих случаях преувеличена. Другие авторы считают, что операция показана в следующих случаях:
1. При наличии мелких конкрементов, которые могут стать причиной острого панкреатита.
2. При наличии крупного конкремента диаметром более 2 см, который повышает вероятность развития острого холепистита. желчного свиша или обтурационной кишечной непроходимости.
3. Пациентам, страдающие сахарным диабетом, потому что острые осложнения у них случаются чаще и протекают тяжелее.
4. При кальцификации стенокжелчного пузыря (фарфоровый желчный пузырь), так как эта патология часто сочетается с раком.
5. Пациентам, проживающим в отдаленных районах, где нет возможности оказания им экстренной хирургической помощи.
6. Пациентам, которые много путешествуют.
Показания к интраоперационной холангиографии.
Интраоперационная холангиография, предложенная Mirizzi в 1931 г. — наиболее эффективный и объективный метод исследования желчевыводящих путей. Ее нужно использовать во всех случаях. Холангиография дает хирургу возможность получить полное представление о строении желчных протоков до вмешательства. Он может видеть их калибр, анатомические варианты, патологические изменения, наличие камней, их количество, размеры и локализацию. Холангиографиядает достаточную гарантию того, что все камни будут успешно удалены. Она позволяет оценить состояние сфинктера Одди. Выборочное проведение интраоперационной холангиографии повышает вероятность ошибок в диагностике и лечении.
Желательно ограничить время проведения холангиографии 5—6 минутами. Хирург должен хорошо интерпретировать интраоперационныс холангиограммы, не нуждаясь в присутствии рентгенолога в операционной. Тренировка упрощает выполнение. Если имеется электронно-оптический усилитель с передачей рентгеноскопического изображения на экран монитора, хирург может наблюдать заполнение, функционирование протока и пассаж контраста в двенадцатиперстную кишку. Важно, тем не менее, получить снимки для контроля в динамике и изучения деталей, нечетко видимых при рентгеноскопии.
Холецистэктомия
Холецистэктомия — операция по удалению желчного пузыря — единственный радикальный способ лечения желчекаменной болезни и холецистита. Операция проводится в НИИ урологии им. Н.А. Лопаткина с помощью лапароскопических технологий. Новые методы хирургического вмешательства сокращают реабилитационный период и число осложнений, дают хороший косметический результат.
Холецистэктомия — хирургическая операция по удалению желчного пузыря, которая обеспечивает полное выздоровление у 100% пациентов с желчекаменной болезнью (ЖКБ). Это одно из самых частых оперативных вмешательств в плановой и экстренной абдоминальной хирургии, поскольку камни в желчном пузыре обнаруживаются более чем у 10% взрослого населения. По некоторым данным, желчекаменная болезнь развивается у 35% людей, однако во многих случаях она выявляется на поздних стадиях при образовании крупных конкрементов и закупорке желчных путей.
Холецистэктомия при ЖКБ
Желчекаменная болезнь — распространенное заболевание гепатобилиарной системы, при котором формируются камни (конкременты) в билиарной системе. Патология вызвана нарушениями холестеринового и билирубинового обмена. ЖКБ имеет полиэтиологическую природу, среди провоцирующих факторов выделяют:
Желчекаменная болезнь в основном возникает у людей старше 40 лет, женщины болеют чаще мужчин. К факторам риска относят ожирение, многократные беременности, нарушения гормонального фона, резкое похудение, длительное парентеральное питание.
Если холецистэктомия при ЖКБ не проведена вовремя, заболевание может вызывать опасные последствия, такие как:
Операция по удалению желчного пузыря
Операция по удалению желчного пузыря рекомендована всем пациентам с установленным диагнозом желчекаменной болезни. Этот вид лечения является научно обоснованным и обеспечивает наилучший отдаленный результат. Консервативные способы растворения или дробления камней имеют ограниченную эффективность и высокий процент рецидивов, поэтому применяются намного реже на ранних этапах заболевания.
Холецистэктомия проводится по абсолютным показаниям в таких ситуациях:
Холецистэктомия — метод выбора лечения при ЖКБ. Без операции приступы болей рецидивируют ежегодно у 35-50% пациентов, а риск опасных осложнений достигает 3-5% в год.
Противопоказания к холецистэктомии
Если открытая холецистэктомия проводится в рамках неотложной помощи, ограничения к ее выполнению отсутствуют. Лапароскопическая холецистэктомия как плановое хирургическое вмешательство не назначается в таких ситуациях:
Разновидности холецистэктомии
Холецистэктомия желчного пузыря проводится из 3 доступов:
Первые два метода требуют больших разрезов на передней брюшной стенке, поэтому они имеют ряд недостатков. Заживление послеоперационных ран сопровождается сильным болевым синдромом, а в отдаленном периоде повышается риск образование грыж передней стенки живота. При ненадлежащем уходе за раной существует вероятность ее нагноения, несостоятельности швов.
Лапароскопическая холецистэктомия имеет короткий реабилитационный период — 10-12 суток. Пациенты выписываются из стационара спустя 24-48 часов после операции.
Подготовка к холецистэктомии
Холецистэктомия проводится после постановки окончательного диагноза. Сначала пациент консультируется у хирурга и проходит обследование: УЗИ желчного пузыря, ЭРХПГ, билиосцинтиграфию, диагностическую лапароскопию.
Холецистэктомия проводится после оценки общего состояния пациента. Для этого назначают клинический и биохимический анализы крови, коагулограмму, исследования на ВИЧ и вирусные гепатиты. Также потребуется сделать рентгенографию ОГК, ЭКГ, УЗДГ вен нижних конечностей. Все исследования выполняются на базе нашего центра без очередей.
В день перед операцией последний прием пищи планируют на 18.00-19.00. Утром и вечером выполняют очистительные клизмы, при необходимости назначают ветрогонные препараты.
Послеоперационный период
Когда завершается операция по удалению желчного пузыря, пациент переводится в стационар под круглосуточное медицинское наблюдение. В течение 1-2 дней ставят капельницы, вводят обезболивающие средства, делают перевязки и другие манипуляции по назначению лечащего врача. Спустя 12 часов после лапароскопической операции разрешено вставать, жидкую пищу можно принимать через 1 сутки.
При выписке из стационара пациент получает подробные врачебные рекомендации по ведению реабилитационного периода:
Пациенту рекомендуется четко выполнять все назначения, поскольку от этого зависит скорость реабилитации и возвращения к привычному ритму жизни.
Холецистэктомия в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина
Операция по удалению желчного пузыря выполняется в отделении малоинвазивной тазовой хирургии НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина. В клинике собрана мультидисциплинарная команда врачей, чтобы в короткие сроки проводить диагностику, выбирать и осуществлять оптимальный метод хирургического лечения. Операционные оборудованы высокотехнологичным инструментарием, в том числе для проведения лапароскопических вмешательств. Благодаря этому в отделении выполняют хирургические операции разной степени сложности для лечения заболеваний брюшной полости и органов малого таза.
Большой практический опыт и хорошее техническое оснащение позволяют врачам проводить плановые и экстренные операции при приступе желчной колики и других ургентных состояниях. Этапы хирургического лечения подбираются индивидуально, чтобы достичь наилучшего клинического результата в сжатые сроки.
В НИИ урологии им. Н.А. Лопаткина применяется метод fast-track — углубленная предоперационная подготовка пациента в сочетании с комплексной реабилитацией. Это сокращает время пребывание в стационаре и позволяет быстрее вернуться к активной жизни.
Филиалы и отделения, в которых лечат грыжи брюшной полости
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Удаление желчного пузыря
Различают экстренную холецистэктомию и холецистэктомию выполняемую в плановом порядке (в период ремиссии, при отсутствии симптомов).
Показания к удалению желчного пузыря
Холецистэктомия проводится при холецистите и желчнокаменной болезни для удаления желчных камней и борьбы с осложнениями, которые они вызывают. Лечащий врач может рекомендовать операцию в следующих случаях:
— Хронический калькулезный холецистит (камни в желчном пузыре, желчнокаменная болезнь)
— Полипы и холестероз желчного пузыря;
— Камни в желчном протоке (холедохолитиаз)
— Воспаление желчного пузыря (бескаменный холецистит)
— Бессимптомный холецистолитиаз (отсутствие симптомов при наличии камней в желчном пузыре)
Удаление желного пузыря в экстренном порядке проводится при непосредственной угрозе жизни пациента, когда возникшие осложнения холецистита делают попытки добиться стойкой стабилизации общего состояния пациента бесперспективными:
— перфорации стенки желчного пузыря
Методы удаления желчного пузыря
В настоящее время существует 3 основных технологии выполнения холецистэктомии:
1. Лапароскопическая холецистэктомия
2. Открытая холецистэктомия из минидоступа
3. Традиционная открытая холецистэктомия
Принципиальным отличием во всех указанных методах является только доступ к желчному пузырю.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия выполняется наиболее часто, проводится под общим наркозом с интубацией трахеи (введение тонкой эластичной трубки в трахею во время наркоза, которую пациент не чувствует), что позволяет минимизировать риск регургитации (заброса желудочного содержимого в ротоглотку) и аспирации (попадания желудочного содержимого в легкие) во время операции.
Лапароскопическая холецистэктомия назначается не всем пациентам. В некоторых случаях хирург может начать проведение лапароскопической холецистэктомии и решить сделать более широкий разрез из-за наличия рубцовой ткани от предыдущих операций или осложнений.
Как правило, уже через 2-3 часа после лапароскопии пациент может вставать. Выписка из стационара происходит обычно на следующий день после проведения операции, однако некоторым требуется остаться в больнице дольше. Пациент сможет отправиться домой после того как сможет есть, пить и самостоятельно передвигаться без болезненных ощущений. Для полного восстановления требуется примерно неделя.
Преимущества лапароскопической холецистэктомии
— Отсутствие разрезов передней брюшной стенки и, как следствие меньше боли, меньшая вероятность инфицирования, меньшие риски возникновения послеоперационной грыжи, быстрый восстановительный период;
— Уже через 2-3 часа после лапароскопии пациент может вставать. Обычно к вечеру или утру следующего дня состояние уже позволяет вернуться к обычной физической активности, а через несколько дней вернуться на работу. Следы на коже от проколов заживают достаточно быстро, через несколько месяцев их с трудом можно обнаружить;
— Большая информативность. Технология проведения лапароскопии, при которой изображение из брюшной полости выводится на экран монитора, позволяет выявлять мельчайшую патологию, которая не видна при классической операции. Это возможно из-за того, что на мониторе можно увеличивать изображение органов до 10 раз.
— Щадящее оперативное воздействие. Учитывая многократное увеличение и специальные хирругические инструменты, очаги патологии удаляют, не затрагивая здоровые ткани
Открытая холецистэктомия из минидоступа
Не всем пациентам возможно выполнить лапароскопическое удаление желчного пузыря. Анатомические аномалии, выраженный воспалительный или спаечный процесс в брюшной полости, сопутствующие заболевания, препятствующие наложению пневмоперитонеума (нагнетания брюшной полости углекислым газом) являются поводом для проведения открытой малоинвазивной холецистэктомии.
При этом методе доступ к желчному пузырю осуществляется через разрез (от 3 до 7 см) в области правого подреберья. Мышцы и ткани приподнимаются для освобождения печени и желчного пузыря. Далее приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости.
Традиционная открытая холецистэктомия
В настоящее время этот метод холецистэктомии применяется либо в экстренных случаях, например, при остром холецистите осложненном разлитым перитонитом, либо при сложных формах патологии желчных протоков.
Традиционная открытая холецистэктомия выполняется через большие разрезы брюшной стенки, что сопровождается её значительной травмой и как следствие, развитием нередких послеоперационных осложнений, например, послеоперационных вентральных грыж или инфекционных осложнений. Кроме того, в раннем послеоперационном периоде может развиться парез кишечника, нарушения функции внешнего дыхания.
Осложнения холецистэктомии
Существует очень малая вероятность возникновения следующих осложнений:
— Возникновение проблем с сердцем
— Инфицирование послеоперационной раны
— Повреждение ближайших органов: желчного протока, печени и тонкого кишечника
Риск возникновения осложнений зависит от общего состояния здоровья и причин возникновения холецистита. Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
После холецистэктомии
Следует заранее подготовиться к послеоперационному восстановлению. Большинство людей отправляется домой на следующий день после проведения холецистэктомии, но возникновение осложнений может увеличить срок пребывания в больнице. В некоторых случаях для удаления желчного пузыря хирургу приходится сделать разрез брюшной стенки. Больному в таком случае придется остаться в больнице на более длительный срок. Не всегда можно точно сказать, как будет проходить операция. В случае если придется остаться в больнице дольше, стоит сразу взять с собой личные вещи, например, зубную щетку, удобную одежду, книги или журналы, чтобы не было скучно.
Договоритесь с кем-нибудь, кто бы мог отвезти Вас домой после выписки и присмотреть за Вами. Попросите друга или члена семьи отвезти Вас домой и остаться с Вами в первую ночь после операции.
После проведения холецистэктомии у некоторых пациентов возникает диарея в легкой степени, которая затем проходит. Большинство пациентов не сталкиваются с проблемами пищеварения после холецистэктомии. Желчный пузырь не является органом необходимым для здорового пищеварения.
То, насколько быстро пациент сможет вернуться к своей обычной деятельности после холецистэктомии, зависит от метода оперативного вмешательства и общего состояния здоровья. Пациенты, перенесшие лапароскопическую холецистэктомию, могут вернуться к работе через несколько дней. Пациентам, перенесшим открытую холецистэктомию, требуется несколько недель, чтобы восстановиться и вернуться к работе.
Подготовка к холецистэктомии
Перед плановой операцией проводится ряд исследований для оценки состояния внутренних органов и выявления сопутствующих заболеваний:
Общий анализ крови и мочи
Биохимический анализ крови (АЛТ, АСТ, альбумин, амилаза, глюкоза, билирубин, креатинин, электролиты и др.)
Коагулограмма (протромбин, МНО, фибриноген, АЧТВ, ВСК)
Определение группы крови, резус фактора
Реакция микропреципитации с кардиолипиновым антигеном
Определение антител к вирусу иммунодефицита ВИЧ 1 / 2 (anti-HIV)
Определение антител к вирусу гепатита С (Anti-HCV-total)
Определение антигена вируса гепатита В (HBsAg)
Рентгенография грудной клетки
Этот список может быть расширен, при необходимости
Перед проведением плановой холецистэктомии хирург может рекомендовать :
— Выпить специальный медицинский препарат (по назначению врача, например, фортранс) для того чтобы промыть кишечник. За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
— Воздержаться от еды за ночь до операции. Можно запить лекарства небольшим количеством воды, однако за четыре часа до операции следует воздержаться от еды и питья.
— Прекратить приём некоторых лекарств и добавок. Необходимо сообщить врачу названия всех принимаемых лекарств и добавок и продолжить принимать лишь те, которые скажет врач. Врач может запретить приём некоторых лекарств и добавок, так как они могут повысить вероятность возникновения кровотечения.
— Принять душ или ванну используя специальное мыло. Врач может рекомендовать специальное антибактериальное мыло.
Более подробную информацию о холецистэктомии Вы можете получить у хирурга клиники «Здоровье 365» г. Екатеринбурга.
Холецистэктомия
Показания
Конкретные показания к операции определяет хирург, но заподозрить заболевание желчного пузыря можно при наличии следующих жалоб:
Противопоказания
Плановую операцию не следует проводить при наличии следующих противопоказаний:
Подготовка
При подготовке к плановой операции пациент проходит расширенное обследование, включающее:
Как выполняется холецистэктомия
Операция проводится под общей анестезией (наркозом).
Существуют два основных метода холецистэктомии:
Осложнения
Наиболее распространенные осложнения холецистэктомии:
Послеоперационный период после холецистэктомии
Литература:
доступно в 47 клиниках Москва
Неправильный формат номера телефона.
Заявка на обратный звонок принята.
Уважаемый пользователь, приносим искренние извинения, но версия для слабовидящих временно недоступна по техническим причинам.
1.1. Настоящее Положение (далее – «Положение») принято в Обществе с ограниченной ответственностью «Медоблако» (далее – Оператор) и предназначено для определения основ деятельности Оператора по обеспечению сохранности и конфиденциальности персональных данных граждан в соответствии с требованиями действующего законодательства Российской Федерации, а также в целях регламентации порядка работы с персональными данными в Организации.
1.2. Положение разработано в соответствии с Уставом Оператора, Федеральным законом от 27.07.2006 № 152-ФЗ «О персональных данных», Федеральным законом от 21.11.2011 № 323-ФЗ «Об охране здоровья граждан в Российской Федерации», законодательными актами Российской Федерации.
1.3. Положение обязательно для соблюдения всеми работниками Оператора.
1.4. Положение вступает в действие с момента утверждения его приказом Генерального директора Оператора и действует до утверждения нового Положения.
1.5. Все изменения и дополнения к Положению должны быть утверждены приказом Генерального директора Оператора.
2.1. Персональные данные − любая информация, относящаяся к прямо или косвенно определенному или определяемому физическому лицу (субъекту персональных данных).
2.2. Обработка персональных данных − любое действие (операция) или совокупность действий (операций), совершаемых с использованием средств автоматизации или без использования таких средств с персональными данными, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, представление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
2.3. Автоматизированная обработка персональных данных − обработка персональных данных с помощью средств вычислительной техники.
2.5. Представление персональных данных − действия, направленные на раскрытие персональных данных определенному лицу или определенному кругу лиц.
2.6. Распространение персональных данных – действия, направленные на раскрытие персональных данных неопределенному кругу лиц.
2.7. Уничтожение персональных данных − действия, в результате которых становится невозможным восстановить содержание персональных данных в информационной системе персональных данных, и (или) в результате которых уничтожаются материальные носители персональных данных.
2.8. Обезличивание персональных данных − действия, в результате которых становится невозможным без использования дополнительной информации определить принадлежность персональных данных конкретному субъекту персональных данных.
2.9. Субъекты персональных данных − работники Оператора, сотрудники и представители действующих и потенциальных контрагентов Оператора, действующие и потенциальные клиенты Оператора, представители (в силу закона и по доверенности) действующих и потенциальных клиентов Оператора.
3.1. Оператор в своей деятельности обеспечивает соблюдение принципов обработки персональных данных, указанных в ст. 5 Федерального закона от 27.07.2006г. № 152-ФЗ «О персональных данных».
3.2. Оператор осуществляет сбор и дальнейшую обработку персональных данных в следующих целях:
— ведение кадрового, бухгалтерского и налогового учета;
— фактическое осуществление предусмотренных учредительным документом Оператора видов деятельности, внешний и внутренний контроль бизнес-процессов;
— взаимодействие с контрагентами, ведение договорной работы в рамках возникновения, изменения и прекращения правоотношений между Оператором и третьими лицами, а также оформление доверенностей на представление интересов Оператора;
— рассмотрение и учет поступающих обращений любого характера, осуществление информационного обслуживания клиентов;
— осуществление дистанционного взаимодействия Оператора с клиентами и иными лицами в рамках сервисно-информационного и иного обслуживания путем использования телефонной связи, электронной почты;
— организация и осуществление комплекса мероприятий, направленных на поддержание и (или) восстановление здоровья клиентов и включающих в себя предоставление медицинских услуг;
— организация и осуществление Оператором внутреннего контроля качества медицинской помощи;
— осуществление дистанционного взаимодействия Оператора с клиентами и иными лицами посредством сайта Оператора в сети «Интернет».
3.3. Обработка персональных данных Оператором включает в себя сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
3.4. Оператором осуществляется обработка персональных данных с использованием средств автоматизации и без использования средств автоматизации.
3.5. Оператором установлены следующие условия прекращения обработки персональных данных:
— достижение целей обработки персональных данных и максимальных сроков хранения персональных данных, установленных законодательством Российской Федерации;
— утрата необходимости в достижении целей обработки персональных данных;
— представление субъектом персональных данных или его законным представителем (представителем по доверенности) документально подтвержденных сведений о том, что персональные данные являются незаконно полученными или не являются необходимыми для заявленной цели обработки;
— невозможность обеспечения правомерности обработки персональных данных;
— отзыв субъектом персональных данных согласия на обработку персональных данных, если сохранение персональных данных более не требуется для целей обработки персональных данных;
— истечение сроков исковой давности для правоотношений, в рамках которых осуществляется либо осуществлялась обработка персональных данных.
3.6. Оператором осуществляется обработка биометрических персональных данных с согласия субъектов персональных данных.
3.7. Оператором осуществляется обработка специальных категорий персональных данных о состоянии здоровья в соответствии с требованиями законодательства об охране здоровья граждан в Российской Федерации.
3.8. С письменного согласия сотрудников Оператора, сотрудников партнеров Оператора и клиентов их персональные данные могут быть размещены на сайте Оператора.
3.9. Меры по надлежащей организации обработки и обеспечению безопасности персональных данных:
3.9.1. Обеспечение безопасности персональных данных у Оператора достигается, в частности, следующими способами:
— назначением ответственного лица за организацию обработки персональных данных, права и обязанности которого определяются локальными актами Оператора;
— осуществлением внутреннего контроля и/или аудита соответствия обработки персональных данных Федеральному закону от 27.07.2006 № 152-ФЗ «О персональных данных» и принятыми в соответствии с ним нормативными правовыми актами, требованиями к защите персональных данных, локальными актами Оператора;
— ознакомлением сотрудников Оператора, непосредственно осуществляющих обработку персональных данных, с положениями законодательства Российской Федерации о персональных данных, в том числе с требованиями к защите персональных данных, локальными актами в отношении обработки персональных данных и/или обучением указанных сотрудников;
— определением угроз безопасности персональных данных при их обработке в информационных системах персональных данных;
— применением организационных и технических мер по обеспечению безопасности персональных данных при их обработке в информационных системах персональных данных, необходимых для выполнения требований к защите персональных данных;
— оценкой эффективности принимаемых мер по обеспечению безопасности персональных данных до ввода в эксплуатацию информационной системы персональных данных;
— учетом машинных (материальных) носителей персональных данных;
— выявлением фактов несанкционированного доступа к персональным данным и принятием соответствующих мер;
— восстановлением персональных данных, модифицированных или уничтоженных вследствие несанкционированного доступа к ним;
— контролем над соблюдением требований в сфере обеспечения безопасности персональных данных и к уровням защищенности информационных систем персональных данных.
3.10. В случаях, когда для достижения целей обработки персональных данных Оператор передает персональные данные третьим лицам, такая передача осуществляется на основании заключенного договора, содержащего положения о соблюдении конфиденциальности и обеспечении безопасности персональных данных либо договора поручения обработки персональных данных.
3.11. Субъект персональных данных имеет право на получение сведений об обработке его персональных данных Оператором, в том числе содержащих:
— сведения об ООО «Медоблако» как операторе, обрабатывающем персональные данные (наименование и место нахождения);
— подтверждение факта обработки персональных данных Оператором, указание правовых оснований и установленных целей обработки персональных данных;
— способы обработки персональных данных, применяемые у Оператора;
— перечень обрабатываемых персональных данных, относящихся к конкретному субъекту персональных данных и источник их получения;
— сроки обработки персональных данных, в том числе сроки их хранения;
— порядок реализации прав субъектов персональных данных, предусмотренных Федеральным законом от 27.07.2006 № 152-ФЗ «О персональных данных»;
— иные сведения, предусмотренные Федеральным законом от 27.07.2006 № 152-ФЗ «О персональных данных», к которым могут относиться соблюдение условий и принципов обработки персональных данных, сведения о выполнении требований по обеспечению безопасности персональных данных, возможные ограничения на доступ субъектов к своим персональным данным.
3.12. Субъект персональных данных вправе требовать уточнения этих персональных данных, их блокирования или уничтожения в случае, если они являются неполными, устаревшими, неточными, незаконно полученными или не могут быть признаны необходимыми для заявленной цели обработки, а также принимать предусмотренные законом меры по защите своих прав.
3.13. Право субъекта персональных данных на доступ к его персональным данным может быть ограничено в соответствии с федеральными законами, в том числе, если доступ субъекта персональных данных к его персональным данным нарушает права и законные интересы третьих лиц.
4.2. При использовании электронных сервисов и предоставлении персональных данных через сайт Оператора информация пользователя не будет использована Оператором для каких-либо иных целей, кроме как в целях улучшения работы сайта и оказания услуг субъектам персональных данных.
4.3. Используя сайт Оператора и/или предоставляя Оператору свои персональные данные, пользователь сайта выражает согласие на обработку своих персональных данных на условиях, предусмотренных Положением.
В случае несогласия с Положением пользователь сайта Оператора не должен использовать данный сайт в полном объеме, для чего пользователю необходимо установить соответствующие настройки приватности в своём браузере, препятствующие сбору персональных данных.
5.1. Права, обязанности и ответственность лица, ответственного за обработку персональных данных, установлены Федеральным законом от 27.07.2006 № 152-ФЗ «О персональных данных», Положением «О персональных данных в ООО «Медоблако» и иными локальными актами Оператора в сфере обработки и защиты персональных данных.
5.2. Назначение лица, ответственного за организацию обработки персональных данных и освобождение от указанных обязанностей осуществляется Генеральным директором Оператора. При назначении лица, ответственного за организацию обработки персональных данных, учитываются полномочия, компетенции и личные качества должностного лица, призванные позволить ему надлежащим образом и в полном объеме реализовать свои права и выполнять обязанности.
5.3. Лицо, ответственное за организацию обработки персональных данных:
— организует осуществление внутреннего контроля над соблюдением Оператором и его работниками законодательства Российской Федерации о персональных данных, в том числе требований к защите персональных данных;
— доводит до сведения работников Оператора положения законодательства Российской Федерации о персональных данных, требований к защите персональных данных;
— осуществляет контроль над приемом и обработкой обращений и запросов субъектов персональных данных или их представителей.
6.1. Лица, виновные в нарушении норм, регулирующих обработку и защиту персональных данных, несут дисциплинарную, гражданско-правовую, административную и уголовную ответственность в порядке, установленном федеральными, региональными и муниципальными законами, локальными актами Оператора и договорами, регламентирующими правоотношения с третьими лицами.
1.1. Настоящим Клиент свободно, своей волей и в своем интересе дает Обществу с ограниченной ответственностью «Медоблако» (адрес: 109518, Москва, ул. Грайвороновская, д.23. ОГРН 1137746438917), а также организациям, привлеченным Обществом с ограниченной ответственностью «Медоблако» в целях оказания услуг в соответствии с положениями Договора, согласие на обработку своих персональных данных, в соответствии со ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных».
1.2. Настоящее согласие является конкретным, информированным и сознательным.
1.3. Целью обработки персональных данных является исполнение Договора. Персональные данные могут быть использованы с иными целями, если это является обязательным в соответствии с положениями законодательства Российской Федерации.
1.4. Перечень персональных данных, на обработку которых дается согласие: фамилия, имя, отчество, пол, данные документа удостоверяющего личность, день, месяц и год и место рождения, гражданство, адрес электронной почты, адрес регистрации, адрес фактического проживания, номер телефона, изображение гражданина, запись его голоса, информация о факте обращения за медицинской помощью, состоянии его здоровья, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении, а также любые иные данные, которые могут быть получены в ходе исполнения Договора.
1.5. Перечень действий с персональными данными, на совершение которых дается согласие: все действия с персональными данными необходимые для выполнения условий Договора, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
1.6. Для целей исполнения Договора Клиент дает согласие на передачу Организации, оказывающей услуги в соответствии с Офертой и Обществу с ограниченной ответственностью «Медоблако», (адрес: 109518, Москва, ул. Грайвороновская, д.23. ОГРН 1137746438917) информации о нем, составляющей врачебную тайну (информация о факте обращения Клиента за медицинской помощью, состоянии его здоровья, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении).
1.7. Настоящее согласие действует до дня его отзыва в письменной форме.
1.1. Настоящим законный представитель Клиента свободно, своей волей и в своем интересе, действуя в интересах несовершеннолетнего лица, дает Обществу с ограниченной ответственностью «Медоблако» (адрес: 109518, Москва, ул. Грайвороновская, д.23. ОГРН 1137746438917), а также организациям, привлеченным Обществом с ограниченной ответственностью «Медоблако» в целях оказания услуг в соответствии с положениями Договора, согласие на обработку персональных данных Клиента, в соответствии со ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных».
1.2. Настоящее согласие является конкретным, информированным и сознательным.
1.3. Целью обработки персональных данных является исполнение Договора. Персональные данные могут быть использованы с иными целями, если это является обязательным в соответствии с положениями законодательства Российской Федерации.
1.4. Перечень персональных данных, на обработку которых дается согласие: фамилия, имя, отчество, пол, данные документа удостоверяющего личность, день, месяц и год и место рождения, гражданство, адрес электронной почты, адрес регистрации, адрес фактического проживания, номер телефона, изображение гражданина, запись его голоса, информация о факте обращения за медицинской помощью, состоянии его здоровья, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении, а также любые иные данные, которые могут быть получены в ходе исполнения Договора.
1.5. Перечень действий с персональными данными, на совершение которых дается согласие: все действия с персональными данными необходимые для выполнения условий Договора, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
1.6. Для целей исполнения Договора законный представитель Клиента дает согласие на передачу Организации, оказывающей услуги в соответствии с Офертой и Обществу с ограниченной ответственностью «Медоблако», (адрес: 109518, Москва, ул. Грайвороновская, д.23. ОГРН 1137746438917) информации о нем, составляющей врачебную тайну (информация о факте обращения Клиента за медицинской помощью, состоянии его здоровья, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении).
1.7. Настоящее согласие действует до дня его отзыва в письменной форме.


/blobid1523532641006.png)
/blobid1523535231267.png)
/blobid1523535353089.png)
/blobid1523535419956.png)
/blobid1523535574680.png)