к каким суставам по форме относится голеностопный сустав
Голеностоп – это где?

Анатомические хитрости голеностопного сустава
По исследованиям, голеностоп представляет собой подвижное соединение эпифизов, или оконченных частей костей голени. Кроме того, голень сочленяется с таранной плюсневой костью. Голеностоп нередко носит другое название – поперечный сустав стопы. Это блоковидный вид сочленений. При этом низ таранной кости наравне с другими костями формирует подтаранный сустав вместе с другими частями костей, находящихся в этой зоне.
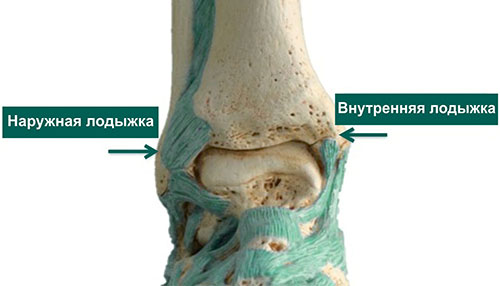
Некоторые ошибаются, приравнивая голеностоп и лодыжку. На самом деле щиколотка (или лодыжка) представляет собой часть голеностопного соединения. Снаружи сустав представлен латеральной лодыжкой. Внутренняя часть имеет название – «медиальная лодыжка». Не стоит удивляться, что щиколотки одной конечности располагаются на разных уровнях: внутренняя часть размещается выше наружной.
Типичные травмы
Среди классических травмоопасных состояний для этого участка тела, самыми распространенными медики считают следующие.
Кроме того, медикам приходиться бороться со следующего типа патологиями.
По исследованиям, фиброма – довольно частое явление в медицинской практике. При этом не исключено формирование и развитие этого новообразования на внутренней кости. Шишка соединяется с костной тканью и разрастается быстро. Первым и правильным средством для диагностики является рентген.
Важно! Лечением занимаются только профессионалы, обладающие знаниями в этой области, изучавшие характеристику травм такого типа.
Как распознать, что наступила травма?
О признаках травмы
Врачи отмечают следующие признаки:
Примечательный факт! Иногда при травмах сустава повреждаются участки, находящиеся от самого голеностопа далеко. Пример: именное повреждение Мезоннева, когда трескается малая берцовая кость.
Как предстоит лечиться?
Краткий ликбез о лечении поврежденного голеностопа
Доктор поставит диагноз, подберет правильную методику исцеления для пациента. Временной интервал между травмой и полным выздоровлением продиктован характером действий самого пациента. От чего зависит успех выздоровления?
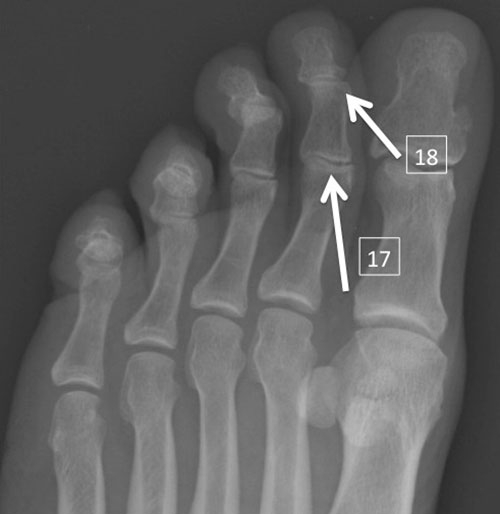
Интересно, что успех лечения зависит от дисциплинированности пациента. К тому же, желание поправиться и четкость соблюдения врачебных советов также играют немаловажную роль.
Профилактические секреты
Функциональная анатомия, биомеханика определяет профилактику травм голеностопного сустава. Для обеспечения функциональности этой части проще вовремя предотвратить, чем лечить. В целях профилактики людям рекомендуется пользоваться ортопедическими аппаратами. Врачи особенно выделяют три вида приспособлений.
Подобные средства применяют для профилактики, при восстановлении работы голеностопного сустава. Ортопеды выписывают вкладки в обувь. К примеру, эти приспособления эффективны для людей с повреждениями ахиллового сухожилия. Более того, выгодно их использовать при тендините заднего участка большеберцовой кости. Вкладыши поддерживают свод стопы.
Иногда обращаются к перевязке сустава с помощью обычного медицинского бинта. По исследованиям американских ученых, бинтование в ряде случае более эффективно. Хотя стабильность сустава гарантировать на долгое время нельзя ввиду ослабления бинта спустя 20 минут после упражнений. Однако бинтование активно используют после острой травмы или в качестве промежуточного средства в реабилитационных занятиях.
Выбор голеностопных ортезов, или бандажей, зависит от строения индивидуального характера. В любом случае бандаж помогает уменьшить нагрузку на сустав, оберегает его от более серьезных травм. Снятие болевого синдрома также положительно сказывается на качестве жизни пациента.
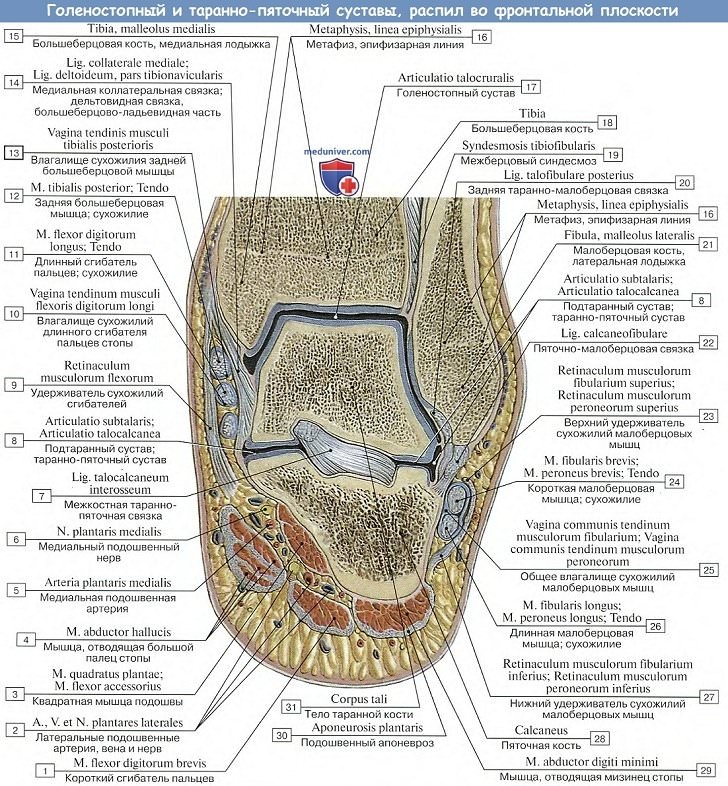
Голеностопный сустав
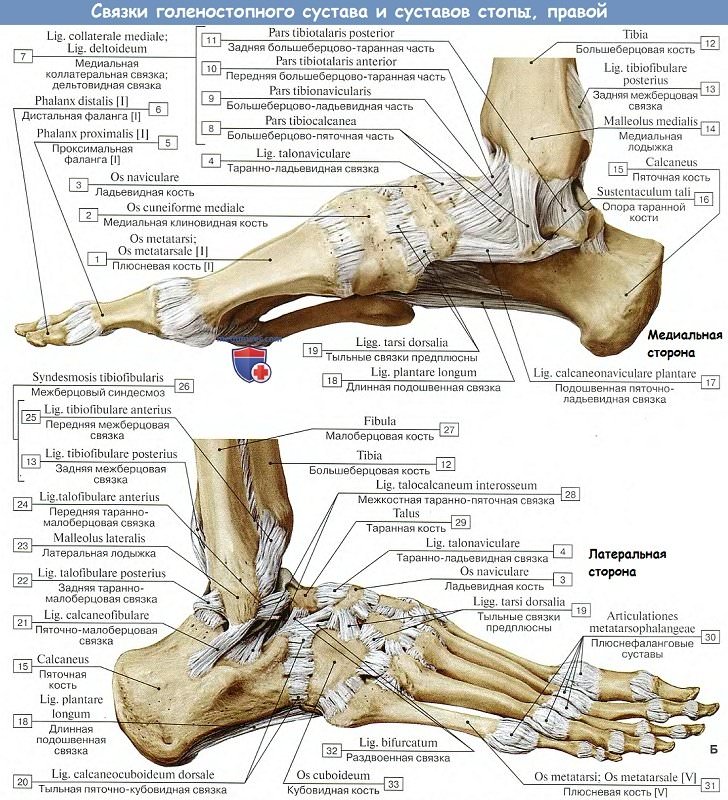
1. Голеностопный сустав, art. talocruralis,
образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости наподобие вилки, причем к facies articularis superior блока причленяется нижняя суставная поверхность большеберцовой кости, а к боковым поверхностям блока — суставные поверхности лодыжек.
Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям tarsus.
Медиальная, lig. mediale (deltoideum), имеет вид пластинки, напоминающей греческую букву дельту, идет от медиальной лодыжки и расходится книзу веером к трем костям — таранной, пяточной и ладьевидной; латеральная состоит из трех пучков, идущих от латеральной лодыжки в трех разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. tabofibulare posterius.
По характеру своею строения голеностопный сустав представляет блоковидное сочленение. Движения происходят вокруг фронтальной оси, проходящей через блок таранной кости, причем стопа то поднимается кверху своим носком (разгибание), то опускается книзу (сгибание).
Амплитуда этих движений равняется 63 — 66°. При сгибании возможны также очень небольшие боковые движения, так как в этом положении более узкий задний участок блока таранной кости не так крепко охватывается вилкой костей голени. Наоборот, при разгибании эти движения совершенно невозможны вследствие того, что блок плотно ущемляется в вилке лодыжек.
Видео анатомия голеностопного сустава и соединения костей голени
Суставы стопы
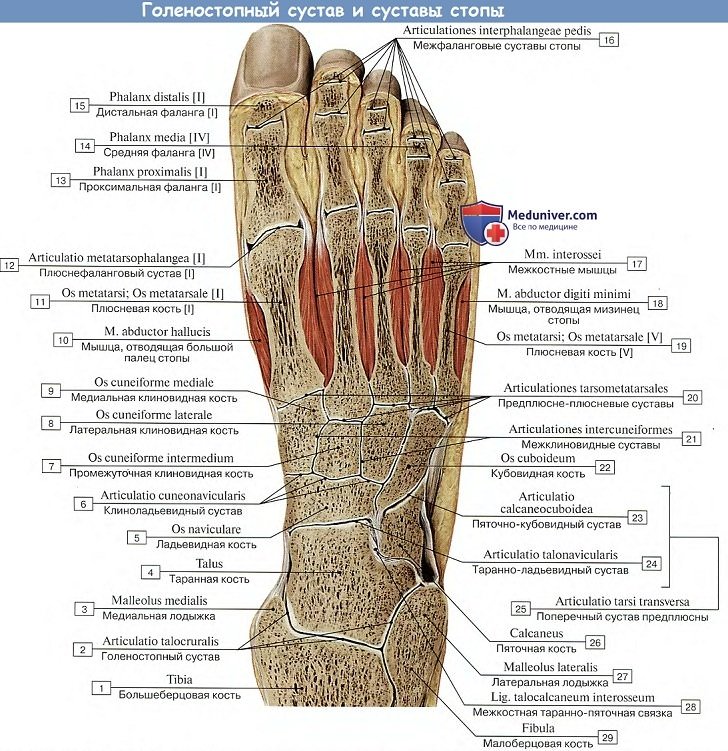
2. В сочленениях между костями предплюсны, articulationes intertarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtalaris, образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности.
Б. Таранно-пяточно-ладьевидный сустав, art. talocalcaneonavicular, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare, заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis.
Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare.
Между обоими названными суставами проходит костный канал — sinus tarsi, в котором залегает крепкая связка, lig. talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями.
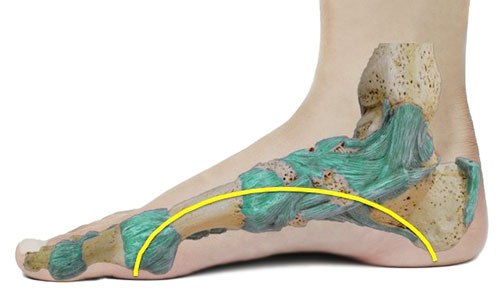
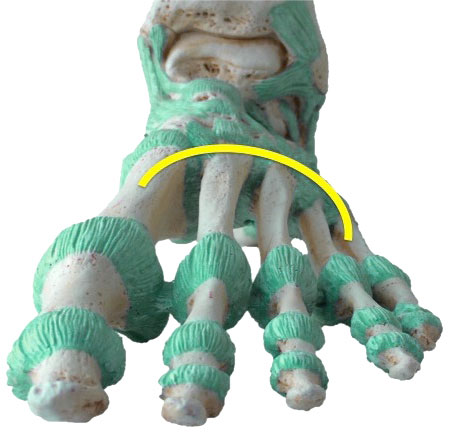
В. Пяточно-кубовидный сустав, art. calcaneocuboidea, образован обращенными навстречу друг другу суставными поверхностями пяточной и кубовидной костей. Он принимает участие в движениях подтаранного и таранно-пяточно-ладьевидного сочленений, увеличивая их объем. Art. calcaneocuboidea вместе с соседним с ним art. talonavicular описывается также под общим именем поперечного сустава предплюсны, art. tarsi transversa.
Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, поперечный сустав имеет еще общую обоим сочленениям связку, весьма важную по своему практическому значению. Это lig. bifurcatum — связка, которая задним своим концом берет начало на верхнем краю пяточной кости и затем разделяется на две части, из которых одна, lig. calcaneonaviculare, прикрепляется к заднелатеральному краю ладьевидной кости, а другая, lig. calcaneocuboideum, прирастает к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является «ключом» поперечного сустава, так как только путем ее перерезки можно достигнуть широкого расхождения суставных поверхностей при операции вычленения стопы в названном суставе.
Г. Клиноладьевидный сустав, art. cuneonavicular, образован путем сочленения задних суставных площадок клиновидных костей с тремя фасетками дистальной суставной поверхности ладьевидной кости.
Что касается движений в artt. intertarseae, то здесь прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений в 55° (ось эта идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны подошвы на боковой поверхности calcaneus).
При вращении стопы внутрь (пронация) приподнимается ее латеральный край, а тыл стопы обращается в медиальную сторону; наоборот, при вращении кнаружи (супинация) приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь возможно приведение и отведение вокруг вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально.
Наконец, может быть еще разгибание и сгибание вокруг фронтальной оси. Движения вокруг трех осей совершаются и в art. talocalcaneonavicularis, являющемся сложным шаровидным суставом. Все эти движения невелики и обычно комбинируются вместе, так что одновременно с супинацией происходит приведение передней части стопы и небольшое сгибание, или же наоборот: пронация сопровождается отведением и разгибанием.
В целом же голеностопный сустав в сочетании с artt. intertarseae дает возможность большой свободы движений стопы по типу многоосного сустава.
3. Предплюсне-плюсневые суставы, artt. tarsometatarseae, соединяют кости второго ряда предплюсны с плюсневыми костями. Artt. tarsometatarseae — типичные тугие суставы, незначительная подвижность в которых служит для придания эластичности своду стопы. Отдельные суставные капсулы имеют сочленения I плюсневой кости и медиальной клиновидной, сочленения II и III плюсневых костей — с кубовидной. Предплюсне-плюсневые суставы подкрепляются посредством тыльных, подошвенных и межкостных связок, ligg. tarsometatarsea dorsalia, plantaria et cuneometatarsea interossea.
Межплюсневые суставы, artt. intermetatarseae, образуются обращенными друг к другу поверхностями плюсневых костей; их суставные щели часто сообщаются с полостью artt. tarsometatarseae. Суставы укреплены поперечно идущими ligg. metatarsea dorsalia, plantaria et interossea.
4. Сочленения костей пальцев:
А. Плюснефаланговые сочленения, artt. metatarsophalangeae, между головками плюсневых костей и основаниями проксимальных фаланг, по характеру устройства и связочному аппарату похожи на аналогичные сочленения кисти. Движения в суставах в общем такие же, как и на кисти в соответствующих сочленениях, но ограничены. Если не считать легкого отведения пальцев в сторону и обратного движения (приведение), то существует только разгибание и сгибание всех пальцев, причем разгибание совершается в больших размерах, чем сгибание, в противоположность тому, что мы имеем на кисти.
Б. Межфаланговые сочленения, artt. interphalangeae pedis, не отличаются по своему устройству от подобных же сочленений на руке. Нужно заметить, что часто дистальная и средняя фаланги на V пальце бывают сращены между собой костно.
Суставы стопы васкуляризуются из ветвей arcus plantaris и r. plantaris profundus a. dorsalis pedis. Венозный отток происходит в глубокие вены нижней конечности — vv. tibiales anterior et posterior, v. peronea.
Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервация капсул суставов обеспечивается ветвями nn. plantares medialis et lateralis u nn. peronei superficialis et profundus.
Учебное видео по анатомии суставов стопы
Редактор: Искандер Милевски. Дата последнего обновления публикации: 23.07.2021
Анатомия стопы и голеностопного сустава
Стопа и голеностопный сустав человека представляют собой сложный и высокоспециализированный биологический механизм. Этот механизм образован 28 костями, 33 суставами и более, чем сотней мышц, сухожилий и связок.
Поэтому мы решили сделать этот краткий экскурс, который позволит нашим пациентам немножко понять особенности анатомии стопы и голеностопного сустава
Стопа человека устроена таким образом, что она без труда выдерживает вес нашего тела, оставаясь при этом достаточно гибкой и обеспечивая нам возможность ходить, бегать и танцевать. Обеспечивается это работой множества суставов, некоторые из которых отличаются исключительной мобильностью, а иные – относительно неподвижны.
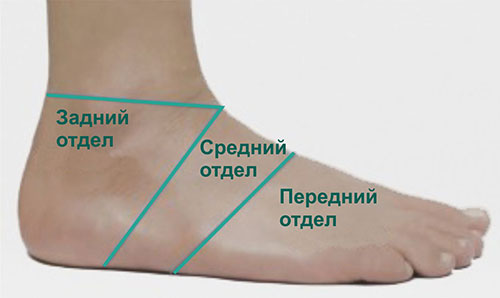
С тем, чтобы описать вам особенности различных частей стопы, мы разделили ее на 3 отдела:
Передний отдел стопы
Этот отдел образован пятью пальцами и соответствующими им пятью трубчатыми костями (плюсневые кости). Аналогично пальцам кисти, кости, образующие пальцы стопы, называются фалангами. Первый палец состоит из двух фаланг, остальные – из трех. Суставы между соседними фалангами называются межфаланговыми суставами (МФС), а суставы между плюсневыми костями и фалангами – плюснефаланговыми суставами (ПФС).
Средний отдел стопы
Средний отдел стопы образован пятью костями: кубовидная, ладьевидная и три клиновидных кости. Эти кости участвуют в формировании сводов стопы. Средний отдел стопы объединен с задним и передним ее отделами связками, мышцами и подошвенной фасцией.
Задний отдел стопы
Этот отдел образован таранной и пяточной костями. Две длинные трубчатые кости, образующие голень, большеберцовая и малоберцовая, сочленяясь с верхней частью таранной кости, образуют голеностопный сустав. Таранная кость в свою очередь сочленяется с пяточной костью посредством подтаранного сустава.
На следующих рентгенограммах представлены основные кости, образующие стопу и голеностопный сустав:
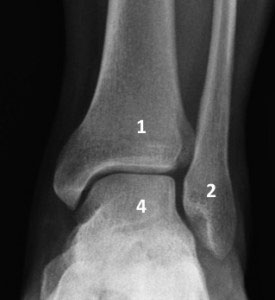
Рентгенограмма голеностопного сустава в прямой проекции
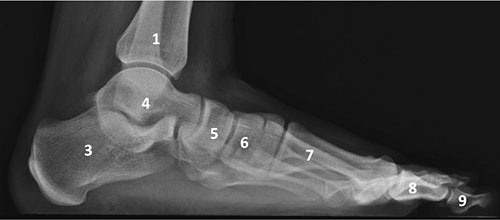
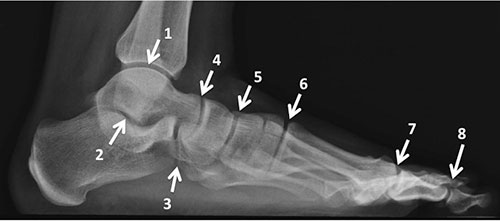
Рентгенограмма стопы и голеностопного сустава в боковой проекции
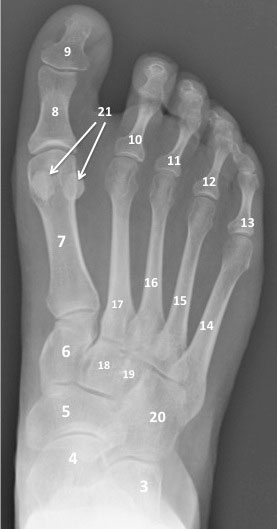
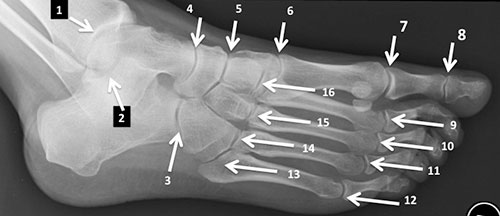
Рентгенограмма стопы в прямой проекции
Дистальные отделы большеберцовой и малоберцовой костей
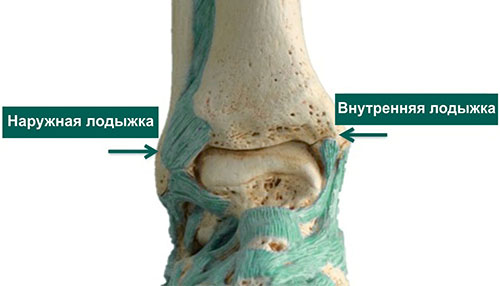
Большеберцовая и малоберцовая кости – это две длинные трубчатые кости голени, дистальные концы которых вместе с таранной костью стопы образуют голеностопный сустав. Нижние концы обеих костей голени расширяются и образуют лодыжки. Лодыжки – наиболее частая локализация переломов при травмах голеностопного сустава.
Модель голеностопного сустава, иллюстрирующая расположение медиальной (внутренней) и латеральной (наружной) лодыжек
Таранная кость
Это одна из костей, образующих голеностопный сустав. Таранную кость можно назвать необычной костью. Это вторая по величине кость стопы и, в отличие от других костей, практически полностью покрыта хрящом. Еще одной ее особенностью является то, что к ней не прикрепляется ни одна мышца. Таким образом она как бы «подвешена» между окружающими ее другими костями. Кровоснабжение таранной кости отличается от большинства других костей: сосуды проникают в кость лишь в самой дальней ее части (ретроградное кровоснабжение). Это делает таранную кость уязвимой в плане частого развития проблем с заживлением поражений этой локализации, особенно при переломах.
Таранная кость подразделяется на следующие отделы:
Каждый из этих отделов может повреждаться при травмах.
Пяточная кость
Пяточная кость – одна из двух костей заднего отдела стопы. Это наиболее крупная кость стопы. Она сочленяется с таранной костью посредством подтаранного сустава и с кубовидной костью с образованием пяточно-кубовидного сустава. От пяточной кости берут начало несколько мышц стопы.
К бугристости пяточной кости посредством Ахиллова сухожилия прикрепляются задние мышцы голени (икроножная и камбаловидная). В непосредственной близости к пяточной кости на своем пути к остальным отделам стопы располагаются несколько сухожилий, большеберцовая артерия и нерв. Являясь главной опорной костью стопы, пяточная кость может повреждаться при избыточных нагрузках, например, при падении с высоты. Постоянные перегрузки, например, при занятиях бегом на длинные дистанции и тренировках, могут приводить к стрессовым переломам пяточной кости.
Пяточная кость состоит из следующих частей:
Каждая из этих частей может повреждаться при травмах.
Ладьевидная кость
Ладьевидная кость располагается кпереди от таранной кости в области внутреннего края стопы и образует кпереди от голеностопного таранно-ладьевидный сустав. К бугристости ладьевидной кости посредством мощного сухожилия прикрепляется задняя большеберцовая мышца. Примерно у 10% пациентов обнаруживается добавочная ладьевидная кость. Ладьевидная кость сочленяется с тремя клиновидными костями. Острая травма может приводить к перелому ладьевидной кости, а повторные перегрузки – к ее стрессовым переломам.
Кубовидная кость
Кубовидная кость, как следует из названия, имеет кубовидную форму. Она расположена впереди пяточной кости в области наружного (латерального) края стопы. Кпереди от нее располагаются 4-я и 5-я плюсневые кости. Переломы кубовидной кости обычно встречаются у прыгунов, а при регулярных перегрузках могут развиваться стрессовые переломы этой кости.
Клиновидные кости
Клиновидных костей три и называются они медиальная, средняя и латеральная. Эти кости образуют свод среднего отдела стопы. Медиальная и латеральная клиновидные кости длинней средней клиновидной и образуют вилку, в которой располагается основание второй клиновидной кости, которая в свою очередь сочленяется со средней клиновидной костью. Такое строение среднего отдела стопы является краеугольным камнем стабильности среднего отдела стопы. Наиболее крупной из клиновидных костей является медиальная клиновидная кость. К этой кости прикрепляется сухожилие передней большеберцовой мышцы.
Плюсневые кости
Этих костей пять. Все они похожи друг на друга и имеют клиновидные основания, сочленяющиеся с костями среднего отдела стопы, средние части трубчатой формы и округлые головки, сочленяющиеся с фалангами пальцев.
1-я плюсневая кость – это наиболее мощная и в то же время самая короткая плюсневая кость. При ходьбе она принимает на себя около 40% нагрузки весом тела. На нижней поверхности головки 1-ой плюсневой кости имеются две бороздки, вдоль которых скользят две сесамовидные косточки.
Наиболее длинной из плюсневых костей является 2-я плюсневая кость. В области ее основания прикрепляется мощная связка Лисфранка, соединяющая ее со средней клиновидной костью. Повреждение этой связки нередко пропускается врачами и может стать источником значительных проблем. Проблемы с 1-ой плюсневой костью приводят к перераспределению нагрузки на 2-ую плюсневую кость. Поскольку эта кость не способна нести такую дополнительную нагрузку, у человека развивается целый ряд проблем.
Плюсневые кости являются очень частой локализацией стрессовых переломов, возникающих при постоянных физических перегрузках, например, у людей, занимающихся бегом.
Первый палец (HALLUX)
Первый палец образован двумя костями: проксимальной и дистальной фалангами.
Малые пальцы
Малые пальцы образованы тремя костями: проксимальной, средней и дистальной фалангами. При ряде состояний мы встречаемся с проблемами как раз этих пальцев.
Сесамовидные кости
Под головкой 1-ой плюсневой кости находятся две сесамовидные кости, каждая их которых располагается в собственной бороздке
Под головкой 1-ой плюсневой кости располагаются две небольшие косточки, называемые сесамовидными. Эти косточки расположены в толще сухожилия сгибателя 1-го пальца и являются частью подошвенной пластинки 1-го ПФС. Наиболее крупной сесамовидной костью человека является надколенник (коленная чашечка), участвующий в образовании коленного сустава.
Сесамовидные кости выполняют роль точки опоры или рычага для сухожилия, в толще которого они располагаются. Они играют весьма важную роль в нормальной биомеханике стопы, ограничивая силу трения и принимая на себя часть нагрузки, приходящейся на 1-ый ПФС.
При движениях сесамовидные кости скользят в соответствующих им бороздках на нижней поверхности головки 1-ой плюсневой кости. У пациентов с вальгусной деформацией 1-го пальца стопы эти кости смещаются по отношению к их нормальному положению. У пациентов с остеоартрозом сесамовидные кости утрачивают возможность нормального скольжение относительно соответствующей им суставной поверхности головки 1-ой плюсневой кости.
Источником многочисленных проблем с сесамовидными костями являются травмы, перегрузки и повреждения мягких тканей.
Суставом называется сочленение одной кости с другой. Стопа и голеностопный сустав включают в себя различные типы суставов.
Синовиальные суставы обеспечивают возможность самых различных движений:
Некоторые суставы стопы и голеностопного сустава относительно жесткие и неподвижные и, следовательно, более стабильные. Другие суставы, наоборот, значительно более подвижные и поэтому более нестабильные и подвержены более высокому риску повреждений.
Стабильностью называют способность той или иной анатомической структуры выдерживать физиологические нагрузки, не подвергаясь при этом деформации и не становясь источником болевых ощущений.
Стабильность сустава определяется статическим и динамическим компонентом:
Мышцы могут при сокращении как укорачиваться (концентричное сокращение), так и удлиняться (эксцентричное сокращение). Именно эксцентричное сокращение мышц играет особенно важную роль в динамической стабилизации суставов.
На приведенных ниже рентгенограммах представлены основные суставы стопы и голеностопного сустава:
Суставы стопы и голеностопного сустава на рентгенограмме в боковой проекции
Суставы стопы и голеностопного сустава на рентгенограмме в косой проекции
Малые пальцы состоят из двух суставов – проксимального межфалангового (ПМФС) и дистального межфалангового (ДМФС)
Голеностопный сустав
Голеностопный сустав образован следующими костями:
Костные выступы по внутренней и наружной поверхности голеностопного сустава называются лодыжками и представляют собой расширенные дистальные отделы большеберцовой (внутренняя) и малоберцовой (наружная) костей. Задняя часть дистального конца большеберцовой кости носит название задней лодыжки. Одна или более лодыжек часто повреждаются при переломах в области голеностопного сустава.
Модель голеностопного сустава, иллюстрирующая расположение медиальной (внутренней) и латеральной (наружной) лодыжек
Основным движением в суставе является движение стопой вверх и вниз (тыльное и подошвенное сгибание). Также в голеностопном суставе в небольшом объеме возможно движение из стороны в сторону (инверсия/эверсия) и ротационные движения.
Статическая стабильность голеностопного сустава отчасти обеспечивается анатомической формой этого сустава. Другими статическими стабилизаторами сустава являются межберцовый синдесмоз, наружные и внутренние связки.
Динамическая стабильность обеспечивается мышцами. Мышцы, сокращаясь, стабилизируют сустав, обеспечивая ему тем самым динамическую защиту.
Мышцы в области голеностопного сустава могут при сокращении как укорачиваться (концентричное сокращение), так и удлиняться (эксцентричное сокращение). Именно эксцентричное сокращение мышц играет особенно важную роль в динамической стабилизации сустава.
Одними из наиболее значимых динамических стабилизаторов голеностопного сустава являются длинная и короткая малоберцовые мышцы, они играют важную роль в предотвращении повреждений наружных связок голеностопного сустава.
Также стабильность голеностопного сустава обеспечивается отводящими мышцами бедра (средняя ягодичная мышца) и стабилизаторами коленного сустава. Важна и стабильность «всего тела» человека.
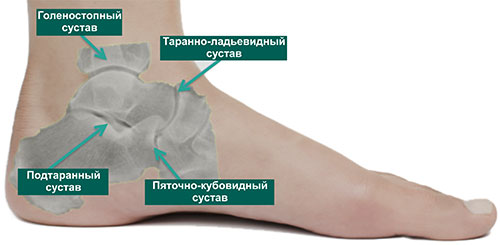
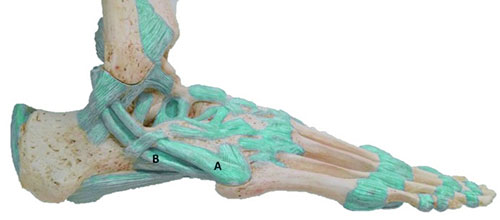
Подтаранный сустав
Подтаранный сустав является сочленением таранной кости с пяточной. Функциональная анатомия и функция этого сустава до сих пор до конца не ясна.
Он обеспечивает сложные составные движения между голеностопным суставом вверху и пяточно-кубовидным и таранно-ладьевидным суставами спереди. Можно даже сказать, что подтаранный сустав – уникальный по своим функциональным характеристикам сустав стопы. Подтаранный сустав помогает «блокировать» средний отдел стопы в момент отталкивания стопой от пола при ходьбе. Подтаранный сустав очень важен для ходьбы по неровной поверхности.
Иллюстрация основных суставов заднего отдела стопы: голеностопного, подтаранного, пяточно-кубовидного и таранно-ладьевидного
Тройной сустав
Таранная, пяточная, ладьевидная и кубовидная кости образуют три сустава, или тройной сустав:
Эти три сустава работают содружественно, обеспечивая сложные движения стопы. В упрощенном варианте можно сказать, что они обеспечивают поворот стопы внутрь (инверсию) и наружу (эверсию).
Повреждение любой составляющей тройного сустава (кости или сустава) отрицательным образом сказывается на работе всего сустава.
Суставы среднего отдела стопы
Суставы среднего отдела стопы включают:
Эти суставы относительно фиксированы и неподвижны. Они обеспечивают стабильность и участвуют в формировании свода стопы. Также они служат связующим звеном между задним и передним отделами стопы.
1-ый ПФС
1-ый ПФС представляет собой сочленение между головкой 1-й плюсневой кости и проксимальной фалангой 1-го пальца.
Это преимущественно блоковидный сустав, однако в нем возможны некоторые скольжение и ротационные движения. На этот сустав приходиться примерно 50% нагрузки весом тела при обычно ходьбе, а при беге и прыжках эта нагрузка значительно возрастает. Чтобы выдержать такие нагрузки, 1-ый ПФС должен быть стабильным.
У 1-го ПФС есть как статические, так и динамические стабилизаторы. Строение костей, образующих сустав, не добавляет ему стабильности: суставная поверхность проксимальной фаланги 1-го пальца отличается небольшой глубиной. Статическая стабилизация сустава обеспечивается капсулой, боковыми связками, подошвенной пластинкой и сесамовидным комплексом.
Динамическими стабилизаторами являются мышцы: отводящая 1-ый палец, приводящая 1-ый палец, длинные разгибатель и сгибатель. Повреждение капсульно-связочного аппарата этого сустава получило в англоязычной литературе название «turf toe».
Малые ПФС стопы
Малые ПФС стопы представляют собой сочленения головок плюсневых костей с проксимальными фалангами пальцев стопы.
Более подробная информация, касающаяся анатомии малых пальцев стопы, представлена ниже.
Суставы малых пальцев стопы
Каждый малый палец стопы состоит из двух суставов:
Более подробная информация, касающаяся анатомии малых пальцев стопы, представлена ниже.
Анатомия малых пальцев стопы не так проста, как кажется, и является примером тонкого равновесия всех действующих на уровне переднего отдела стопы сил. Полноценная и безболезненная работа стопы невозможна без нормального функционирования пальцев стопы.
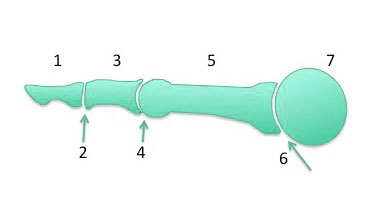
Кости и суставы
Кости и суставы нормального пальца стопы
Мышцы
В норме мы можем наблюдать наличие тонкого равновесия между работой внешних (мышцы, расположенные на голени, сухожилия которых прикрепляются к пальцам стопы) и собственных (мышцы, расположенные на стопе, сухожилия которых также прикрепляются к пальцам стопы) мышц стопы.
Три главные внешние мышцы и их сухожилия:
Три главных внешних сухожилия пальцев стопы и точки их прикрепления
На стопе располагается целый ряд собственных мышц стопы. Эти мышцы играют важную роль стабилизации сводов стопы, обеспечивают пронацию стопы и участвуют в работе стопы во время ходьбы.
В работе малых пальцев стопы важную роль играют следующие собственные мышцы стопы:
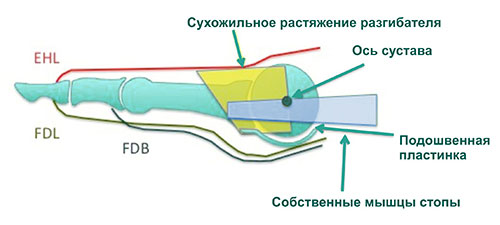
На пути к точкам своего прикрепления на фалангах пальцев сухожилия длинного и короткого разгибателей пальцев на уровне ПФС и проксимальной фаланги пальца вплетаются в образование, называемое сухожильным растяжением разгибателя. Это весьма важное анатомическое образование пальца. Оно представляет собой треугольную пластинку, напоминающую косынку, и выполняет роль точки прикрепления длинного разгибателя пальца и собственных мышц стопы: червеобразных, подошвенных и тыльных межкостных. Сухожильное растяжение на нижней поверхности пальца сплетается волокнами с подошвенной пластинки и капсулой ПФС. Сокращение собственных мышц стопы в нейтральном положении пальца приводит к сгибанию пальца в ПФС, поскольку точки прикрепления мышц располагаются ниже оси ПФС. Благодаря тому, что собственные мышцы прикрепляются к сухожильному растяжению разгибателя, при сокращении они натягивают растяжение, которое в свою очередь выпрямляет палец в ДМФС и ПМФС.
Сухожильное растяжение разгибателей
При сокращении собственных мышц стопы тяга длинного разгибателя пальца равномерно распределяется между всеми суставами пальца, что приводит к разгибанию пальца в ДМФС и ПМФС (выпрямлению)
Сокращение собственных мышц стопы натягивает сухожильное растяжение разгибателя, которое в свою очередь выпрямляет палец в ДМФС и ПМФС
При отсутствии сокращения собственных мышц стопы тяга длинного разгибателя пальца приводит к переразгибанию пальца в ПФС, а разгибания в ДМФС и ПМФС не происходит, в этих суставах палец, наоборот, сгибается за счет тяги длинных сгибателей (FDL и FDB).
Результат работы внешних мышц стопы при отсутствии баланса со стороны собственных мышц стопы
Стабильность ПФС
ПФС ввиду анатомических особенностей не обладают запасом собственной стабильности. Головки плюсневых костей имеют круглую форму, а основания проксимальных фаланг – форму плоского блюда.
Форма ПФС обеспечивается статическими и динамическими стабилизаторами. К статическим стабилизаторами относятся капсула суставов, боковые связки и подошвенная пластинка. Динамические стабилизаторы – это мышцы и сухожилия сгибателей и разгибателей.
Боковые (коллатеральные) связки прикрепляются к головкам плюсневых костей и боковым поверхностям проксимальных фаланг пальцев, противостоя избыточным вальгусным/варусным (из стороны в сторону) нагрузкам. Коллатеральная связка состоит из двух частей: собственно, коллатеральная (или истинная коллатеральная) связка, соединяющая головку плюсневой кости с основанием проксимальной фаланги, и добавочная коллатеральная связка, прикрепляющаяся к подошвенной пластинке.
Наружная коллатеральная связка
Подошвенная пластинка и подошвенная фасция противостоит избыточному тыльному смещению пальца. Подошвенная пластинка представляет собой волокнисто-хрящевое утолщение подошвенной части капсулы ПФС. Она является непосредственным продолжение надкостницы (поверхностный слой кости) основания проксимальной фаланги. К головке плюсневой кости она прикрепляется посредством коллатеральной связки.
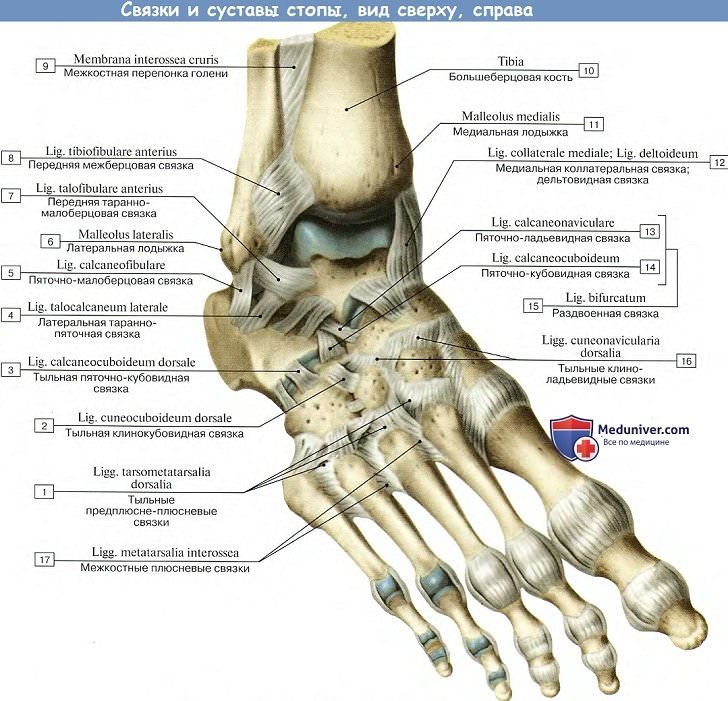
Связки представляют собой волокнистые образования, обеспечивающие стабильность суставов. Они соединяют одни кости с другими.
Вид стопы сверху. Образования, окрашенные голубым, — это связки и капсулы суставов, удерживающие кости друг рядом с другом
Связки стопы и голеностопного сустава со стороны наружной (латеральной) поверхности
Связки стопы и голеностопного сустава со стороны внутренней (медиальной) поверхности
Синдесмоз
Формально синдесмоз считается суставом, однако он в то же время образован четырьмя связочными структурами. Он обеспечивает стабильность голеностопного сустава, удерживая вместе дистальные концы берцовых костей и противостоя ротационным, боковым и осевым нагрузкам.
Комплекс этих связок может повреждаться при высоких связочных повреждениях голеностопного сустава.
Латеральные связки голеностопного сустава
Наружных связок голеностопного сустава три: передняя таранно-малоберцовая, пяточно-малоберцовая и задняя таранно-малоберцовая. Они обеспечивают стабильность голеностопного сустава и предотвращают его ротацию внутрь (инверсию).
Передняя таранно-малоберцовая связка – одна из наиболее подверженных повреждениям связок голеностопного сустава и частая причина латеральной нестабильности голеностопного сустава. Повреждение этой связки происходит при насильственном подошвенной сгибании и инверсии стопы.
Вторым по частоте встречается повреждение пяточно-малоберцовой связки. Ее повреждение усугубляет нестабильность голеностопного сустава и может также становиться причиной нестабильности подтаранного сустава.
Медиальные связки голеностопного сустава
Это наиболее крупные связки стопы и наиболее важные стабилизаторы голеностопного сустава. Эти связки включают комплексы дельтовидной и рессорной связок.
Глубокая порция дельтовидной связки противостоит латеральному смещению таранной кости и ее наружной ротации. Поверхностная порция дельтовидной связки в первую очередь противостоит эверсии заднего отдела стопы. Повреждение этой связки становится источников болевого синдрома в области внутренней поверхности голеностопного сустава и его нестабильности.
Рессорная связка – этой очень важная анатомическая структура, участвующая в поддержании свода стопы (внутреннего продольного свода), а также являющаяся опорой для головки таранной кости при нагрузке. Повреждение этой связки приводит к развитию прогрессирующего плоскостопия и болевого синдрома.
Связка Лисфранка
Связка Лисфранка является важной связкой, соединяющей медиальную клиновидную кость с основанием 2-й плюсневой кости. Посредством этой связки поддерживаются нормальные анатомические взаимоотношения между костями плюсны и костями среднего отдела стопы. Связка может повреждаться в результате перерастяжения или перелома, и врачи нередко эти повреждения пропускают, что становится источником проблем.
Подошвенная пластинка
Подошвенная пластинка представляет собой волокнисто-хрящевое утолщение подошвенной капсулы ПФС. Она является продолжением надкостницы (поверхностного слоя кости) основания проксимальной фаланги пальца. К головке плюсневой кости она крепится посредством коллатеральных связок (истинной и добавочной). Подошвенная пластинка и подошвенная фасция обеспечивают стабильность пальцев, предотвращая их смещение вверх.
В области 1-го ПФС в подошвенной пластинке располагаются медиальная и латеральная сесамовидные кости.
Считается, что повреждение этой связки имеет значение в формировании нестабильности ПФС и перекрещивающегося пальца стопы.
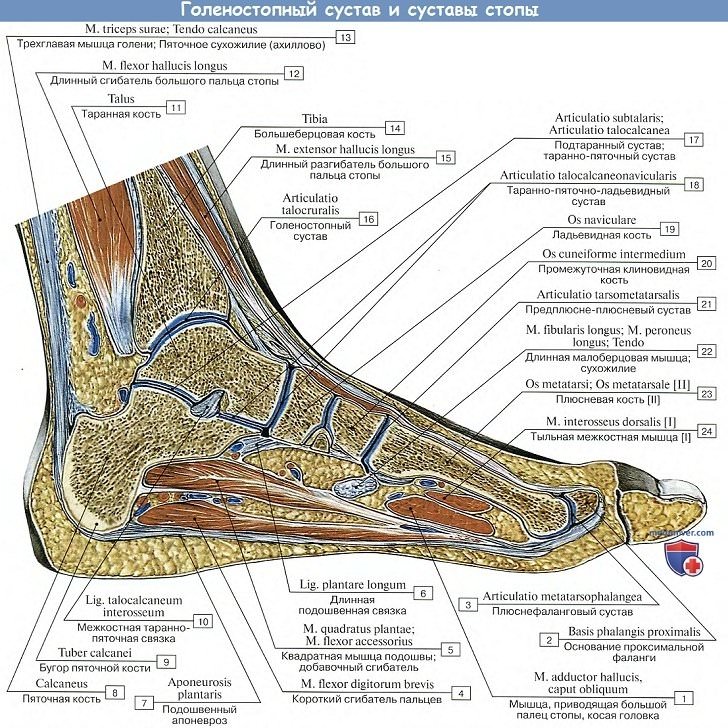
Мышцы – это анатомические образования, обладающие способностью сокращаться, обеспечивая при этом движения в суставах, выполнение той или иной работы и поддержание положения тела в пространстве. Сухожилия – это образования, посредством которых мышцы прикрепляются к костям. В области стопы и голеностопного сустава сухожилия, за исключением ахиллова сухожилия, носят названия соответствующих им мышц.
Мышцы, отвечающие за работу стопы и голеностопного сустава, можно разделить на внешние, т.е. те, что расположены на задней или передней поверхности голени, и собственные, расположенные на тыльной (верхней) или подошвенной (нижней) поверхности стопы.
Исключением является икроножная мышца, начинающаяся на задней поверхности нижней трети бедра тотчас выше коленного сустава и прикрепляющаяся к пяточной кости.
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы. Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
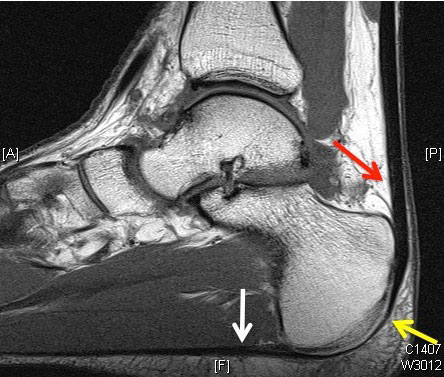
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное. Сухожилие в верхнем своем отделе получает кровоснабжение со стороны мышц, образующих сухожилие, внизу – со стороны пяточной кости, к которой оно прикрепляется. Средняя часть сухожилия кровоснабжается ветвями малоберцовой артерии и кровоснабжение это наиболее скудное, поэтому неудивительно, что именно эта часть сухожилия наиболее подвержена повреждениям. Ахиллово сухожилие окружено мягкотканной оболочкой, которая называется паратенон. Средняя часть сухожилия получает кровоснабжение как раз счет этой оболочки. Паратенон обеспечивает скольжение ахиллова сухожилия относительно окружающих тканей на протяжении до 1,5 см.
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.
МР-анатомия ахиллова сухожилия
Внешние мышцы и сухожилия стопы
Задняя большеберцовая мышца
Задняя большеберцовая мышца начинается от задней поверхности большеберцовой и малоберцовой костей (под икроножной мышцей в заднем мышечном футляре голени). Сухожилие этой мышцы на своем пути к стопе огибает сзади внутреннюю лодыжку.
Главная точка прикрепления мышцы – бугристость ладьевидной кости и медиальная клиновидная кость. Также от сухожилия отходят пучки, прикрепляющиеся к основаниям 2-й, 3-й и 4-й плюсневых костей, промежуточной и латеральной клиновидным костям и кубовидной кости.
Мышца и ее сухожилие играют важную роль в формировании и поддержании внутреннего свода стопы.
Сокращение задней большеберцовой мышцы осуществляет инверсию (вращение внутрь) стопы и подошвенное сгибание стопы и голеностопного сустава.
Дисфункция задней большеберцовой мышцы, в т.ч. разрыв ее сухожилия, может становится причиной приобретенного плоскостопия.
Передняя большеберцовая мышца
Передняя большеберцовая мышца начинается от верхних двух третей наружной поверхности большеберцовой кости. Сухожилие ее прикрепляется к медиальной клиновидной и 1-ой плюсневой кости стопы.
Мышца осуществляет тыльное сгибание и инверсию стопы.
Повреждение общего малоберцового нерва, иннервирующего мышцу, или сухожилия этой мышцы приводит к свисанию стопы.
Короткая малоберцовая мышца
Короткая малоберцовая мышца начинается от нижних двух третей наружной поверхности малоберцовой кости. Сухожилие ее проходит позади наружной лодыжки, идет вдоль наружной поверхности пяточной кости, располагаясь выше сухожилия длинной малоберцовой мышцы, и прикрепляется в бугристости основания 5-й плюсневой кости.
Мышца осуществляет эверсию (вращение наружу) стопы и обеспечивает динамическую стабилизацию наружного отдела стопы и голеностопного сустава. Травма стопы, сопровождающаяся ее инверсией, может приводить к повреждению сухожилия этой мышцы.
А – сухожилие короткой малоберцовой мышцы, В – сухожилие длинной малоберцовой мышцы
Длинная малоберцовая мышца
Длинная малоберцовая мышца начинается от малоберцовой кости выше короткой малоберцовой мышцы. Сухожилие ее также проходит позади наружной лодыжки, продолжается на стопу и прикрепляется к медиальной клиновидной и 1-ой плюсневой кости.
Основной функцией мышцы является подошвенное сгибание 1-го луча стопы. Также она осуществляет подошвенной сгибание и эверсию стопы. Мышца участвует в поддержании поперечного свода стопы и обеспечивает латеральную динамическую стабильность голеностопного сустава.
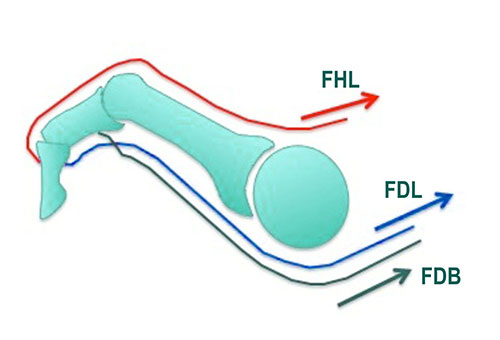
Длинный сгибатель 1-го пальца (FHL)
Мышца начинается на задней поверхности голени (задний мышечный футляр) и прикрепляется к нижней (подошвенной) поверхности дистальной фаланги 1-го пальца.
Мышца осуществляет сгибание (подошвенное сгибание) и инверсию стопы. Также она сгибает 1-ый палец.
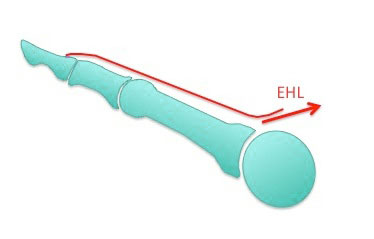
Длинный разгибатель 1-го пальца (EHL)
Эта мышца расположена между передней большеберцовой мышцей и длинным разгибателем пальцев в переднем мышечном футляре голени. Прикрепляется она к основанию дистальной фаланги 1-го пальца. Длинный разгибатель 1-го пальца разгибает (выпрямляет и поднимает) первый палец, осуществляет тыльное сгибание стопы и участвует в эверсии и инверсии стопы.
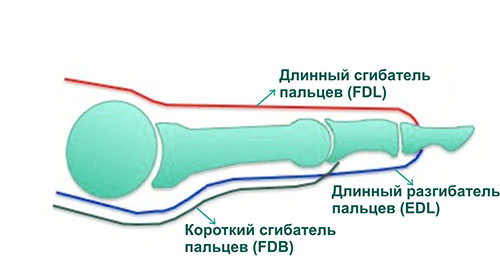
Длинный сгибатель пальцев (FDL)
Это одна из трех мышц, начинающихся на задней поверхности голени (задний мышечный футляр), двумя другими являются длинный сгибатель 1-го пальца и задняя большеберцовая мышца. Длинный сгибатель пальцев прикрепляется к нижней (подошвенной) поверхности дистальных фаланг малых пальцев стопы.
Мышца осуществляет сгибание малых пальцев стопы.
Длинный разгибатель пальцев (EDL)
Мышца начинается широким основанием на передней поверхности большеберцовой и малоберцовой костей и межкостной мембране. На стопе она разделяется на 4 сухожилия, прикрепляющиеся к 4 малым пальцам. Каждое сухожилие на уровне ПФС разделяется на 3 пучка, центральный пучок прикрепляется к основанию средней фаланги, два латеральных пучка объединяются и прикрепляются к дистальной фаланге.
Основной функцией длинного разгибателя пальцев является разгибание пальцев. Однако она также участвует в тыльном сгибании стопы и голеностопного сустава.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.
Нервы обеспечивают чувствительную иннервацию стопы и голеностопного сустава. Также они «говорят» нашим мышцам, когда следует сокращаться, а когда расслабляться.
Чувствительная иннервация стопы
Поверхностный малоберцовый нерв
Этот нерв располагается в наружном мышечном футляре голени и иннервирует расположенные здесь мышцы – длинную и короткую малоберцовые. Также этот нерв иннервирует бoльшую часть кожи тыла стопы, за исключением межпальцевого промежутка между 1 и 2 пальцами, который иннервируется глубоким малоберцовым нервом.
Глубокий малоберцовый нерв
Этот нерв проникает через длинный разгибатель пальцев и идет вниз по поверхности межкостной мембраны. Затем он пересекает большеберцовую кость и выходит на тыл стопы. Нерв иннервирует мышцы переднего мышечного футляра голени и тыла стопы. Также он иннервирует небольшой участок кожи между 1 и 2 пальцами.
Большеберцовый нерв
Этот нерв является ветвью седалищного нерва. Он располагается между двумя головками икроножной мышцы. На уровне голеностопного сустава он огибает сзади внутреннюю лодыжку и продолжается на стопу. Нерв иннервирует все мышцы заднего мышечного футляра голени и отвечает за чувствительность подошвенной поверхности стопы.
Подкожный нерв
Этот нерв является ветвью бедренного нерва и спускается вдоль голени на внутреннюю поверхность стопы, иннервирую кожу внутреннего края стопы и голеностопного сустава.
Икроножный нерв
Этот нерв располагается между двумя головками икроножной мышцы, однако на стопу выходит позади наружной лодыжки. Он иннервирует кожу наружной поверхности стопы и голеностопного сустава.
Подошвенные межпальцевые нервы
Эти нервы являются ветвями медиального и латерального подошвенных нервов. Они иннервируют кожу и ногтевые ложа пальцев стопы.
Подошвенная фасция представляет собой тонкий слой соединительной ткани, поддерживающий свод стопы. Она начинается от нижней поверхности пяточной кости и продолжается в направлении всех 5 пальцев. Здесь она делится на поверхностный и глубокий слои. Поверхностный слой интимно связан с глубокими слоями кожи и подкожной клетчаткой. Глубокий слой прикрепляется к подошвенной пластинке.
Ахиллово сухожилие характеризуется наличием фасциального сообщения с подошвенной фасцией стопы. Натяжение ахиллова сухожилия вызывает натяжение и подошвенной фасции.
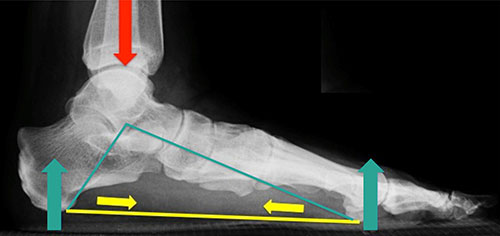
Подошвенная фасция – это многофункциональный механизм. Она поддерживает свод стопы. Также на нее приходится около 15% нагрузки, приходящейся на стопу. При ходьбе и стоянии подошвенная фасция натягивается и выполняет роль рессоры. Также она участвует в работе «брашпильного механизма».
Термин «брашпиль» происходит из морского дела и представляет собой механизм лебедочного типа в виде горизонтального вала, на который наматывается трос. Подошвенная фасция в этом смысле напоминает трос, прикрепленный к пяточной кости и плюснефаланговым суставам. Тыльное сгибание пальцев во время шага натягивает подошвенную фасцию вокруг головок плюсневых костей. Это приводит к сокращению расстояния между пяточной костью и костями плюсны, приподнимая медиальный продольный свод стопы, и обеспечивает работу стопы как эффективного рычага.
Прилагаемая к стопе нагрузка весом тела приводит к натяжению подошвенной фасции. Натянутая фасция препятствует расхождению пяточной кости и костей плюсны и сохраняет тем самым медиальный продольный свод.
Подошвенная фасция благодаря особенностям своего строения (желтая линия) препятствует проваливанию свода стопы. Желтыми стрелками обозначена сила натяжения фасции, уравновешивающая вес тела (красная стрелка) и противодействующую ему силу отталкивания от поверхности (голубые стрелки)
Подошвенная фасция (белая стрелка) посредством фасциальных волокон (желтая стрелка) соединяется с ахилловым сухожилием (красная стрелка)
Под сводом подразумевается «несущее дугообразное перекрытие, соединяющее стены или опоры моста, крыши или сооружения, расположенного выше него».
Стопа характеризуется наличием нескольких сводов, каждый из которых имеет дугообразную форму и создает условия для того, чтобы стопа была способна выдержать приходящуюся на нее в состоянии покоя, при ходьбе или беге нагрузку. Своды стопы образованы костями плюсны и предплюсны, связками, сухожилиями и подошвенной фасцией.
Медиальный продольный свод стопы
Наряду с поддержанием анатомии стопы при нагрузке весом медиальный свод стопы также работает наподобие рессоры, перераспределяя нагрузку и минимизируя изнашивание и повреждение анатомических образований стопы. Он также сохраняет часть энергии, прилагаемой к стопе во время ходьбы, возвращая ее для следующего шага, уменьшая тем самым энергозатраты, расходуемые организмом на ходьбу и бег.
Поперечный свод стопы
Форма стопы человека и особенно ее сводов позволяет судить о том, какие у этого человека могут возникнуть проблемы. У человека с низким продольным сводом стопы будет плоскостопие и при ходьбе у таких людей стопы скорее всего оказывается вывернутыми наружу (пронированными). Возможными проблемами у этих людей могут быть боль в пяточной области, подошвенный фасциит и боль в области внутреннего свода стопы. Люди с плоскостопием могут испытывать трудности с удержанием собственного веса при вставании на носки. Избыточная пронация стопы также может становиться причиной боли в коленном и тазобедренном суставе.
У людей, которые всю свою жизнь живут с плоскостопием, может и не быть всех описанных проблем. В основе приобретенного или одностороннего плоскостопия (асимметричные изменения) скорее всего лежит какая-либо определенная причина, которая требует дополнительного обследования и, возможно, лечения.
При увеличении высоты продольного свода стопы говорят о полой стопе. При стоянии и ходьбе стопы у таких людей разворачиваются внутрь (супинация). Высокий свод стопы также может стать причиной подошвенного фасциита, поскольку он приводит к перегрузке подошвенной фасции. Люди с полой стопой находятся в группе риска развития нестабильности голеностопного сустава, стрессовых повреждений и переломов 5-й плюсневой кости.